El objetivo de este estudio fue conocer los motivos de consulta más frecuentes en una consulta de Traumatología Infantil de un Centro de Especialidades y así poder mejorar el programa de formación de los residentes de Pediatría en el manejo de problemas músculo-esqueléticos.
Material y métodosSe recogieron prospectivamente los motivos de consulta, la edad, el sexo y el diagnostico final de todos los pacientes menores de 15 años derivados a una consulta específica de Traumatología Infantil de un Centro de Especialidades.
ResultadosLos motivos de consulta más frecuentes fueron el dolor músculo-esquelético (37%), valorar una posible deformidad de los pies (20%), una posible deformidad de la columna (15%), el patrón de marcha (11%), la alineación de los miembros inferiores (4%) y el desarrollo de la cadera (4%). El 42% de los pacientes presentaron una exploración normal o una variante de la normalidad. El 17% de los pacientes presentaron una patología que únicamente requiere ser valorada por parte de Traumatología Infantil si un tratamiento previo con antiinflamatorios no esteroideos o rehabilitación no resuelve la sintomatología. El 8% presentaba una deformidad que solo requiere tratamiento si es sintomática.
ConclusionesLa mayoría de las consultas correspondieron a variantes de la normalidad o a condiciones leves que solo precisan tratamiento sintomático. El programa de formación de la residencia de Pediatría no refleja la prevalencia de los problemas músculo-esqueléticos en la práctica clínica diaria.
The aim of this study was to identify the commonest referrals to a paediatric orthopaedic outpatient clinic and, therefore, to be able to improve the paediatric residency program in managing musculoskeletal problems.
Material and methodsDemographic data, referrals and final diagnosis were collected prospectively on all patients that were evaluated in a paediatric orthopaedic outpatient clinic.
ResultsThe majority of referrals were to evaluate musculoskeletal pain (37%), foot deformity (20%), spine deformity (15%), walking pattern (11%), alignment of the lower limbs (4%), and development of the hip (4%). A normal physical examination or a normal variation was observed in 42% of patients. A mild condition was observed in 17% of patients that should have only been referred to a paediatric orthopaedic clinic after failing to resolve pain with anti-inflammatories or physiotherapy. A mild deformity that only needed treatment if it became symptomatic was seen in 8% of patients.
ConclusionsThe majority of referrals were due to a normal variation or mild conditions that only required symptomatic treatment. Paediatric residency programs do not reflect the prevalence of musculoskeletal conditions in clinical practice.
La patología del aparato locomotor es muy prevalente, suponiendo el 20-30% de los motivos de consulta en Pediatría de Atención Primaria1. Por ejemplo, el 6% de las consultas en Pediatría se deben a quejas por dolor músculo-esquelético2. Sin embargo, su elevada prevalencia en la práctica clínica no se refleja en los programas de formación de residentes de Pediatría o en el temario de la Facultad de Medicina. Actualmente, los estudiantes de medicina dedican únicamente un 2,3% de su tiempo de formación a estudiar problemas músculo-esqueléticos3. La formación no mejora durante el programa de residencia y, de ese modo, los residentes de último año de Pediatría, cuando se les pide que describan su nivel de confianza para tratar diferentes problemas de la medicina pediátrica, afirman que su nivel de confianza más bajo es para tratar problemas músculo-esqueléticos4. Como consecuencia, el pediatra prefiere, en la mayoría de los casos, derivar al paciente al traumatólogo infantil, quien se convierte en el médico de Atención Primaria para los niños con problemas músculo-esqueléticos5.
La solución actual no es evitar las derivaciones porque se ha descrito que, respecto a algunas patologías, existen diagnósticos erróneos en más de la mitad de los casos cuando el paciente no es atendido por un traumatólogo infantil6. Retrasos en el diagnóstico o diagnósticos erróneos pueden dar lugar a una incapacidad permanente para el paciente o a un aumento enorme de los costes para el sistema sanitario7. Necesitamos mejorar el programa de formación de los residentes de Pediatría en cuanto al manejo de problemas músculo-esqueléticos para lograr un diagnóstico correcto y precoz que disminuya los costes y mejore los resultados.
El objetivo de este estudio es conocer los motivos de consulta más frecuentes en una consulta de Traumatología Infantil de un Centro de Especialidades. De ese modo, se puede establecer un programa de formación para los residentes de Pediatría en los motivos de consulta más frecuentes en la práctica clínica.
Pacientes y métodoSe trata de un estudio descriptivo prospectivo realizado entre septiembre del 2012 y septiembre del 2013 en una consulta especializada de Traumatología Infantil en un Centro de Especialidades que corresponde a nuestro hospital. El Centro de Especialidades donde se atiende la consulta de Traumatología Infantil pertenece a un hospital de tercer nivel de una dirección asistencial que atiende a una población de 503.175 habitantes (66.109 son menores de 14 años) a través de 20 centros de salud. La consulta que forma parte de este estudio solo atiende pacientes menores de 15 años derivados a Cirugía Ortopédica y Traumatología. Sin embargo, el Servicio de Cirugía Ortopédica y Traumatología tiene otras 26 consultas semanales en los 4 centros de especialidades que atienden por igual población adulta y pediátrica. Por lo tanto, la consulta especifica de Traumatología Infantil no es la única consulta que atiende pacientes pediátricos y, además, también atiende pacientes pediátricos de otras direcciones asistenciales remitidos a nuestra consulta desde el centro de citaciones centralizado de la comunidad. La consulta fue atendida exclusivamente por un único especialista en Cirugía Ortopédica y Traumatología que realizó un programa de subespecialización en Traumatología Infantil en un hospital infantil adscrito a la Universidad de California (EE. UU.) y que forma parte de la Unidad de Traumatología Infantil de nuestro hospital (LM). El estudio incluye, por tanto, a pacientes menores de 15 años que acudieron, derivados por un pediatra de Atención Primaria, a nuestra consulta de Traumatología Infantil de un Centro de Especialidades adscrito a nuestro hospital. Se excluyeron los casos que acudieron a la consulta por haber presentado un traumatismo. Se recogieron datos demográficos del paciente, el motivo de consulta y el diagnóstico final por parte del traumatólogo infantil.
ResultadosDurante el periodo de septiembre del 2012 a septiembre del 2013, se atendió a 3.174 pacientes menores de 15 años en las consultas que el Servicio de Cirugía Ortopédica y Traumatología tiene en los centros de especialidades de nuestra dirección asistencial. De estos pacientes, 455 pacientes menores de 15 años derivados por Atención Primaria fueron atendidos en la consulta PTRA22 por una patología no traumática. Estos 455 pacientes son los pacientes que forman parte de este estudio.
Los pacientes procedieron de 37 centros de salud. El 88% de los pacientes procedían de 18 centros de salud pertenecientes a nuestra dirección asistencial. El porcentaje de pacientes correspondientes a un centro de salud variaba entre el 0,3 y el 16%.
La tabla 1 recoge los datos demográficos de la muestra. El 91% de las consultas fueron para valorar un dolor músculo-esquelético (37%), la presencia de una deformidad de los pies (20%), la presencia de una deformidad de la columna (15%), el patrón de marcha (11%), la alineación de los miembros inferiores (4%) o el desarrollo de la cadera (4%). Los motivos de consulta más frecuentes variaban en función del grupo de edad: el motivo más frecuente durante el primer año de vida fue valorar el desarrollo de la cadera; los motivos de consulta más frecuentes en la primera infancia y la edad preescolar fueron valorar la presencia de una deformidad de los pies o una alteración en el patrón de marcha, y valorar un dolor músculo-esquelético fue el motivo más frecuente en la edad escolar y la adolescencia (tabla 2).
Datos demográficos de la muestra
| Número de pacientes | 455 |
| Sexo | |
| Hombre | 202 |
| Mujer | 253 |
| Edad, años ± DE | 9,1 ± 8,4 |
| Pacientes por franja de edad, media ± DE, años | |
| Primer año de vida | 31 ± 0,5 |
| Primera infancia (1-3 años) | 45 ± 2,1 |
| Pre-escolar (3-6 años) | 69 ± 4,2 |
| Escolar (6-12 años) | 167 ± 9,2 |
| Adolescencia (> 12 años) | 143 ± 13,9 |
Porcentaje de pacientes que se presentaron con los diferentes motivos de consulta según el grupo de edad
| Primer año de vida | Primera infancia | Edad preescolar | Edad escolar | Adolescencia | |
|---|---|---|---|---|---|
| Dolor músculo-esquelético | 6% | 14% | 17% | 43% | 51% |
| Deformidad de los pies | 13% | 34% | 40% | 20% | 7% |
| Patrón de marcha | 0% | 32% | 13% | 12% | 3% |
| Alineación de los MM. II. | 3% | 7% | 11% | 3% | 2,5% |
| Desarrollo de cadera | 50% | 2% | 0% | 0% | 0% |
| Deformidad de la columna | 0% | 0% | 4% | 15% | 27% |
| Bulto | 3% | 2% | 4% | 3% | 3% |
| Limitación de la movilidad del pulgar | 3% | 5% | 3% | 0,5% | 0% |
| Deformidad de la caja torácica | 3% | 0% | 1% | 2% | 2% |
| Otros | 19% | 4% | 7% | 1,5% | 4,5% |
Respecto al dolor músculo-esquelético, su incidencia aumentaba según aumentaba la edad del paciente, afectando sobre todo a escolares y adolescentes. La localización del dolor también variaba con la edad: la localización más frecuente fue el pie en la edad escolar y la rodilla en la adolescencia. La tabla 3 muestra los diagnósticos más frecuentes en los pacientes que acudieron por dolor músculo-esquelético.
Diagnósticos más frecuentes en pacientes cuyo motivo de consulta fue un dolor músculo-esquelético, su porcentaje y la edad media con que se presentaron en nuestra consulta
| Porcentaje | Edad media ± DE | |
|---|---|---|
| Dolor de espalda | 14 | 12±3 años |
| Dolor fémoro-patelar | 11 | 13±2,3 años |
| Enfermedad de Sever | 9 | 10±2,4 años |
| Enfermedad de Osgood-Schlatter | 8 | 13±1 años |
| Dolor de crecimiento en MM. II. | 8 | 6±3,9 años (mediana 4,2) |
| Inestabilidad de tobillo | 4 | 10±3,8 años |
| Escafoides accesorio | 4 | 10±4,6 años |
| Coalición tarsal | 4 | 11±2,8 años |
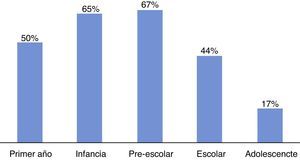
El 42% de los pacientes presentaron una exploración normal (10%) o una variante de la normalidad: alteraciones angulares (4%) o torsionales (9%) de los miembros inferiores dentro de la normalidad, alteraciones de la estática del pie dentro de la normalidad (14%), dolor de crecimiento (3%), cifosis postural (1%) y una discrepancia de longitud de los miembros inferiores menor a 1cm (1%) (fig. 1). El porcentaje de pacientes con una variante de la normalidad era mayor en la infancia y la edad preescolar (fig. 2).
La progresión normal del desarrollo de la alineación de los miembros inferiores (existe un genu valgo fisiológico entre los 2 y los 8 años de edad con un valgo máximo a los 3-4 años de edad) se correlaciona con un elevado número de consultas para valorar la alineación de los miembros inferiores en la primera infancia y la edad preescolar (gráfica de la izquierda). La evolución normal de la huella plantar12, con un pie plano presente en el 44% de los niños entre los 3 y los 6 años de edad13, se correlaciona con una elevada preocupación por la estática de los pies en la primera infancia y la edad pre-escolar (gráfica de la derecha).
Incidencia del diagnóstico de variante de la normalidad en los diferentes grupos de edad. Aproximadamente el 90% de los pacientes con una variante de la normalidad (alteraciones torsionales o angulares de los miembros inferiores, alteraciones de la estática de los pies) mejoran espontáneamente en los primeros 8-10 años de vida, lo que explica el descenso de este diagnóstico en la adolescencia (17%).
El 17% de los pacientes presentaron una condición leve que solo requiere valoración por parte de Traumatología Infantil tras el fracaso de un tratamiento con antiinflamatorios y rehabilitación: osteocondrosis autorresolutivas (Sever 3%, Osgood-Schlatter 3%, Sinding-Larse-Johanson < 1%, o apofisitis de la base del quinto metatarsiano < 1%); dolor de espalda sin hallazgos patológicos en la exploración (6%); sinovitis transitoria de cadera (0,4%); escafoides accesorio sintomático (1%), y tendinitis, periostitis, sesamoiditis, trocanteritis o coccigodinia (3%).
El 8% de los pacientes presentaron alguna deformidad que solo requiere tratamiento si provoca alguna sintomatología: clinodactilia de los pies, dedo en garra, quinto dedo supraaducto, juanete de sastre, hallux valgus, hallux interfalángico, ganglión o quiste de Baker.
El resto de los pacientes presentaron alguna de las siguientes patologías: escoliosis (9%), síndrome de dolor anterior de la rodilla (4%), metatarso aducto, coalición tarsal, pie cavo-varo, falange delta, dedo en resorte, cojera inespecífica, inestabilidad de tobillo, inestabilidad de rótula, inestabilidad de hombro, rotura meniscal, osteocondritis disecante de la rodilla, osteocondroma, angioma, marcha de puntillas idiopática, tortícolis, discinesia escapulotorácica, genu valgo en pacientes mayores de 10 años, genu varo en pacientes mayores de 18 meses, defecto fibroso cortical, plagiocefalia postural, pie talo o cadera inmadura.
DiscusiónSe han establecido guías y protocolos de derivación de pacientes a una consulta de Traumatología Infantil desde Atención Primaria8. Sin embargo, estas guías han demostrado ser ineficaces puesto que los pediatras continúan derivando patología que debería ser tratada por ellos mismos1,8,9. McCarthy et al. afirmaron que el 75% de los pacientes derivados a su consulta procedían del pediatra de Atención Primaria y que el 95% de las consultas se debieron a problemas leves o variantes de la normalidad9. Hsu et al. afirmaron en su estudio que el 47% de los pacientes referidos a su consulta deberían haber sido tratados por el pediatra8. La tasa de derivación correcta a la consulta de Traumatología Infantil según las recomendaciones de la American Academy of Pediatrics oscila entre el 14 y el 35% en los estudios publicados1,8. En nuestra serie, el 67% de las derivaciones corresponden a variantes de la normalidad o a patología leve que debería ser manejada, al menos inicialmente, por el pediatra.
A nuestro modo de ver, el fracaso de las guías de derivación no se debe a una falta de voluntad por parte del pediatra para atender a estos pacientes, sino a una falta de formación, tanto en la Facultad de Medicina como durante la residencia, en el desarrollo del sistema locomotor a lo largo del crecimiento y en su patología leve más frecuente3. El programa oficial de la especialidad de Pediatría y sus Áreas Específicas publicado por el BOE no recoge la rotación en Traumatología Infantil como obligatoria10. Este déficit de formación provoca una falta de confianza por parte del pediatra para manejar a estos pacientes4, convirtiendo al traumatólogo infantil en el médico de Atención Primaria de la patología del aparato locomotor5.
Es necesario, por tanto, formar a los residentes de Pediatría en las variantes de la normalidad que ocurren a lo largo del desarrollo del aparato locomotor, así como en su patología banal más frecuente. En nuestro estudio, encontramos que las alteraciones angulares o torsionales de los miembros inferiores dentro de la normalidad y las alteraciones de la estática del pie dentro de la normalidad suponen un motivo frecuente de preocupación por parte de los padres. Estos motivos de consulta ocurren más frecuentemente en las franjas de edad donde fisiológicamente existe un genu valgo o una mayor prevalencia de pie plano flexible11,12. El programa oficial de la especialidad de Pediatría y sus Áreas Específicas establece como los primeros objetivos asistenciales «conocer el estado de normalidad del niño y adolescente en las diferentes etapas por los métodos valorativos específicos» y, después, «identificar las desviaciones de la normalidad mediante la aplicación de métodos diagnósticos adecuados»10. Por lo tanto, es necesario que el pediatra conozca el desarrollo normal de los miembros inferiores a lo largo de la infancia para ser capaz de tranquilizar y aconsejar a los padres al respecto11–16.
De igual modo, encontramos en nuestro estudio que el dolor músculo-esquelético supone el motivo de consulta más frecuente, sobre todo en escolares y adolescentes. La mayor parte de las causas de dolor músculo-esquelético se deben a patología leve que solo necesita tratamiento sintomático y rehabilitador, así como informar a los padres sobre la resolución espontánea sin secuelas de muchas de las causas al llegar a la madurez esquelética.
Este estudio tiene limitaciones en cuanto a la representatividad de la muestra por su tamaño, por no ser la consulta especifica de Traumatología Infantil la única consulta que atiende a pacientes pediátricos dentro de la dirección asistencial (solo el 14% de los pacientes menores de 15 años atendidos en las consultas de Cirugía Ortopédica y Traumatología fueron atendidos en nuestra consulta) y porque se refiere únicamente a pacientes de nuestra área sanitaria. Además, es necesario recalcar que los trabajos citados proceden de países con sistemas sanitarios diferentes del nuestro con respecto al modo de derivación de pacientes de Atención Primaria a las consultas especializadas de Traumatología Infantil y, por lo tanto, es difícil poder comparar las cifras. Sin embargo, no creemos que exista un sesgo de derivación por parte de algún pediatra. El porcentaje de pacientes correspondientes a un centro de salud variaba entre el 0,3 y el 16%. El 64% de los pacientes procedían de 6 centros de salud que atienden al 39% de la población menor de 15 años de nuestra dirección asistencial; mientras que el 15% de los pacientes procedían de 9 centros de salud que atienden al 41% de la población menor de 15 años de nuestra dirección asistencial. Teniendo en cuenta que existen consultas de Cirugía Ortopédica y Traumatología en 4 centros de especialidades de nuestra dirección asistencial, creemos que las diferencias en los porcentajes de derivación de los centros de salud se deben a su distribución en los diferentes centros de especialidades.
En conclusión, la mayoría de las derivaciones por parte de Pediatría a una consulta de Traumatología Infantil se deben a variantes de la normalidad o a patología leve que solo precisa tratamiento sintomático. Una mejora del programa de formación de residentes de Pediatría en el desarrollo del aparato locomotor a lo largo de la infancia y en su patología leve más frecuente conseguiría disminuir el número de derivaciones o pruebas de imagen solicitadas, disminuyendo así el coste sanitario y evitando a los padres preocupaciones o consultas innecesarias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.