valorar el cambio en el grado de sedación producido por la aspiración endotraqueal en niños críticos y comparar las modificaciones en las escalas clínicas, el índice biespectral (BIS) y las variables fisiológicas.
Material y métodosestudio prospectivo observacional en niños ingresados en la unidad de cuidados intensivos sometidos a ventilación mecánica. Se recogieron, antes de cada aspiración endotraqueal y 3min después, los valores del BIS, la frecuencia cardíaca (FC), la presión arterial sistólica (PAS), la presión arterial diastólica (PAD), la puntuación en la escala clínica de Ramsay y la dosis de fármacos sedantes.
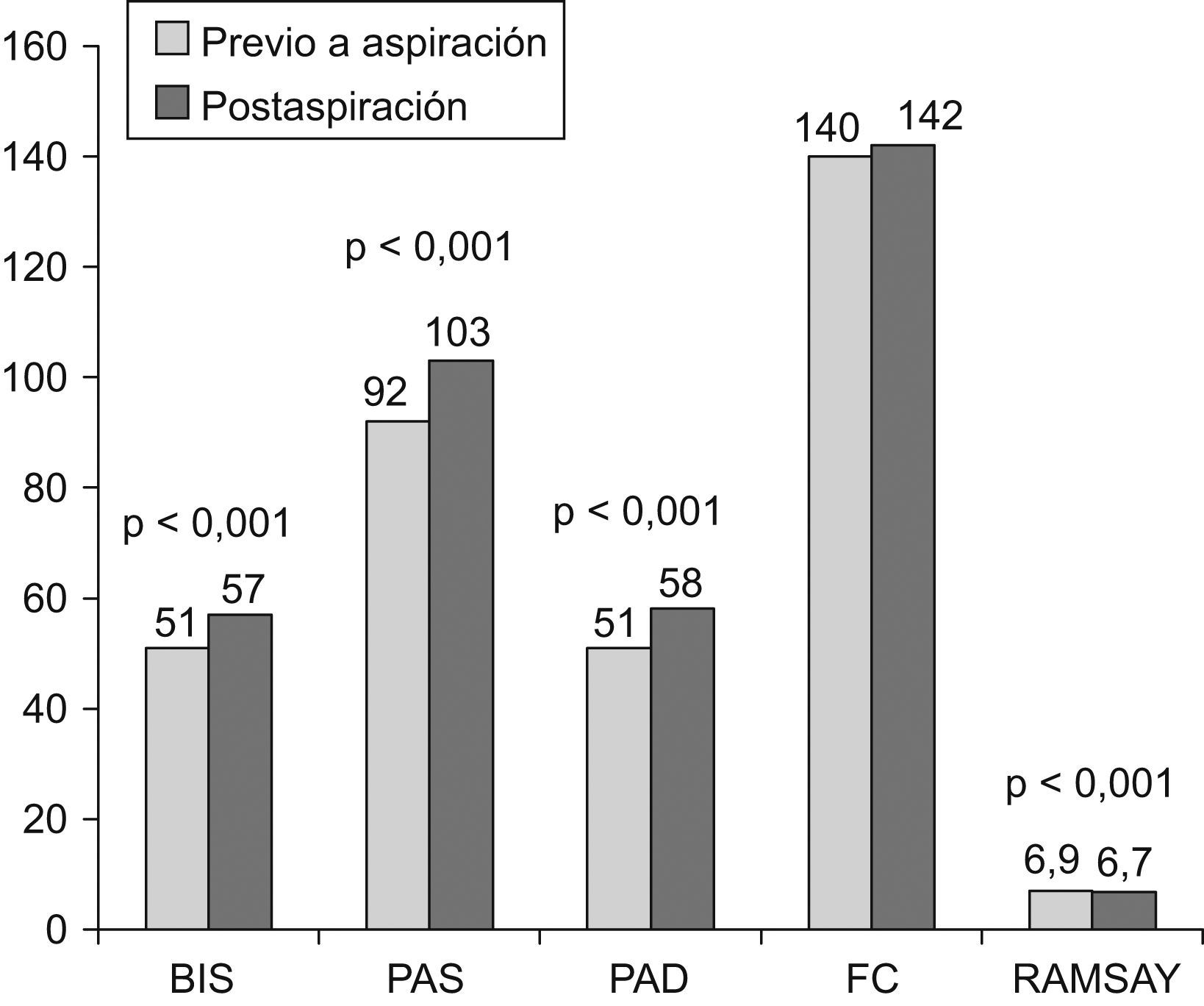
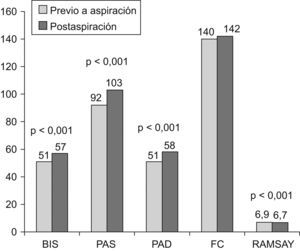
Resultadosse analizaron 83 aspiraciones endotraqueales realizadas en 46 niños entre 1 mes y 15 años de edad. El 92% de los niños recibían tratamiento con fentanilo y midazolam en perfusión continua y un 45,7%, con vecuronio. Los valores de BIS, PAS y PAD aumentaron ligeramente con la aspiración de forma estadísticamente significativa (BIS, 51,8 frente a 57,3; PAS, 92,9 frente a 103,1 mmHg; PAD, 51,8 frente a 58,9 mmHg). No hubo buena correlación entre los valores de BIS y FC, PAS y PAD. En el 87% de los pacientes se mantuvo la misma puntuación en la escala de Ramsay.
Conclusionesla aspiración endotraqueal produce un ligero aumento del BIS y la presión arterial, en los niños críticos que reciben sedoanalgesia en perfusión continua. Ni las escalas clínicas ni el BIS son capaces de predecir los cambios en el grado de sedación producidos por la aspiración. La mayoría de los niños con una sedación adecuada no precisan medicación sedoanalgésica previa a la aspiración endotraqueal. Las variables fisiológicas no se correlacionan con el BIS ni las escalas clínicas de sedación.
To compare the changes in clinical sedation scales, bispectral index (BIS) and physiological variables occurring during tracheal suction in critically ill children.
DesignProspective, observational study in critically ill children on mechanical ventilation. BIS value, heart rate (HR), systolic blood pressure (SPB), diastolic blood pressure (DBP), modified Ramsay sedation scale score and the dose of sedative drugs were recorded before and 3 minutes after every tracheal suction.
ResultsA total of 83 tracheal suctions were analyzed from 46 children, 1 month to 15 years of age. Most of the children (92%) were receiving continuous infusions of fentanyl and midazolam, and 45.7% of them were receiving vecuronium. The increase in BIS, SPB and DBP values were small but statistically significant (BIS, from 51.8 to 57.3; SBP, from 92.9 to 103.1 mmHg; DBP, from 51.8 to 58.9 mmHg). There was poor correlation between the BIS, HR, SBP and DBP values before and after suction. A total of 87% of patients maintained the same Ramsay score values.
ConclusionsTracheal suction produces a slight increase in the BIS and the BP in critically ill children who are receiving sedation by continuous infusion. Most children with adequate sedation do not need any other drugs before the tracheal suction. Physiological variables have no correlation with sedation scales or BIS values during the tracheal suction.
La sedación de los niños críticos es una parte esencial de su tratamiento, que precisa una evaluación continua y frecuentes ajustes de la medicación sedoanalgésica. La sedoanalgesia permite mejorar la adaptación del paciente, reducir el dolor y facilitar las terapias agresivas (p. ej., la ventilación mecánica o la canalización de vías centrales). Sin embargo, si se produce sobresedación, aumenta el riesgo de depresión cardiovascular y respiratoria, síndrome de abstinencia y prolongación de la ventilación mecánica1,2.
La monitorización de las constantes vitales y las escalas clínicas de sedación son los métodos más empleados para valorar el grado de sedación en la práctica clínica. En niños las escalas clínicas más utilizadas son la escala de Ramsay modificada3 y la de Comfort4. Sin embargo, los fármacos utilizados o la propia enfermedad de base pueden modificar las variables hemodinámicas, y la administración de bloqueantes musculares, la utilidad de las escalas clínicas.
El índice biespectral (BIS) es un método no invasivo que permite evaluar el nivel de conciencia, a partir del análisis de las frecuencias de las ondas del electroencefalograma (EEG). Su valor oscila entre el 0 y el 100; el 0 se corresponde con la supresión completa del EEG y el 100 con el estado de vigilia5. El BIS fue diseñado inicialmente para medir el nivel de conciencia en adultos durante la anestesia quirúrgica6,7. Posteriormente, su uso se ha extendido para valorar el grado de sedación en pacientes críticos adultos y niños8,9 y durante intervenciones que requieren sedación5,10,11. Estudios previos en niños críticos han encontrado una correlación moderada entre el BIS y las escalas clínicas de sedación12–17.
La aspiración endotraqueal es una maniobra agresiva y molesta que frecuentemente produce taquicardia e hipertensión y requiere aumento de sedación en los niños con ventilación mecánica. Un trabajo en adultos ha apuntado que el valor del BIS es más sensible que las escalas clínicas para valorar la respuesta a la aspiración endotraqueal18.
El objetivo de nuestro estudio fue analizar el cambio en el grado de sedación producido por la aspiración endotraqueal en niños críticos con ventilación mecánica, mediante la valoración de la escala clínica de Ramsay modificada, el BIS, la frecuencia cardíaca y la presión arterial (PA).
Pacientes y métodosSe realizó un estudio prospectivo en el que se incluyó a niños ingresados en la UCIP sometidos a ventilación mecánica y monitorizados con el BIS a los que se realizaba una aspiración endotraqueal. Los pacientes recibían medicación sedoanalgésica y relajantes musculares en perfusión continua de acuerdo con sus necesidades clínicas. Ningún paciente recibió dosis de sedación suplementaria antes o durante la aspiración endotraqueal.
Se recogieron las variables de edad, sexo, diagnóstico y sedoanalgesia empleada. El BIS se monitorizó mediante el monitor Aspect Medical Systems® con sensores pediátricos. Se descartaron los valores de BIS cuando el índice de calidad de señal era inferior al 60% o el nivel de impedancia era mayor de 10kΩ.
Antes de cada aspiración endotraqueal y 3min después de realizarla se registraron los valores de BIS, índice de calidad de señal (ICS) del BIS, tasa de supresión (TS) del BIS, electromiograma (EMG) del BIS, frecuencia del borde espectral (FBE), potencia total (PT) del BIS, frecuencia cardiaca (FC), PA sistólica (PAS), PA diastólica (PAD) y la escala clínica de Ramsay (tabla 1). Se consideró que se producía un cambio clínicamente significativo cuando la puntuación del BIS aumentó más de 20 puntos, la FC más de 20lat/min, la PAS y la PAD más de 20mmHg y la escala de Ramsay cambiaba en al menos 2 niveles.
Escala de Ramsay modificada
| Puntuación | |
| 1 | Despierto. Alerta. Mínima o ninguna alteración cognitiva |
| 2 | Despierto. Tranquilo. Responde a órdenes verbales realizadas con un volumen de voz normal |
| 3 | Parece dormido. Responde a órdenes verbales y conversa normal |
| 4 | Parece dormido. Responde a órdenes verbales realizadas con volumen alto o a ligero estímulo táctil |
| 5 | Dormido. Respuesta lenta a órdenes verbales con voz alta o a fuerte estímulo táctil |
| 6 | Dormido. Respuesta sólo a estímulos dolorosos |
| 7 | Dormido. Sólo presenta retirada al dolor |
| 8 | No responde a estímulos externos incluido el dolor |
El análisis estadístico se realizó mediante el programa SPSS 12.0. Se analizaron los cambios de las variables antes y después de la aspiración mediante la prueba de la t de Student para medidas repetidas y el test de Wilcoxon para datos no parámetricos. La correlación entre el BIS, la escala de Ramsay y las variables fisiológicas se analizó mediante el coeficiente de correlación de Pearson.
ResultadosSe analizaron 83 aspiraciones endotraqueales realizadas en 46 niños (16 mujeres y 30 varones). La media de edad de los pacientes fue 22,7 meses (intervalo, 1 mes-15 años). El diagnóstico más frecuente fue el de cirugía cardíaca en un 52%, seguido de enfermedad pulmonar en un 20,7% y cirugía abdominal en un 20,8%.
El 95,7% de los pacientes recibían sedación en perfusión continua con midazolam (4,2±2,2μg/kg/min); el 93,5%, con fentanilo (4,5±2,7μg/kg/h) y un 19,6%, con propofol (1,5±1,1mg/kg/h). El 45,7% de los pacientes estaban miorrelajados con vecuronio (0,1±0,05mg/kg/h).
No se excluyó a ningún paciente por tener baja impedancia (<10kΩ) o baja calidad de señal (<60%). La media±desviación estándar de los valores de BIS previos a la aspiración era 51,8±17,2. Un 65% de los pacientes tenían un grado de sedación muy profundo (BIS<40) o profundo (BIS, 41-60), y un 35% presentaban una sedación moderada (BIS, 61-80) o superficial (BIS>80). En relación con la escala de Ramsay modificada un 88% tenían una sedación muy profunda o profunda (puntuación >4) y un 12% presentaba una sedación moderada o superficial (puntuación⩽4). Antes de la aspiración encontramos una aceptable correlación entre el BIS y la escala de Ramsay (r=−0,57; p<0,01), y débil aunque también significativa con la FC (r=−0,414; p<0,01) y la PAS (r=0,271; p<0,05). Los resultados tras la aspiración fueron similares entre el BIS y el Ramsay (r=−0,588; p<0,01), disminuyó entre el BIS y la FC (r=−0,211; p<0,05) y aumentó con la PAS (r=0,338; p<0,01).
Tras la aspiración endotraqueal se produjo un aumento estadísticamente significativo aunque clínicamente poco relevante de los valores del BIS (p<0,001), la PAS (p<0,001) y en la escala de Ramsay (p<0,01). No se observaron diferencias significativas en la FC (fig. 1). Entre los parámetros específicos del BIS hubo cambios significativos aunque poco relevantes en el ICS (88 frente a 84; p<0,001) y el EMG (33 frente a 34,7; p<0,01), en el resto de los parámetros no hubo diferencias.
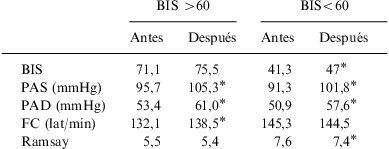
Cuando se analizó a los pacientes de acuerdo con su grado previo de sedación según el BIS, se encontró que en los niños con sedación superficial o moderada (BIS>60) la aspiración produjo un aumento significativo de PAS, PAD y FC, mientras que el aumento del BIS y el Ramsay no fue significativo. En los pacientes con sedación profunda y muy profunda (BIS<60) se observaron cambios significativos en BIS, PAS, PAD y Ramsay (tabla 2). No hubo diferencias significativas en las modificaciones del BIS, la escala de Ramsay, la FC y la PAS y la PAD entre los pacientes con sedación ligera-moderada y profunda-muy profunda. Tampoco hubo diferencias en la respuesta a la aspiración entre los pacientes relajados y no relajados (tabla 3).
Modificaciones tras la aspiración endotraqueal. Comparación entre los pacientes con sedación profunda-muy profunda y con sedación superficial
| BIS >60 | BIS<60 | |||
| Antes | Después | Antes | Después | |
| BIS | 71,1 | 75,5 | 41,3 | 47* |
| PAS (mmHg) | 95,7 | 105,3* | 91,3 | 101,8* |
| PAD (mmHg) | 53,4 | 61,0* | 50,9 | 57,6* |
| FC (lat/min) | 132,1 | 138,5* | 145,3 | 144,5 |
| Ramsay | 5,5 | 5,4 | 7,6 | 7,4* |
BIS: índice biespectral; FC: frecuencia cardiaca; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
Modificaciones tras la aspiración endotraqueal. Comparación entre los pacientes con y sin relajantes musculares
| Relajados | No relajados | |||
| Antes | Después | Antes | Después | |
| BIS | 47,4 | 52,3* | 58,4 | 68,7 |
| PAS (mmHg) | 91 | 100* | 95 | 106* |
| PAD (mmHg) | 51 | 58* | 52 | 60* |
| FC (lat/min) | 132,1 | 138,5* | 145,3 | 144,5 |
| RAMSAY | 7,6 | 7,4 | 5,8 | 5,6* |
BIS: índice biespectral; FC: frecuencia cardiaca; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
En 34 (41%) casos la PAS aumentó más de un 10% tras la aspiración. En ellos hubo cambios significativos en el BIS (53 frente a 60,4; p<0,001) y en el Ramsay (6,56 frente a 6,24; p<0,01). La FC se mantuvo en valores similares (137,5 frente a 139,6). De los 34 casos solamente 5 aumentaron el BIS más de 20 puntos y 2 la FC más de 20lat/min. En ningún caso el Ramsay disminuyó 2 o más puntos.
DiscusiónNuestro trabajo es el primero que analiza la modificación en la sedación tras la aspiración endotraqueal en niños, y que compara con el BIS, una escala de sedación clínica y las variables fisiológicas de PA y FC.
La aspiración endotraqueal aumentó de forma estadísticamente significativa los valores del BIS, el Ramsay y la PA. Sin embargo, los cambios fueron clínicamente poco relevantes ya que en la mayoría de los casos no supuso un cambio en el grado de sedación, sin producirse cambios significativos en la frecuencia cardíaca. Por lo tanto, nuestros resultados muestran que en la mayoría de los niños críticos que reciben sedación y analgesia en perfusión continua no es necesario añadir suplementos de medicación antes de la aspiración endotraqueal.
Estos resultados contrastan con los encontrados por Brocas et al18 en adultos. Estos autores analizaron la respuesta a la aspiración en 11 pacientes críticos, y encontraron un aumento significativo de la FC, la PAS, la PAD y el BIS, sin modificación de la escala de Ramsay. Cuando se administró una dosis de alfentanilo antes de la aspiración, no se produjo modificación en el BIS, la FC ni la PA. Por ello, estos autores recomiendan la administración de medicación sedoanalgésica antes de la aspiración endotraqueal21. Quizá la diferencia en nuestro trabajo sea debida a que nuestros pacientes recibían una dosis de analgesia en perfusión continua suficiente para inhibir la respuesta adrenérgica al dolor.
En nuestro estudio no encontramos diferencias en la respuesta a la aspiración endotraqueal entre los pacientes con sedación profunda y aquellos con sedación superficial ni en los que recibían relajantes musculares con los que no lo recibían. Pocos pacientes tuvieron una disminución clínicamente importante del grado de sedación secundaria a la aspiración endotraqueal. No encontramos diferencias en el BIS previo, en el nivel de la escala de sedación de Ramsay ni la FC y la PA entre los niños que disminuyeron de forma importante su grado de sedación tras la aspiración con el resto de los pacientes, ni tampoco entre los que aumentaron más de un 10% el valor de la PAS. Por lo tanto, no hemos encontrado ningún parámetro que pueda predecir la respuesta en el grado de sedación tras la aspiración endotraqueal. Courtman et al14 estudiaron las variaciones del BIS tras la aspiración endotraqueal en niños críticos. Al igual que en nuestro estudio, los valores del BIS aumentaron más tras el estímulo en el grupo de sedación profunda que en el grupo de sedación ligera, aunque las diferencias no fueron estadísticamente significativas. Esos autores tampoco encontraron valores del BIS que pudieran predecir la respuesta al estímulo.
En general, la valoración del estado de sedación se ha realizado mediante escalas clínicas19 y las variables hemodinámicas. En nuestro trabajo, se utilizaron criterios clínicos previamente establecidos basados en la observación clínica que fueran importantes para reflejar un cambio en el estado del paciente. Sin embargo, estos parámetros no siempre se correlacionan bien con la profundidad de la sedación, ya que se controlan en la zona subcortical20,21. En nuestra serie no encontramos una buena correlación entre las modificaciones del BIS, la FC, la PA y la escala de Ramsay en los niños sometidos a aspiración. Recientemente Marco et al22 demostraron que había una escasa correlación entre las escalas de dolor y las modificaciones en los signos vitales (FC, FR y PA). En varios estudios en adultos sometidos a anestesia, las variables hemodinámicas no se modificaron de forma significativa al cambiar el nivel de conciencia ni con la aplicación de diferentes estímulos dolorosos23,24. Mc Cann et al25 encontraron una correlación moderada del BIS con la presión arterial media (r=0,391) en 30 niños durante la anestesia; sin correlación entre el BIS y la frecuencia cardíaca. Por lo tanto, ni las variables fisiológicas ni las escalas de sedación parecen ser un buen método para valorar la necesidad de sedación en el niño sometido a aspiración, debido a que se pueden modificar por otros factores. El aumento de la PA después de la aspiración puede ser debido a una respuesta vegetativa adrenérgica secundaria al dolor. Probablemente el incremento del valor del BIS tras la aspiración sea debido a un estímulo central de neuronas noradrenérgicas, lo que produciría también un aumento de la frecuencia cardíaca y de la PA. Esta hipótesis se apoya en los estudios de Andrzejowski et al26, que demostraron una elevación en los valores del BIS y en una escala de sedación tras administrar una dosis de adrenalina intravenosa. Por lo tanto, la aspiración endotraqueal puede producir un despertar cortical, tal como demuestran algunos estudios con potenciales somatosensoriales27 y, por lo tanto, aumentar los valores de BIS, sin que esto sea detectado por las escalas clínicas de sedación.
Nuestro trabajo tiene varias limitaciones, entre ellas que la observación no era ciega y las personas que valoraban la sedación estaban presentes durante la aspiración. Además, pocos pacientes estaban en sedación superficial, en los que probablemente sea necesario una dosis añadida de sedación previa a la aspiración, y que no realizamos una comparación entre este grupo de pacientes y otro que recibiera un bolo de sedación previo a la aspiración endotraqueal.
Concluimos que la aspiración endotraqueal produce un ligero aumento del BIS y la PA en los niños críticos con sedación moderada o profunda, sin producirse modificaciones significativas en la escala clínica de sedación ni en la frecuencia cardíaca. Por lo tanto, la mayoría de los niños no precisan una dosis añadida de sedación antes de la aspiración endotraqueal. Sin embargo, ningún parámetro es capaz de predecir qué pacientes presentarán un aumento clínicamente importante del nivel de conciencia y/o de la PA. Por ello, la necesidad de sedación previa a la aspiración debe valorarse de forma individual.