Los fluidos isotónicos, en la mayoría de los casos, constituyen la forma más segura de administración de líquidos por vía intravenosa. Los objetivos de nuestro trabajo han sido describir las prácticas de prescripción de los fluidos intravenosos de mantenimiento y estudiar los posibles factores asociados.
Material y métodoEstudio transversal, descriptivo, multicéntrico de ámbito nacional, mediante encuesta on-line, difundida a través de sociedades científicas médicas y la Organización Médica Colegial, entre diciembre de 2016 y diciembre de 2017.
ResultadosUn total de 487 encuestas fueron recibidas, 456 de pediatras. El 28,95% (IC 95%: 24,77-33,13) de ellos prescribían habitualmente fluidos hipotónicos y el 81,14% (IC 95%: 77,54-84,74) se basaba en la regla de Holliday y Segar para calcular el volumen total a infundir. El perfil del pediatra en España que utiliza fluidos hipotónicos intravenosos es el de médico residente de pediatría, pediatra que trabaja en áreas diferentes a las unidades de cuidados intensivos pediátricos, en hospitales privados, y aquellos que reconocen que no existe un consenso al respecto en su grupo de trabajo.
ConclusionesMás de una cuarta parte de los pediatras en nuestro país sigue utilizando los fluidos hipotónicos como fluidoterapia intravenosa de mantenimiento. Diferentes factores podrían estar asociados a este hecho. Estos estudios son prueba de las grandes dificultades existentes para trasladar el conocimiento a la práctica.
Isotonic fluids, in most cases, are the safest way to dispense fluids intravenously. The aim of this study was to determine the prescription of maintenance intravenous fluids and to study possible associated factors.
Material and methodA descriptive, cross-sectional, multi-centre study was performed. A questionnaire was sent nationwide to several healthcare providers via an on-line survey, sent by email through different Medical Scientific Societies, and the Official Spanish Medical Association, between December 2016 and December 2017.
ResultsA total of 487 questionnaires were received, of which 456 were submitted by paediatricians. More than one quarter (28.95%) (95% CI; 24.77-33.13) of the paediatricians usually dispense hypotonic fluids and 81.14% (95% CI; 77.54-84.74) prescribe infusion rates based on the Holliday and Segar protocol. The general profile of paediatricians who prescribe hypotonic fluids intravenously in Spain are medical residents, paediatricians working in paediatric non-intensive care units, in private hospitals, and those who recognise that no consensus exists among their direct work colleagues regarding this subject.
ConclusionsMore than twenty-five per cent of all paediatricians in our country continue to use hypotonic fluids as maintenance intravenous fluid therapy. There might be several potential factors associated to this. These kind of studies provide evidence of the great difficulties in transferring scientific knowledge to clinical practice.
Desde la publicación de Holliday y Segar (H & S) en 1957, la fluidoterapia intravenosa de mantenimiento (FIM) en pediatría ha consistido en la administración de líquidos hipotónicos con un volumen total en función del gasto energético estimado, situado entre el del metabolismo basal y el de la actividad física normal1. Desde entonces han sido comunicados casos de hiponatremias dilucionales secundarias a la utilización de fluidos hipotónicos con un exceso de agua libre de electrolitos, a volúmenes diarios excesivos y al aumento de hormona antidiurética (ADH) secundaria a algunos procesos2,3. En 2003 Moritz et al. plantearon por primera vez la utilización de fluidos isotónicos como una alternativa más segura a la pauta clásica4, lo cual tuvo respuesta en sendos manuscritos por parte de Holliday et al5,6. Estos centraban sus argumentos en 2 cuestiones, la normalización del exceso de ADH mediante un bolo de fluido isotónico intravenoso, a razón de 20-40ml/kg, administrado en 2-4horas y que el planteamiento de Moritz et al. no estaba respaldado por ningún ensayo clínico en aquel momento. No obstante, diferentes sistemas nacionales de salud se hicieron eco de esta alarma, suscribiendo unas recomendaciones muy claras al respecto7–9. En 2 metaanálisis publicados en el año 201410,11 se concluía que la utilización de fluidos isotónicos como FIM, en comparación con hipotónicos, disminuía el riesgo, aunque no de forma completa, tal y como se evidencia en el ensayo clínico de McNab et al.12, de aparición de hiponatremia sin aumentar el riesgo de complicaciones como hipernatremia, hipertensión arterial y/o edemas. No obstante, la mayor parte de los pacientes incluidos en los estudios referidos eran pacientes posquirúrgicos o pacientes graves ingresados en unidades de cuidados intensivos pediátricos (UCIP), de tal forma que estas conclusiones podrían no ser aplicables a pacientes ingresados en una planta de hospitalización general. En el año 2015 Friedman et al.13 publicaron un ensayo clínico en el que no se evidenciaban diferencias en la concentración de sodio en plasma a las 24 y 48horas del inicio de la FIM, independientemente de que esta estuviera compuesta por un fluido isotónico (ClNa 0,9%+G 5%) o uno hipotónico (ClNa 0,45%+G5%). Sin embargo las 2 hiponatremias acontecieron en 2 pacientes del grupo de fluidos hipotónicos, obligando a excluirlos del estudio a las 24horas del inicio de la infusión. Además, en este mismo estudio se constataron, en la rama de los tratados con fluidos isotónicos, sendos casos de hipertensión, hipernatremia y edemas, poniendo en duda la rotunda afirmación de los metaanálisis publicados un año antes10,11.
A lo largo de la última década, diversas investigaciones demuestran variaciones en la práctica a este respecto, y que la FIM según H & S sigue estando vigente en la clínica habitual14–19.
En este contexto actual el objetivo de nuestra investigación ha sido describir los conocimientos y las actitudes de los profesionales sanitarios de nuestro país respecto a la FIM en pediatría, su diversidad y los posibles factores asociados a la misma.
Material y métodoDiseño y poblaciónEstudio observacional de corte transversal. Hemos tomado como punto de partida las recomendaciones realizadas por la Sociedad Española de Pediatría Hospitalaria en su documento de consenso al respecto20, junto a otras 2 publicaciones21,22, para confeccionar mediante una herramienta del programa Google Drive una encuesta con 19 preguntas (veáse la información suplementaria en el anexo 1). Habida cuenta de la ausencia de encuestas validadas para la realización de un estudio de estas características, de acuerdo con los objetivos planteados y atendiendo a las pruebas científicas disponibles, debíamos confeccionar una encuesta que recogiera, a juicio del equipo investigador, aspectos esenciales de la FIM: volumen total a infundir en 24horas, tonicidad y composición iónica. Por otro lado, debían recogerse factores dependientes del profesional y de su ámbito de trabajo que pudieran condicionar su prescripción tal y como han sido ya comunicados en publicaciones previas14–16. La encuesta elaborada finalmente se difundió vía on-line entre las distintas sociedades científicas médicas y quirúrgicas españolas de ámbito nacional y regional cuyo colectivo atiende a pacientes pediátricos y pautan FIM, solicitándoles colaboración para su difusión entre todos los asociados. También se envió a la organización médica colegial de la provincia donde nace el estudio para que se difundiera al resto de organizaciones médicas colegiales del territorio español. En el formulario enviado se invitaba a contestar únicamente a aquellos profesionales que pautaran FIM a pacientes pediátricos en su práctica habitual.
Criterios de inclusiónLos destinatarios de nuestro formulario fueron todos aquellos profesionales que manejaran esta terapia en pacientes pediátricos de un mes a 14 años de edad, en 4 contextos fundamentales: pacientes atendidos en áreas de urgencia, pacientes ingresados en plantas hospitalarias por un proceso médico agudo, por un proceso quirúrgico y los ingresados en unidades de cuidados intensivos pediátricos.
Recogida de datosTras el envío del formulario vía on-line de forma protocolizada en 3 momentos diferentes: primera difusión, diciembre de 2016; segunda difusión febrero-marzo de 2017; tercera difusión, mayo de 2017 se recogieron encuestas hasta el 31 de diciembre de 2017.
Análisis estadístico de los datosLas variables estudiadas son todas cualitativas, se muestran como recuentos absolutos y porcentajes con sus intervalos de confianza al 95%, y se analizó la asociación entre respuestas de estas variables de la encuesta mediante Chi cuadrado. Posteriormente se realizó un análisis multivariado mediante regresión logística binaria, referido únicamente a la variable «uso de fluidos hipotónicos como FIM habitual», incluyéndose en el modelo aquellas variables que habían resultado significativas en el análisis bivariado, las marginalmente significativas y otras que sin alcanzar significación estadística se consideraron clínicamente relevantes. Se tomó como nivel de significación p<0,05 y de p<0,25 para el nivel de significación marginal.
Se consideró suficiente una muestra de 385 individuos para estimar, con una confianza del 95% y una precisión de±5 unidades porcentuales, un porcentaje poblacional que previsiblemente fuera de alrededor del 50%. El análisis estadístico se realizó mediante el programa SPSS para Windows versión 21.0 (SPSS Inc., Chicago, Illinois, Estados Unidos).
Aspectos éticosSe recibió la aprobación por parte del comité de ética e investigación del centro coordinador del estudio. No se incluyen datos de pacientes y las encuestas han sido anónimas y voluntarias. Los investigadores del estudio han sido los únicos que han tenido acceso a los datos de la encuesta, recogidos únicamente con fines estadísticos.
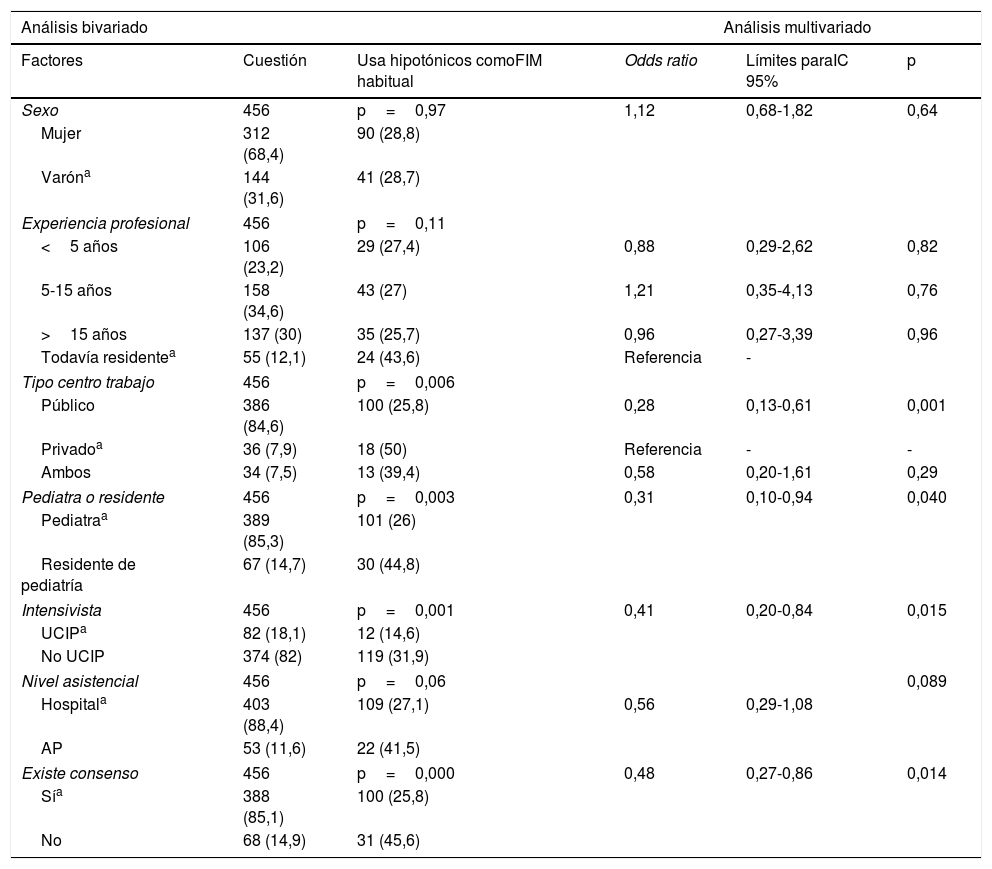
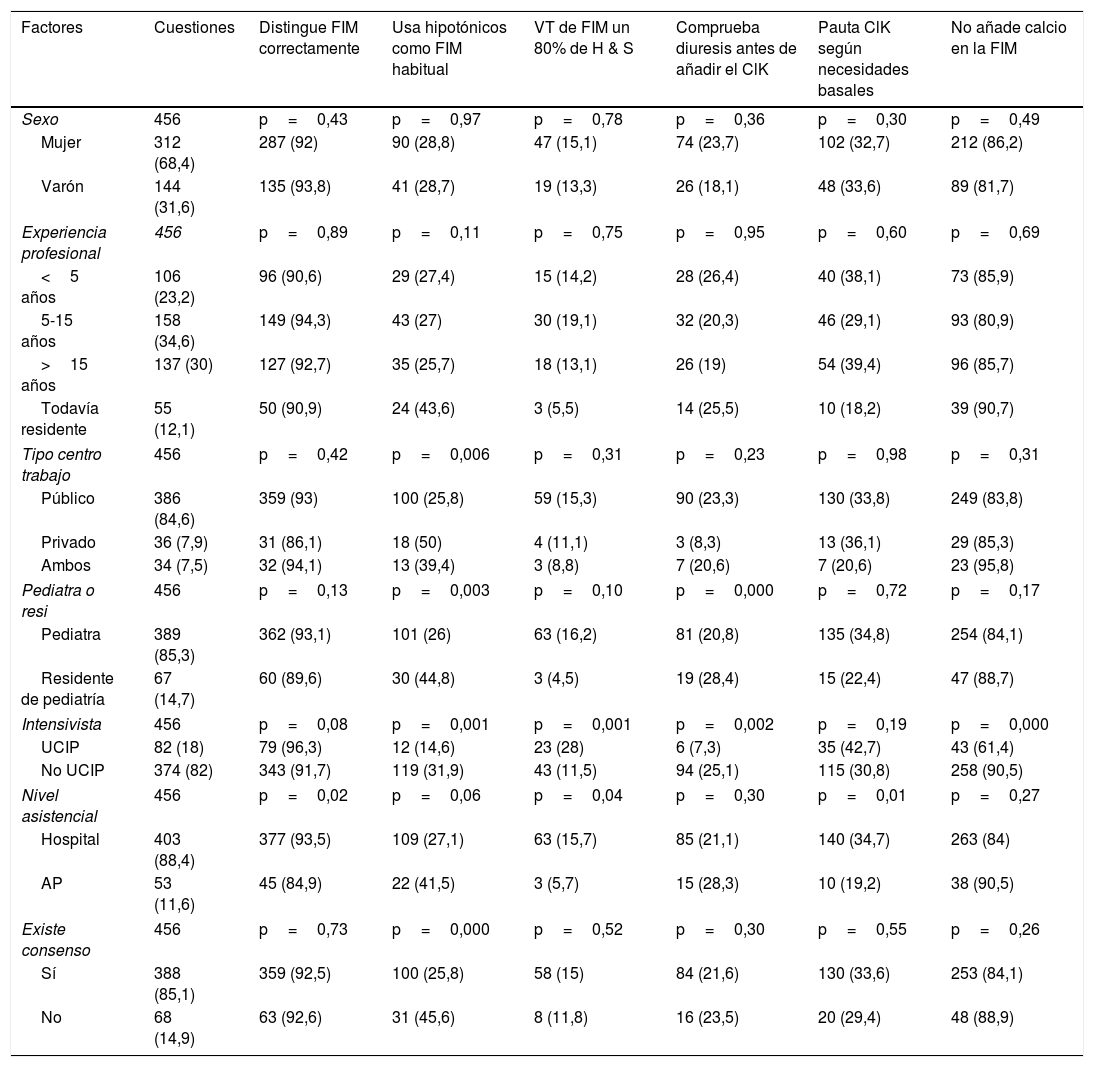
ResultadosSe recibieron un total de 487 encuestas, 456 de pediatras, siendo de ellos médicos residentes 67, un 14,69%. Basándonos en datos publicados por la Sociedad Española de Pediatría Hospitalaria23, la cifra total de pediatras que desempeñan su labor asistencial en hospitales públicos y privados de nuestro país, en el año 2011, es de 4.194 facultativos. Esto supondría una proporción de respuesta a nuestra encuesta de aproximadamente el 10,8%. Las 6 comunidades autónomas desde las que se recibieron más encuestas fueron Madrid, 115, un 25,21%; Valencia, 105, un 23,02%; Andalucía, 55, un 12,06%; Canarias, 32, un 7,03%; Castilla La Mancha, 31, un 6,81%; y Cataluña, 28, un 6,14%. Las restantes agrupadas sumaron 90 encuestas, un 19,73%. En la tabla 1 se sintetiza la encuesta con sus opciones de respuesta. De ella puede destacarse que un 7,45% (IC 95%: 4,22-10,68) de los profesionales no hace una distinción conceptual correcta entre fluidos hipotónicos e isotónicos. Los fluidos hipotónicos son utilizados de forma general por el 28,95% (IC 95%: 24,77-33,13) de los profesionales y únicamente el 14,47% (IC 95%: 11,23-17,72) utilizan volúmenes inferiores a los propuestos por H & S. Además, el 14,91% (IC 95%: 11,63-18,19) de los encuestados declara que en su grupo de trabajo no existe ningún tipo de consenso al respecto de este tema. Por otro lado, la utilización de fluidos hipotónicos se asocia a características del prescriptor y de su contexto de trabajo. En la tabla 2 puede observarse un análisis bivariado y multivariado al respecto que muestra los factores que con una mayor fuerza se asocian a la prescripción de fluidos hipotónicos. La utilización de volúmenes inferiores a los recomendados tradicionalmente se asocia también a un determinado perfil profesional, destacando que los que trabajan en UCIP utilizan más frecuentemente volúmenes inferiores en comparación con los que no, 28% frente a un 11,5%. Únicamente 19 de los pediatras encuestados, un 4,3%, utilizan volúmenes superiores a las recomendaciones de H & S y de ellos 9, un 2% sobre el total, prescriben además fluidos hipotónicos. Otros aspectos relacionados con la prescripción de la FIM y algunos factores que podrían encontrarse asociados a la misma pueden observarse en la tabla 3.
Principales preguntas planteadas en la encuesta y los porcentajes de cada respuesta emitida
| 1. Distingue correctamente los distintos tipos de fluidos intravenosos en función de su tonicidad, 456 (100) | Distingue correctamente, 422 (92,54; IC 90,12-94,96).El isotónico es el lactato de ringer, 9 (1,97; IC 0,69-3,26).Son isotónicos los fluidos 0,20% (1/5) y 0,33% (1/3), 25 (5,48; IC 3,39-7,58) |
| 2. Tipo de FIM en su práctica habitual en un paciente en normonatremia, 455 (99,8) | Predominantemente isotónicos, 297 (65,13; IC 60,74-69,52).Indistintamente isotónicos e hipotónicos, 27 (5,92; IC 3,75-8,10).Predominantemente hipotónicos, 131 (28,95; IC 24,77-33,13) |
| 3. Volumen total de FIM en 24horas, 455 (99,8) | Siguen la regla de H & S, 370 (81,14; IC 77,54-84,74).Utilizan en general volúmenes inferiores, 80% de esta regla, 66 (14,47; IC 11,23-17,72)Utilizan volúmenes superiores a la regla de H & S, 19 (4,39; IC 2,50-6,27) |
| 4. Momento de la adición de ClK a la FIM, 456 (100) | Siempre FIM con cloruro potásico desde el inicio de la infusión, 33 (7,24; IC 4,85-9,62)Se añade el ClK tras corroborarse diuresis del paciente, 100 (21,93; IC 18,12-25,74)Depende del estado clínico y grado de deshidratación del paciente. Si la situación clínica no es buena se espera a mejorar y comprobar diuresis, 323 (70,83; IC 66,65-75,02) |
| 5. Cantidad en mililitros de ClK 2M que añade a la FIM, 455 (99,8) | 5ml de ClK 2M por kg de peso del paciente en 24horas, 17 (3,73; IC 1,98-5,47).Según peso paciente<10kg, 2-3ml de ClK 2M por cada 500ml de líquido a infundir; más de 10kg, 5ml por cada 500ml de líquido a infundir, 120 (26,32; IC 22,26-30,37)No lo tiene en cuenta. Utiliza unos fluidos estándar con ClK incorporado, 18 (3,95; IC 2,15-5,74)Según necesidades basales, 20-30mEq/l de líquido a infundir, 150 (32,89; IC 28,57-37,22)Ninguna opción de respuesta describe mi forma de proceder, 150 (33,11; IC 28,78-37,45) |
| 6. Cantidad de calcio en la FIM, 355 (77,8) | En niños, 20-40 mg/kg/día y en lactantes, 40-80mg/kg/día, 17 (4,79; IC 2,56-7,02)10ml de gluconato cálcico por cada 500ml de FIM, 37 (10,40; IC 7,89-12,91)No añado calcio a la FIM, 301 (84,82; IC 80,32-89,32) |
| 7. Modo de mantenerse actualizado al respecto, 456 (100) | Lectura de libros y manuales, 16 (3,51; IC 1,81-5,20)Lectura de literatura científica, 119 (26,10; IC 22,05-30,14)Asistencia a cursos, jornadas y congresos, 60 (13,16; IC 10,04-16,27).Sesiones clínicas de equipo, 247 (54,17; IC 49,58-58,76).Conversaciones con colegas, 14 (3,07; IC 1,48-4,66) |
| 8. Existencia de consenso en mi equipo de trabajo, 456 (100) | Existe consenso verbal únicamente, 130 (28,51; IC 24,35-32,67).Existe consenso verbal y escrito, 258 (56,58; IC 52,01-61,15)No existe consenso de ningún tipo, ni verbal ni escrito, 68 (14,91; IC 11,63-18,19) |
| 9. Tiempo de uso de isotónicos en caso de utilizarlos como FIM, 302 (66,2) | Más de 5 años, 59 (19,54; IC 15,04-24,03)Entre 2 y 5 años, 112 (37,09; IC 31,61-42,56)Menos de 2 años, 131 (43,38; IC 37,76-49,00) |
En la columna de la izquierda se presenta la pregunta planteada, expresándose el número absoluto de respuestas a cada una de ellas y su porcentaje respecto al total entre paréntesis. En la columna de la derecha las diferentes opciones de respuesta, expresándose sus recuentos en números absolutos y sus porcentajes junto a su intervalo de confianza del 95%, entre paréntesis.
ClK: cloruro potásico; FIM: fluidoterapia intravenosa de mantenimiento; H & S: Holliday and Segar; IC: intervalo de confianza; 2M: 2 molar.
Factores asociados a la prescripción de líquidos hipotónicos en la fluidoterapia intravenosa de mantenimiento: análisis bivariado y multivariado
| Análisis bivariado | Análisis multivariado | ||||
|---|---|---|---|---|---|
| Factores | Cuestión | Usa hipotónicos comoFIM habitual | Odds ratio | Límites paraIC 95% | p |
| Sexo | 456 | p=0,97 | 1,12 | 0,68-1,82 | 0,64 |
| Mujer | 312 (68,4) | 90 (28,8) | |||
| Varóna | 144 (31,6) | 41 (28,7) | |||
| Experiencia profesional | 456 | p=0,11 | |||
| <5 años | 106 (23,2) | 29 (27,4) | 0,88 | 0,29-2,62 | 0,82 |
| 5-15 años | 158 (34,6) | 43 (27) | 1,21 | 0,35-4,13 | 0,76 |
| >15 años | 137 (30) | 35 (25,7) | 0,96 | 0,27-3,39 | 0,96 |
| Todavía residentea | 55 (12,1) | 24 (43,6) | Referencia | - | |
| Tipo centro trabajo | 456 | p=0,006 | |||
| Público | 386 (84,6) | 100 (25,8) | 0,28 | 0,13-0,61 | 0,001 |
| Privadoa | 36 (7,9) | 18 (50) | Referencia | - | - |
| Ambos | 34 (7,5) | 13 (39,4) | 0,58 | 0,20-1,61 | 0,29 |
| Pediatra o residente | 456 | p=0,003 | 0,31 | 0,10-0,94 | 0,040 |
| Pediatraa | 389 (85,3) | 101 (26) | |||
| Residente de pediatría | 67 (14,7) | 30 (44,8) | |||
| Intensivista | 456 | p=0,001 | 0,41 | 0,20-0,84 | 0,015 |
| UCIPa | 82 (18,1) | 12 (14,6) | |||
| No UCIP | 374 (82) | 119 (31,9) | |||
| Nivel asistencial | 456 | p=0,06 | 0,089 | ||
| Hospitala | 403 (88,4) | 109 (27,1) | 0,56 | 0,29-1,08 | |
| AP | 53 (11,6) | 22 (41,5) | |||
| Existe consenso | 456 | p=0,000 | 0,48 | 0,27-0,86 | 0,014 |
| Sía | 388 (85,1) | 100 (25,8) | |||
| No | 68 (14,9) | 31 (45,6) | |||
AP: atención primaria; IC: intervalo de confianza; UCIP: unidad de cuidados intensivos pediátricos.
aCategoría de referencia para el análisis multivariado.
Factores asociados a distintos aspectos de la fluidoterapia intravenosa de mantenimiento pautada por los profesionales: análisis bivariado
| Factores | Cuestiones | Distingue FIM correctamente | Usa hipotónicos como FIM habitual | VT de FIM un 80% de H & S | Comprueba diuresis antes de añadir el ClK | Pauta ClK según necesidades basales | No añade calcio en la FIM |
|---|---|---|---|---|---|---|---|
| Sexo | 456 | p=0,43 | p=0,97 | p=0,78 | p=0,36 | p=0,30 | p=0,49 |
| Mujer | 312 (68,4) | 287 (92) | 90 (28,8) | 47 (15,1) | 74 (23,7) | 102 (32,7) | 212 (86,2) |
| Varón | 144 (31,6) | 135 (93,8) | 41 (28,7) | 19 (13,3) | 26 (18,1) | 48 (33,6) | 89 (81,7) |
| Experiencia profesional | 456 | p=0,89 | p=0,11 | p=0,75 | p=0,95 | p=0,60 | p=0,69 |
| <5 años | 106 (23,2) | 96 (90,6) | 29 (27,4) | 15 (14,2) | 28 (26,4) | 40 (38,1) | 73 (85,9) |
| 5-15 años | 158 (34,6) | 149 (94,3) | 43 (27) | 30 (19,1) | 32 (20,3) | 46 (29,1) | 93 (80,9) |
| >15 años | 137 (30) | 127 (92,7) | 35 (25,7) | 18 (13,1) | 26 (19) | 54 (39,4) | 96 (85,7) |
| Todavía residente | 55 (12,1) | 50 (90,9) | 24 (43,6) | 3 (5,5) | 14 (25,5) | 10 (18,2) | 39 (90,7) |
| Tipo centro trabajo | 456 | p=0,42 | p=0,006 | p=0,31 | p=0,23 | p=0,98 | p=0,31 |
| Público | 386 (84,6) | 359 (93) | 100 (25,8) | 59 (15,3) | 90 (23,3) | 130 (33,8) | 249 (83,8) |
| Privado | 36 (7,9) | 31 (86,1) | 18 (50) | 4 (11,1) | 3 (8,3) | 13 (36,1) | 29 (85,3) |
| Ambos | 34 (7,5) | 32 (94,1) | 13 (39,4) | 3 (8,8) | 7 (20,6) | 7 (20,6) | 23 (95,8) |
| Pediatra o resi | 456 | p=0,13 | p=0,003 | p=0,10 | p=0,000 | p=0,72 | p=0,17 |
| Pediatra | 389 (85,3) | 362 (93,1) | 101 (26) | 63 (16,2) | 81 (20,8) | 135 (34,8) | 254 (84,1) |
| Residente de pediatría | 67 (14,7) | 60 (89,6) | 30 (44,8) | 3 (4,5) | 19 (28,4) | 15 (22,4) | 47 (88,7) |
| Intensivista | 456 | p=0,08 | p=0,001 | p=0,001 | p=0,002 | p=0,19 | p=0,000 |
| UCIP | 82 (18) | 79 (96,3) | 12 (14,6) | 23 (28) | 6 (7,3) | 35 (42,7) | 43 (61,4) |
| No UCIP | 374 (82) | 343 (91,7) | 119 (31,9) | 43 (11,5) | 94 (25,1) | 115 (30,8) | 258 (90,5) |
| Nivel asistencial | 456 | p=0,02 | p=0,06 | p=0,04 | p=0,30 | p=0,01 | p=0,27 |
| Hospital | 403 (88,4) | 377 (93,5) | 109 (27,1) | 63 (15,7) | 85 (21,1) | 140 (34,7) | 263 (84) |
| AP | 53 (11,6) | 45 (84,9) | 22 (41,5) | 3 (5,7) | 15 (28,3) | 10 (19,2) | 38 (90,5) |
| Existe consenso | 456 | p=0,73 | p=0,000 | p=0,52 | p=0,30 | p=0,55 | p=0,26 |
| Sí | 388 (85,1) | 359 (92,5) | 100 (25,8) | 58 (15) | 84 (21,6) | 130 (33,6) | 253 (84,1) |
| No | 68 (14,9) | 63 (92,6) | 31 (45,6) | 8 (11,8) | 16 (23,5) | 20 (29,4) | 48 (88,9) |
AP: atención primaria; ClK: cloruro potásico; FIM: fluidoterapia intravenosa de mantenimiento; H & S: Holliday and Segar; UCIP: unidad de cuidados intensivos pediátricos; VT: volumen total.
Existen importantes evidencias a favor del uso de fluidos isotónicos como FIM10,11,24. Parece por tanto el momento de valorar la sustitución de los fluidos hipotónicos (ClNa≤0,45%+G5%) en favor de isotónicos (ClNa 0,9%+G5%) en la mayoría de los pacientes ingresados que precisen FIM25–27. No obstante, estudios a nivel internacional demuestran que esto no es así14–19, siendo nuestra investigación ejemplo de ello, pues un 28,9% de los encuestados declara utilizar hipotónicos de forma general en su práctica clínica habitual. Además, un 7,4% de los profesionales de nuestro estudio no distingue correctamente los fluidos intravenosos atendiendo a su tonicidad. Por otro lado, existe una lógica fisiopatológica en favor de que si tomamos como referencia los volúmenes propuestos por H & S, basados en niños sanos con actividad normal, podríamos estar sobrestimando las necesidades de nuestros pacientes hospitalizados, dada su inactividad inherente al ingreso y la retención de agua libre como consecuencia de un exceso de ADH asociada a varios estímulos no osmóticos presentes en estos pacientes. Esto hace que algunos profesionales restrinjan el volumen total de la FIM, tal y como se refleja en el estudio de Davies15. En nuestro caso particular es el 14,4% de los facultativos los que restringen de forma general el volumen de la FIM que aplican a sus pacientes, y este porcentaje aumenta a un 28% cuando se trata de facultativos de UCIP. No obstante, no podemos saber con exactitud cómo de potente es el estímulo no osmótico que cada paciente sufre durante su hospitalización. Probablemente los pacientes quirúrgicos y los que padecen enfermedades del sistema nervioso central (meningitis, encefalitis y traumatismos craneoencefálicos graves) sean los que presenten un mayor exceso de ADH, y por tanto tendrán mayor riesgo de hiponatremia dilucional si les administramos hipotónicos y con un volumen total acorde con H & S. No obstante, también hay otros pacientes hospitalizados con procesos leves, no como los anteriores, sin estímulos no osmóticos para la ADH, en los cuales los volúmenes según pauta de H & S sean una opción adecuada. Probablemente la situación de mayor riesgo para que un paciente pediátrico hospitalizado presente una hiponatremia dilucional sería la administración de unos fluidos intravenosos hipotónicos a volúmenes por encima de H & S, aunque esto no lo podemos afirmar con rotundidad dadas las pruebas científicas de las que disponemos en la actualidad3. Debemos destacar que aun siendo esta práctica anecdótica en nuestra muestra, tan solo un 2% de los encuestados, no podemos afirmar lo mismo a la vista de los resultados del estudio de Davies et al.15, donde hasta un 38% utilizaban volúmenes superiores a H & S, que junto a unos fluidos hipotónicos lo convertían en aquel momento, año 2008, en una práctica poco segura para el paciente. Así, un metaanálisis reciente demuestra la asociación entre la sobrecarga de volumen de fluidos y el aumento de la morbimortalidad en pacientes pediátricos críticamente enfermos28.
No hemos encontrado en la literatura estudios que describan la práctica clínica a este respecto centrados en pediatras. En la mayoría de ellos, y a través de una encuesta, se evalúa mediante la propuesta de diferentes escenarios clínicos los conocimientos de los profesionales a cerca del tipo de fluidos a infundir en cuanto a su tonicidad y volumen total. En ellos, el fluido utilizado varía ampliamente y, en general, se siguen utilizando los hipotónicos, sin restringir su volumen. Estas diferencias están poco estudiadas, y así Way et al.14 concluyen que a mayor entrenamiento específico y número de intervenciones con pacientes pediátricos mayor probabilidad de utilizar fluidos isotónicos. Keijzers et al.16, en una investigación desarrollada en un solo hospital y en un grupo heterogéneo de médicos, evidenciaron que la elección correcta de fluidos en cuanto a su tonicidad y volumen a infundir en función de un determinado escenario clínico se correlacionaba con el grado de experiencia en el manejo de pacientes pediátricos, con el hecho de ser pediatra y especialista de urgencias hospitalarias frente al resto de especialidades (cirugía, anestesia) y con haber recibido formación específica en cuanto a la prescripción de la FIM en pacientes pediátricos. En el resto de investigaciones únicamente evaluaron los conocimientos de los profesionales en comparación con las mejores pruebas disponibles en aquel momento, concluyendo algunos de ellos que la tendencia a prescribir hipotónicos en lugar de isotónicos en un contexto clínico que requería de estos últimos era mayor en caso de que el paciente fuera un lactante<12 meses en comparación con pacientes de mayor edad15–17,19.
En nuestro trabajo se observa cómo el desempeñar la asistencia en un centro público frente a privado, en una UCIP frente al resto, ser pediatra frente a residente de pediatría y existir consenso en el grupo profesional son factores que podrían estar asociados a la no utilización de fluidos hipotónicos, utilizando isotónicos en su lugar al pautar FIM.
Hemos estudiado también algunas prácticas de prescripción respecto a los iones potasio y calcio como componentes de la FIM. No hemos encontrado literatura específica que clarifique determinados aspectos de este tema, como el hecho de esperar a adicionar el potasio a la FIM tras corroborar diuresis en el paciente. Algunos manuales recomiendan unas cantidades de ClK entre 20 y 40mEq/l21,22, sin que hayamos podido encontrar evidencias en la literatura de cuál es la dosis más adecuada. Llamativa es también la diferencia de criterio en cuanto a la adición de calcio, siendo los intensivistas los que en mayor proporción lo añaden. La homeostasis del calcio es de gran importancia en el paciente crítico, especialmente en pacientes politraumatizados y en situación de shock29. Tal vez sea este el motivo por el cual los profesionales que trabajan en unidades críticas añaden este ion al gotero. No obstante, serían necesarios estudios más específicos para esclarecer estas motivaciones.
Nuestro trabajo presenta limitaciones; la primera es que se trata de una encuesta elaborada específicamente por los propios autores para el desarrollo de la investigación y, por tanto, no está validada previamente. Esta se autoadministró por correo electrónico, teniendo cobertura y representatividad limitada. Además, presenta un sesgo de cobertura geográfica en relación con la comunidad autónoma de procedencia de los diferentes autores, predominando las respuestas desde la Comunidad Valenciana, Madrid y Castilla La Mancha. En segundo lugar presenta un sesgo de interés difícil de evitar en este tipo de investigaciones, que hace que principalmente el profesional interesado, y tal vez actualizado en este tema, tienda a participar más, sobreestimando a este grupo, alterando el resultado final no ajustándose a la realidad. La tercera es que lo que nos comunican los encuestados como práctica clínica no tiene por qué corresponderse de forma fidedigna con su realidad, ya que en ocasiones el profesional responde lo que sabe que se debe hacer, y no lo que hace en realidad30. Además, nuestra investigación se produce 14 años después de que Moritz et al. propusieran por primera vez la utilización de isotónicos como fluidos de mantenimiento4, y 11 tras la primera publicación que analizaba la prescripción de la FIM en pediatría14. No obstante, esto más que restar valor a nuestra investigación nos debería preocupar más si cabe, pues todavía a la vista de nuestros resultados quedan facultativos en nuestro país que podrían estar prescribiendo una FIM no ajustada a las necesidades de cada paciente en función de las mejores pruebas disponibles.
Querríamos destacar el hecho de ser una investigación realizada exclusivamente en pediatras, al no haber encontrado en la literatura otro estudio sobre este tema centrado en esta especialidad médica. Por número de encuestas incluidas nuestro trabajo resulta ser el más numeroso14–19. Además hemos investigado otros aspectos de la FIM que no han sido analizados hasta la fecha, como son la adición de potasio y calcio a estos fluidos de mantenimiento.
Más de una cuarta parte de los pediatras españoles siguen pautando fluidos hipotónicos como FIM. Se presentan posibles factores asociados al hecho de la diferente aplicación de la evidencia científica a la práctica que los pediatras realizan a este respecto. Investigaciones como la nuestra son reflejo de la lentitud para trasladar la evidencia científica a la práctica médica31. Ser capaces de elaborar guías de práctica clínica que nos permitan sintetizar el conocimiento para transmitirlo y diseminarlo posteriormente de forma efectiva es lo que transforma nuestras organizaciones sanitarias en empresas que prestan un servicio de calidad y seguro para el paciente32,33.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los compañeros que mostraron su interés en participar respondiendo a la encuesta.
A Rosa J. Bertolín Bernades, una vez más, pues sin ella no sería posible.