Sr. Editor:
El síndrome de Lemierre consiste en una infección orofaríngea asociada a tromboflebitis de la vena yugular interna, frecuentemente complicada con embolismos pulmonares secundarios. Por lo excepcional del cuadro inicialmente no se piensa en él; sin embargo, su presentación es tan característica que si se conoce este cuadro el diagnóstico puede hacerse fácilmente. Presentamos a continuación un caso de síndrome de Lemierre.
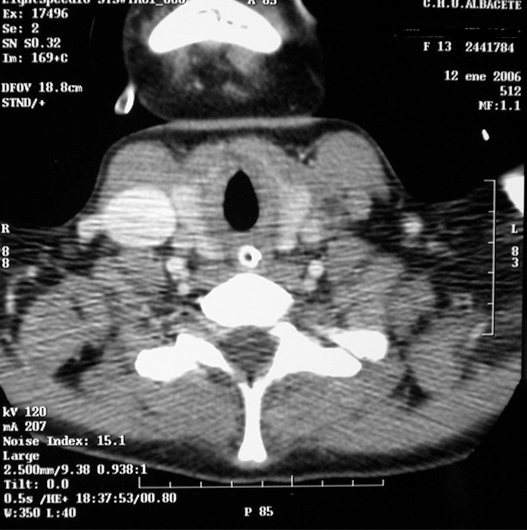
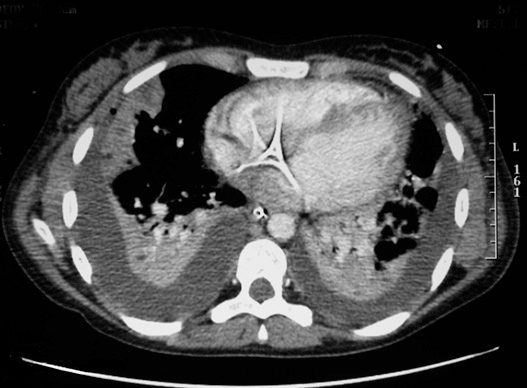
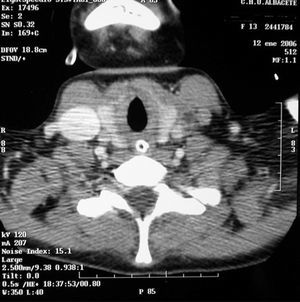
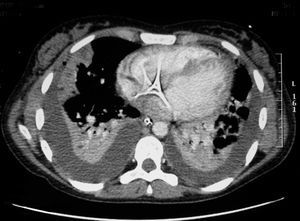
Niña de 12 años, previamente sana, que acude a urgencias por fiebre, dificultad respiratoria y dolor torácico. Refería cuadro febril de 5 días de evolución, rinorrea, tos y odinofagia en tratamiento con paracetamol y diclofenaco. Exploración: palidez mucocutánea, taquicárdica, no soplos; polipnea basal, con tiraje subcostal, hipoventilación basal. Hiperemia faríngea con punteado en amígdala derecha. Resto normal. En la radiografía de tórax inicial se observa un patrón alveolar bilateral compatible con neumonía intersticial iniciándose tratamiento con vancomicina, cefotaxima y eritromicina. Analítica al ingreso: hemograma: leucocitos 23.930/μl, Hb 10,6 g/dl, plaquetas 44.000/μl, creatinina 2,4 mg/dl, urea 222 mg/dl. A las pocas horas del ingreso se decide traslado a UCIP por aumento de la dificultad respiratoria e insuficiencia renal oligúrica. Allí se inicia ventilación mecánica no invasiva mejorando clínicamente. En el segundo día de ingreso crece en hemocultivo Fusobacterium y estreptococo, iniciándose tratamiento con meropenem y clindamicina. La paciente no presentaba datos externos sugestivos de trombosis de la vena yugular interna (eritema, empastamiento o dolor cervical). Tras conocer la etiología microbiológica, se sospecho síndrome de Lemierre, solicitándose TC cérvico-torácica (fig. 1) que demostró la existencias de lesiones nodulares múltiples cavitadas de predominio periférico (abscesos pulmonares sépticos) y defecto de repleción en relación a trombosis de vena yugular interna (fig. 2), confirmándose el diagnóstico de sospecha. Se inició tratamiento anticoagulante con heparina de bajo peso molecular. Clínicamente la paciente presentó un fallo hipoxémico progresivo severo (PaO2/FiO2 mínima de 184 y PaO2 mínimas de 55 mmHg), manejándose en todo momento sin necesidad de ventilación invasiva. Presentó una pogresiva mejoría respiratoria pudiéndose retirar la ventilación no invasiva a los 3 días y la oxigenoterapia 10 días después. Al octavo día presentó derrames pleurales bilaterales que precisan colocación de tubos pleurales. Recibió tratamiento antibiótico durante 6 semanas (3 semanas con imipenem y 3 semanas oral con amoxicilina-ácido clavulánico) y tratamiento anticoagulante durante 3 meses (el estudio de trombofilia fue normal). Al alta la paciente se encontraba asintomática.
Figura 1. Lesiones nodulares pulmonares múltiples compatibles con accesos pulmonares.
Figura 2. Defecto de repleción de la vena yugular izquierda interna en relación con trombosis de la misma.
El síndrome de Lemierre consiste en una infección orofaríngea con tromboflebitis secundaria de la vena yugular interna, frecuentemente complicada con focos metastásicos pulmonares. El germen más frecuentemente aislado es Fusobacterium, siendo menos frecuentes otros como Streptococcus, Bacteroides, Peptostreptococcus, Eikenella corrodens o proteus1,2. A diferencia de otras bacterias anaerobias causa patología en gente joven sin patología de base3.
El inicio general de la infección suele encontrarse en las amígdalas1. Desde esta localización se produce la infección del espacio parafaríngeo y la vaina carotídea, produciéndose tromboflebitis de la vena yugular interna con posterior siembra hematógena.
Clínicamente suele existir un infección amigdalar inicial. La tromboflebitis de la vena yugular interna puede cursar asintomática (como en nuestra paciente) o cursar con edema, calor local o dolor cervical. Secundariamente se producen émbolos sépticos predominantemente pulmonares (92 % casos) y menos frecuentemente en otras localizaciones: articulares, óseos, hepáticos, esplénicos, renales, cutáneos o en partes blandas4.
Se necesita un alto grado de sospecha para diagnosticar este síndrome tras una infección orofaríngea, ya que frecuentemente los datos de amigdalitis han remitido y el único signo de alarma suele ser la fiebre persistente. Muchas veces sólo se sospecha tras el aislamiento de un germen anaerobio en sangre (sobre todo si el germen es Fusobacterium necrophorum).
La sospecha de tromboflebitis de vena yugular interna debe ser confirmado mediante la TC con contraste5. La ecografía Doppler también puede usarse para su diagnóstico (presencia de trombo y ausencia de flujo venoso); sin embargo, no visualiza la región infraclavicular ni inframandibular y puede obviar trombos recientes, por lo que se prefiere su uso para el control evolutivo de la trombosis5.
La evolución una vez iniciado el tratamiento antibiótico correcto, suele ser favorable en la mayoría de los pacientes. El tratamiento se basa en antibióticos que cubran la flora anaerobia6. La duración del tratamiento no está claramente establecida, pero se prefieren tratamientos prolongados, entre 4-6 semanas de duración por el origen intravascular de la infección. El papel de la anticoagulación es controvertido1, ya que en la mayoría de los pacientes evolucionan favorablemente sin el uso de los mismos. Algunos autores sugieren que la adición de heparina se asocia con mejor resolución del trombo en vena yugular interna7, mientras que otros recomiendan usarla sólo en caso de producción de nuevos émbolos sépticos a pesar de antibioterapia adecuada. En el presente caso decidimos iniciar tratamiento anticoagulante ya que el trombo producía oclusión total de vena yugular interna.
Correspondencia: Dra. M.ªM. Ballesteros García.
UCI Pediátrica. Hospital General Universitario de Albacete.
Avda. de la Estación, 6, 6.ºD. 02001 Albacete. España.
Correo electrónico: mdballesteros@sescam.jccm.es