El estudio del doppler fetal permite identificar la etiología placentaria y clasificar su gravedad en aquellos neonatos pequeños para la edad gestacional. Existen estudios que relacionan estos datos doppler con alteraciones en el flujo intestinal del recién nacido, pero su relación con los datos de oximetría intestinal ha sido poco estudiada.
ObjetivoEvaluar si existe relación entre los datos doppler prenatales y los datos de oximetría abdominal en los niños pequeños para su edad gestacional.
Material y métodosEstudio prospectivo observacional en neonatos>32 semanas con un peso al nacer<P10. Se clasificó la gravedad de la insuficiencia placentaria según criterios de doppler prenatal. Se monitorizó la oximetría esplácnica durante los 3 primeros días de vida y se realizó un análisis comparativo de los datos oximétricos según la afectación doppler prenatal.
ResultadosSe evaluaron 53 pacientes. Se observaron diferencias significativas en la rSO2 media entre los pacientes con fallo placentario moderado o grave y aquellos con doppler prenatal normal o levemente alterado: 42±10 vs. 71,3±10 (p<0,001). Estas diferencias se mantuvieron durante los 3 primeros días de vida. Se identificaron patrones tipo de oximetría esplácnica según el grado de insuficiencia placentaria.
ConclusionesExiste correlación entre el doppler fetal y el patrón de oximetría esplácnica durante los primeros días de vida. Los neonatos con insuficiencia placentaria moderada o grave presentan unos registros de oximetría abdominal más alterados, por lo que podría ser una técnica útil para evaluar el grado de insuficiencia placentaria y el riesgo de intolerancia oral en los neonatos pequeños para la edad gestacional.
Among small for gestational age neonates, foetal Doppler enables the identification of placental insufficency aetiology and the classification of severity in small for gestational age neonates. There are studies that associate the Doppler data with alterations in the intestinal flow of the newborn, but its relationship with intestinal oximetry has been little studied.
ObjectiveTo assess whether there is a relationship between prenatal Doppler data and abdominal oximetry in small for gestational age neonates
Material and methodsA prospective observational study carried out on neonates>32 weeks with a birth weight<P10. The severity of placental insufficiency was classified according to prenatal Doppler criteria. Splanchnic oximetry was monitored during the first three days of life and a comparative analysis of the oximetry data was performed according to the prenatal Doppler alteration severity.
ResultsA total of 53 patients were evaluated. Significant differences were observed in the mean regional oximetry (rSO2) between patients with moderate or severe placental failure and those with normal or slightly altered prenatal Doppler: 42±10 vs. 71.3±10 (P<.001). These differences were maintained during the first 3 days of life. Standard patterns of splanchnic oximetry were identified depending on the degree of placental insufficiency.
ConclusionsThere is a correlation between the foetal Doppler and the splanchnic oximetry pattern during the first days of life. Neonates with moderate or severe placental insufficiency have more altered abdominal oximetry patterns, making it a useful technique to evaluate the degree of placental insufficiency and the risk of oral intolerance in small for gestational age neonates.
La deficiente perfusión intestinal es uno de los factores contribuyentes al desarrollo de enfermedad digestiva en el recién nacido1, por lo que en los últimos años se han desarrollado distintas estrategias para evaluar la perfusión del lecho esplácnico en neonatos de riesgo. Los primeros análisis realizados se basaron en el estudio del doppler de la arteria mesentérica superior2, pero la utilidad práctica a nivel clínico fue limitada, al ser una técnica difícil, no continua y precisar de un ecografista experto para su realización3–7.
Una tecnología de incorporación reciente en las unidades neonatales es la oximetría tisular con espectroscopia cercana a infrarrojo. Este sistema permite evaluar la oxigenación de un tejido de modo continuo y no invasivo8. Su aplicación en neonatos y los datos que ofrece son fiables del estado de oxigenación del tejido sobre el que se coloca el sensor9,10. Inicialmente se utilizó para objetivar la oxigenación cerebral en niños sometidos a cirugía con circulación extracorpórea, y de ahí se extendió su uso a otros grupos de riesgo neurológico11. En neonatología también existen estudios que informan del valor del NIRS cerebral en la monitorización del niño pretérmino12–17. Los estudios de oximetría regional a nivel intestinal (oximetría esplácnica) son más recientes y de tamaños muestrales más pequeños, pero han puesto en evidencia las posibilidades de esta técnica para monitorizar el intestino en riesgo de isquemia18,19.
En el niño pequeño para la edad gestacional (PEG) se dan circunstancias, al igual que en la prematuridad y las cardiopatías congénitas, que pueden condicionar un compromiso de la perfusión intestinal. En los últimos años, se ha avanzado mucho en el diagnóstico y el seguimiento de los fetos y neonatos PEG, pasando de un concepto meramente estadístico con base en presentar un peso al nacer<P10 para su edad gestacional a un concepto más fisiopatológico en el que se tienen en cuenta los datos de doppler prenatal, distinguiendo al niño con bajo peso para su edad gestacional (BPEG), bien sea constitucional, bien por enfermedad fetomaterna, del feto que presenta un estudio doppler placentario alterado, lo que define el crecimiento intrauterino retardado (CIR).
Planteamos un estudio con el objetivo principal de evaluar los valores de oximetría esplácnica en recién nacidos PEG correlacionándolos con los datos de doppler prenatal. Como objetivos secundarios planteamos la evaluación de los valores de oximetría esplácnica según la gravedad de los datos doppler, la búsqueda y descripción de patrones tipo de oximetría en relación con la gravedad de la insuficiencia placentaria y la búsqueda de una relación entre los datos obtenidos de oximetría esplácnica y datos de tolerancia oral.
Material y métodosEstudio observacional prospectivo realizado en una unidad de neonatología nivel iii-C durante un período de 20 meses (de abril de 2017 a diciembre de 2018).
Se incluyeron todos los recién nacidos>32 semanas de edad gestacional ingresados en la unidad de neonatología con un peso al nacer por debajo del P10 según las tablas de Carrascosa 200820,21 y cuyos padres/tutores legales firmaron el consentimiento informado. Se excluyeron los neonatos con malformaciones congénitas, aquellos que precisaron reanimación avanzada y los que precisaron soporte respiratorio (invasivo o no invasivo) con FiO2>30% durante>12h.
Todas las variables se recogieron en un cuaderno de recogida de datos. Las variables demográficas, basales y de evolución posnatal se obtuvieron de sus historias clínicas. La monitorización de la oximetría esplácnica se inició en las primeras 6h de vida con el oxímetro INVOS™ 5100-C (Somanetics, Medtronic, Minneapolis, EE. UU.) y un sensor neonatal colocado a nivel paraumbilical izquierdo o infraumbilical. Se mantuvo la monitorización durante 3 días, recogiendo los valores de saturación regional de oxígeno (rSO2) media, rango, mediciones de rSO2<30% y patrón oximétrico cada 24h, mediante el uso del software INVOS™ Analytics Tool versión 1.2.
La definición del niño PEG ha sido motivo de discusión en los últimos años al no considerar datos doppler fetales en la clasificación del niño con un peso al nacer<P1022,23. En nuestro trabajo asumimos la clasificación del niño PEG que utiliza nuestra área perinatológica, que es la que asumen cada vez más unidades en nuestro país, distinguiendo el niño con BPEG del niño CIR, definido este último por la presencia de una alteración en el estudio doppler fetal24.
Para la estadificación de los pacientes con insuficiencia placentaria (CIR) se utilizó la clasificación de Figueras y Gratacós del año 201724. Así, se distinguió entre el feto con BPEG (constitucional o secundario) y el CIR (de causa placentaria). Este último, a su vez, se dividió en 4 grados (i, ii, iii y iv), de menor a mayor gravedad según los datos de la valoración doppler fetal en la arteria umbilical, la arteria cerebral media y el ductus venoso del feto.
El CIR I, más leve, se define por la presencia de datos doppler definitorios de CIR sin datos de progresión (doppler en la arteria uterina alterado o inicio de afectación en doppler de la arteria umbilical). La redistribución del flujo fetal marcada por alteración en el estudio doppler en la arteria cerebral media del feto con datos de progresión de la afectación en AU definiría el grado ii, CIR moderado. El grado más grave estaría definido por la presencia de los datos anteriores más la afectación cardíaca con alteraciones en el ductus venoso, CIR III grave. Un grado iv, definido por la mayor afectación en el ductus venoso, objetiva un alto riesgo de hipoxia severa y acidosis fetal y constituye una indicación de cesárea urgente. En nuestra serie, ningún paciente alcanza el grado CIR IV.
El protocolo de alimentación utilizado durante el estudio fue el mismo para todos los pacientes. Se definió la presencia de intolerancia oral como la necesidad de mantener a un paciente a dieta absoluta por un período de más de 12h consecutivas.
Se realizó un análisis descriptivo de todas las variables, expresando las cuantitativas como media±desviación típica y mediana, y las variables cualitativas, como valor absoluto y porcentaje. Para la comparación de variables cualitativas entre los 2 grupos se utilizó el test de chi-cuadrado. La comparación de medias se realizó, tras comprobar la normalidad con el test de Kolmogorov-Smirnov, con el test t de Student o la U de Mann-Whitney, según procediese. Se estudió la asociación de variables cuantitativas con el coeficiente de correlación de Spearman. Se consideraron significativos valores de p<0,05, con un planteamiento bilateral. Se realizó un análisis multivariante de regresión lineal múltiple ajustado por la edad gestacional. Todos los análisis se realizaron con el programa estadístico SPSS® v.24.0.
Antes del inicio del estudio, se obtuvo la aprobación por parte del Comité de Ética de Investigación de referencia.
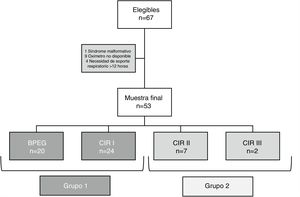
ResultadosSe estudiaron un total de 53 pacientes. En la figura 1 se muestra el diagrama de flujo referente a la inclusión de pacientes en el estudio.
No hubo diferencias significativas en los valores de rSO2 entre los pacientes con BPEG respecto a los pacientes CIR I (IC 95% −0,5; 12; p=0,066). Por lo tanto, en posteriores análisis se agruparon estos pacientes como grupo 1, para su comparación con los pacientes con fallo placentario avanzado, CIR II-III, denominado grupo 2.
La tabla 1 muestra los datos de la muestra total y el análisis bivariante de los grupos 1 y 2 en cuanto a las variables basales, perinatales y de evolución posnatal. La tabla 2 muestra el análisis bivariante de los 2 grupos en cuanto a las variables de oximetría esplácnica durante cada uno de los 3 días del registro.
Datos de la muestra total y el análisis bivariante
| Totaln=53 | Grupo 1n=44 (83%) | Grupo 2n=9 (16%) | p | |
|---|---|---|---|---|
| Características basales | ||||
| Varón, n (%) | 23 (43,4) | 17 (38,6) | 6 (66,7) | NS |
| Edad gestacional (días) | ||||
| Media±DE | 251,9±13,6 | 255±11,8 | 236±11,1 | <0,001 |
| Mediana (RIQ) | 258 (241,5-261) | 259 (250-262) | 237 (224-244) | |
| Preeclampsia, n (%) | 16 (30,2) | 13 (29,5) | 3 (33,3) | NS |
| Gemelar, n (%) | 5 (9,4) | 3 (6,8) | 2 (22,2) | NS |
| Diabetes gestacional, n (%) | 5 (9,4) | 4 (9,1) | 1 (11,1) | NS |
| Parto eutócico, n (%) | 17 (32,1) | 5 (11,4) | 2 (22,2) | NS |
| RCTG alterado, n (%) | 14 (26,4) | 12 (27,3) | 2 | NS |
| Apgar 1 | ||||
| Media±DE | 8±1 | 8 (5-9) | 7 (6-9) | NS |
| Mediana (RIQ) | 9 (7-9) | 9 (7-9) | 7 (6,5-8) | |
| Apgar 5 | ||||
| Media±DE | 9±1 | 9 (8-10) | 9 (8-10) | NS |
| Mediana (RIQ) | 9 (7-9) | 10 (9-10) | 9 (8-9,5) | |
| pH ingreso | ||||
| Media±DE | 7,31±0,07 | 7,32±0,07 | 7,27±0,09 | NS |
| Mediana (RIQ) | 7,33 (7,28-7,36) | 7,34 (7,29-7,36) | 7,27 (7,19-7,35) | |
| Lactato | ||||
| Media±DE | 4,1±2,5 | 4,35±2,64 | 3,02±1,36 | NS |
| Mediana (RIQ) | 3,4 (2,7-4,7) | 3,4 (2,8-5,5) | 3,1 (1,9-4,4) | |
| Hematocrito | ||||
| Media±DE | 54,1±6,3 | 54,6±6 | 51,9±7 | NS |
| Mediana (RIQ) | 54,6 (49,9-58,9) | 54,7 (50,4-59) | 53 (44,7-58,6) | |
| Peso | ||||
| Media±DE | 1.819±329 | 1902±285 | 1415±209 | <0,001 |
| Mediana (RIQ) | 1.900 (1.545-2.090) | 1.985 (1.665-2.107) | 1.440 (1.252-1.585) | |
| Percentil de peso | ||||
| Media±DE | 2,5±2,1 | 2,6±2,1 | 2,1±2 | NS |
| Mediana (RIQ) | 2 (1-3) | 2 (1-3) | 1 (1-3) | |
| Longitud | ||||
| Media±DE | 43,3±2,4 | 43,7±2,2 | 41,3±2,3 | <0,001 |
| Mediana (RIQ) | 44 (41,5-45,3) | 44 (42-45,5) | 42 (39-43) | |
| Percentil longitud | ||||
| Media±DE | 7,7±11 | 6,5±7,5 | 13,9±21,0 | NS |
| Mediana (RIQ) | 3 (1-11,5) | 2 (1-12,25) | 5 (2-25) | |
| Perímetro craneal | ||||
| Media±DE | 30,4±1,8 | 30,9±1,5 | 27,8±1,4 | <0,001 |
| Mediana (RIQ) | 31 (29-31,7) | 31 (30-32) | 28 (27-28,7) | |
| Percentil perímetro craneal | ||||
| Media±DE | 7,6±11,4 | 8,25±12,1 | 4,44±6,2 | NS |
| Mediana (RIQ) | 4 (1-8,5) | 4 (1-8,75) | 1 (1-8) | |
| Alimentación-digestivo | ||||
| Días hasta enteral completa | ||||
| Media±DE | 5,6±2,4 | 4,95±0,8 | 8,4±4,5 | <0,001 |
| Mediana (RIQ) | 5 (4-6) | 5 (4-5) | 7 (5,5-12) | |
| Horas meconiorrexis | ||||
| Media±DE | 14,7±11,1 | 14,5±10,5 | 16,1±14,4 | NS |
| Mediana (RIQ) | 12,5 (7-19,7) | 13 (7-19) | 10 (3-30) | |
| Intolerancia alimentaria, n (%) | 3 (5,7) | 0 (0) | 3 (33,3) | <0,001 |
| ECN, n (%) | 0 (0) | 0 (0) | 0 (0) | NS |
DE: desviación estándar; ECN: enterocolitis necrosante; FIV: fecundación in vitro; IMC: índice de masa corporal; NS: no significativo; RCTG: registro cardiotocográfico; RIQ: rango intercuartílico.
Datos de oximetría esplácnica en los 3 días de registro
| Totaln=53 | Grupo 1n=44 (83%) | Grupo 2n=9 (16%) | p | |
|---|---|---|---|---|
| rSO2(día 1) | ||||
| Media±DE | 66,3±14,8 | 71,3±10 | 42±10 | <0,001 |
| Mediana (RIQ) | 68 (57,5-75) | 71,5 (65,3-79,5) | 44 (32-47,5) | |
| rSO2(día 2) | ||||
| Media±DE | 66,9±14,8 | 70,7±12 | 48±12 | <0,001 |
| Mediana (RIQ) | 69 (56,5-77,5) | 72 (63,3-79,7) | 50 (37-57) | |
| rSO2(día 3) | ||||
| Media±DE | 69,5±16,1 | 74,3±12,2 | 47,6±14,1 | <0,001 |
| Mediana (RIQ) | 74 (61-81) | 76 (67,7-82,3) | 53 (34-59) | |
| Valores<30% (día 1) | ||||
| Media±DE | 8±14 | 2,7±4,8 | 34,5±15,2 | <0,001 |
| Mediana (RIQ) | 1,2 (0-7,8) | 1 (0-3,6) | 28 (22,9-51,9) | |
| Valores<30% (día 2) | ||||
| Media±DE | 6,7±12,7 | 3,7±7,4 | 21,3±21,5 | <0,001 |
| Mediana (RIQ) | 1 (0-9) | 1 (0-2,3) | 13,5 (6,4-33,3) | |
| Valores<30% (día 3) | ||||
| Media±DE | 6,9±16 | 3,0±8,3 | 24,8±28,5 | <0,001 |
| Mediana (RIQ) | 1,6 (0-5,3) | 0,9 (0-2,1) | 11,3 (5-49,5) | |
| Patrón1 (día 1), n (%) | 44 (83) | 43 (97,7) | 1 (11,1) | <0,001 |
| Patrón1 (día 2), n (%) | 44 (83) | 40 (90,9) | 4 (44,4) | <0,001 |
| Patrón1 (día 3), n (%) | 49 (92,5) | 43 (97,7) | 6 (66,7) | <0,001 |
DE: desviación estándar; RIQ: rango intercuartílico; rSO2: saturación regional de oxígeno.
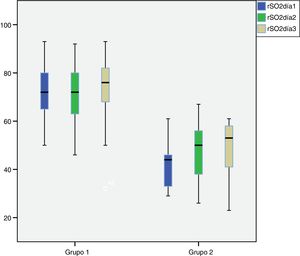
Los pacientes del grupo 1 mostraron valores de oximetría más elevados que los pacientes del grupo 2, como se observa en la figura 2, que muestra gráficamente las medias de rSO2 abdominal durante los 3 primeros días de vida en ambos grupos.
Se realizó un análisis de regresión lineal múltiple comparando los pacientes con BPEG, CIR I y CIR II-III ajustando por edad gestacional, observándose que no existen diferencias en los registros oximétricos en función de la edad gestacional y sí en función de los datos doppler prenatales en los pacientes con fallo placentario avanzado. En este análisis de regresión se objetiva que los datos oximétricos en los niños con fallo placentario avanzado presentan un registro de rSO2 medio el primer día inferior en 23 puntos (IC 95% −13; −33; p<0,001) respecto a los niños CIR I o BPEG sin relación con la edad gestacional de estos pacientes.
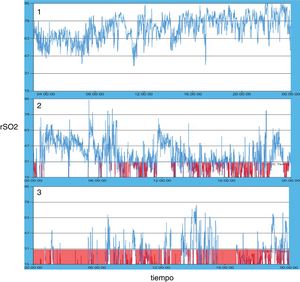
En la figura 3 se muestran 3 patrones oximétricos típicos observados en nuestra serie. El que denominamos patrón 1 se asoció a los pacientes con BPEG o CIR leve (grupo 1), mientras que los patrones 2 y 3 se observaron en los pacientes con fallo placentario avanzado (grupo 2). Dentro de este grupo el patrón 3 solo se observó en los pacientes de nuestra serie con datos de mayor afectación placentaria (CIR-III).
Se observó una correlación entre la rSO2 abdominal media diaria y los días hasta alcanzar una alimentación enteral completa (coeficiente de correlación para rSO2 en el día 1=0,58; p<0,001). Los pacientes del grupo 2 presentaron peor tolerancia oral, definida como la necesidad de dieta absoluta>12h, en comparación con el grupo 1, de modo estadísticamente significativo. Ningún paciente presentó intolerancia oral en el grupo 1, siendo de un 33,3% (3/9) en el grupo 2 (p<0,001). Ningún paciente de nuestra serie tuvo un episodio de enterocolitis necrosante.
DiscusiónExisten estudios previos que demuestran la relación entre los datos doppler alterados en la arteria umbilical del feto y la arteria mesentérica superior del recién nacido25,26 o que los correlacionan con datos de tolerancia oral26,27 en el neonato, pero esta misma correlación con el registro oximétrico esplácnico no se había determinado previamente salvo en algún estudio pequeño y que no evaluaba al niño PEG en su totalidad.
En nuestro estudio hemos observado que los pacientes con el grado más leve de insuficiencia placentaria, CIR I, que son la gran mayoría de los pacientes PEG de causa placentaria, no presentan diferencias en su registro oximétrico respecto a los niños con BPEG. Tampoco ha habido diferencias en su tolerancia oral. Sin embargo, en los pacientes que presentan una mayor afectación en el doppler umbilical observamos registros oximétricos más alterados, presentando valores de saturación media a nivel esplácnico más bajas. Los datos oximétricos en el recién nacido son peores cuanta más alteración se objetive en el doppler prenatal. Así, en el paciente con fallo placentario más grave (CIR III) la saturación esplácnica presenta una mayor alteración y esta es más prolongada en el tiempo. En este grupo en particular los pacientes han presentado intolerancia oral.
Los fetos CIR con mayor afectación placentaria presentan, debido a la progresión de su fallo placentario, datos doppler de adaptación a la situación de hipoxia crónica moderada o grave a la que están sometidos, presentando una redistribución o centralización del flujo sanguíneo. Esta redistribución de flujo favorece la perfusión del lecho cerebral, el corazón y las suprarrenales, disminuyendo el flujo a nivel de otros órganos, entre estos, el intestino. Esto explicaría una situación de hipoxia intestinal al nacimiento que podemos objetivar en el registro oximétrico los primeros días de vida.
Del mismo modo que en el estudio de Cortez et al.28, la identificación de patrones basados en las tendencias de rSO2 (medias y variabilidad) es el método más útil para la lectura de los registros en el paciente monitorizado. Los patrones oximétricos que mostramos en la figura 3 resumen gráficamente los datos del estudio. El patrón 1 se asocia de modo estadísticamente significativo con el paciente con BPEG o CIR leve y se caracteriza por medias de rSO2 altas (>50-55) y con una buena variabilidad de los registros (más de 20 puntos/h). Los patrones 2 y 3 se asocian de forma estadísticamente significativa con los pacientes con fallo placentario avanzado. Son pocos los pacientes con intolerancia oral en nuestra serie, pero es llamativo que ninguno de los pacientes con el patrón número 3 presente buena tolerancia oral. La asociación de registros de oximetría esplácnica muy bajos e intolerancia oral o riesgo elevado de enterocolitis necrosante se ha observado en varios trabajos en los últimos años29–34.
Nuestro estudio tiene poca fuerza para evaluar la intolerancia oral entre los 2 grupos que hemos definido. Existen estudios35 que observaron que flujos alterados en la arteria umbilical (flujo ausente o retorno diastólico) se correlacionaban con determinaciones oximétricas más bajas en los pacientes que desarrollaban morbilidad intestinal. Datos similares se obtuvieron en trabajos llevados a cabo en pacientes con riesgo de hipoxia intestinal como son los que tienen cardiopatía congénita36 o en pretérminos con ductus hemodinámicamente significativos y robo diastólico secundario en la aorta descendente37–39. Creemos que debido a esa hipoxia esplácnica este grupo de pacientes podrían presentan una mayor incidencia de intolerancia oral y que la mayor morbilidad intestinal observada en el niño PEG es debida en gran parte a la isquemia intestinal que presentan los niños CIR, sobre todo los que muestran una alteración doppler prenatal más avanzada.
La oximetría esplácnica en los pacientes CIR podría, por lo tanto, ser útil como marcador del grado de insuficiencia placentaria que tuvieron esos fetos, al permitirnos evaluar al nacimiento la mayor o menor redistribución de flujo secundario a hipoxia crónica durante su vida fetal. Además, podría ser una monitorización útil para determinar qué pacientes pueden o no iniciar tolerancia oral teniendo en cuenta otros estudios que objetivan que saturaciones muy bajas se relacionan con intolerancia oral y con mayor riesgo de ECN29,40.
Además de las limitaciones de la propia técnica de monitorización con oximetría esplácnica, que presenta una variabilidad en sus registros que podría alcanzar el 16% del valor obtenido, nuestro estudio presenta varias limitaciones. No cuenta con el suficiente número de pacientes para buscar asociaciones significativas entre los datos oximétricos y la tolerancia oral; además, al no ser un estudio a doble ciego no podemos evitar el riesgo de que el registro pueda influir en la pauta de alimentación de cada paciente. Para evitar variables de confusión como el soporte respiratorio o hemodinámico en el niño más inmaduro en los primeros días de vida, no evalúa a los menores de 32 semanas, excluyendo a muchos niños con fallo placentario precoz y, por ello, en muchas ocasiones más grave, aunque en muchos de estos pacientes no se podría evaluar correctamente la tolerancia enteral al precisar nutrición parenteral de modo prolongado. Un estudio más complejo y más completo sería necesario para evaluar la correlación entre el fallo placentario y la oximetría abdominal en el paciente menor de 32 semanas.
Creemos que nuestro estudio es original en la búsqueda de la correlación de los datos de oximetría abdominal con los datos de estudio doppler fetal en el paciente PEG. Los estudios doppler prenatales son cada vez más completos en la evaluación de la situación hemodinámica del feto; sin embargo, no existen muchos estudios perinatales que busquen la correlación de estos datos con los de la monitorización en el recién nacido.
En conclusión, en nuestro trabajo hemos encontrado una correlación entre el estudio doppler fetal y el patrón de oximetría esplácnica que presenta el recién nacido durante los primeros días de vida. En los niños con insuficiencia placentaria leve, CIR I, con leve o ninguna redistribución de flujo, no se han encontrado diferencias significativas en el registro oximétrico ni en la tolerancia oral respecto a los niños con BPEG. En cambio, los neonatos con insuficiencia placentaria moderada o grave presentan unos registros de oximetría abdominal alterados. El menor valor de los registros se correlaciona con la gravedad de la insuficiencia placentaria y estos pacientes presentan más riesgo de intolerancia oral.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.