La piomiositis es una entidad típica de los países tropicales, infrecuente en este medio1. Durante los últimos años, se ha observado un aumento de su incidencia en climas templados1,2. Se trata de una infección bacteriana aguda que afecta al músculo estriado, y que puede llegar a abscesificar3. Es un proceso primario o secundario a infección localizada en piel, hueso, tejido celular subcutáneo u otros órganos.
Es importante realizar un diagnóstico precoz, ya que un tratamiento antibiótico adecuado puede evitar la cirugía. Las pruebas de imagen son claves: la resonancia magnética (RM) es la más conveniente para el diagnóstico4 y la gammagrafía con galio es útil para detectar formas multifocales1.
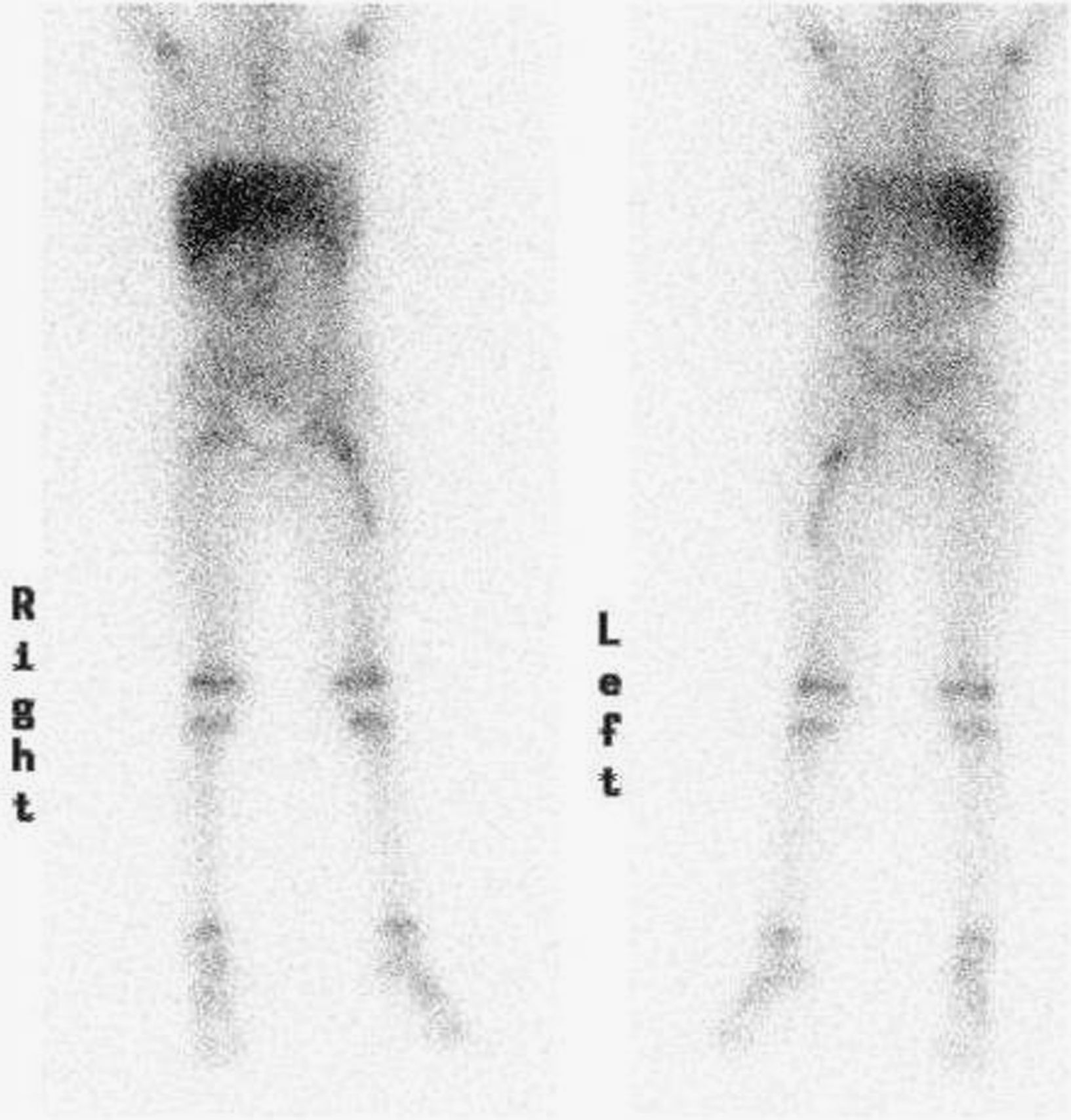
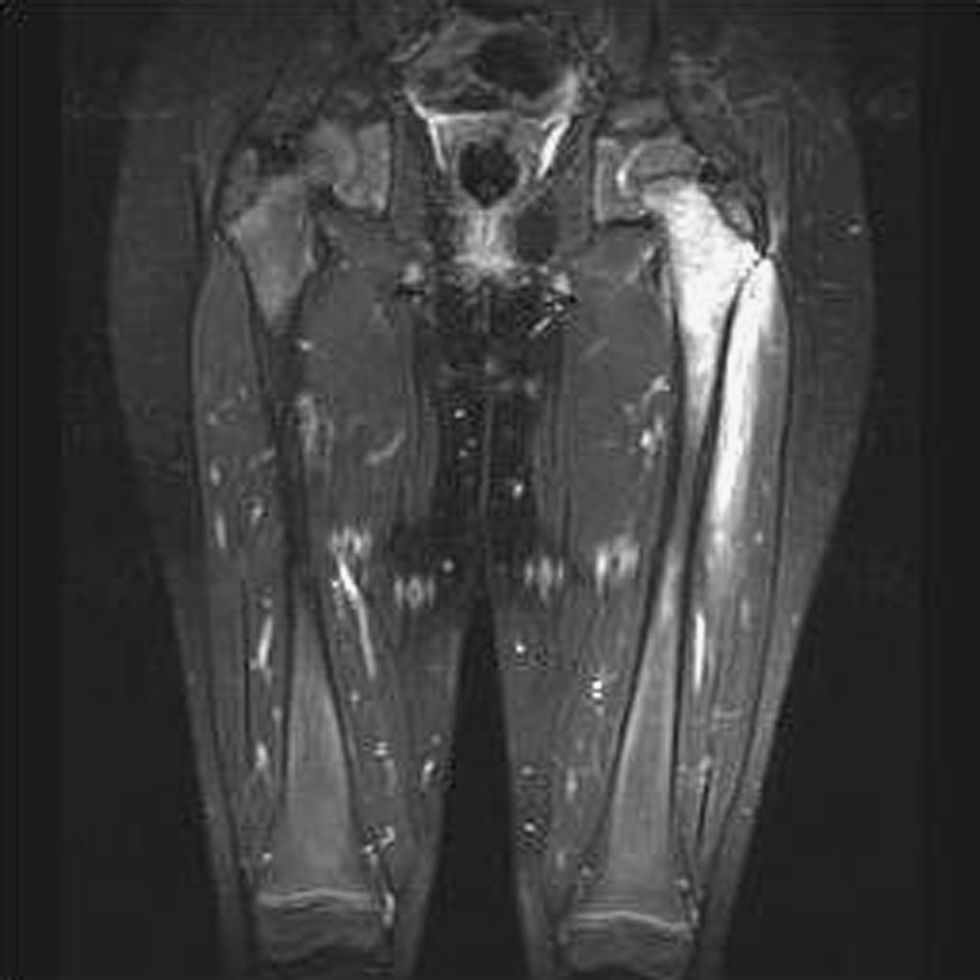
A continuación se presenta el caso de una niña de 5 años que acudió a Urgencias por fiebre e impotencia funcional en miembro inferior izquierdo de 5 días de evolución. Estaba en tratamiento con cefixima por faringoamigdalitis aguda. En la exploración presentaba posición antiálgica, con cadera izquierda en flexión y rotación externa, muslo edematoso, doloroso a la presión, e imposibilidad de movilización de la cadera. El resto de la exploración fue normal. El hemograma, la bioquímica y la coagulación resultaron normales. La proteína C reactiva (PCR) fue de 159,6mg/l. En la ecografía de cadera y muslo se observó aumento de grosor y ecogénesis del vasto lateral del cuádriceps; no se observó derrame articular. Al ingreso, se realizó gammagrafía ósea con Deoxipiridinolina–tecnecio 99 metaestable (DPD–Tc99m) que dio como resultado reacción inflamatoria en el muslo izquierdo e hipercaptación en el tercio proximal del fémur. La niña ingresó con diagnóstico inicial de osteomielitis. Se pautó tratamiento antibiótico intravenoso con cloxacilina y cefotaxima, y tratamiento antiinflamatorio con ibuprofeno oral. Ante la posibilidad de piomiositis asociada a osteomielitis femoral, se realizó gammagrafía con galio (fig. 1) y se evidenciaron 2 focos de captación: uno en la cabeza y el cuello de fémur, y otro en el vasto lateral del cuádriceps. La ecografía de control al alta mostró lesión hipoecogénica en el vasto lateral compatible con absceso muscular. Se realizó una RM (fig. 2), en la que se observó afectación difusa de cabeza y cuello de fémur izquierdo, y otra lesión hiperintensa de 10 × 1cm en el vasto lateral. La niña evolucionó favorablemente con el tratamiento médico y no precisó abordaje quirúrgico. La fiebre se suspendió al cuarto día del ingreso, con mejoría progresiva de la movilidad activa y pasiva de la cadera, y desaparición de la tumefacción en el muslo. La deambulación al alta era normal. El hemocultivo fue estéril y no se realizó cultivo del músculo ni del hueso. El tratamiento antibiótico intravenoso se mantuvo hasta completar 21 días y al alta se pautó amoxicilina con ácido clavulánico por vía oral.
El diagnóstico final fue de osteomielitis y piomiositis secundaria.
La piomiositis se da habitualmente en países con climas tropicales. La incidencia en este medio es de un caso por cada 2.000 habitantes5. Afecta preferentemente a adultos jóvenes, y en niños es infrecuente2. En los adultos suele aparecer tras traumatismos previos o factores predisponentes (dependientes del sujeto: virus de la inmunodeficiencia humana, diabetes mellitus, uso de drogas por vía parenteral, alcoholismo, leucemia, déficit nutricional u otras formas de inmunosupresión; dependientes del músculo: ejercicio físico intenso, infecciones parasitarias, miositis vírica o leptospirosis)6, mientras que en niños estas causas no se presentan hasta en un 50% de los casos1. Afecta más a varones; los músculos más afectados son el cuádriceps, el psoas y el glúteo (en orden de frecuencia).
El germen causal más frecuente es el Staphylococcus aureus. El segundo en frecuencia es el Streptococcus pyogenes. Rara vez se debe a otros agentes, como neumococos u hongos (Candida albicans)7.
La evolución clínica de la piomiositis consta de 3 fases. En la primera fase, el sujeto presenta inflamación leve de la zona afectada, con molestias en esa zona, y puede presentar febrícula. En la segunda fase, la zona se vuelve dolorosa y se aprecian claros signos inflamatorios; aparece sintomatología sistémica (malestar general y fiebre). En esta fase se forma el absceso y puede producirse una bacteriemia transitoria causante de la llegada del microorganismo al músculo (previamente afectado por un traumatismo o por una enfermedad de base)1,2,5. La tercera fase consiste en un shock séptico8. El cuadro séptico como tal puede enviar émbolos a distancia; por este motivo hay trabajos publicados con tromboembolismo pulmonar como forma de presentación9.
Para mejorar el pronóstico y evitar que la enfermedad alcance la tercera fase, es importante un diagnóstico precoz y un tratamiento adecuado. Las pruebas de imagen son fundamentales1,4; la más conveniente es la RM, que proporciona información acerca de la afectación local y del tamaño. La gammagrafía con galio es útil a la hora de encontrar otros focos, ya que la piomiositis puede ser multifocal hasta en un 40% de los casos3. Del 5 al 40% de las veces, el hemocultivo es positivo y la conveniencia del cultivo del exudado recogido por punción o drenaje alcanza porcentajes cercanos a la totalidad de los casos1. Otras pruebas útiles son la ecografía (que debe realizarse en primer lugar debido a su seguridad, accesibilidad y bajo coste), la radiografía y la gammagrafía con DPD-Tc99m para detectar una posible afectación ósea.
Cuando la afectación muscular es profunda (músculos ilíaco y obturador) se debe descartar artritis séptica, fase inicial de la enfermedad de Perthes o enfermedades reumatológicas8.
El tratamiento se basa en el uso de antibióticos y en el drenaje de la lesión. Si la enfermedad se diagnostica en estadios iniciales, debe administrarse tratamiento antibiótico intravenoso empírico con cloxacilina10,11. En sujetos inmunodeprimidos y en formas graves, el tratamiento debe asociarse a otros antibióticos. La duración es variable según la evolución, puede ser de 3 a 6 semanas. La normalización de la PCR y la atenuación o desaparición de los síntomas son signos de buena evolución. En caso de mala evolución o curación incompleta, debe realizarse drenaje quirúrgico o percutáneo del absceso mediante punción guiada por ecografía.
La osteomielitis es otra entidad infrecuente en la infancia. Se da en uno de cada 1.000 a 20.000 individuos12. Afecta habitualmente a los huesos largos13. El agente más frecuente es el S. aureus, y el tratamiento antibiótico empírico es la cloxacilina (asociada o no a otros antibióticos) durante 3 semanas.
Lo interesante del caso de piomiositis que se da en esta niña de 5 años está en que se trata de una infección infrecuente en climas templados que suele afectar a adultos jóvenes y no a niños.