En las últimas décadas ha aumentado de forma significativa el nacimiento de niños de 37 y 38 semanas de gestación, período denominado a término precoz, paralelamente al aumento de partos inducidos y el incremento en la tasa de cesáreas.
Pacientes y métodoEstudio retrospectivo poblacional de cohortes, en el que se incluyó a los nacidos entre las 37 y 41 semanas de gestación en el período 1992-2011 (n=35.539). Esta población se dividió en 2 cohortes, los recién nacidos a término precoz (RNTP), de 37-38 semanas (n=11.318), y los recién nacidos a término completo (RNTC), de 39-41 semanas (n=24.221). Se analizan la tasa de cesárea, el ingreso en unidad neonatal, la morbilidad respiratoria, la apnea y la necesidad de asistencia respiratoria, hiperbilirrubinemia que requiere fototerapia, hipoglucemia, convulsiones, encefalopatía hipóxico-isquémica, necesidad de nutrición parenteral y sepsis precoz.
ResultadosSe observa un aumento progresivo del número de cesáreas a lo largo del período estudiado (del 30,9% al 40,3%). En los RNTP la tasa de cesárea fue superior que en los RNTC (38,3% vs. 31,3%; p<0,0001). En la comparación de ambos grupos, se encontraron diferencias significativas en la tasa de ingreso en unidad neonatal, 9,1% vs. 3,5% (p<0,0001); la morbilidad respiratoria (membrana hialina 0,14% vs. 0,007%; [p<0,0001]; la taquipnea transitoria, 1,71% vs. 0,45% [p<0,0001], la ventilación mecánica, 0,2% vs. 0,07% [p<0,009]; la presión positiva continua en la vía respiratoria, 0,11% vs. 0,01% [p<0,0001]); la fototerapia, 0,29% vs. 0,07% (p<0,0001); la hipoglucemia, 0,54% vs. 0,11% (p<0,0001), y la nutrición parenteral, 0,16% vs. 0,04% (p<0,0001). No se encontraron diferencias significativas en la tasa de sepsis precoz, neumotórax, síndromes aspirativos, convulsiones y encefalopatía hipóxico-isquémica.
ConclusionesEn nuestro medio, existe un número importante de RNTP, que presentan una morbilidad significativamente superior a los recién nacidos catalogados de RNTC. Tras individualizar cada caso, es aconsejable no finalizar un embarazo antes de las 39 semanas de gestación, salvo por condicionamientos maternos, placentarios o fetales que indiquen que continuar el embarazo comporte un mayor riesgo para el feto y/o la madre.
In the last decades has increased significantly The birth of children from 37 to 38 weeks of gestation, a period called early term, has significantly increased in the past twenty years or so, parallel to the increase in induced deliveries and the cesarean rate.
Patients and methodRetrospective cohorts population study, which included those babies born between 37 and 41 weeks of gestation in the period 1992-2011 (n=35.539). This population was divided into two cohorts, early term newborn (RNTP) of 37-38 weeks (n=11,318), and full term newborn (RNTC), of 39-41 weeks of gestation (n=24,221). The rates of cesarean section, neonatal unit admission, respiratory morbidity, apnea and need for assisted ventilation, hyperbilirubinemia requiring phototherapy, hypoglycemia, seizures, hypoxic-ischemia encephalopathy, need for parenteral nutrition and early sepsis were all reviewed.
ResultsThere was a progressive increase in the number of caesarean sections throughout the period studied (from 30.9% to 40.3%). The cesarean section rate was higher in RNTP than in the RNTC (38.3% vs 31.3%, P<.0001). On comparing the two groups, significant differences were found in the rate of admission to neonatal unit, 9.1% vs 3.5% (P<.0001); respiratory morbidity (hyaline membrane 0.14% vs 0.007% [P<.0001], transient tachypnea 1.71% vs 0.45% [P<.0001], mechanical ventilation 0.2% vs 0.07% [P<.009], continuous positive airway pressure 0.11% vs 0.01% [P<.0001]), phototherapy 0.29% vs 0.07% (P<.0001), hypoglycemia 0.54% vs 0.11% (P<.0001), parenteral nutrition 0.16% vs 0.04% (P<.0001). There were no significant differences in the rate of early sepsis, pneumothorax, aspiration syndromes, seizures and hypoxic-ischemic encephalopathy.
ConclusionsIn our environment, there is a significant number of RNTP, which have a significantly higher morbidity than newborns RNTC registered. After individualizing each case, it is essential not end a pregnancy before 39 weeks of gestation, except for maternal, placental or fetal conditions indicating that continuing the pregnancy may increase the risk for the fetus and/or the mother.
En las últimas décadas se ha evidenciado un incremento del número de cesáreas, en especial en los países desarrollados, con claro predominio de las cesáreas electivas muchas de ellas con dudosa indicación médica1. A una edad gestacional a término, aumentan de forma significativa las cesáreas realizadas entre las 37 y 38 semanas de gestación, período denominado a término precoz2-4.
Diferentes estudios muestran que la población de recién nacidos a término precoz (early term) (RNTP) presentan una mayor morbilidad neonatal respecto a los recién nacidos a término completo (full term) (RNTC) (39-41 semanas)2, incluso tras haber excluido enfermedad materna y confirmada la madurez fetal por amniocentesis5,6.
Gracias al avance en las últimas décadas del conocimiento del desarrollo cerebral, se sabe que, en las últimas 4-5 semanas de gestación, se produce una aceleración en el proceso madurativo cerebral (aumento de masa cerebral, número de surcos y giros, crecimiento de axones y dendritas, y número de interconexiones entre las diferentes estructuras cerebrales). Por tanto, el hecho de finalizar la gestación de manera relativamente temprana puede implicar en algunos casos, especialmente en aquellos que presentan alguna complicación, una alteración del proceso madurativo cerebral. Desde el año 2006 hasta la fecha, diferentes estudios refieren peores resultados a nivel académico y mayor necesidad de educación especial en la población de los RNTP7-11.
A pesar de que existen numerosos trabajos sobre este tema, no hemos encontrado referencias en España sobre esta población, por lo que realizamos un estudio retrospectivo de cohortes para evaluar el riesgo de morbilidad en los RNTP.
Pacientes y métodoEstudio retrospectivo poblacional de cohortes, en el que se incluyó a los nacidos entre las semanas 37 y 41 de gestación en el período 1992-2011 (n=35.539). La edad gestacional fue valorada en semanas completas según fecha de última regla y/o ecografía obstétrica. Esta población se dividió en 2 cohortes, los RNTP, de 37-38 semanas (n=11.318), y los RNTC, de 39-41 semanas (n=24.221). No se realizaron exclusiones.
En cada una de las cohortes se analizó la tasa de cesárea, la ingreso en unidad neonatal, la morbilidad respiratoria, la apnea y la necesidad de asistencia respiratoria, la hiperbilirrubinemia que requirió fototerapia, la hipoglucemia, las convulsiones, la encefalopatía hipóxico-isquémica, la necesidad de nutrición parenteral y la sepsis precoz.
Se realizó un estudio comparativo de la incidencia de cada uno de los parámetros analizados entre el grupo de los RNTP y los RNTC. Para el estudio estadístico se utilizó el programa G.STAT 2.0, utilizando la prueba de la chi al cuadrado para un intervalo de confianza (IC) del 95% y el análisis de factores de riesgo para una evolución desfavorable (odds ratio, IC del 95%).
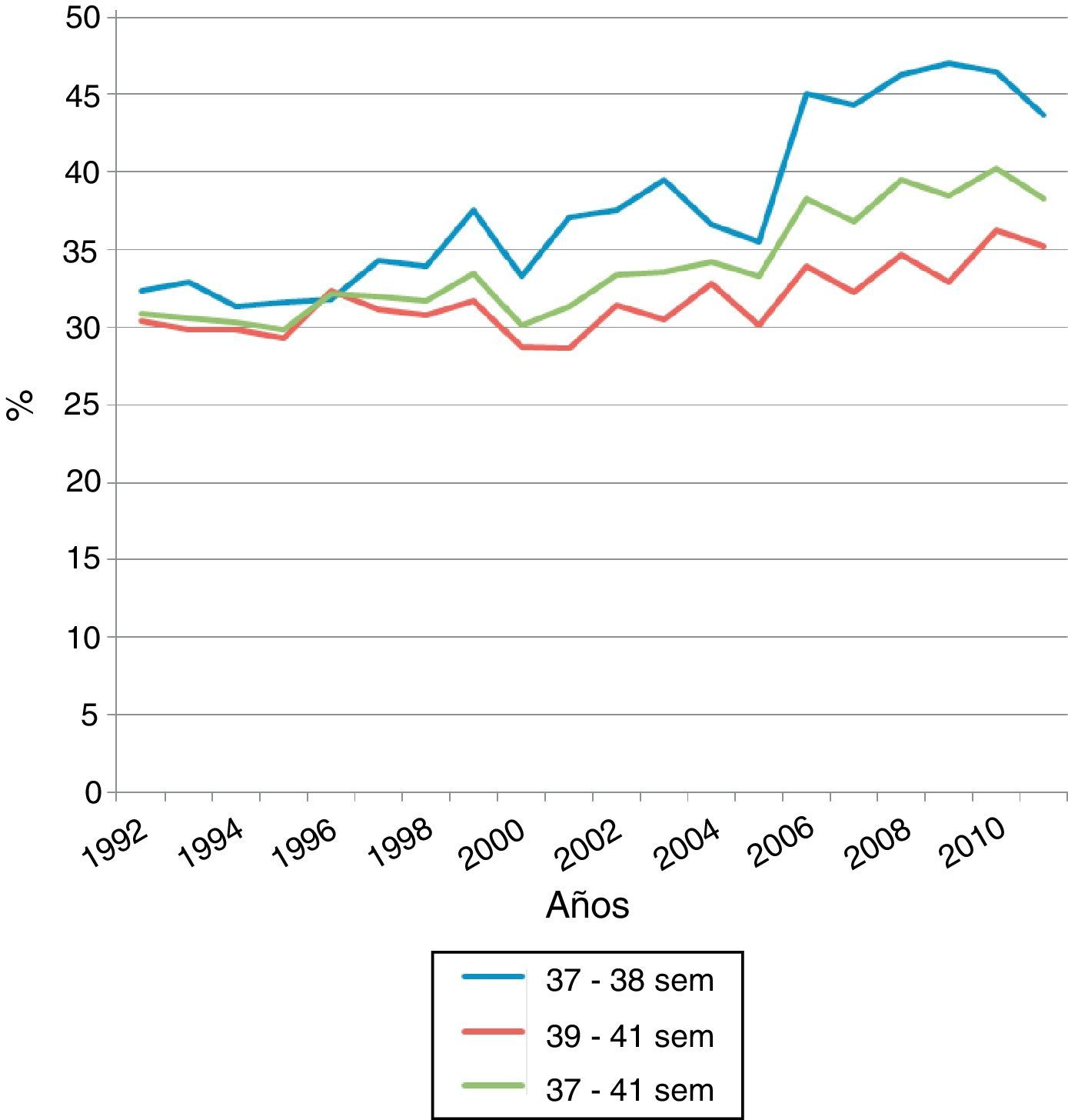
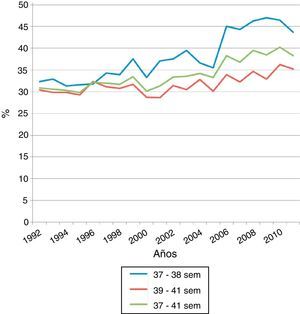
ResultadosEn nuestro estudio, se observó un aumento progresivo del número de cesáreas a lo largo del período estudiado (fig. 1). En los RNTP, la tasa de cesárea fue superior que en los RNTC (38,3% vs. 31,3%; p<0,0001). En la comparación de ambos grupos se encontraron diferencias significativas en la tasa de ingreso en unidad neonatal, 9,1% vs. 3,5% (p<0,0001); la morbilidad respiratoria (membrana hialina 0,14% vs. 0,005% [p<0,0001]); la taquipnea transitoria, 1,71% vs. 0,45% (p<0,0001); la ventilación mecánica, 0,2% vs. 0,07% (p<0,009); la presión positiva continua en la vía respiratoria, 0,11% vs. 0,01% (p<0,0001); la fototerapia, 0,29% vs. 0,07% (p<0,0001); la hipoglucemia 0,54% vs. 0,11% (p<0,0001), y la nutrición parenteral, 0,16% vs. 0,04% (p<0,0001). No se encontraron diferencias significativas en la tasa de sepsis precoz, neumotórax, síndromes aspirativos, convulsiones y encefalopatía hipóxico-isquémica (tablas 1 y 2).
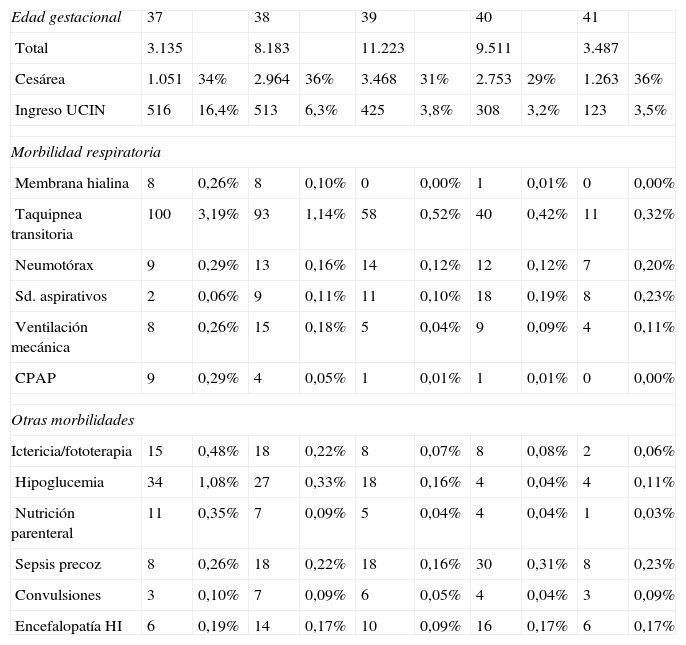
Incidencia de morbilidad neonatal entre la población de recién nacidos de 37-41 semanas de gestación en el período 1992 y 2011
| Edad gestacional | 37 | 38 | 39 | 40 | 41 | |||||
| Total | 3.135 | 8.183 | 11.223 | 9.511 | 3.487 | |||||
| Cesárea | 1.051 | 34% | 2.964 | 36% | 3.468 | 31% | 2.753 | 29% | 1.263 | 36% |
| Ingreso UCIN | 516 | 16,4% | 513 | 6,3% | 425 | 3,8% | 308 | 3,2% | 123 | 3,5% |
| Morbilidad respiratoria | ||||||||||
| Membrana hialina | 8 | 0,26% | 8 | 0,10% | 0 | 0,00% | 1 | 0,01% | 0 | 0,00% |
| Taquipnea transitoria | 100 | 3,19% | 93 | 1,14% | 58 | 0,52% | 40 | 0,42% | 11 | 0,32% |
| Neumotórax | 9 | 0,29% | 13 | 0,16% | 14 | 0,12% | 12 | 0,12% | 7 | 0,20% |
| Sd. aspirativos | 2 | 0,06% | 9 | 0,11% | 11 | 0,10% | 18 | 0,19% | 8 | 0,23% |
| Ventilación mecánica | 8 | 0,26% | 15 | 0,18% | 5 | 0,04% | 9 | 0,09% | 4 | 0,11% |
| CPAP | 9 | 0,29% | 4 | 0,05% | 1 | 0,01% | 1 | 0,01% | 0 | 0,00% |
| Otras morbilidades | ||||||||||
| Ictericia/fototerapia | 15 | 0,48% | 18 | 0,22% | 8 | 0,07% | 8 | 0,08% | 2 | 0,06% |
| Hipoglucemia | 34 | 1,08% | 27 | 0,33% | 18 | 0,16% | 4 | 0,04% | 4 | 0,11% |
| Nutrición parenteral | 11 | 0,35% | 7 | 0,09% | 5 | 0,04% | 4 | 0,04% | 1 | 0,03% |
| Sepsis precoz | 8 | 0,26% | 18 | 0,22% | 18 | 0,16% | 30 | 0,31% | 8 | 0,23% |
| Convulsiones | 3 | 0,10% | 7 | 0,09% | 6 | 0,05% | 4 | 0,04% | 3 | 0,09% |
| Encefalopatía HI | 6 | 0,19% | 14 | 0,17% | 10 | 0,09% | 16 | 0,17% | 6 | 0,17% |
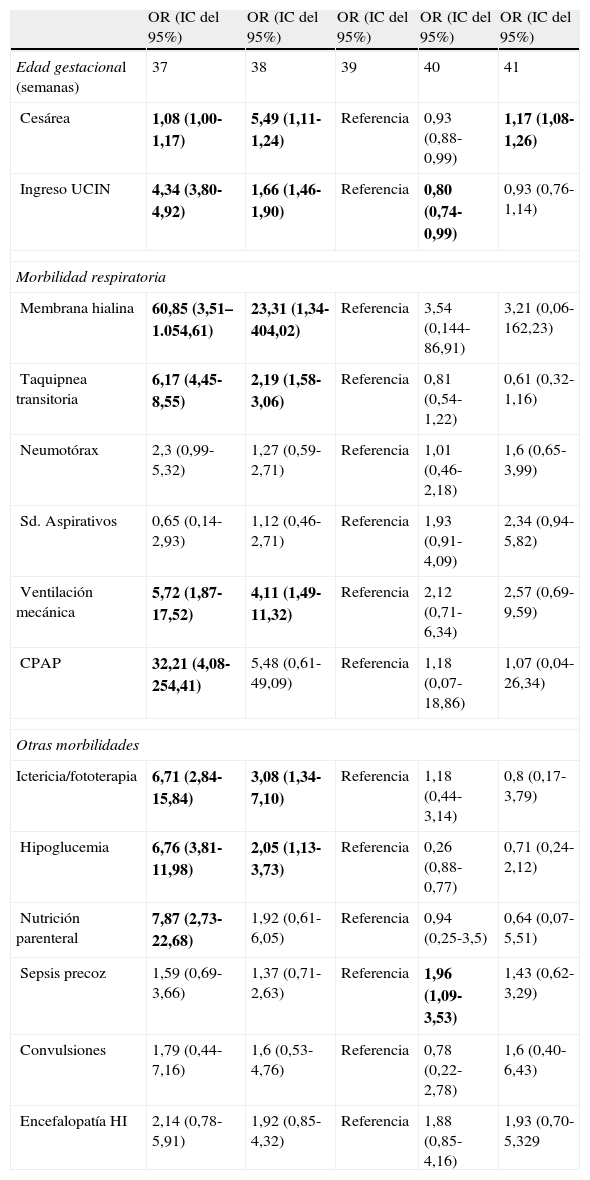
Odds ratios ajustadas (IC del 95%) de morbilidad neonatal entre la población de recién nacidos de 37-41 semanas de gestación en el período 1992-2011
| OR (IC del 95%) | OR (IC del 95%) | OR (IC del 95%) | OR (IC del 95%) | OR (IC del 95%) | |
| Edad gestacional (semanas) | 37 | 38 | 39 | 40 | 41 |
| Cesárea | 1,08 (1,00-1,17) | 5,49 (1,11-1,24) | Referencia | 0,93 (0,88-0,99) | 1,17 (1,08-1,26) |
| Ingreso UCIN | 4,34 (3,80-4,92) | 1,66 (1,46-1,90) | Referencia | 0,80 (0,74-0,99) | 0,93 (0,76-1,14) |
| Morbilidad respiratoria | |||||
| Membrana hialina | 60,85 (3,51–1.054,61) | 23,31 (1,34-404,02) | Referencia | 3,54 (0,144-86,91) | 3,21 (0,06-162,23) |
| Taquipnea transitoria | 6,17 (4,45-8,55) | 2,19 (1,58-3,06) | Referencia | 0,81 (0,54-1,22) | 0,61 (0,32-1,16) |
| Neumotórax | 2,3 (0,99-5,32) | 1,27 (0,59-2,71) | Referencia | 1,01 (0,46-2,18) | 1,6 (0,65-3,99) |
| Sd. Aspirativos | 0,65 (0,14-2,93) | 1,12 (0,46-2,71) | Referencia | 1,93 (0,91-4,09) | 2,34 (0,94-5,82) |
| Ventilación mecánica | 5,72 (1,87-17,52) | 4,11 (1,49-11,32) | Referencia | 2,12 (0,71-6,34) | 2,57 (0,69-9,59) |
| CPAP | 32,21 (4,08-254,41) | 5,48 (0,61-49,09) | Referencia | 1,18 (0,07-18,86) | 1,07 (0,04-26,34) |
| Otras morbilidades | |||||
| Ictericia/fototerapia | 6,71 (2,84-15,84) | 3,08 (1,34-7,10) | Referencia | 1,18 (0,44-3,14) | 0,8 (0,17-3,79) |
| Hipoglucemia | 6,76 (3,81-11,98) | 2,05 (1,13-3,73) | Referencia | 0,26 (0,88-0,77) | 0,71 (0,24-2,12) |
| Nutrición parenteral | 7,87 (2,73-22,68) | 1,92 (0,61-6,05) | Referencia | 0,94 (0,25-3,5) | 0,64 (0,07-5,51) |
| Sepsis precoz | 1,59 (0,69-3,66) | 1,37 (0,71-2,63) | Referencia | 1,96 (1,09-3,53) | 1,43 (0,62-3,29) |
| Convulsiones | 1,79 (0,44-7,16) | 1,6 (0,53-4,76) | Referencia | 0,78 (0,22-2,78) | 1,6 (0,40-6,43) |
| Encefalopatía HI | 2,14 (0,78-5,91) | 1,92 (0,85-4,32) | Referencia | 1,88 (0,85-4,16) | 1,93 (0,70-5,329 |
Odds ratio (OR) significativas en negrita.
El incremento progresivo del número de cesáreas electivas en los últimos años se acompaña de un aumento de la morbilidad neonatal, especialmente en los RNTP, motivando la realización de diferentes estudios que analizan las causas del incremento de cesáreas electivas. La cesárea iterativa por cesárea anterior es considerada la principal causa del aumento de número de cesáreas4; en el estudio de Nir et al.12 se refieren además otras causas, como son la infertilidad de larga duración y/o una mayor edad materna y la creencia que el modo más seguro y mejor de finalizar el parto, tanto para la madre como para el recién nacido, es la cesárea. Estas otras causas hacen que las gestantes soliciten este procedimiento. No obstante, en este estudio se demuestra que la finalización del parto al llegar a término pero antes de las 39 semanas, por preferencias del facultativo y/o de la paciente sin indicaciones obstétricas claras, aun si se comprueba la madurez pulmonar fetal, comporta un aumento de la morbilidad neonatal, tal y como demuestran también Wilmink et al.13 y Fang et al.5. Todavía es controvertido el momento óptimo de finalizar electivamente una gestación, ya que la población RNTP se considera actualmente la continuación de la población pretérmino tardía por la morbilidad que presentan12,14. El American College of Obstetricians and Gynecologists acepta la finalización de una gestación antes de las 39 semanas únicamente si se ha demostrado la madurez pulmonar fetal. La mayoría de los estudios encuentran en sus resultados el punto de inflexión en el cual la morbilidad neonatal es menor entre las 39 y 41 semanas de gestación. Solo los estudios realizados por Yee et al.15 y de Luca et al.16 reportan una disminución de la morbilidad con edad gestacional a partir de las 38 semanas y 4 días el primero y entre las 38-40 semanas el segundo. El motivo en el que algunos obstetras se apoyan para realizar la cesárea a término pero antes de las 39 semanas de gestación es evitar mayor número de muertes fetales17. En 2007, Clark et al.18 iniciaron un estudio en el que participaban 14 estados de EE. UU. en el que implementaron de 3 maneras diferentes un programa para disminuir la tasa de nacimientos en el período término precoz. La primera «hard stop» en la que prácticamente se prohibía la inducción de un parto de forma electiva ya fuera la primera cesárea o iterativa antes de las 39 semanas de gestación; la segunda «soft stop» en la que se permitían nacimientos electivos si lo justificaba el clínico, y la tercera «education only», en la que se informaba a los profesionales del incremento de morbilidad de los RNTP. Tras 2 años se determinaron de nuevo todas las variables que fueron estudiadas y se observó un descenso significativo, tanto en el número de nacimientos electivos en este período, como en la tasa de ingreso en unidades neonatales, sin resultar significativa la diferencia en la tasa de muerte fetal. Cabe destacar que el mayor descenso del número de partos inducidos en los RNTP se observó en los centros que adoptaron las medidas más estrictas de control. No obstante, para extraer conclusiones de elevado nivel de evidencia son necesarios más ensayos clínicos aleatorizados, con una muestra poblacional suficientemente amplia.
En cuanto a la morbilidad materna, tampoco se ha observado su disminución si la gestación se finaliza antes de las 39 semanas. Y aunque la afección materna es una de las causas de cesárea, en la mayoría de los casos no se evidencia una reducción significativa de la morbilidad por finalizar la gestación antes de las 39 semanas. Sí se observa un incremento en la estancia hospitalaria, pero esta se considera condicionada por la prolongación de la estancia del recién nacido5. Los datos de aumento de morbilidad observados repetidamente en un considerable número de estudios respecto al parto electivo antes de las 39 semanas, lleva a The Joint Comission a considerar una tasa baja de nacimientos electivos en el período de término precoz como medida nacional de calidad en 201018.
En nuestro estudio, se observa un claro incremento de la morbilidad neonatal en la población de los RNTP a las 37 semanas, manteniéndose también a las 38 semanas y disminuyendo posteriormente entre las 39 y 41 semanas (RNTC), tal y como se observa en la mayoría de estudios realizados en diferentes países. La principal morbilidad asociada al «término precoz» es la respiratoria, explicada por una parte por la inmadurez relativa que comporta el parto de forma electiva, y, por otra, por la finalización del embarazo por cesárea que implica una menor liberación de catecolaminas y cortisol que se produce durante el trabajo de parto y que disminuye la producción del líquido pulmonar fetal y su absorción4,19.
Recientemente, Ghartey et al.3 realizaron un extenso estudio en el que compararon la morbilidad respiratoria de los a término precoz respecto a los a término completo, en el que se observó un claro aumento en la población de término precoz. Resultados similares han sido obtenidos por otros autores como el importante trabajo publicado por el Consortium on Safe Labour, que incluyó a 233.844 recién nacidos20. Tita et al.17 también publicaron un estudio en el que pretendían objetivar a qué semanas podría ser segura la práctica de una segunda cesárea y observaron que programar la cesárea de un recién nacido entre las 37 y 38 semanas comportaba un aumento de morbilidad neonatal, tanto respiratoria como no respiratoria, sin beneficio aparente para la gestante. Aunque en todos estos estudios el porcentaje de las diferentes afecciones que componen la morbilidad neonatal en estos pacientes no es excesivamente elevado, sí tiene un impacto elevado en los sistemas de salud de los diferentes países, ya que el pequeño aumento de la tasa de ingreso en unidades neonatales y de la estancia hospitalaria suponen un gasto económico considerable, comprobándose en el estudio de Clark et al.,18, comentado anteriormente, un gasto aproximado de un billón de dólares anuales en EE. UU.
Por último, debemos destacar que la morbilidad de la población RNTP no solo afecta al período neonatal, sino que también se ha comprobado en esta población una mayor necesidad de educación especial en edad escolar y cifras inferiores de coeficiente intelectual respecto a la población de RNTC7-11.
Los resultados de nuestro estudio se superponen a la mayoría de los estudios realizados hasta la fecha. Se observa un claro aumento de la morbilidad respiratoria en los RNTP; también es destacable la morbilidad no respiratoria, observándose una tasa significativamente superior tanto de hipoglucemia como de hiperbilirrubinemia no fisiológica que per se pueden comportar afectación neurológica a largo plazo21. La limitación principal que hallamos en el estudio es que se debería analizar si el parto se ha iniciado de forma espontánea o se ha inducido y si la cesárea ha sido electiva o de recurso, para poder definir mejor la morbilidad en esta población. Estos datos nos permitirían valorar posibles modificaciones de los protocolos de actuación obstétrica, para un mayor beneficio tanto de los recién nacidos como de sus madres. En cuanto a la posible alteración en el desarrollo neurológico, este estudio se ve limitado porque la población de término precoz que no ha presentado complicaciones neonatales no ha sido tributaria de seguimiento, por lo que desconocemos si nuestra población de RNTP presenta alteraciones neurológicas a medio y/o largo plazo. Sin embargo, debe destacarse que estudios llevados a cabo en varias universidades de EE. UU. y Chile ponen de manifiesto que entre los niños nacidos de 37 a 41 semanas de gestación, al año de edad, presentan diferencias en la escala de Bayley, indicando que el neurodesarrollo es óptimo en aquellos niños nacidos entre las 39 y 41 semanas de gestación22,23.
ConclusionesEste trabajo demuestra que, en nuestro centro, existe un número importante de RNTP, que presentan una morbilidad significativamente superior a los recién nacidos catalogados de RNTC. Y que, por tanto, y tras individualizar cada caso, es indispensable no finalizar un embarazo antes de las 39 semanas de gestación, salvo por condicionamientos maternos, placentarios o fetales que indiquen que continuar el embarazo comporte un mayor riesgo para el feto y/o la madre que su finalización antes de la citada semana 39 de gestación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentación previa en el XIX Congreso de la Societat Catalana de Pediatria, Vilafranca del Penedès, 11 de mayo del 2013.