Presentamos una niña de 22 meses que ingresa con un cuadro de hemiparesia izquierda de 6 horas de evolución, sin fiebre ni vómitos ni otros síntomas acompañantes. Dentro de los antecedentes personales no refería historia de traumatismo craneoencefálico ni consumo de tóxicos y lo único destacable fue haber tenido varicela hacía 3 meses. En la exploración física presentaba hipotonía y pérdida de fuerza en las extremidades izquierdas y desviación de la comisura bucal hacia la izquierda.
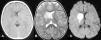
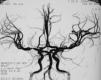
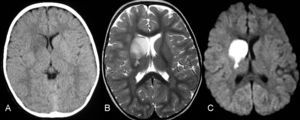
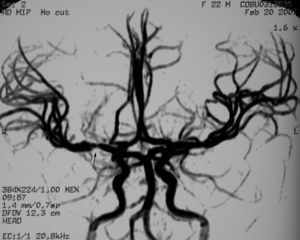
La tomografía computarizada craneal sin contraste intravenoso mostró un área hipodensa en los ganglios basales derechos con efecto de masa en el asta frontal ventricular (fig. 1). En las imágenes obtenidas de la resonancia magnética se apreciaba la lesión de los ganglios basales derechos con afectación del núcleo caudado, lenticular, y los brazos anterior y posterior de la cápsula interna; se observaba una restricción al movimiento de las moléculas de agua en la secuencia potenciada en difusión, por el edema citotóxico. Los hallazgos eran compatibles con el diagnóstico de infarto isquémico agudo. El estudio vascular cerebral se realizó con secuencia 3D TOF, donde se identificó una pequeña lesión estenótica de margen irregular en el segmento M1 de la arteria cerebral media (ACM) derecha, que afectaba a la salida de las ramas lenticuloestriadas (fig. 2).
A: en la imagen axial de tomografía computarizada se observa una lesión hipodensa en los ganglios basales derechos con leve efecto de masa en el asta frontal ipsilateral. B: en la secuencia ponderada en T2 en el plano axial, la lesión es hiperintensa y afecta al núcleo caudado, lenticular, brazos anterior y posterior de la cápsula interna. C: en la secuencia potenciada en difusión, se observa una lesión hiperintensa, por la restricción al movimiento del agua debido al edema citotóxico.
Las pruebas de hematimetría, coagulación, bioquímica e inmunología fueron normales. Los datos del LCR eran compatibles con una meningitis viral y las concentraciones de IgG VVZ (virus de la varicela zoster) en sangre estaban aumentadas.
Comenzó tratamiento con ácido acetilsalicílico oral y aciclovir intravenoso y oral y rehabilitación. La evolución fue favorable con disminución progresiva de la hemiparesia y recuperación de la movilidad espontánea.
La afectación vascular secundaria al VVZ se suele producir en niños inmunocompetentes, semanas o meses después del exantema, con una media de 3-4 meses, aunque se han visto casos aislados pasados los 12 meses1,2 y no es la única complicación neurológica del virus, ya que se han descrito cerebelitis, encefalitis, mielitis transversa y meningitis3.
La patogenia no está esclarecida completamente, el VVZ podría diseminarse a través de la rama oftálmica del nervio trigémino hasta llegar al ganglio de Gasser para, a través de unas conexiones trigémino-vasculares, llegar al polígono de Willis, fundamentalmente al segmento proximal de la arteria cerebral media (ACM). Una vez en la pared vascular, se desencadenaría una actividad inflamatoria que acabaría produciendo destrucción de la pared del vaso, ocasionando trombosis, estenosis y oclusión1–4.
Clínicamente, se suele manifestar con hemiplejía debido a la lesión de los ganglios basales, que se produce por la afectación de las arterias lenticuloestriadas, ramas del segmento proximal de la ACM. La parálisis facial y las alteraciones del movimiento pueden ser otros síntomas de presentación menos frecuentes1,2,5.
La afectación suele ser unilateral, con mayor afección del hemisferio derecho, aunque puede ser bilateral y puede haber deterioro de otros territorios vasculares, como el de la arteria cerebral anterior, la arteria cerebral posterior y el segmento distal de la arteria carótida interna4.
La invasión del VVZ puede causar estenosis estable o progresiva en las arterias cerebrales con cambios isquémicos crónicos en el parénquima cerebral y desarrollo de circulación colateral, aunque la mayoría de los pacientes evolucionan favorablemente1.
Dada la escasa frecuencia de casos y la falta de ensayos clínicos realizados en niños, no hay protocolos terapéuticos establecidos. Como en la patogenia intervienen mecanismos infecciosos, inflamatorios y trombóticos, las líneas de tratamiento incluyen fármacos antivirales (como el aciclovir), antiinflamatorios y antitrombóticos. El fármaco que más se emplea es el ácido acetilsalicílico, y la evolución es favorable en la mayoría de los casos, aunque se recomienda individualizar el tratamiento en cada caso1,6.
En resumen, se debe tener en cuenta el ictus secundario a la infección por VVZ en niños sanos que hayan presentado varicela en los 12 meses previos y que en las pruebas de neuroimagen tengan infarto en los ganglios basales y estenosis del segmento proximal de la ACM. En todos los casos deben excluirse otros factores de riesgo, como las alteraciones protrombóticas y enfermedad cardíaca.