Sr. Editor:
En el período neonatal la insuficiencia suprarrenal es un proceso muy infrecuente y la gran mayoría de los casos se debe a insuficiencia suprarrenal primaria, siendo excepcionales las formas secundarias y terciarias 1-4.
Presentamos el caso de un paciente de 3 años y medio, que nació de una gestación de 38 semanas, sin complicaciones salvo la sospecha de crecimiento intrauterino retardado. El peso de recién nacido fue de 2.560 g y el test de Apgar al minuto de 9 y a los 5 min de 10. Fue ingresado en la unidad de cuidados intermedios neonatales, por riesgo de infección neonatal, al ser hijo de una madre portadora de estreptococo del grupo B y no haber recibido tratamiento previo al parto. El examen físico presentaba un aspecto pletórico, una presión arterial de 65/39 mmHg, un pene de 3,5 cm de longitud y ambos testes en el escroto de 1,5 ml de volumen. No se observaron zonas de hiperpigmentación, el resto del examen físico fue normal. En el hemograma llevado a cabo para descartar una fórmula leucocitaria infecciosa, se observo un hematócrito de 68,9 %, y fue diagnosticado de policitemia. Aproximadamente a las 12 h de vida se apreció que el recién nacido presentaba frecuentes temblores, lo que motivó que se llevase a cabo una determinación de la glucemia, observándose unos valores de 23 mg/dl, y se inició el aporte de glucosa intravenosa. Se realizó una exanguinotransfusión parcial, al considerar que la hipoglucemia podía ser secundaria a la policitemia. Durante las 24-48 h siguientes realizó varios episodios de hipoglucemia a pesar de recibir aportes adecuados de glucosa por vía intravenosa (4-8 mg/kg/min), y de estar recibiendo alimentación oral con fórmula adaptada cada 3 h. Aproximadamente a las 58 h de vida y ante una hipoglucemia se llevó a cabo una extracción de sangre para determinar los valores de cortisol, hormona del crecimiento (GH), e insulina, así como guardar una muestra de suero para posteriores determinaciones. En este momento se administró una dosis de hidrocortisona (11 mg por vía intravenosa); no se volvieron a repetir las hipoglucemias y permitiendo la retirada de los aportes intravenosos de glucosa.
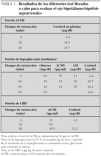
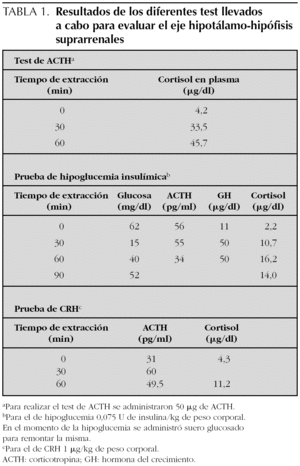
En la determinación analítica se observaron unos valores de cortisol en sangre de 2 μg/dl, valores confirmados en una nueva determinación. Ante el diagnóstico de hipocortisolismo y considerando que la causa más frecuente de déficit de cortisol es por alteraciones en la glándula suprarrenal se llevó a cabo un test de estimulación con corticotropina (ACTH), mostrando una respuesta normal (tabla 1), lo que permitió definir que la capacidad funcional de la glándula suprarrenal era normal. Una ecografía abdominal mostró glándulas suprarrenales de tamaño y estructura ecográfica normales. Una resonancia magnética no mostró alteraciones en el área hipotálamo-hipofisaria.
Se realizó una prueba de hipoglucemia insulínica para descartar causas secundarias y terciarias de insuficiencia suprarrenal. Durante la prueba presentó una hipoglucemia grave (tabla 1). No se observó elevación de la ACTH, y presentó unos valores plasmáticos de cortisol inferiores a lo esperado (tabla 1). En esta misma prueba la respuesta de la hormona de crecimiento fue normal (tabla 1). Tras dicha prueba se inicio tratamiento con cortisol (10 mg/m 2 de superficie corporal) dividido en 3 dosis (50 % de la misma por la mañana y un 25 % antes de la comida y cena).
A los 3 años de vida, para determinar si la insuficiencia suprarrenal era secundaria o terciaria se llevó a cabo una prueba de estimulación con hormona estimulante de la corticotropina (CRH) (tabla 1) que puso de manifiesto una respuesta adecuada de ACTH (tabla 1) y unos valores de cortisol inferiores a los esperados.
Las causas de insuficiencia suprarrenal secundarias y terciarias, que sólo afecten a la CRH y/o la ACTH son excepcionales, tanto en el período neonatal como en otras fases de la vida; de hecho, en la búsqueda bibliográfica que hemos llevado a cabo no hemos visto descrito ningún caso de insuficiencia suprarrenal secundaria o terciaria, sin ir asociada a otras alteraciones hipotálamo-hipofisarios. Sí hay descritos casos de insuficiencia suprarrenal secundarios a anencefalia 1 o a diferentes procesos que lesionan la hipófisis o el hipotálamo (hipoxia, traumatismos craneales, procesos infiltrativos). Estos cuadros suelen presentar las manifestaciones secundarias al proceso infiltrativo y/o a múltiples déficit hormonales. En el presente caso no se observaron alteraciones estructurales del área hipotálamo-hipofisaria. Y la alteración, según se desprende de las pruebas realizadas, era hipotalámica. Nuestro paciente tuvo una respuesta inadecuada a la prueba de hipoglucemia, sin elevación de la ACTH y elevación del cortisol por debajo de lo esperado. Sin embargo, se produjo un aumento de ACTH tras la estimulación con CRH, lo que indica un normal funcionamiento de la hipófisis. La elevación del cortisol observado, tras la hipoglucemia, sin previo aumento de la ACTH podría ser debida al efecto de las catecolaminas sobre las suprarrenales, ya que en otras situaciones de estrés éstas pueden estimular la secreción de cortisol 5,6.
Cuando la insuficiencia suprarrenal es de origen secundario o terciario las manifestaciones clínicas son muy larvadas, y la hipoglucemia es la manifestación más frecuente. Dada la inespecificidad de los síntomas y su escasa frecuencia, las hipoglucemias pueden ser muy difíciles de diagnosticar. La mayoría de los casos descritos en adultos presentaban una historia larvada de manifestaciones compatibles con hipoglucemias 7-9.
Otra consideración relevante en el presente caso era si tratar o no, dado que el cuadro pareció resolverse espontáneamente y no volvió a presentar hipoglucemias. Los pocos casos descritos en la literatura médica, y el hecho de que la mayoría de los mismos hayan sido diagnosticados en la edad adulta, presentado manifestaciones poco relevantes, permite sugerir que estos pacientes pueden sobrevivir sin necesidad de tratamiento. Sin embargo, se desconoce la capacidad de este niño de responder a las múltiples situaciones de estrés que se presentan con la infancia, por lo que decidimos iniciar tratamiento con dosis bajas de hidrocortisona (10-12 mg/kg/día), duplicando las dosis ante situaciones de estrés. Durante los 3 años de seguimiento no ha presentado ninguna incidencia de interés y su crecimiento y desarrollo ha sido normal.