Sr. Editor:
La encefalomielitis aguda diseminada (EMAD) consiste en una desmielinización inflamatoria que afecta sobre todo a la sustancia blanca subcortical. Es una enfermedad monofásica, aunque a veces puede ser polifásica, en cuyo caso hay que plantearse el diagnóstico diferencial con una esclerosis múltiple 1. Se caracteriza por afectación neurológica multifocal que suele asociar pródromos de enfermedad viral. Las pruebas de laboratorio son poco concluyentes. El diagnóstico se basa en la resonancia magnética (RM), que muestra lesiones desmielinizantes, hiperintensas en T2, en el mismo estadio evolutivo, con frecuencia bilaterales, de predominio en la sustancia blanca hemisférica, aunque la sustancia gris también puede estar afectada 2.
En cuanto al tratamiento, se ha visto que el uso de altas dosis de metilprednisolona frente a las dosis clásicas podría acortar la duración de los síntomas neurológicos y detener su progresión 1. Se expone un caso de EMAD que tuvo una rápida mejoría clínica con metilprednisolona a altas dosis.
Se trataba de un niño de 6 años que desde hace 9 días presentaba vómitos, dolor abdominal, decaimiento y anorexia. En los 2 días previos al ingreso se añadió debilidad progresiva en miembros inferiores con cierta dificultad para caminar. El primer día tuvo fiebre hasta 39 °C y el resto de días febrícula. Había recibido la vacuna triple vírica y la difteria-tétanos-pertussis acelular (19 días antes), presentando fiebre durante las primeras 72 h. No refería otros antecedentes importantes ni infecciones respiratorias ni digestivas.
En la exploración estaba afebril, consciente y orientado. Presentaba dismetría, disdiadococinesia y ataxia, así como pérdida de fuerza en extremidades inferiores que imposibilitaba el ortostatismo, hiperreflexia generalizada, signo de Babinski bilateral, clonus aquíleo bilateral, globo vesical recurrente, priapismo y rigidez de nuca. Además existía un nivel sensitivo medular T8-T9.
Los análisis elementales fueron normales. Se realizó una punción lumbar, que mostró: leucocitos, 150/μl (90 % polimorfonucleares), proteínas 47 mg/dl y glucosa, 58 mg/dl.
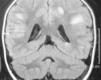
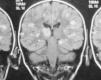
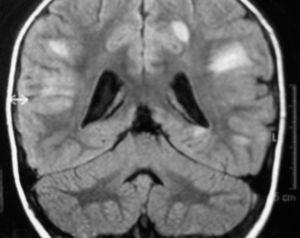
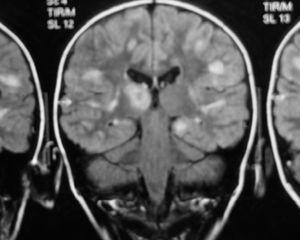
Se decidió su ingreso, iniciándose tratamiento con cefotaxima a 200 mg/kg/día que se suspendió a las 36 h dadas la negatividad del cultivo de líquido cefalorraquídeo (LCR) y evolución poco compatible con meningitis bacteriana. Se inició entonces tratamiento con aciclovir por la sospecha de encefalitis herpética. Ante la mala evolución del cuadro, se realizó una RM craneal y medular, y se administró una dosis de metilprednisolona a 2 mg/kg/día. En la RM se observaron lesiones desmielinizantes bilaterales y multifocales en sustancia blanca y sustancia gris, así como lesiones intramedulares cervical y dorsal alta (figs. 1 y 2).
Figura 1.RM cerebral coronal potenciada en T2. Lesiones hiperintensas asimétricas de predominio en sustancia blanca subcortical.
Figura 2.RM cerebral coronal potenciada en T2. Lesiones hiperintensas en tálamo.
Con el diagnóstico de EMAD de probable origen posvacunal, se suspendió el aciclovir y se inició tratamiento con metilprednisolona a dosis de 30 mg/kg/día, durante 5 días para continuar posteriormente a dosis de 1 mg/kg/día durante 10 días más. A las 24 h de haber iniciado el tratamiento con bolos de esteroides ya se observó una mejoría neurológica espectacular, recuperando el ortostatismo y la marcha. Evolucionó favorablemente a lo largo de los días siguientes, observándose al alta una resolución casi completa. Un mes después la resolución era completa.
En la EMAD se distinguen dos grupos: postinfecciosa 3 y posvacunal 4. La postinfecciosa se ha relacionado sobre todo con agentes virales, siendo los más frecuentemente implicados el virus del sarampión, de la varicela y de la rubéola. Otra forma común de EMAD es la que se produce tras una vacuna. Esta forma es clínicamente indistinguible de la postinfecciosa, salvo que afecta con mayor frecuencia al sistema nervioso periférico. Se ha relacionado con numerosas vacunas, con mayor frecuencia con la vacuna del sarampión, la parotiditis y la rubéola 2,4.
La etiopatogenia es desconocida, pero se piensa que es un proceso autoinmune. La mayoría de los niños tienen un buen curso evolutivo, si bien no se ha descrito en la literatura médica ninguno tan espectacular como el que estamos tratando aquí. Una minoría (11 %) quedará con secuelas neurológicas que van desde moderadas a graves 5. Una vez que se ha establecido el diagnóstico de EMAD, el tratamiento suele comenzar con 3-5 días de metilprednisolona intravenosa (20-30 mg/kg/día), seguido o no de prednisolona oral, comenzando con 2 mg/kg/día que se van disminuyendo a lo largo de 4-6 semanas. La mayoría mejoran con metilprednisolona, pero si ésta falla, se pueden utilizar inmunoglobulinas, plasmaféresis o citotóxicos.
En un amplio estudio observacional, analizan su experiencia con dosis altas, y comparan la evolución con los niños tratados con la dosis clásica, observándose una mejoría más rápida en el grupo tratado con pulsos de metilprednisolona. De acuerdo con la literatura médica existente se puede considerar la metilprednisolona intravenosa a altas dosis como el tratamiento de elección en esta enfermedad, como lo apoya la clara y rápida mejoría experimentada por nuestro paciente.
Agradecimiento
Agradecemos su colaboración a la Unidad de Neurología Infantil de nuestro Hospital (Dres. F. Mateos Beato y R. Simón de las Heras).