La fístula traqueoesofágica en H sin atresia esofágica asociada, tipo v según la clasificación de Ladd y Gross, es una rara anomalía de la vía aérea que representa el 4% de todas las malformaciones traqueoesofágicas. Su diagnóstico es un reto, dada la intermitencia de los síntomas y su poca especificidad. Aunque existen algunos artículos que presentan casos en periodo neonatal1–4, hay autores que describen casos de diagnóstico tardío5 incluso en edad adulta. Ninguna de las pruebas de imagen tiene una sensibilidad diagnóstica del 100%, quizás por un mecanismo valvular en el trayecto de la fístula y su disposición en N en vez de en H, como su nombre indicaría. Numerosos estudios1,6,7 plantean la fibrobroncoscopia como técnica diagnóstica esencial para localizar la fístula e identificar la altura exacta de la misma.
La decisión de cuál de los abordajes quirúrgicos es el idóneo para cada caso es a veces difícil de concretar. Presentamos 2 abordajes diferentes para las fístulas que se localizan en el límite de la región torácica y la cervical.
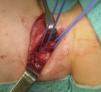
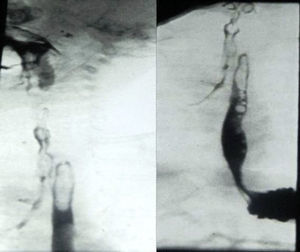
El primero es un niño de 3 meses, exprematuro de 35 semanas, sin otros antecedentes de interés. A los 2 meses de vida requirió ingreso en la unidad de cuidados intensivos por infección respiratoria por rinovirus. Tras este episodio, del que se recuperó sin secuelas, la familia refiere crisis de atragantamiento con todas las tomas. Se realizaron una radiografía de tórax, donde se apreció una atelectasia en el lóbulo superior derecho residual por el episodio infeccioso, y un esofagograma en decúbito prono, evidenciando claramente el paso de contraste de esófago a tráquea (fig. 1), pero sin poder precisar con exactitud la altura de la fístula. Para esto último, realizamos, bajo anestesia general con mascarilla laríngea, una fibrobroncoscopia cateterizando la fístula con una guía de Terumo® y mediante radioscopia pudimos localizarla a nivel de T2, optando por un abordaje cervical derecho (fig. 2). Intraoperatoriamente, localizamos la fístula al tacto, seccionamos y suturamos la comunicación, interponiendo una lámina de duramadre sintética para evitar la refistulización.
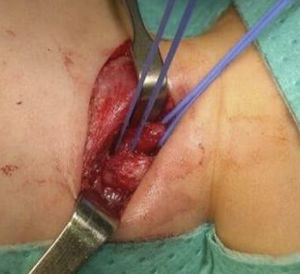
El segundo caso es un niño de 2 meses, exprematuro de 32 semanas, ingresado para estudio por sospecha de un síndrome VACTERL incompleto. Presenta como patología asociada una obstrucción funcional en cuello vesical, ectopia renal cruzada con fusión renal izquierda, hemorragia subependimaria izquierda y mosaicismo 47 XYY. Durante el estudio, presenta crisis hipoxémicas y episodios de apnea que nos hicieron sospechar esta entidad. Por ello, se realizó un tránsito esófago-gástrico con contraste, que fue normal. Ante la alta sospecha clínica, realizamos una broncoscopia flexible a través de mascarilla laríngea. Observamos una fístula traqueoesofágica en H aparentemente intratorácica, por lo que optamos por un abordaje toracoscópico para su corrección. Tras disección toracoscópica del esófago y sujeción con Vessel-loop® para tracción, comprobamos que la fístula se encontraba mucho más alta de lo que habíamos previsto, pero decidimos seguir la disección ante la buena visualización del campo. Ligamos con clips, seccionamos e interpusimos una lámina de duramadre, al igual que en el caso anterior. El porcentaje de recurrencia de este tipo de fístulas es bastante bajo, algunos artículos refieren un 14%8, mientras que otros no publican recurrencias9. Aun así también existen grupos que optan por interponer algún material entre los cabos, como parches biosintéticos2. En nuestro caso, nos decantamos por un parche de duramadre con buenos resultados.
Las incisiones cutáneas en los 2 casos fueron cerradas mediante adhesivo acrílico, consiguiendo un resultado estético satisfactorio. Además, el abordaje toracoscópico aporta algunas ventajas en comparación con la toracotomía convencional: mayor visibilidad de campo gracias a la magnificación, menor dolor postoperatorio, menores secuelas a largo plazo (como escápula alada, escoliosis, asimetrías torácicas…) y mejor resultado estético3–5.
Los 2 pacientes requirieron 3 y 5 días de ingreso, respectivamente, en la unidad de cuidados intensivos y fueron extubados satisfactoriamente al tercer día. Tras una recuperación postoperatoria favorable, conseguimos una buena ingesta y una función respiratoria normal al alta hospitalaria.
Aunque cada vez existan más defensores de las técnicas mínimamente invasivas3–5, no tendríamos que olvidarnos de la complejidad técnica de las mismas y de la experiencia que estas requieren.
Consideramos que nuestra experiencia es alentadora, puesto que no tuvimos complicaciones en ninguno de los pacientes. Concluyendo así con que ambos abordajes son factibles y seguros para la corrección de este tipo de afección.