La bronquiolitis se convierte en todo un reto durante su pico estacional, desbordando los recursos materiales y humanos para poder atender los pacientes afectados. A consecuencia de ello, se multiplican exponencialmente los traslados interhospitalarios. No se han encontrado estudios que hayan analizado las características de los pacientes con bronquiolitis aguda (BA) en los servicios de urgencias extrahospitalarios (SUEH) y la influencia de la pandemia en su epidemiología.
ObjetivoConocer las características de los pacientes pediátricos y neonatales con bronquiolitis en los SUEH de la Comunidad de Madrid y analizar la influencia de la pandemia por COVID-19 en su epidemiología.
Material y métodosEstudio observacional descriptivo, transversal y retrospectivo realizado en los SUEH de la Comunidad de Madrid entre 2016 y 2023. Se incluyeron pacientes con diagnóstico de BA según CIE-10 en las historias clínicas de las asistencias y traslados interhospitalarios. Se registraron variables sociodemográficas, clínicas y de tratamiento (ventilatorio y farmacológico).
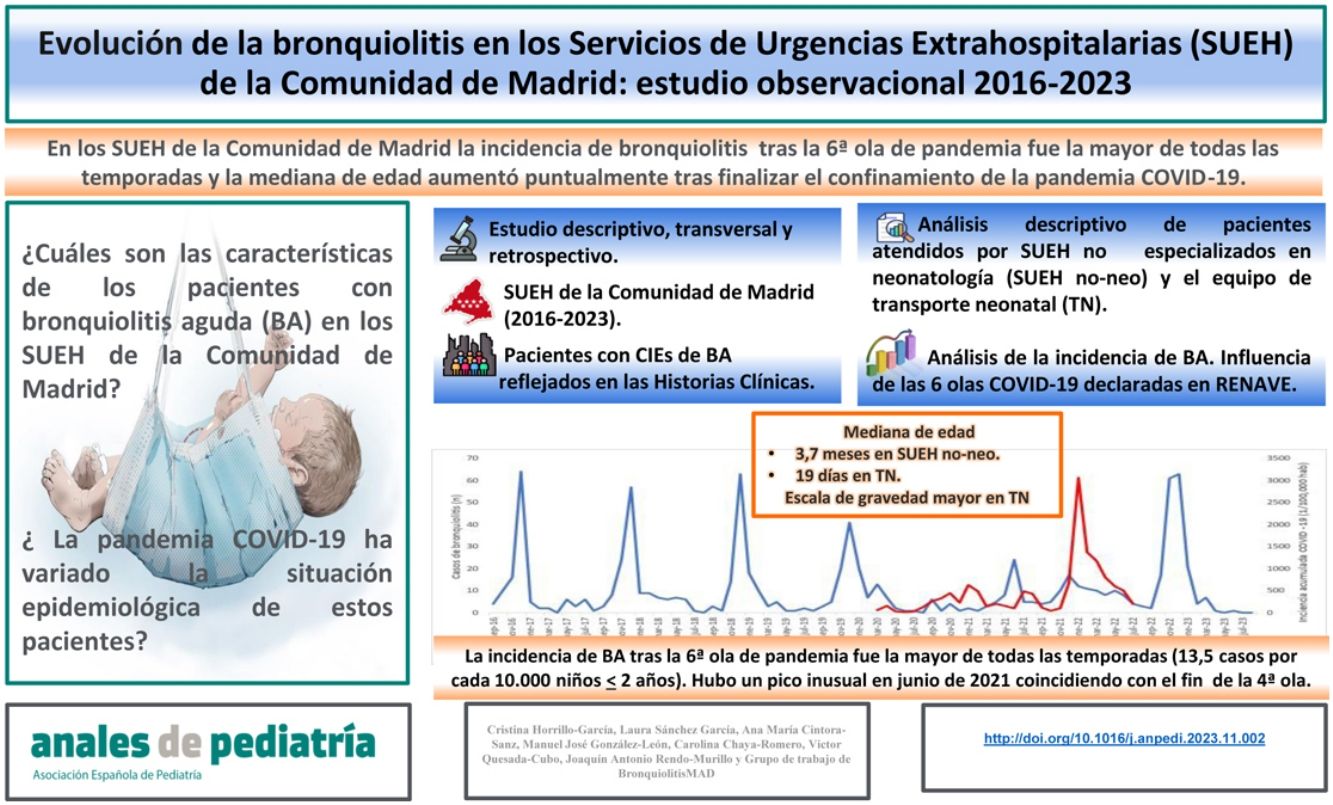
ResultadosSe incluyeron 630 pacientes con BA: 343 atendidos por los SUEH no especializados en neonatología (no-neo) y 287 por el equipo de transporte neonatal (TN). La mediana de edad fue de 3,7meses [2,8-4,7] en SUEH no-neo y de 19días [14,2-23,7] en TN. Hubo un aumento de la edad estadísticamente significativo en la temporada 2020/2021 en el grupo de SUEH no-neo. La escala de gravedad fue estadísticamente mayor en el grupo de TN. Hubo un pico inusual de casos de bronquiolitis en junio de 2021, coincidiendo con el fin de la 4.ª ola de COVID-19. La incidencia de bronquiolitis, tras la 6.ª ola de pandemia, fue la mayor de todas las temporadas (13,5 casos por cada 10.000 niños ≤2años).
ConclusionesLa mediana de edad en los pacientes pediátricos con BA en los SUEH aumentó tras finalizar el confinamiento de la pandemia COVID-19, en probable relación con la ausencia de exposición a los virus causantes de la misma. Esto podría explicar también que la incidencia de bronquiolitis tras la 6.ª ola de pandemia fue la mayor de todas las temporadas. La escala de gravedad fue mayor en los pacientes neonatales. La vigilancia epidemiológica, la implantación de protocolos y la implementación de un programa de formación continuada a los profesionales no especializados encargados de los traslados de este tipo de pacientes podrían mejorar su manejo.
Bronchiolitis poses a considerable challenge during its seasonal peak, overwhelming the material and human resources available to care for affected patients. As a result, interhospital transfers increase exponentially. We did not find any studies analysing the characteristics of patients with bronchiolitis managed in out-of-hospital urgent care (OHUC) services and the impact of the COVID-19 pandemic on the epidemiology of bronchiolitis.
ObjectiveTo establish the characteristics of paediatric and neonatal patients with acute bronchiolitis (AB) managed in OHUC services in the Community of Madrid and to analyse the impact of the COVID-19 pandemic on the epidemiology of bronchiolitis.
MethodsRetrospective cross-sectional observational and descriptive study carried out in OHUC settings in the Community of Madrid between 2016 and 2023. We included patients with a diagnosis of acute bronchiolitis based on the ICD-10 codes documented in the electronic records of urgent care visits and interhospital transports. We collected data on sociodemographic, clinical and treatment (ventilation and medication) variables.
ResultsThe sample included 630 patients with AB: 343 managed in non-neonatal OHUC (non-neo) services and 287 by the mobile neonatal intensive care unit transport team (NTT). The median age was 3.7months (IQR: 2.8-4.7) in patients in the non-neo OHUC group and 19days (IQR: 14.2-23.7) in the NTT group. There was a statistically significant increase in age in the 2020/2021 season in the non-neo OHUC group. The severity score was significantly higher in the NTT group. There was an unusual peak in bronchiolitis cases in June 2021, coinciding with the end of the fourth wave of the COVID-19 pandemic. The incidence of bronchiolitis was highest after the sixth wave of the pandemic (13.5 cases per 10,000 children aged <2years).
ConclusionsThe median age of paediatric patients with AB managed in OHUC services increased following the end of the lockdown imposed due to the COVID-19 pandemic, which was probably associated with the lack of exposure to the viruses that cause it. This also may explain why the incidence of bronchiolitis was highest in the season following the sixth wave of the pandemic. The severity score was higher in neonatal patients. Epidemiological surveillance, the introduction of protocols and the implementation of an ongoing training programme for non-specialized health care staff involved in the transport of these patients could improve their management.
Los servicios de urgencias extrahospitalarios (SUEH), al igual que los hospitalarios (SUH), requieren un nivel de formación actualizado. En concreto, en los SUEH cabe destacar la importancia del manejo urgente al niño crítico. En particular, la bronquiolitis aguda (BA) se convierte en todo un reto durante su pico estacional, desbordando los recursos materiales y humanos. Además de incrementar considerablemente las asistencias en los domicilios por esta patología, también se multiplican exponencialmente los traslados interhospitalarios. Estos traslados se realizan desde hospitales emisores sin unidad de cuidados intensivos pediátrica (UCIp) a hospitales de mayor nivel asistencial, para la atención adecuada de estos pacientes. Los SUEH de la Comunidad de Madrid se encargan de realizar: 1)asistencia primaria: atención al paciente en el domicilio o vía pública, y 2)traslados interhospitalarios. Las asistencias primarias se pueden realizar con una unidad móvil de asistencia médica (UAD) en caso de que la patología del paciente no sea emergente, o en UVI móvil en caso de serlo. Los traslados interhospitalarios, según el tipo de patología y la edad del paciente, se pueden realizar en soporte vital básico, UVI móvil o equipo de transporte especializado neonatal (incubadora con neonatólogo/a). El equipo de transporte neonatal (TN) es un equipo especializado constituido a su vez por dos unidades: 1)un soporte vital avanzado en enfermería (SVAE), formado por dos técnicos en emergencias sanitarias (TES) y una enfermera del SUEH, y 2)otra unidad compuesta por una neonatóloga/o (con actividad asistencial habitual en servicios de neonatología de nivelIII y formación en transporte) y un TES del SUEH con formación neonatal.
De esta forma, las asistencias primarias las realizan los equipos de SUEH no especializado en neonatología (SUEH no-neo) y los traslados interhospitalarios son realizados por los SUEH no-neo (en pacientes ≥29días) o por el equipo de TN (en pacientes ≤28días y/o menores de 44semanas de edad posmenstrual).
Dentro de los SUEH se excluyen los centros sanitarios de urgencias (hospitales y atención primaria), incluyendo solo a las unidades asistenciales móviles.
Durante la pandemia por COVID-19 se evidenció un cambió en la epidemiología de la bronquiolitis, cayendo considerablemente la incidencia de niños hospitalizados por esta causa1-4, sin observarse un aumento de la gravedad de los niños con coinfección4. La mayoría de los estudios a nivel hospitalario4-6 comparan las características de los pacientes y sus infecciones respiratorias antes y durante la pandemia por COVID-19. Sin embargo, a pesar de encontrar numerosa evidencia científica sobre la influencia de la pandemia en el ámbito hospitalario, poco se sabe sobre esta en los SUEH. Igualmente, sería de gran interés conocer en los SUEH la influencia que tuvo la pandemia por COVID-19 en la epidemiología, en las características de los pacientes y en los traslados neonatales y pediátricos. Toda esta información serviría para una mejor organización y gestión eficiente de los recursos en periodos epidémicos, además de poder establecer estrategias eficaces de prevención para el control de los brotes.
Por ello, el objetivo de esta investigación es conocer la incidencia de la bronquiolitis en los diferentes periodos entre 2016 y 2023 y las principales características de los pacientes neonatales y pediátricos trasladados por los SUEH de la Comunidad de Madrid; además de analizar si la pandemia por COVID-19 ha modificado la situación epidemiológica y las características de los pacientes con bronquiolitis.
Material y métodosTipo de estudioSe realizó un estudio observacional descriptivo, transversal y retrospectivo en los SUEH de la Comunidad de Madrid (España) durante el periodo comprendido entre 2016 y 2023.
Población de estudio y recogida de datosSe incluyeron todos los pacientes con diagnóstico de bronquiolitis por el CIE-10 ≤24meses de edad a los que se les había realizado asistencia en su domicilio o traslado interhospitalario en los años comprendidos entre 2016 a 2023 (ambos inclusive).
La información se obtuvo a través de las historias clínicas electrónicas (HCE), las cuales fueron facilitadas por el servicio de informática y TN del SUEH de la Comunidad de Madrid.
Se definieron siete temporadas de bronquiolitis, desde 2016 a 2023. Cada temporada fue considerada entre los meses de septiembre a agosto del año siguiente (ambos incluidos), siguiendo los consensos de los estudios de la literatura.
Se tuvieron en cuenta las seis olas de incidencia acumulada de COVID-19 a 14días que hubo en España desde marzo de 2020 a marzo de 20227 para analizar la influencia que pudo causar sobre la epidemiología de la bronquiolitis. Los datos se obtuvieron a partir de la declaración de los casos de COVID-19 a la Red Nacional de Vigilancia Epidemiológica (RENAVE) a través de la plataforma informática vía web SiViES (Sistema de Vigilancia de España) que gestiona el Centro Nacional de Epidemiología (CNE). Esta información procede de la encuesta epidemiológica que cada comunidad autónoma cumplimentó ante la identificación de un caso de COVID-19. Los registros temporales del inicio de las seis olas fueron abril de 2020 (1.ª), septiembre de 2020 (2.ª), enero de 2021 (3.ª), abril de 2021 (4.ª), julio de 2021 (5.ª) y enero de 2022 (6.ª).
La población utilizada para el cálculo de las tasas de incidencia procede de las cifras oficiales de población resultantes de la revisión del padrón municipal a 1 de enero del Instituto Nacional Estadística8 para cada uno de los años del estudio.
Para el análisis descriptivo no se pudo considerar la última temporada 2022/2023 al tener muchas variables sin valor, dado que las HCE actualizan sus datos a año vencido.
El análisis descriptivo se realizó en dos grupos de pacientes: 1)los atendidos por el equipo de TN, y 2)los atendidos por el resto de los SUEH no especializados en neonatología.
Variables de estudioSe registraron un total de 21 variables que se clasificaron en: 1)características generales del paciente: edad, sexo y prematuridad (edad gestacional <37semanas); 2)tipo de recurso que atendió al paciente: UAD, UVI móvil o TN; 3)situación clínica del paciente al inicio de la asistencia: saturación de hemoglobina (SatO2), tiraje, constantes ajustadas a la edad del paciente (taquipnea, taquicardia, hipotensión) y escala de gravedad de Tal modificada9; 4)tratamiento ventilatorio: oxigenoterapia convencional, gafas nasales de alto flujo (GNAF), ventilación mecánica no invasiva (VMNI) y ventilación mecánica invasiva (VMI), y 5)tratamiento farmacológico: sedación (midazolam, cloruro mórfico o fentanilo), salbutamol y budesonida.
Se escogió la escala de Tal modificada por ser una de las escalas para la valoración de gravedad de bronquiolitis validadas10 que mejor se adapta al medio extrahospitalario.
Análisis estadísticoEn primer lugar se realizó el análisis descriptivo de las variables cualitativas mediante frecuencias y porcentajes, y mediana y rango intercuartílico (RIQ) para variables cuantitativas. Las variables cualitativas o categóricas se compararon mediante el test Pearson χ2 y las variables cuantitativas que seguían una distribución normal se compararon mediante la prueba de t de Student para dos variables y ANOVA para tres o más variables; en caso de no seguir la distribución normal se usaron el test de Mann-Whitney para comparar dos variables y el de Mood para tres o más. Para las variables categóricas independientes se realizó un test χ2 de independencia agrupando las categorías que tuvieran esperanza <5 y obteniendo un solo valor de p para todas ellas. Se realizaron distintos modelos de ecuación de regresión lineal múltiple para examinar los principales factores independientes que pudieran asociarse o influir a la escala de gravedad de Tal modificada.
Para calcular la incidencia poblacional de bronquiolitis se utilizó la base de datos de la población pediátrica ≤24meses, según los datos proporcionados por el Instituto Nacional de Estadística (INE)8 de España, tomando como fecha de corte el mes de enero. El cálculo de la incidencia se estimó utilizando el número de casos de bronquiolitis por año/población ≤2años expresado en casos por cada 10.000 habitantes con el objetivo de poder realizar una mayor comparabilidad con otros estudios.
El análisis estadístico se llevó a cabo utilizando el software estadístico STATA® (Statistical software for data science [https://www.stata.com]) versión 17.0.
Consideraciones éticasEl estudio se realizó de acuerdo con la Declaración de Helsinki y fue aprobado por el comité ético regional de la Comunidad de Madrid. Al ser un estudio anonimizado cuyos datos fueron obtenidos de HCE con datos encriptados y anonimizados, no se requirió firma de consentimiento informado por parte de los tutores legales de los pacientes.
ResultadosCaracterísticas generalesSe incluyeron 630 pacientes con bronquiolitis atendidos desde septiembre de 2016 a agosto de 2023: 343 (54,4%) fueron atendidos por los SUEH no-neo y 287 (45,6%) por el equipo de TN. Las características descriptivas de cada uno de los grupos por temporadas quedan expuestas en las tablas 1 y 2. En el grupo de SUEH no-neo (tabla 1) la mediana de edad en la temporada 2020/2021 fue significativamente mayor al resto de temporadas (6,9 [5,4-8,4] meses). Lo mismo ocurrió con el uso de salbutamol en las dos últimas temporadas, que fue menor al resto. En el grupo de pacientes de TN (tabla 2) las diferencias estadísticamente significativas encontradas fueron: la prematuridad (2 [7,1%]) fue inferior en las dos últimas temporadas con respecto a las demás; la taquicardia (34 [63,0%]) y el uso de CPAP (10 [18,5%]) fueron inferiores en la temporada 2019/2020 con respecto al resto, al contrario que la VMI, ya que en la temporada 2017/18 (8 [12,7%]) su aplicación fue superior. En las temporadas 2016/2017 y 2020/2021 hubo un descenso del uso del salbutamol (0 [0,0%]), a diferencia del resto de temporadas.
Análisis descriptivo de los pacientes con bronquiolitis atendidos por los SUEH no especializado en neonatología
| Temporada | 2016/17 | 2017/18 | 2018/19 | 2019/20 | 2020/21 | 2021/22 | p |
|---|---|---|---|---|---|---|---|
| n | 69 | 74 | 56 | 66 | 37 | 41 | |
| Datos epidemiológicos | |||||||
| Edad (meses), mediana [RIQ] | 3,6 [2,8-4,4] | 3,9 [3,2-4,6] | 1,3 [0,9-1,7] | 4,9 [3,1-6,7] | 6,9 [5,4-8,4] | 3,2 [2,4-4,0] | 0,02 |
| Sexo femenino, n (%) | 31 (44,9%) | 40 (54,1%) | 38 (67,9%) | 43 (65,2%) | 22 (59,5%) | 22 (53,7%) | 0,37 |
| Clínica | |||||||
| Taquipnea, n (%) | 40 (58,8%) | 41 (56,2%) | 35 (62,5%) | 38 (57,6%) | 22 (59,5%) | 20 (48,8%) | 0,73 |
| Taquicardia, n (%) | 44 (64,7%) | 47 (64,4%) | 38 (67,9%) | 38 (57,6%) | 24 (64,9%) | 21 (51,2%) | 0,72 |
| Tiraje, n (%) | 11 (15,9%) | 27 (36,5%) | 20 (35,7%) | 24 (36,4%) | 13 (35,1%) | 10 (24,4%) | 0,05 |
| Escala de gravedad de Tal modificada | 0,9 | ||||||
| Leve, n (%) | 46 (67,6%) | 46 (63,0%) | 37 (66,1%) | 42 (63,6%) | 24 (64,9%) | 28 (68,3%) | |
| Moderada, n (%) | 18 (26,5%) | 21 (28,8%) | 16 (28,6%) | 17 (25,8%) | 9 (24,3%) | 10 (24,4%) | |
| Grave, n (%) | 4 (5,9%) | 6 (8,2%) | 3 (5,4%) | 7 (10,6%) | 4 (10,8%) | 3 (7,3%) | |
| Terapia ventilatoria | |||||||
| Oxigenoterapia, n (%) | 32 (46,3%) | 37 (50%) | 29 (52,7%) | 25 (4,9%) | 11 (2,7%) | 13 (31,8%) | 0,5 |
| Oxígeno alto flujo, n (%) | 0 (0,0%) | 0 (0,0%) | 1 (1,8%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 0,4 |
| VMNI-CPAP, n (%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 1 (2,4%) | 0,2 |
| VMNI-BiPAP, n (%) | 1 (1,4%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | 1 (2,4%) | 0,45 |
| VMI, n (%) | 3 (4,3%) | 2 (2,7%) | 2 (3,6%) | 6 (9,1%) | 4 (10,8%) | 3 (7,3%) | 0,39 |
| Terapia farmacológica | |||||||
| Salbutamol, n (%) | 12 (17,4%) | 21 (28,4%) | 11 (19,6%) | 10 (15,2%) | 3 (8,1%) | 3 (7,3%) | 0,03 |
| Sedación (midazolam u opiáceos), n (%) | 3 (4,3%) | 2 (2,7%) | 2 (3,6%) | 8 (12,1%) | 5 (13,5%) | 4 (9,8%) | 0,7 |
BiPAP: presión positiva con doble nivel de presión; CPAP: ventilación no invasiva con presión continua positiva en la vía respiratoria; n: número total de individuos; RIQ: rango intercuartílico; SUEH: servicios de urgencias extrahospitalarios; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
En negrita, valor de esa temporada que presenta diferencias estadísticamente significativas con el resto de temporadas.
Análisis descriptivo de los pacientes con bronquiolitis atendidos por transporte especializado neonatal
| Temporada | 2016/17 | 2017/18 | 2018/19 | 2019/20 | 2020/21 | 2021/22 | p |
|---|---|---|---|---|---|---|---|
| n | 49 | 63 | 65 | 54 | 28 | 28 | |
| Datos epidemiológicos | |||||||
| Edad (días), mediana [RIQ] | 24 [19-29] | 18 [14,5-21,5] | 24 [20,7-27,3] | 18 [15,2-20,8] | 20 [16,2-23,8] | 18 [15,2-21,8] | 0,48 |
| Sexo femenino, n (%) | 22 (44,9%) | 34 (54,0%) | 32 (49,2%) | 21 (38,9%) | 13 (46,4%) | 12 (42,9%) | 0,6 |
| Prematuridad, n (%) | 13 (26,5%) | 18 (28,5%) | 8 (12,3%) | 14 (25,9%) | 2 (7,1%) | 2 (7,1%) | 0,03 |
| Clínica | |||||||
| Taquipnea, n (%) | 43 (87,8%) | 56 (90,3%) | 57 (87,7%) | 46 (85,2%) | 28 (100,0%) | 27 (96,4%) | 0,41 |
| Taquicardia, n (%) | 42 (85,7%) | 55 (88,7%) | 54 (83,1%) | 34 (63,0%) | 28 (100,0%) | 27 (96,4%) | < 0,001 |
| Tiraje, n (%) | 41 (85,4%) | 45 (71,4%) | 44 (67,7%) | 40 (74,1%) | 26 (92,9%) | 21 (75,0%) | 0,7 |
| Escala de gravedad de Tal modificada | 0,9 | ||||||
| Leve, n (%) | 8 (16,3%) | 10 (16,1%) | 7 (10,8%) | 8 (14,8%) | 4 (14,3%) | 5 (17,9%) | |
| Moderada, n (%) | 17 (34,7%) | 34 (54,8%) | 44 (67,7%) | 34 (63,0%) | 14 (50,0%) | 15 (53,6%) | |
| Grave, n (%) | 24 (49,0%) | 18 (29,0%) | 14 (21,5%) | 12 (22,2%) | 10 (35,7%) | 8 (28,6%) | |
| Terapia ventilatoria | |||||||
| Oxigenoterapia, n (%) | 9 (18,4%) | 12 (19,0%) | 8 (12,3%) | 11 (20,4%) | 5 (17,9%) | 5 (17,9%) | 0,12 |
| Oxigeno alto flujo, n (%) | 0 (0,0%) | 0 (0,0%) | 5 (7,7%) | 1 (1,9%) | 1 (3,6%) | 1 (3,6%) | 0,9 |
| VMNI-CPAP, n (%) | 26 (53,1%) | 25 (39,7%) | 17 (26,2%) | 10 (18,5%) | 14 (50,0%) | 8 (28,6%) | 0,001 |
| VMNI-BiPAP, n (%) | 10 (20,5%) | 16 (65,1%) | 33 (25,4%) | 34 (63,0%) | 8 (28,6%) | 13 (46,4%) | 0,5 |
| VMI, n (%) | 1 (2,0%) | 8 (12,7%) | 1 (1,5%) | 0 (0,0%) | 1 (3,6%) | 0 (0,0%) | 0,003 |
| Terapia farmacológica | |||||||
| Salbutamol, n (%) | 0 (0,0%) | 8 (12,7%) | 3 (4,6%) | 4 (7,4%) | 0 (0,0%) | 1 (3,6%) | 0,04 |
| Sedación (midazolam u opiáceos), n (%) | 1 (2,0%) | 1 (1,6%) | 3 (4,6%) | 4 (7,4%) | 1 (3,6%) | 0 (0,0%) | 0,3 |
BiPAP: presión positiva con doble nivel de presión; CPAP: ventilación no invasiva con presión continua positiva en la vía respiratoria; n: número total de individuos; RIQ: rango intercuartílico; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
En negrita, valor de esa temporada que presenta diferencias estadísticamente significativas con el resto de temporadas.
En la tabla 3 se realiza una comparación de las variables entre el grupo de TN y el de los SUEH no-neo, de tal forma que en el grupo TN se observó menor edad (19 días [14,2-23,7]), mayor taquipnea (257 [89,9%]), taquicardia (240 [83,9%]) y tiraje (217 [75,9%]) que en el grupo de SUEH no-neo. El uso de la oxigenoterapia con alto flujo (8 [2,8%]), CPAP (100 ([34,8%]) y BiPAP (114 [39,7%]) fue superior al grupo SUEH no-neo y menor en caso de la oxigenoterapia convencional (50 [17,4%]). No hubo diferencias en el uso de la VMI entre ambos grupos. También se observó en el grupo TN menos uso de salbutamol (16 [5,6%]).
Análisis comparativo de SUEH no especializado en neonatología y transporte especializado neonatal
| Tipo de equipo asistencial | SUEH no-neo | TN | p |
|---|---|---|---|
| n | 343 | 287 | |
| Datos epidemiológicos | |||
| Edad (días) [mediana (RIQ)] | 112,5 [84,5-140,5] | 19 [14,2-23,7] | <0,001 |
| Sexo femenino [n (%)] | 196 (57,1%) | 134 (46,6%) | 0,16 |
| Clínica | |||
| Taquipnea, n (%) | 196 (57,5%) | 257 (89,9%) | <0,001 |
| Taquicardia, n (%) | 212 (62,2%) | 240 (83,9%) | <0,001 |
| Tiraje, n (%) | 105 (30,6%) | 217 (75,9%) | <0,001 |
| Escala de gravedad de Tal modificada | <0,001 | ||
| Leve, n (%) | 223 (65,4%) | 42 (14,7%) | |
| Moderada, n (%) | 91 (26,7%) | 158 (55,2%) | |
| Grave, n (%) | 27 (7,9%) | 86 (30,1%) | |
| Terapia ventilatoria | |||
| Oxigenoterapia, n (%) | 147 (43%) | 50(17,4%) | <0,001 |
| Oxígeno alto flujo, n (%) | 1 (0,3%) | 8 (2,8%) | 0,009 |
| VMNI-CPAP, n (%) | 1 (0,3%) | 100 (34,8%) | <0,001 |
| VMNI-BiPAP, n (%) | 2 (0,6%) | 114 (39,7%) | <0,001 |
| VMI, n (%) | 20 (5,8%) | 11 (3,8%) | 0,25 |
| Terapia farmacológica | |||
| Salbutamol, n (%) | 60 (17,5%) | 16 (5,6%) | <0,001 |
| Sedación, n (%) | 24 (6,9%) | 10 (3,4%) | <0,001 |
BiPAP: presión positiva con doble nivel de presión; CPAP: ventilación no invasiva con presión continua positiva en la vía respiratoria; n: número total de individuos; RIQ: rango intercuartílico; SUEH: servicios de urgencias extrahospitalarios; TN: transporte neonatal; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
En negrita, valor de esa temporada que presenta diferencias estadísticamente significativas con el resto de temporadas.
En la escala de gravedad se observó que en los SUEH había una mayor incidencia de casos leves y menor de casos moderados y graves, al contrario que ocurre para el TN.
Asociación a la escala de gravedadCon la finalidad de encontrar variables independientes que se asociaran a la escala de gravedad se realizaron modelos de regresión lineal. Ni la edad, ni el sexo ni la prematuridad presentaron asociación con la escala de gravedad (coeficientes de asociación <0,01 y p>0,05, con una R2 del 1,1% en el modelo de regresión).
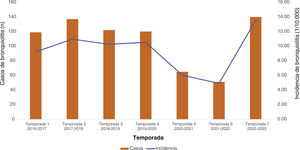
Análisis de la incidenciaLa incidencia de la BA por temporadas durante el periodo 2016-2023 queda expuesta en la figura 1. La temporada en la que menor incidencia se observó fue en 2021/2022, con 4,9 casos por cada 10.000 niños <2años. La temporada donde mayor incidencia se observó fue en 2021/2022, con 13,5 casos por cada 10.000 niños <2años.
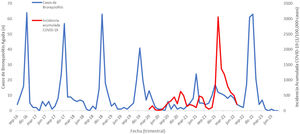
En la figura 2 se analiza el número de casos de BA por mes en relación con la incidencia de COVID-19, pudiendo observar las principales seis olas de la pandemia por COVID-19, valorando un aumento del número de casos tras la 6.ª ola en enero de 2022, siendo este aumento mayor al resto de las temporadas. También se observa que en junio de 2021 hay un aumento de casos de bronquiolitis que no existe en el resto de las temporadas, coincidiendo con la finalización de la 4.ª ola de pandemia.
DiscusiónSon muchos los estudios realizados en el ámbito hospitalario que evidencian un cambio de la epidemiología de la BA1-3,11-14, con una incidencia casi inexistente durante el periodo estacional 2020/2021 y aumentando progresivamente después. A pesar de ser ámbitos de actuación diferentes, los datos concuerdan con nuestro estudio, donde la incidencia de casos en la etapa de la COVID-19 se redujo drásticamente, observándose un repunte de esta tras la 6.ª ola, siendo superior al del resto de temporadas.
Otro dato interesante es que, tras la pandemia, en otros países como Italia4 y Francia14 se retrasó el pico máximo de asistencia hospitalaria por bronquiolitis, hecho encontrado también en España en regiones como Andalucía15, donde en el periodo pospandemia existió un pico máximo de hospitalizaciones en los meses de verano, cuando previamente a la COVID-19 era en enero-febrero. Hallazgos similares se pueden encontrar en este estudio, observando un repunte de casos de forma inusual en el mes de junio de 2021 tras la 4.ª ola de la COVID-19.
En referencia a la edad, tras la pandemia por COVID-19 en el grupo de TN la mediana fue de 18días y de 3,2meses en el de SUEH no-neo. Al compararlo con otros estudios, y a pesar de ser ámbitos diferentes, la mediana de edad de SUEH no-neo fue similar a los estudios realizados por Loconsole et al.4, de 4meses, y por Guitart et al.6, de 2 meses.
En el grupo SUEH no-neo se observó un aumento de la mediana de edad en la temporada 2020/2021, que podría explicarse por las medidas de confinamiento aplicadas al inicio de la pandemia. Ante la falta de inmunización frente a los virus respiratorios por el confinamiento, los niños que tendrían que haber presentado bronquiolitis presentaron este tipo de infecciones en el momento de exponerse de nuevo a estos virus y, por lo tanto, de forma más tardía a lo habitual.
A pesar de que los pacientes del grupo de TN tuvieron un mayor porcentaje de gravedad, no se pudo demostrar en nuestro estudio que la edad y la prematuridad estuvieran asociadas a la gravedad, tal y como se ha evidenciado en otros, como el de Guitart et al.6, donde han demostrado una asociación entre la gravedad del paciente y la prematuridad.
La escala de gravedad fue mayor en el grupo de pacientes neonatales trasladados por el equipo de TN; sin embargo, hubo menos porcentaje de pacientes con VMI que en el grupo de SUEH no-neo. Este hecho puede explicarse, primero, porque los SUEH realizan más asistencias primarias, y ante la inestabilización del paciente en su domicilio o durante el traslado no tienen capacidad para pautar VMNI a niños <5kg, pasando directamente a la VMI. Por otro lado, en los traslados interhospitalarios realizados por el equipo de TN existen hospitales terciarios que tienen limitaciones para proporcionar VMNI manteniendo a pacientes graves con GNAF. La estabilización con VMNI al llegar el TN permitiría mejorar la situación clínica del paciente sin requerir VMI. A todo ello se suma la experiencia en el manejo de este tipo de ventilación y en el tipo de paciente de un equipo de transporte especializado neonatal/pediátrico. De ahí la importancia de dotar a los SUEH del material necesario, y especialmente de la formación en el manejo de este tipo de pacientes y de patologías.
En referencia al uso del salbutamol en el grupo de SUEH no-neo, fue significativamente menor en las últimas temporadas, pero con un porcentaje a tener en cuenta. La mejora de la formación en la aproximación diagnóstica de bronquiolitis tras la pandemia con recomendaciones de qué no hacer, y la frecuente aplicación de la prueba de tolerancia a salbutamol en el medio extrahospitalario en niños >6meses, explicarían su uso en estas últimas temporadas.
En la actualidad no existe ningún tratamiento farmacológico efectivo para los pacientes con BA. Los metaanálisis que evalúan las opciones terapéuticas utilizadas, como salbutamol, budesonida, adrenalina, suero salino hipertónico, corticoides o antibióticos, no muestran evidencias que respalden su empleo16. Por ello, las guías de práctica clínica11,17 desaconsejan su uso. De este modo, se pone de manifiesto la importancia de crear protocolos de actuación clínica ante estos pacientes, con formación regular que evite la aplicación de fármacos innecesarios, tal y como se están realizando en otros niveles asistenciales16. Estos protocolos ayudarían además a la optimización de los recursos en los brotes estacionales.
En definitiva, ante los resultados expuestos, es importante en un futuro realizar: 1)vigilancia epidemiológica para previsión de picos asistenciales en este tipo de pacientes y mejorar en cada campaña la gestión de recursos, la optimización asistencial y el uso de medidas preventivas, como la higiene de manos, la mascarilla facial y el distanciamiento social, y 2)creación de protocolos de formación y actuación en los SUEH, con formación a los profesionales, para optimizar y agilizar la asistencia tanto en los traslados interhospitalarios como en intervenciones primarias. El desarrollo de estos puntos no solo tendría consecuencias económicas por el importante ahorro de costes, sino que también prevendría el resultado respiratorio de los niños a largo plazo.
Limitaciones del estudioAl tratarse de un estudio retrospectivo, no se puede excluir que haya factores no observados que influyan en los resultados y queden fuera de análisis. La continuidad de este estudio a lo largo del tiempo permitirá confirmar las tendencias observadas.
La falta de asociación de la gravedad con la edad y la prematuridad se podría explicar por dos motivos: 1)el bajo número de pacientes prematuros trasladados, ya que solo se han analizado en el grupo de TN, y 2)porque se contaba con pocas variables independientes para añadir al modelo, como pudieran ser la comorbilidad, el peso al nacer, el sufrimiento fetal… Esto explicaría que la R2 o la potencia fueran muy bajas, del 1,1%. Sería interesante realizar una línea de investigación futura, añadiendo al modelo más variables independientes a la gravedad que pudieran dar fortaleza a esta asociación.
ConclusionesEn los SUEH de la Comunidad de Madrid la mediana de edad aumentó puntualmente tras finalizar el confinamiento de la pandemia por COVID-19 en pacientes pediátricos con BA, en probable relación con la ausencia de exposición a los virus causantes de la misma. Esto podría explicar también que la incidencia de bronquiolitis tras la 6.ª ola de pandemia fuera la mayor de todas las temporadas. La escala de gravedad fue mayor en los pacientes neonatales. La vigilancia epidemiológica, la implantación de protocolos y la implementación de un programa de formación continuada a los profesionales no especializados encargados de los traslados de este tipo de pacientes podrían mejorar su manejo.
FinanciaciónFundación para la Investigación e Innovación Biomédica de Atención Primaria (FIIBAP).
Conflictos de interesesLos autores declaran no tener conflicto de intereses en relación con el presente estudio, ni la existencia de publicaciones redundantes o duplicadas.
A Juan Pajuelo Ayuso, a José Gómez Martínez y a Nuria Rodríguez Rogil, del Servicio de informática del SUMMA 112.
A Sara Pérez-Martínez, metodóloga de la FIIBAP y SUMMA 112.
M. Isabel Pescador-Chamorro, Servicio de Neonatología, Hospital Gregorio Marañón. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Itziar Marsinyach-Ros, Servicio de Neonatología, Hospital Gregorio Marañón. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Rocío Mosqueda-Peña, Servicio de Neonatología, Hospital 12 de Octubre. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Noelia Ureta-Velasco, Servicio de Neonatología, Hospital 12 de Octubre. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
M. José Rodríguez Castaño, Servicio de Neonatología, Hospital Clínico de San Carlos. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Eva Vierge-Hernán, Servicio de Neonatología, Hospital Gregorio Marañón. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Ana Sánchez-Torres, Servicio de Neonatología, Hospital Universitario La Paz. Transporte neonatal de la Comunidad de Madrid-SUMMA 112. Madrid, España.
Jordi Martí-Centeno, Universidad Politécnica de Madrid. Madrid. España.
Marina Gómez-Morán Quintana, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Soledad Gómez de la Oliva, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Beatriz Jiménez Sánchez-Carpio, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Ana Torres-Poza, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
María Isabel Sánchez-Sáenz, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Jorge Lorente-Romero, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Elena Pastor-Benito, Servicio de Urgencias Médicas de la Comunidad de Madrid (SUMMA 112). Madrid, España.
Elizabeth Hoyos-Loya, Escuela de Salud Pública de México. Cuernavaca, Morelos, México.