El trastorno por déficit de atención con hiperactividad (TDAH) y su comorbilidad repercuten en la ansiedad social de niños y adolescentes, no obstante, apenas hay estudios que aborden este tema en la adolescencia. El objetivo era evaluar el grado de ansiedad social y analizar la presencia de comorbilidades psiquiátricas (CPS).
MetodologíaEstudio observacional transversal en el que se incluyeron pacientes de 12-18 años con diagnóstico confirmado de TDAH (DSM-5). Se recogió información sobre la presencia y tipo de CPS y se evaluó la ansiedad social mediante la escala Social Anxiety Scale for Adolescents (SAS-A).
ResultadosParticiparon 46 especialistas de psiquiatría del niño y del adolescente o neuropediatría, que incluyeron a 234 pacientes. El 68,8% (159) eran varones y el 31,2% (72) mujeres, con edad media de 14,9 años (IC 95%: 14,6-15,1). El 51,7% (121) tenía TDAH de tipo combinado (TC), el 37,2% (87) con predominio del déficit de atención (TDA) y el 9% (21) con predominio hiperactivo-impulsivo (TH). El 97,9% (229 pacientes) recibía tratamiento farmacológico: metilfenidato en el 78,6% (184), lisdexanfetamina en el 15% (35) y atomoxetina en el 4,3% (10).
El 50,4% (118) presentaba alguna CPS, con predominio de los trastornos del aprendizaje y de la comunicación (47, 20,1%) y los trastornos de ansiedad (45, 19,2%). Se observó un grado de ansiedad social significativamente mayor en comparación con los valores normales de la escala en la población sana. Los adolescentes con TDA presentaron peores puntuaciones en la escala SAS-A en comparación con adolescentes con TH (p=0,015). La presencia de trastornos de ansiedad comórbidos se relacionó con peores puntuaciones en la escala SAS-A, reflejando una mayor ansiedad social en estos pacientes (p<0,001).
ConclusionesLos adolescentes con diagnóstico de TDA y aquellos con comorbilidades psiquiátricas de tipo ansiedad presentaron un mayor grado de ansiedad social según su puntuación en la escala SAS-A. Este aspecto psicológico debería ser detectado y controlado en los adolescentes con TDAH para favorecer su adaptación social.
Attention-deficit/hyperactivity disorder (ADHD) and its comorbidities have an impact on the social anxiety of children and adolescents, but there are practically no studies addressing this topic in adolescence. Our objective was to assess the degree of social anxiety and to analyse the presence of psychiatric comorbidities (PSCs) in adolescents with ADHD.
MethodologyWe conducted a cross-sectional observational study in patients aged 12 to 18 years with a confirmed diagnosis of ADHD (DSM-5). We collected data on the presence and type of PSCs and assessed social anxiety by means of the Social Anxiety Scale for Adolescents (SAS-A).
ResultsForty-six child and adolescent psychiatrists and paediatric neurologists participated in the study and recruited 234 patients. Of the total patients, 68.8% (159) were male and 31.2% (72) female, with a mean age in the sample of 14.9 years (95% CI, 14.6-15.1). The type of ADHD was combined type (C) in 51.7% (121), predominantly inattentive (PI) in 37.2% (87), and predominantly hyperactive-impulsive (PH) in 9% (21). Of all patients, 97.9% (229) received pharmacological therapy: 78.6% (184) methylphenidate, 15% (35) lisdexamfetamine and 4.3% (10) atomoxetine.We found PSCs in 50.4% of the patients (118), of which the most frequent were learning and communication disorders (20.1%, n=47) and anxiety disorders (19.2%, n=45). The patients scored significantly higher in the SAS-A compared to reference values in the healthy population. The scores in the SAS-A were less favourable in adolescents with the PI type compared to those with the PH type (P=.015). The presence of a comorbid anxiety disorder was associated with worst scores in SAS-A (P<.001) showing an increased social anxiety.
ConclusionAdolescents with ADHD classified as PI and those with comorbid anxiety had a higher degree of social anxiety as measured by the SAS-A. This psychological aspect must be identified and controlled in adolescents with ADHD to promote their social adaptation.
El trastorno por déficit de atención con hiperactividad (TDAH) es uno de los trastornos psiquiátricos más prevalentes en la edad pediátrica y uno de los más estudiados en niños, pero apenas hay estudios que lo aborden en adolescentes, por lo que la investigación en este grupo etario presenta un gran interés1–3.
El TDAH es uno de los motivos más frecuentes de consulta en psiquiatría infantil, pediatría y neuropediatría. En España se han descrito prevalencias que oscilan desde el 1-2% hasta el 14,4%2. Una de las características de este trastorno es su alta comorbilidad4, ya que el 67-80% de los niños y el 80% de los adultos con TDAH tienen una comorbilidad psiquiátrica, y el 50% 2 o más5. El TDAH también está asociado a un riesgo mayor de sufrir comorbilidades, especialmente en la adolescencia6. Las más frecuentes son los trastornos de la conducta, los trastornos del estado de ánimo y los trastornos del aprendizaje, con una prevalencia del 30%3.
La comorbilidad aumenta la gravedad clínica del TDAH y repercute en la respuesta a los tratamientos, la calidad de vida y la adaptación social. Esta última variable es especialmente relevante en la adolescencia, etapa en la que el individuo joven se expone al mundo y define su identidad personal. El grado en que la comorbilidad se asocia a la ansiedad social en adolescentes que sufren TDAH es un tema que no se ha tratado, y es precisamente en lo que se centra la investigación de este estudio.
La presencia de comorbilidad y el tipo de TDAH que sufre el paciente modifican el curso del trastorno, y es de gran interés establecer cómo se ve afectado el TDAH por trastornos comórbidos específicos.
Dado que la adolescencia tiene un impacto considerable en el desarrollo del funcionamiento social, también se requieren estudios adicionales sobre el desarrollo psicosocial de estos pacientes7. Apenas hay estudios que analicen el grado de ansiedad social de los pacientes con TDAH específicamente en la adolescencia, etapa en la que se forma el comportamiento social, y tampoco se ha analizado cómo se ve modificado con el tratamiento8,9.
El objetivo del estudio SELFIE fue evaluar la ansiedad social de adolescentes con TDAH en España mediante la escala social de ansiedad para adolescentes (Social Anxiety Scale for Adolescents [SAS-A]), así como analizar el perfil de comorbilidades psiquiátricas y estudiar la asociación entre la presencia de estas últimas y la ansiedad social10,11.
Material y métodosDiseño del estudio y criterios éticosSe diseñó un estudio observacional transversal. Se reclutaron pacientes entre febrero y octubre de 2016. El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Puerta de Hierro de Majadahonda, Madrid, España (03/16). Se informó a todos los pacientes y a sus padres o tutores legales sobre el estudio, al que accedieron a participar mediante la firma del consentimiento informado. El estudio se llevó a cabo respetando los principios éticos de la última revisión de la Declaración de Helsinki.
Especialistas de 46 centros de psiquiatría del niño y el adolescente o neuropediatría en 30 provincias de 14 comunidades autónomas españolas participaron en el estudio.
Criterios de selecciónEl reclutamiento se realizó mediante la selección de los primeros 5 pacientes que visitaron cada clínica y que cumplían los criterios de inclusión. Las fuentes de información fueron la historia clínica y los datos recogidos en la visita en la que se incluyó al paciente.
Se incluyó en el estudio a pacientes de cualquier raza y sexo de 12 a 18 años de edad con diagnóstico confirmado de TDAH de acuerdo a los criterios del DSM-512.
Variables sociodemográficas y clínicasSe registraron el año de nacimiento, sexo, peso, talla, nivel socioeconómico (bajo: ingresos anuales de menos de 15.000 euros; medio: ingresos anuales entre 15.000 y 45.000 euros; alto: ingresos anuales de más de 45.000 euros), consumo de alcohol (más de 40g/día en varones y más de 20g/día en mujeres), tabaco (consumo diario) y drogas (consumo habitual u ocasional). Se recogió información sobre los antecedentes de trastornos psiquiátricos y TDAH en familiares de primer grado.
También se recogieron la fecha del diagnóstico y el tipo de TDAH observado en el paciente: TDAH con predominio de déficit de atención (TDA), TDAH con predominio hiperactivo-impulsivo (TH), o TDAH de tipo combinado (TC). Se recogieron datos de las historias clínicas de los pacientes siguiendo el procedimiento clínico habitual sobre la presencia de comorbilidades psiquiátricas (CPS) previamente detectadas y definidas según los criterios del DSM-5, comorbilidades no psiquiátricas codificadas según la clasificación ICD-10 y los antecedentes de intento de suicidio.
Evaluación clínicaSe pidió a los adolescentes que completaran la SAS-A. Este instrumento está diseñado específicamente para la evaluación de ansiedad social10,11.
La SAS-A se compone de 22 ítems, de los que 18 exploran afirmaciones y 4 son ítems de control, y su resultado oscila entre los 18 y los 90 puntos. Cada ítem se contesta escogiendo un valor en una escala de 5 posibilidades que indica si la afirmación «es cierta» para quien contesta y que oscila entre 1 («nunca es cierta») y 5 («siempre es cierta»). La SAS-A consta de 3 subescalas: el miedo a la evaluación negativa (fear of negative evaluation [FNE]), con 8 ítems; ansiedad y evitación social en situaciones nuevas (social avoidance and distress-new [SAD-N]), con 6 ítems; y ansiedad y evitación social en general (social avoidance and distress-general [SAD-G]), con 4 ítems. Una puntuación mayor indica un estado peor.
TratamientoNo se administró tratamiento como parte del estudio. Los pacientes seleccionados recibieron tratamiento médico o atención para su enfermedad según el juicio clínico del especialista. Se recogió información sobre los tratamientos farmacológicos y no farmacológicos recibidos hasta la fecha y sobre el tratamiento actual en el momento del estudio.
Tamaño muestralLa variable principal fue la puntuación media en la SAS-A en el momento de la visita y su comparación con las puntuaciones en la escala de la población adolescente sana. Se estimó un valor en la población española sana de 43,17 puntos en la escala global, con una desviación estándar de 12,95. Se calculó un tamaño muestral de 234 pacientes para una potencia del 100% para obtener diferencias significativas de más de una desviación estándar en comparación con los valores de referencia, con un error alfa bilateral del 0,0510,11 (SPSS Sample Power).
Análisis estadísticoSe realizó análisis descriptivo, calculándose frecuencias y porcentajes para variables cualitativas y la media, intervalo de confianza del 95%, desviación estándar, mediana, mínimo y máximo para variables cuantitativas. Se compararon las variables cualitativas mediante la prueba de Fisher o la de Chi al cuadrado. Se empleó la prueba «t» de Student para grupos independientes para comparar variables cuantitativas. Para evaluar las diferencias en la SAS-A en función de distintos factores se realizó análisis factorial con la corrección de Bonferroni o de Games Howell, según la homogeneidad de varianza para controlar la tasa de error por comparaciones múltiples. Se realizó análisis exploratorio multivariante para evaluar la relación entre las puntuaciones en la SAS-A global y sus subescalas y distintas variables de control potenciales de las que se recogieron datos en el estudio. Se consideró significación estadística un valor de p<0,05. El análisis estadístico se realizó con el paquete SPSS versión 24.0.
ResultadosCaracterísticas sociodemográficas y antecedentes clínicosSe incluyó a un total de 234 adolescentes. De ellos, el 68,8% (159) eran varones y el 31,2% (72) mujeres, sin especificación de sexo en 3 casos. La edad media fue de 14,9 años (IC 95%: 14,6-15,1), sin diferencias entre ambos sexos (p=0,798). No se observaron diferencias entre sexos en el índice de masa corporal (p=0,705), con una media de 21,2kg/m2 (IC 95%: 20,7-21,7). Se encontró obesidad (índice de masa corporal≥30kg/m2) en el 2,2% (5 pacientes). El nivel socioeconómico y el consumo de sustancias adictivas se detallan en la tabla 1; no se encontraron diferencias en estas variables en función del sexo.
Nivel socioeconómico y consumo de sustancias en adolescentes con trastorno por déficit de atención con hiperactividad
| Total | |||
|---|---|---|---|
| N= 234 | |||
| N | % | ||
| Nivel socioeconómico | Bajo | 21 | 9,3 |
| Medio | 183 | 81 | |
| Alto | 22 | 9,7 | |
| Sin datos | 8 | ||
| Consumo de alcohol | No | 225 | 96,2 |
| Sí | 2 | 0,9 | |
| Hace más de 6 meses | 7 | 3 | |
| Sin datos | 0 | ||
| Consumo de tabaco | No | 203 | 86,8 |
| Sí | 30 | 12,8 | |
| Consumo en el pasado | 1 | 0,4 | |
| Sin datos | 0 | ||
| Consumo de drogas | No | 218 | 93,2 |
| Sí | 11 | 4,7 | |
| Hace más de 6 meses | 5 | 2,1 | |
| Sin datos | 0 | ||
Se encontraron antecedentes de TDAH en familiares de primer grado en el 32,1% (75). También se habían registrado intentos de suicidio en 3 pacientes (1,3%), todas mujeres, 2 de ellas con TDA y una con TDAH tipo combinado.
Diagnóstico de trastorno por déficit de atención con hiperactividadEl TDAH se clasificó como TC en el 51,7% de los pacientes (121), TDA en el 37,2% (87) y TH en el 9% (21), mientras que el tipo no se había especificado en el momento de la inclusión en el estudio en el 2,1% (5). Se observó una proporción mayor de mujeres que de varones en el grupo con TDA (48,6% [35] versus 32,1% [51]; p<0,05).
No se observaron diferencias entre los sexos en la edad al diagnóstico de TDAH (p=0,455). La edad media al diagnóstico fue de 10,6 años (IC 95%: 10,1-11), con un mínimo de 3,1 y un máximo de 18 años. Se observó que la edad al diagnóstico de TDAH era significativamente mayor en pacientes con TDA en comparación con pacientes con tipo combinado (p=0,022), con una diferencia de 1,4 años (IC 95%: 0,1-2,6), si bien no había diferencias con respecto a los otros tipos de TDAH. El tiempo medio transcurrido desde el diagnóstico de TDAH fue de 4,2 años (IC 95%: 3,8-4,7).
ComorbilidadSe registraron comorbilidades no psiquiátricas en el 24,8% de la muestra (58 pacientes).
Se observaron comorbilidades psiquiátricas en el 50,4% (118 pacientes). No se detectaron diferencias significativas en la prevalencia de CPS en función del sexo o del tipo de TDAH. El 26,5% de los adolescentes (62 pacientes) presentó 2 o más CPS. La media de CPS por paciente fue de 1,9 (IC 95%: 1,7-2,1), con un rango de 1 a 6 CPS.
La frecuencia de cada tipo de comorbilidad psiquiátrica y su distribución por tipo de TDAH se muestran en la tabla 2, que emplea la clasificación del DSM-IV para permitir comparaciones con estudios previos. Se observaron diferencias estadísticamente significativas en los trastornos del comportamiento alimentario (p=0,017), que fueron más frecuentes en mujeres. Los trastornos de ansiedad fueron más frecuentes en pacientes con TDA en comparación con pacientes con TC (p=0,034). Los trastornos de la conducta se observaron en una proporción mayor de pacientes con TC en comparación con los pacientes con TDA (p<0,001). Se observaron trastornos de la personalidad en una proporción mayor de pacientes con TH que de pacientes con TC (p<0,05).
Presencia de trastornos psiquiátricos comórbidos (clasificación DSM-IV) por tipo de TDAH
| Tipo de TDAH | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| TDAH con predominio del déficit de atenciónn=87 | TDAH de tipo combinadon=121 | TDAH con predominio hiperactivo-impulsivon=21 | TDAH de tipo no especificadoan=5 | Totaln=234 | ||||||
| Comorbilidades psiquiátricas | N | % | N | % | N | % | N | % | N | % |
| Trastornos de ansiedad | 25 | 28,7 | 15 | 12,4 | 4 | 19 | 1 | 20 | 45 | 19,2 |
| Trastornos del estado de ánimo | 8 | 9,2 | 11 | 9,1 | 4 | 19 | 0 | 0 | 23 | 9,8 |
| Trastornos de la conducta y el comportamiento | 3 | 3,4 | 31 | 25,6 | 3 | 14,3 | 0 | 0 | 37 | 15,8 |
| Trastornos de la conducta alimentaria | 4 | 4,6 | 1 | 0,8 | 0 | 0 | 0 | 0 | 5 | 2,1 |
| Trastornos de personalidad | 3 | 3,4 | 1 | 0,8 | 2 | 9,5 | 0 | 0 | 6 | 2,6 |
| Trastornos por abuso de sustancias | 2 | 2,3 | 10 | 8,3 | 2 | 9,5 | 0 | 0 | 14 | 6 |
| Trastornos del aprendizaje o de la comunicación | 12 | 13,8 | 30 | 24,8 | 4 | 19 | 1 | 20 | 47 | 20,1 |
| Trastornos neurológicos | 3 | 3,4 | 10 | 8,3 | 3 | 14,3 | 0 | 0 | 16 | 6,8 |
Las diferencias estadísticamente significativas entre tipos de TDAH en la frecuencia de cada trastorno se presentan en negrita.
TDAH: trastorno por déficit de atención con hiperactividad.
La tabla 3 detalla las CPS observadas y compara su prevalencia con la encontrada en otros estudios.
Comorbilidades psiquiátricas (clasificación DSM-IV), comparando los pacientes con TDAH del estudio SELFIE con los resultados de otros estudios realizados en niños, adolescentes y adultos con TDAH
| Estudio SELFIE(n=234) | Niños y adolescentes | Adultos estudio CAT13(n=367) | Adultos | |||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | |||||
| Trastornos de ansiedad | 45 | 19,2 | 25-35%14,15 | 84 | 23,3 | 30-50%16 | ||
| Trastorno de ansiedad generalizada | 24 | 10,3 | 65 | 18 | ||||
| Trastorno de ansiedad social | 7 | 3 | 7 | 1,9 | ||||
| Agorafobia | 2 | 0,9 | 4 | 1,1 | ||||
| Otras fobias | 3 | 1,3 | 1 | 0,3 | ||||
| Trastorno obsesivo-compulsivo | 7 | 3 | 18 | 5 | ||||
| Trastorno por estrés postraumático | 2 | 0,9 | 1 | 0,3 | ||||
| Trastornos afectivos | 23 | 9,8 | 67 | 18,6 | 30%17 | |||
| Trastorno depresivo mayor | 15 | 6,4 | 3,8%15 | 35 | 9,7 | 18,6%1840,7%19 | ||
| Trastorno distímico | 6 | 2,6 | 24 | 6,6 | ||||
| Trastornos bipolares | 2 | 0,9 | 2,2%15 | 9 | 2,5 | 10-14%20,212,5%22 | ||
| Trastornos de la conducta | 37 | 15,8 | 28 | 7,8 | ||||
| Trastorno disocial | 6 | 2,6 | 14,3%15 | 17 | 4,7 | |||
| Trastorno negativista desafiante | 24 | 10,3 | 40-60%14,15 | 8 | 2,2 | |||
| Otros trastornos del comportamiento | 8 | 3,4 | 3 | 0,8 | ||||
| Trastornos de la conducta alimentaria | 5 | 2,1 | 17 | 4,7 | ||||
| Bulimia nervosa | 3 | 1,3 | 14 | 3,9 | ||||
| Anorexia nerviosa | 2 | 0,9 | 3 | 0,8 | ||||
| Trastornos de personalidad | 6 | 2,6 | 52 | 14,4 | 14%23 | |||
| Trastorno paranoide de la personalidad | 1 | 0,4 | ||||||
| Trastorno esquizoide de la personalidad | 0 | 0 | 1 | 0,3 | ||||
| Trastorno esquizotípico de la personalidad | 0 | 0 | ||||||
| Trastorno antisocial de la personalidad | 1 | 0,4 | 13 | 3,6 | >3,6%24 | |||
| Trastorno límite de la personalidad | 2 | 0,9 | 24 | 6,6 | 14%25 | |||
| Trastorno histriónico de la personalidad | 0 | 0 | 5 | 1,4 | ||||
| Trastorno narcisista de la personalidad | 0 | 0 | 3 | 0,8 | ||||
| Trastorno de la personalidad por dependencia | 1 | 0,4 | 1 | 0,3 | ||||
| Trastorno de la personalidad por evitación | 2 | 0,9 | 6 | 1,7 | ||||
| Trastornos por abuso de sustancias | 14 | 6 | Riesgo 2-5 veces mayor que en controles normales si hay trastorno disocial comórbido14 | 144 | 39,9 | 40%23 | ||
| Tabaco | 9 | 3,8 | 79 | 21,9 | ||||
| Alcohol | 2 | 0,9 | 78 | 21,6 | ||||
| Cocaína | 1 | 0,4 | 75 | 20,8 | ||||
| Opiáceos | 0 | 0 | 15 | 4,2 | ||||
| Anfetaminas | 0 | 0 | 9 | 2,5 | ||||
| Otras sustancias adictivas | 9 | 3,8 | 33 | 9,1 | ||||
| Trastornos del aprendizaje y la comunicación | 47 | 20,1 | 5 | 1,4 | ||||
| Trastorno de la lectura | 29 | 12,4 | 8-39%14 | 4 | 1,1 | |||
| Trastorno del cálculo | 13 | 5,6 | 12-30%14 | 2 | 0,6 | |||
| Trastorno de la expresión escrita | 18 | 7,7 | ||||||
| Trastorno de la comunicación | 10 | 4,3 | 35% retraso en el desarrollo del habla10-54% dificultades en la expresión14 | |||||
| Trastornos neurológicos | 16 | 6,8 | 9 | 2,5 | ||||
| Trastorno de tics | 12 | 5,1 | 10,9%15 | 5 | 1,4 | |||
| Trastorno de la Tourette | 1 | 0,4 | 1 | 0,3 | ||||
| Epilepsia | 0 | 0,0 | 3 | 0,8 | ||||
| Otros trastornos | 5 | 2,1 | Trastornos del sueño, 30-60%14 | |||||
TDAH: trastorno por déficit de atención con hiperactividad.
El 65% de los pacientes (152) había recibido terapia de conducta, apoyo psicológico o ambos, con mayor frecuencia en pacientes con CPS (78,8%, n=93) que en pacientes sin CPS (50,9%, p=59) (p<0,001). El 97,9% de los pacientes (229) había recibido algún tipo de tratamiento farmacológico con anterioridad a su participación en el estudio.
La medicación empleada con mayor frecuencia para tratar el TDAH fue el metilfenidado, en el 78,6% de los pacientes (184), seguido por la lisdexanfetamina en el 15% (35) y la atomoxetina en el 4,3% (10). No recibían tratamiento actual 5 pacientes.
Cuarenta y dos pacientes recibían tratamiento farmacológico para CPS: 36 un solo fármaco, 4 pacientes 2 fármacos y 3 pacientes 3 fármacos. Los fármacos empleados eran risperidona (14), sertralina (9), fluoxetina (6), aripiprazol (5), paroxetina (5), topiramato (3), olanzapina (2), quetiapina (2), citalopram (1), escitalopram (1), lorazepam (1) y venlafaxina (1).
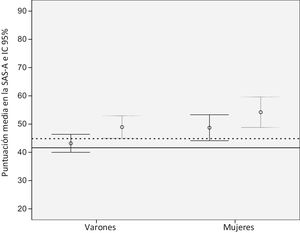
Escala de ansiedad social para adolescentesLas puntuaciones en la escala SAS-A por sexo y tipo de TDAH en comparación con los valores de referencia en la población adolescente sana se muestran en la tabla 4. Se detectaron diferencias estadísticamente significativas entre los sexos en las subescalas FNE y SAD-N y en la escala global, con puntuaciones más altas (mayor gravedad) en mujeres que en varones (0,016 versus 0,01; p=0,003).
Puntuaciones en la SAS-A por sexo y por tipo de TDAH en comparación con los valores de referencia en la población adolescente sana española
| Tipo de TDAH | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Predominio del déficit de atenciónn = 86 | Tipo combinadon = 120 | Predominio hiperactivo-impulsivon = 21 | TDAH sin clasificaran = 4 | TotalbN=231 | Valor de referencia10 | |||||||
| M | (IC 95%) | M | (IC 95%) | M | (IC 95%) | M | (IC 95%) | M | (IC 95%) | M (DE) | ||
| FNE | Varón | 20,9 | (18,5-23,4) | 21,4 | (20-22,8) | 16,4 | (12,3-20,6) | 16 | (7-25) | 20,6 | (19,4-21,8) | 19,4 (6,6) |
| Mujer | 25,4 | (22,8-28) | 21,6 | (19,5-23,7) | 25,3 | (13,9-36,8) | 32 | , | 23,8 | (22,1-25,4) | 21,6 (7,1) | |
| Total | 22,7 | (20,9-24,6) | 21,4 | (20,3-22,6) | 17,7 | (13,9-21,5) | 20 | (6,4-33,6) | 21,6 | (20,6-22,5) | 20,4 (6,9) | |
| SAD-N | Varón | 17,6 | (15,8-19,4) | 16,1 | (14,8-17,3) | 13,1 | (9,7-16,4) | 12,3 | (2-22,7) | 16,1 | (15,2-17,1) | 14,5 (4,6) |
| Mujer | 19,8 | (17,6-22) | 16,7 | (15-18,5) | 14,7 | (2,4-26,9) | 24 | , | 18,2 | (16,9-19,6) | 15,3 (5) | |
| Total | 18,5 | (17,1-19,8) | 16,3 | (15,3-17,3) | 13,3 | (10,4-16,2) | 15,3 | (4,5-26) | 16,8 | (16-17,6) | 14,9 (4,8) | |
| SAD-G | Varón | 10,3 | (9-11,7) | 9,2 | (8,4-10) | 6,8 | (5-8,7) | 6 | (3,5-8,5) | 9,2 | (8,6-9,9) | 7,8 (2,9) |
| Mujer | 11,1 | (9,4-12,7) | 8,3 | (7-9,6) | 10 | (0-19,9) | 18 | , | 9,9 | (8,8-10,9) | 8 (3,2) | |
| Total | 10,6 | (9,6-11,7) | 9 | (8,3-9,6) | 7,3 | (5,6-9) | 9 | (0-18,6) | 9,4 | (8,9-10) | 7,9 (3,1) | |
| Puntuación total SAS-A | Varón | 48,8 | (43,6-54) | 46,6 | (43,6-49,6) | 36,3 | (27,7-45) | 34,3 | (16-52,6) | 45,9 | (43,4-48,4) | 41,6 (12,4) |
| Mujer | 56,3 | (50,3-62,2) | 46,6 | (42,4-50,9) | 50 | (23,8-76,2) | 74 | , | 51,8 | (48,2-55,5) | 44,9 (13,3) | |
| Total | 51,8 | (47,9-55,8) | 46,6 | (44,2-49,1) | 38,3 | (30,5-46,1) | 44,3 | (11,3-77,2) | 47,8 | (45,7-50) | 43,2 (13) | |
Las diferencias estadísticamente significativas (p<0,05) en comparación con los valores de referencia de la última columna se presentan en negrita.
DE: desviación estándar; IC: intervalo de confianza; FNE: subescala de miedo a la evaluación negativa; M: media; SAD-G: Subescala de ansiedad y evitación social en general/con conocidos; SAD-N: Subescala de ansiedad y evitación social en situaciones nuevas/con desconocidos; SAS-A: Escala de ansiedad social para adolescentes; TDAH: trastorno por déficit de atención con hiperactividad.
No se registró el sexo en 3 pacientes, a los cuales no se incluyó en este análisis.
Fuente: Olivares et al.10.
No se observaron diferencias en la puntuación de la subescala FNE entre tipos de TDAH.
Las puntuaciones en la subescala SAD-N fueron significativamente más altas en pacientes con TDA que en pacientes con TH (p=0,003) o TC (p=0,049).
Las puntuaciones en la subescala SAD-G fueron significativamente más altas en pacientes con TDA que en pacientes con TH (p=0,009) o TC (p=0,045).
Las puntuaciones totales en la escala SAS-A fueron significativamente más altas en pacientes con TDA que en pacientes con TH (p=0,003).
Se analizaron las puntuaciones en la escala global y las subescalas de la SAS-A en función del tratamiento que los pacientes estaban recibiendo en el momento del estudio, y no encontramos diferencias entre los tratamientos.
La tabla 5 presenta los resultados del análisis exploratorio multivariante de la asociación entre las puntuaciones en la escala global y las subescalas de la SAS-A y las posibles variables de control, incluyendo a 204 pacientes. La ecuación solo explica el 15% de la variabilidad en las puntuaciones (r2=0,151), de manera que otros factores desconocidos que no se estudiaron podrían haber influenciado los resultados. En este análisis se excluyó el trastorno obsesivo-compulsivo del grupo de CPS de ansiedad para permitir comparaciones con estudios futuros, ya que este trastorno no se incluye entre los trastornos de ansiedad en el DSM-5. Las puntuaciones en la escala global y las subescalas de la SAS-A fueron menos favorables en adolescentes con TDAH y trastorno de ansiedad en comparación con adolescentes con TDAH sin CPS (p<0,01), con independencia de otras variables. Los pacientes con TDA tuvieron puntuaciones peores en comparación con pacientes con TH en la escala global (p=0,023) y las subescalas SAD-N (p=0,014) y SAD-G (p=0,018). Los pacientes con TDA tuvieron puntuaciones menos favorables que los pacientes con TC en las subescalas SAD-N (p=0,037) y SAD-G (p=0,021), con independencia de otras variables.
Análisis de regresión lineal múltiple de factores relacionados con las puntuaciones en la escala global y las subescalas de la SAS-A en adolescentes con TDAH
| Subescala FNEMiedo a la evaluación negativa | Subescala SAD-NAnsiedad y evitación social en situaciones nuevas/frente a desconocidos | Subescala SAD-GAnsiedad y evitación social en general/con conocidos | Puntuación total en la SAS-A | |||||
|---|---|---|---|---|---|---|---|---|
| B (IC 95%) | p | B (IC 95%) | p | B (IC 95%) | p | B (IC 95%) | p | |
| (Constante) | 14,1 (4,1 a 24) | 0,006 | 18,1 (10,1 a 26,1) | <0,001 | 8,4 (2,8 a 13,9) | 0,004 | 40,5 (19,4 a 61,7) | <0,001 |
| SexoMujer versus varón | 1,6 (–0,6 a 3,9) | 0,155 | 0,6 (1,2 a 2,4) | 0,492 | 0,4 (–1,7 a 0,8) | 0,504 | 1,9 (–2,9 a 6,5) | 0,45 |
| Edad | 0,1 (–0,5 a 0,7) | 0,636 | –0,2 (–0,7 a 0,2) | 0,314 | –0,1 (–0,4 a 0,3) | 0,622 | –0,2 (–1,4 a 1,1) | 0,773 |
| Índice de masa corporal (kg/m2) | 0,2 (–0,1 a 0,5) | 0,134 | 0,1 (–0,1 a 0,4) | 0,274 | 0,2 (0 a 0,3) | 0,039 | 0,5 (–0,1 a 1,1) | 0,095 |
| Nivel socioeconómico | ||||||||
| Medio versus bajo | –0,4 (–3,9 a 3,2) | 0,842 | –0,9 (–3,7 a 2) | 0,555 | –0,4 (–2,4 a 1,6) | 0,666 | –1,7 (–9,2 a 5,9) | 0,666 |
| Alto versus bajo | –1 (–5,8 a 3,8) | 0,683 | –1,8 (–5,6 a 2,1) | 0,366 | –0,8 (–3,5 a 1,8) | 0,536 | –3,6 (–13,8 a 6,6) | 0,485 |
| Comorbilidad no psiquiátricaPresente versus ausente | –0,7 (–3,1 a 1,7) | 0,57 | –1,4 (–3,3 a 0,6) | 0,163 | –1 (–2,3 a 0,4) | 0,163 | –3 (–8,1 a 2,1) | 0,244 |
| Comorbilidad psiquiátrica | ||||||||
| Ansiedad versus ausencia de comorbilidad psiquiátrica | 5,4 (2,3 a 8,5) | 0,001 | 4,5 (2 a 6,9) | <0,001 | 2,8 (1,1 a 4,5) | 0,002 | 12,7 (6,1 a 19,1) | <0,001 |
| Depresión versus ausencia de comorbilidad psiquiátrica | 0,7 (–3,9 a 5,4) | 0,758 | 0,1 (–3,6 a 3,9) | 0,94 | 0,3 (–2,3 a 2,9) | 0,836 | 1,1 (–8,7 a 11) | 0,819 |
| Ansiedad y depresión versus ausencia de comorbilidad psiquiátrica | 7,1 (–1,5 a 15,7) | 0,105 | 5,8 (–1 a 12,7) | 0,096 | 5 (0,2 a 9,8) | 0,044 | 17,9 (–0,3 a 36,1) | 0,054 |
| Otra comorbilidad psiquiátrica versus ausencia de comorbilidad psiquiátrica | 1,1 (–1,3 a 3,6) | 0,37 | 0,8 (–1,2 a 2,8) | 0,42 | 0,9 (–0,5 a 2,3) | 0,186 | 2,9 – 2,4 a 8) | 0,281 |
| Tipo de TDAH | ||||||||
| Combinado versus predominio de déficit de atención | –0,7 (–2,9 a 1,6) | 0,578 | –2 (–3,8 a –0,1) | 0,037 | –1,5 (–2,8 a –0,2) | 0,021 | –4,1 (–8,9 a 0,7) | 0,095 |
| Con predominio hiperactivo-impulsivo versus predominio del déficit de atención | –3 (–6,9 a 0,9) | 0,127 | –4 (–7,1 a -0,8) | 0,014 | –2,6 (–4,8 a –0,5) | 0,018 | –9,6 (–17,9 a –1,4) | 0,023 |
| Tiempo transcurrido desde el diagnóstico de TDAH (años) | 0,04 (–0,3 a 0,4) | 0,795 | 0,2 (–0,1 a 0,5) | 0,127 | –0,1 (–0,3 a 0,1) | 0,494 | 0,2 (–0,5 a 0,9) | 0,602 |
Las diferencias estadísticamente significativas se presentan en negrita.
SAS-A: Escala de ansiedad social para adolescentes; TDAH: trastorno por déficit de atención con hiperactividad.
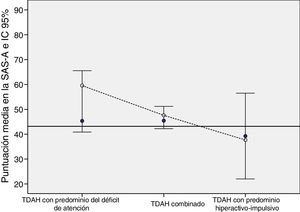
Presentamos las puntuaciones en la escala total en relación con la presencia de CPS y comparadas con los valores de referencia en la población adolescente española sana, según el sexo (fig. 1) y el tipo de TDAH (fig. 2)10. Los pacientes incluidos en el estudio obtuvieron puntuaciones en la SAS-A significativamente mayores en comparación con la población adolescente española sana. Las diferencias fueron mayores en pacientes con CPS y en mujeres. Las diferencias más pronunciadas en las puntuaciones en la escala SAS-A con respecto a la población de referencia se observaron en pacientes con TDA y en pacientes con comorbilidad psiquiátrica (fig. 2).
Puntuación total en la SAS-A en adolescentes con TDAH por sexo y según la presencia o ausencia de comorbilidad psiquiátrica, en comparación con los valores de referencia en la población adolescente sana española.
La presencia de comorbilidad psiquiátrica se representa en gris y su ausencia en negro. Los valores normativos en la población adolescente sana se representan como una línea horizontal continua para los varones, y como una línea de puntos para las mujeres.
SAS-A: Escala de ansiedad social para adolescentes; TDAH: trastorno por déficit de atención con hiperactividad.
Fuente: Olivares et al.10.
Puntuación total en la SAS-A en adolescentes con TDAH por tipo de TDAH y según la presencia o ausencia de comorbilidad psiquiátrica, en comparación con los valores de referencia en la población adolescente sana española (línea negra horizontal).
La presencia de comorbilidad psiquiátrica se representa mediante círculos blancos y su ausencia mediante círculos azules.
SAS-A: Escala de ansiedad social para adolescentes; TDAH: trastorno por déficit de atención con hiperactividad.
Fuente: Olivares et al.10.
Según un metaanálisis a escala global la prevalencia de TDAH en niños y adolescentes es del 5%, sin variaciones en las últimas 3 décadas26. El TDAH es más prevalente en varones que en mujeres, con una relación de 2,5:1 a 5,6:1, que en nuestro estudio fue de 2,2:12. El TC es el más prevalente, mientras que el TDA es el más común en mujeres, tendencias que también se observaron en nuestro estudio27.
La edad media al inicio de los síntomas oscila entre los 4 y 5 años, aunque el trastorno normalmente se diagnostica durante la etapa de educación primaria, cuando aparecen problemas en el rendimiento académico. El tiempo medio transcurrido entre el inicio de los síntomas y el diagnóstico de TDAH es de casi 6 años2. En nuestro estudio la edad media al diagnóstico fue de 10,6 años, lo que concuerda con la literatura previa1–3. Se ha descrito una tasa de CPS en niños con TDAH del 85-87%, con 2 comorbilidades en el 60%28,29. En nuestro estudio el 50,4% de los pacientes tenía una CPS y el 26,5% más de una, de manera que diverge de estudios anteriores en este aspecto.
Se ha descrito que el trastorno negativista desafiante, los trastornos de ansiedad y el trastorno disocial son las comorbilidades más frecuentes. Es común encontrar baja autoestima y deterioro de las habilidades sociales en adolescentes y adultos. También se ha observado un inicio más temprano del consumo de sustancias y que el riesgo de desarrollar trastorno antisocial de personalidad es 5 veces mayor en individuos con TDAH28,29.
Hay estudios que describen patrones de comorbilidad distintos según el sexo, con una frecuencia mayor de trastorno negativista desafiante, trastornos de conducta y trastorno depresivo mayor en niños y un mayor riesgo de trastornos de ansiedad en niñas29. No obstante, también se ha descrito que las diferencias entre sexos desaparecen tras la pubertad30. En nuestro estudio no se observaron diferencias en la prevalencia de CPS entre sexos. Un hallazgo notable fue que el patrón de comorbilidad difirió en función del tipo de TDAH (tabla 2), con una prevalencia mayor de trastornos de ansiedad en pacientes con TDA que en pacientes con TC, y más trastornos de conducta en el TC que en el TDA. Asimismo, los trastornos de personalidad fueron más comunes en pacientes con TH que en pacientes con TC. Por lo tanto, hay una mayor prevalencia de trastornos de ansiedad en el TDA, mientras que los trastornos de conducta predominan en el TC. Dado que las mujeres sufren el TDA con mayor frecuencia, tienen un riesgo aumentado de ansiedad, lo que también ocurre en las mujeres de la población general10. Según el DSM-5, los únicos trastornos de la personalidad que pueden diagnosticarse antes de los 18 años son el trastorno límite y el trastorno antisocial. En nuestro estudio se observó este diagnóstico en 4 pacientes de 18 años y en 2 pacientes de 17 y 16 años. En el estudio encontramos que los niveles declarados de consumo de alcohol fueron muy bajos en comparación con otros estudios, posiblemente debido a que los pacientes no declararon todo su consumo.
Estudios prospectivos longitudinales muestran que los comportamientos hiperactivos e impulsivos conllevan un riesgo mayor de disfunción en la adolescencia, con una probabilidad mayor de trastorno negativista desafiante31, comportamiento antisocial, trastornos de la personalidad y abuso de sustancias32–38.
Las comorbilidades psiquiátricas más frecuentes en adultos son el trastorno depresivo mayor, los trastornos bipolares, los trastornos de ansiedad y los trastornos de la personalidad, con tasas altas de comportamiento antisocial y abuso de sustancias, un rendimiento académico general inferior y puntuaciones más bajas en la evaluación del vocabulario y la lectura39. Los trastornos del aprendizaje y la comunicación y los trastornos de ansiedad que predominan en la infancia y la adolescencia (tabla 3) dan paso a un predominio de los trastornos relacionados con el abuso de sustancias, trastornos de ansiedad, trastornos del estado de ánimo y trastornos de la personalidad en la edad adulta. Los resultados del estudio SELFIE muestran una prevalencia menor de CPS en general, una prevalencia más baja de los trastornos de ansiedad, más alta de depresión mayor, y más baja de trastornos de comportamiento y neurológicos. Estos hallazgos probablemente se deban a diferencias entre países y al hecho de que algunos de los pacientes fueron diagnosticados por psiquiatras y otros por neurólogos pediátricos, entre otros factores.
No se han realizado estudios para evaluar el desarrollo de comorbilidades en pacientes diagnosticados de ADHD en la infancia que han recibido tratamiento adecuado, por lo que no se sabe si la incidencia de CPS es menor en este grupo.
Como demuestran los resultados del estudio SELFIE (tablas 4 y 5), los adolescentes con TDAH exhiben una mayor ansiedad social en comparación con la población sana según puntuación en la escala SAS-A. Las mujeres padecen un mayor grado de ansiedad social, lo que es similar a los hallazgos en la población general, aunque esta diferencia no fue estadísticamente significativa en el análisis multivariante. Se observó una asociación estadísticamente significativa entre puntuaciones más altas en la escala SAS-A y la presencia de trastorno de ansiedad comórbido, por un lado, y el tipo de TDAH, por otro (tabla 5). De este modo, el grupo con TDA mostró los niveles más altos de ansiedad social en todas las subescalas y en la escala global de la SAS-A, con diferencias de hasta 9,6 puntos en comparación con el grupo con TH (tabla 5, fig. 2), y el grupo con comorbilidades psiquiátricas exhibió diferencias de hasta 12,7 puntos, independientemente del tipo de TDAH (tabla 5, fig. 1).
Las limitaciones del estudio son las relacionadas con su diseño observacional transversal y con la selección de los pacientes, pues no se recogió información sobre los pacientes excluidos del estudio, de manera que podrían haberse excluido los casos más graves, algo que podría explicar la baja prevalencia de CPS en el estudio. El modelo de regresión explicó una parte mínima de la variabilidad, por lo que sería conveniente explorar factores que no se incluyeron en nuestro estudio, tales como los antecedentes familiares de trastornos de ansiedad, los factores de riesgo perinatales, los factores sociales adicionales, etc. en trabajos futuros.
En conclusión, los pacientes con TDAH con predominio del déficit de atención presentan un riesgo mayor de ansiedad social, aspecto que ha de controlarse en este grupo. La ansiedad social repercute significativamente en la manera en la que los niños y adolescentes interactúan con el ambiente que les rodea y en cómo reaccionan a dicho ambiente, lo que puede contribuir al desarrollo de comorbilidades psiquiátricas. La ansiedad social detectada por el cuestionario SAS-A no es un criterio diagnóstico de trastorno de ansiedad, pero es un hallazgo relevante que conviene detectar, ya que podría contribuir a la prevención secundaria de comorbilidades futuras, que a su vez podrían tener un impacto desfavorable en la evolución de estos pacientes40.
FinanciaciónLaboratorios ROVI, S.A. patrocinó el estudio.
Conflicto de interesesMaría Jesús Mardomingo recibió honorarios de los Laboratorios Farmacéuticos ROVI, S.A. por la coordinación del estudio.
Carlos Sancho es empleado de Laboratorios Farmacéuticos ROVI, S.A.
Begoña Soler fue contratada por Laboratorios ROVI para el diseño del estudio, el seguimiento, el análisis estadístico y la gestión de las publicaciones relacionadas con el estudio.
Expresamos nuestro agradecimiento a los siguientes investigadores por su participación en el estudio:
Patricia Alcindor Huelva; Luis Artiles Pérez; Joan Bastardas Sardan; Oscar Blanco Barca; Cristina Casal Pena; José Casas Rivero; Rafael de Burgos Marín; Teresa de Santos Moreno; Oscar Durán Forteza; Alberto Fernández Jaén; Ingrid Filippidis Semino; David Fraguas Herráez; Fidel J. García Sánchez; Jorge Miguel García Téllez; José Antonio Gómez Sánchez; Balma Gómez Vicente; Montserrat Hernández Martínez; Abigail Huertas Patón; María Luisa Joga Elvira; Francisco José Lara Cabeza; María Jesús Luna Ibáñez; Marcos Madruga Garrido; Ignacio Málaga Dieguez; Claudia Matos Spohring; Sacramento Mayoral Moyano; José A. Mazaira Castro; Ricardo Alberto Migliorelli Toppi; Leonor Montoliu Tamarit; José Juan Muro Romero; Enrique Ortega García; Carmen Ortiz de Zárate Aguirresarube; Tamara Pablos Sánchez; Alfonso Pavón Puey; Beatriz Payá Gonzaléz; José Carlos Peláez; Iván Pérez Eguiagaray; Benjamín Piñeiro Dieguez; Eloy Rodriguez Arrebola; Andrés Rodríguez Sacristán Cascajo; Helena Romero Escobar; Javier Royo Moya; María José Ruiz Lozano; María Angustias Salmerón Ruiz; Carmen Sánchez García del Castillo; Joaquín María Sole Montserrat; Rosario Vacas Moreira; Magdalena Valverde Gómez.