Caso clínico
Niño de 5 años y 7 meses de edad que consultó por crisis epilépticas de difícil control. Era el primer hijo de una pareja sin antecedentes familiares de convulsiones. Había nacido tras embarazo y parto normal y su desarrollo había sido adecuado. A los 4 años, durante la noche presentó una crisis parcial, durante la cual permaneció inicialmente consciente, emitía un gañido inarticulado y no podía hablar; al cabo de unos minutos la crisis se generalizó, perdió la conciencia y se recuperó en menos de una hora. El electroencefalograma (EEG) en vigilia mostraba un foco centrotemporal (rolándico) izquierdo, con actividad de fondo normal.
A partir de entonces las crisis recurrieron con una frecuencia trimestral, todas nocturnas y de características fonatorias sin posterior generalización. Se inició tratamiento con carbamazepina (200 mg/día) tras la segunda crisis, pero su frecuencia no varió, por lo que se incrementó la medicación hasta 600 mg/día. A pesar de ello, las crisis nocturnas se hicieron más frecuentes y aparecieron, a los 12 meses de iniciado el tratamiento, otras manifestaciones ictales, pluricotidianas, breves, consistentes en el fallo brusco de la pierna derecha que comportaba la caída al suelo, y así varias veces a lo largo del día. Debido a ello, se añadió al tratamiento vigabatrina (VGB), sin grandes cambios, por lo que se decidió suspender la carbamazepina y se sustituyó por fenobarbital y lamotrigina. Tras suspender carbamazepina, desaparecen las claudicaciones de la pierna derecha. Por otra parte, sus relaciones sociales en la Ikastola y su aprendizaje no estaban afectadas.
En su hospital de referencia se le realizaron estudios analíticos y de imagen cerebral (RM) con resultado normal.
Preguntas
1.Con los datos presentados, ¿puede realizarse un diagnóstico?
2.¿Qué pruebas complementarias solicitaría?
3.¿Qué actitud tomaría respecto a la medicación?
Epilepsia parcial benigna atípica con mioclono negativo inducido por carbamazepina
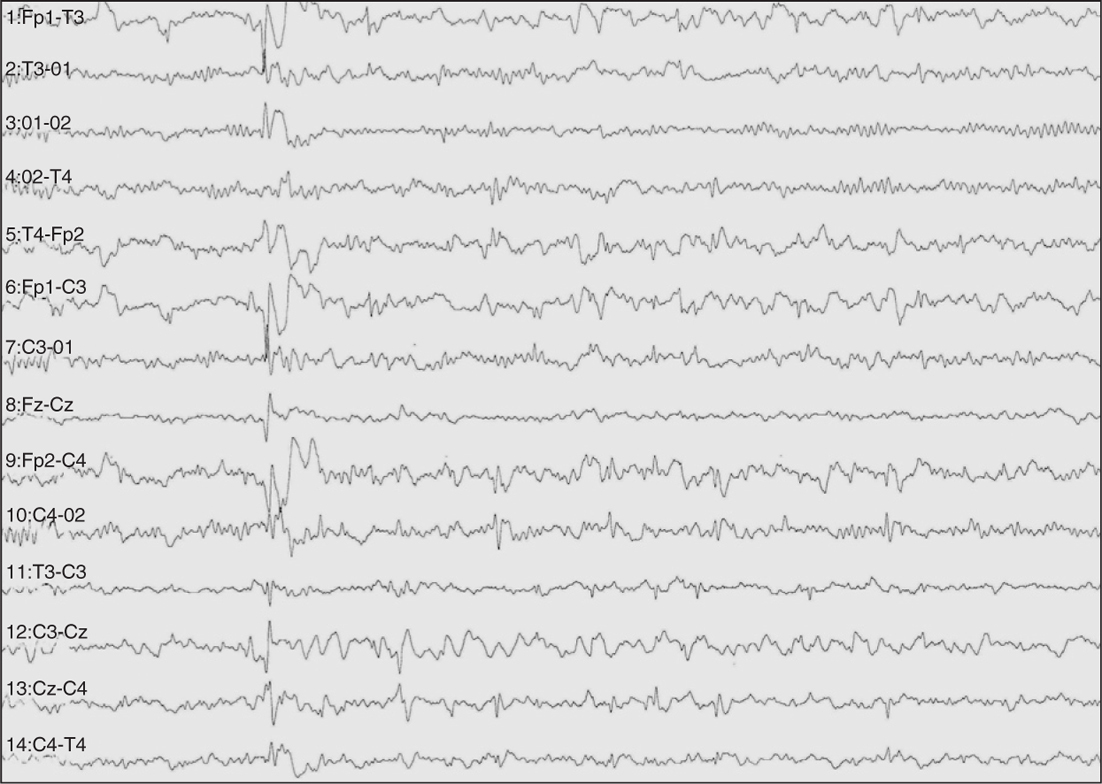
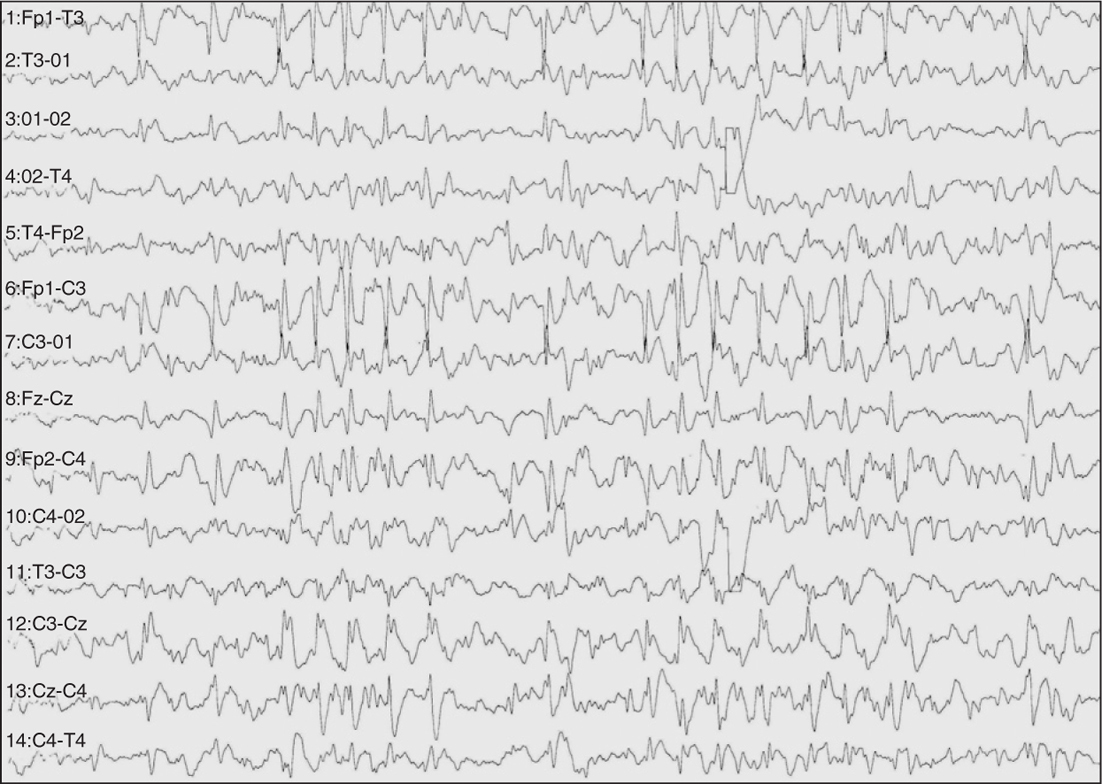
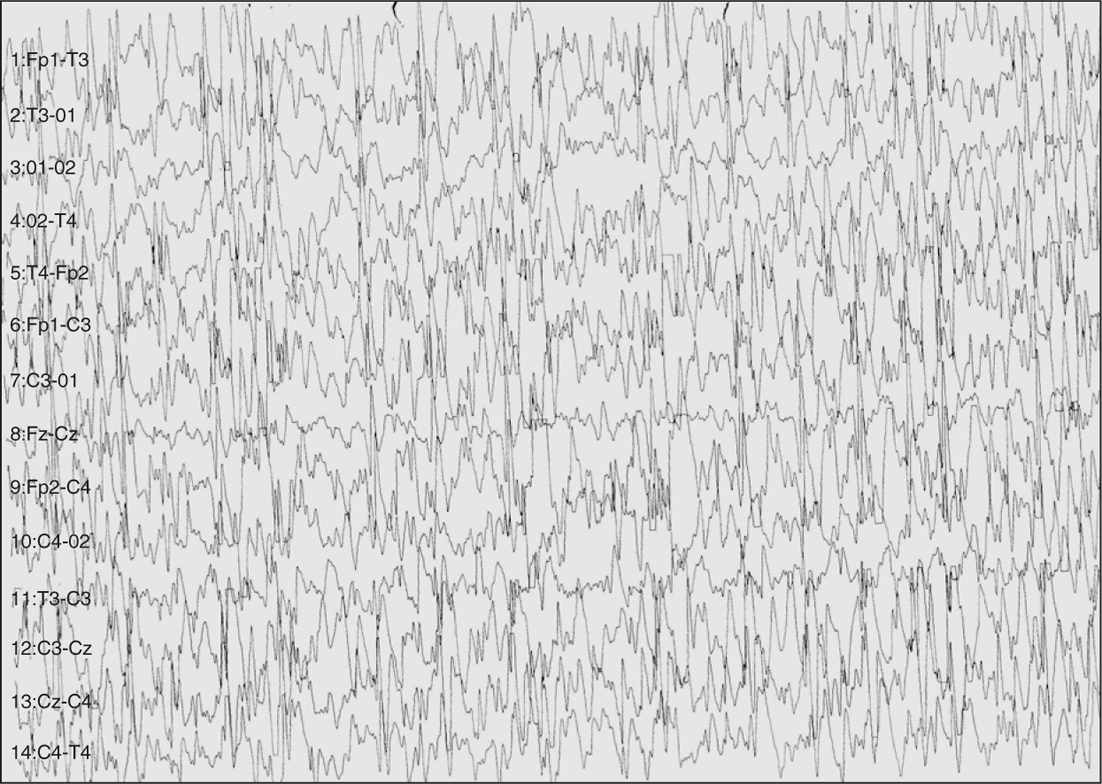
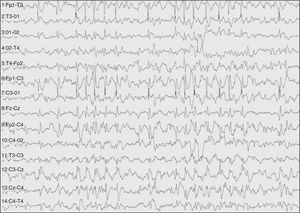
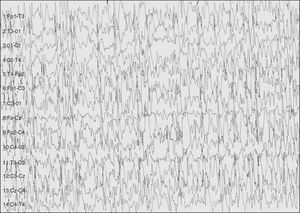
El paciente fue derivado a nuestra unidad por convulsiones intratables. En el EEG de vigilia se apreciaba un doble foco centrotemporal (rolándico) (fig. 1), que tendía a difundir y agruparse en salvas seudorrítmicas (fig. 2). En el EEG de sueño se manifestaba una gran difusión de las puntas que durante las fases de sueño lento ocupaba aproximadamente el 50 % de este (fig. 3).
Figura 1. Aspecto del trazado EEG en vigilia en el que se observan paroxismos rolándicos (frontotemporales) pero asincrónicos en ambos hemisferios. La actividad de fondo es normal.
Figura 2.EEG durante el adormecimiento: se observa el aumento tanto en intensidad como en amplitud de los paroxismos rolándicos.
Figura 3.En el sueño lento (estado 3-4) se observa una difusión de los paroxismos que realizan un estado epiléptico eléctrico, que en este caso afectaba al 50 % del trazado.
Dada la poca utilidad de los fármacos antiepilépticos, se procedió a su supresión. Fue mantenido sin medicación durante 6 meses, hasta que a los 6 años de edad reaparecieron las crisis nocturnas, consistentes en clonías muy breves de la comisura bucal y con frecuencia bimensual. Se inició tratamiento con ácido valproico por iniciativa del padre, con el que aumentaron considerablemente el número de crisis y reaparecieron de nuevo las pérdidas de tono con caída al suelo por lo que se suspendieron definitivamente todos los fármacos a los 6 años y 6 meses de edad. A partir de entonces, ha presentado eventualmente alguna crisis nocturna, la última a la edad de 13 años. Los últimos 3 años, los trazados electroencefalográficos han sido normales y a los 15 años el desarrollo intelectual y académico es satisfactorio.
Este paciente presenta una epilepsia parcial benigna atípica 1. La epilepsia parcial benigna a paroxismos rolándicos es una de las formas más frecuentes de crisis epilépticas en la infancia 2. Según se sospecha en la actualidad, muchas de estas variantes atípicas podrían ser secundarias a la medicación administrada; el fármaco más conocido es la carbamazepina 3 y su mayor efecto adverso es la aparición de mioclono negativo 4. Al parecer que aparezcan estas complicaciones no sólo se debe al fármaco en sí, sino también por la susceptibilidad de quien lo toma. En el caso del ácido valproico, considerado un fármaco seguro y con muy amplio espectro, también puede dar lugar al mismo problema en determinados pacientes con este tipo de trastorno 5. La necesidad de administrar tratamiento farmacológico en la epilepsia parcial benigna con paroxismos rolándicos es muy discutible, teniendo en cuenta la intrínseca benignidad del proceso y los posibles efectos idiosincrásicos de los fármacos antiepilépticos que pueden complicar su evolución 6-8. En nuestra unidad, en caso de presentar acumulaciones de crisis, administramos una dosis de 10 mg de clobazam al acostarse durante un par de semanas, para retirarlo a continuación.