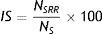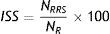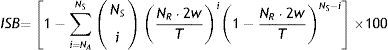La evaluación de la asociación de síntomas entre el reflujo gastroesofágico y los eventos cardiorrespiratorios no está aún resuelta. Este artículo describe una aproximación conservadora para la decisión del tratamiento quirúrgico antirreflujo mediante el análisis de la asociación de síntomas.
MétodosCuarenta y tres neonatos con síntomas cardiorrespiratorios potencialmente asociados al reflujo se sometieron a una monitorización cardiorrespiratoria y de pH-impedancia esofágica. Se consideraron 3 índices, el índice de síntomas (IS), el índice de sensibilidad de síntomas (ISS) y la probabilidad de asociación de síntomas (PAS). Asimismo, se adoptó una estrategia conservadora para la aplicación de cirugía antirreflujo, de manera que solo se consideró el tratamiento quirúrgico en aquellos pacientes con valor significativo en los 3 índices. Se contrastaron retrospectivamente estos índices y el índice de síntomas binomial (ISB) frente a la decisión de cirugía antirreflujo utilizando diferentes ventanas de asociación.
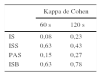
ResultadosTrece pacientes mostraron algún índice con valor significativo pero solo 2 se sometieron al tratamiento quirúrgico. Tanto el IS como el ISS mostraron una tendencia creciente al aumentar el ancho de la ventana de asociación. El PAS presentó fuertes variaciones aleatorias frente a pequeños cambios del enventanado. El ISB presentó el mejor resultado con la ventana de dos minutos (κ = 0,78).
ConclusionesLa patología bajo estudio mejora con la madurez del individuo. Sin embargo, la severidad de los síntomas cardiorrespiratorios puede amenazar la vida del neonato y, por lo tanto, en algunas ocasiones se deben considerar tratamientos invasivos para proteger la vida. El ISB proporciona una buena predicción de la combinación de valores positivos del IS, el ISS y el PAS, lo que puede ayudar a mejorar las decisiones clínicas. Sin embargo, son necesarios futuros estudios que prueben el ISB como un predictor óptimo de los eventos clínicos.
The evaluation of symptom association between gastroesophageal reflux and cardiorespiratory events in preterm infants remains unclear. This paper describes a conservative approach to decision-making of anti-reflux surgery through symptom association analysis.
MethodsForty-three neonates with potentially reflux-related cardiorespiratory symptoms underwent synchronized esophageal impedance-pH and cardiorespiratory monitoring. Three indices were considered to evaluate symptom association, the symptom index (SI), the symptom sensitivity index (SSI) and the symptom association probability (SAP). A conservative strategy was adopted regarding the decision of anti-reflux surgery, and therefore, patients were scheduled for laparoscopic Nissen fundoplication if the three indices showed a positive assessment of symptom association. Retrospectively, these indices and the binomial symptom index (BSI) were contrasted against the decision of anti-reflux surgery using different windows of association.
ResultsThirteen patients showed positive symptom association but only two underwent anti-reflux surgery. The SI and the SSI showed an increasing trend with the width of the window of association. The SAP was affected randomly by slightly altering the windowing parameters. The BSI showed the best performance with the two-minute window (κ =0.78)
ConclusionsThe pathology under study is known to improve with maturity. However, the severity of cardiorespiratory symptoms may threaten the neonate's life and therefore, in some occasions, invasive treatments must be considered to protect life. The BSI provides a good prediction of a combination of positive SI, SSI and SAP, which may improve clinical decisions. However, further clinical studies are required to prove the BSI as an optimal predictor of clinical outcomes.
El reflujo gastroesofágico (RGE) se puede describir como el paso retrógrado del contenido del estómago hacia el esófago, con o sin regurgitación o vómitos1-4. Se trata de un proceso fisiológico que tiene lugar en lactantes, niños y adultos varias veces al día4-6. La mayoría de los episodios son breves y asintomáticos, y ocurren durante relajaciones transitorias del esfínter esofágico inferior4,7-11. No obstante, cuando el RGE produce síntomas o complicaciones, podemos hablar de enfermedad por RGE (ERGE). En ocasiones estos síntomas son inespecíficos, como lloros persistentes, irritabilidad, trastornos del sueño, retrasos del crecimiento, complicaciones respiratorias, etc., y pueden llegar a causar la muerte del neonato12.
Según Tsoukali y Sifrim13, la ERGE es la enfermedad gastrointestinal más costosa, con una prevalencia que oscila entre el 10 y el 20% en los países occidentales14. La monitorización mediante impedancia intraluminal multicanal asociada a pH-metría (MII-pH) permite una detección más exacta de los episodios de RGE y facilita el estudio de la asociación de síntomas (AS)15-18. Especialmente en nacidos pretérmino, los eventos cardiorrespiratorios (CR), como apnea, bradicardia o desaturación de oxígeno, pueden estar relacionados temporalmente al RGE si tienen lugar en un intervalo temporal en torno al inicio de un episodio de RGE1,7,19. Esta cuestión se viene investigando extensamente desde mediados de los 8020-22. Aun así, en la segunda década del siglo xxi, continúa siendo objeto de debate23-27. Se han propuesto varios índices estadísticos para cuantificar esta asociación: el índice de síntomas (IS), el índice de sensibilidad de síntomas (ISS), y la probabilidad de asociación de síntomas (PAS). Sin embargo, no parece que ninguno de ellos haya resuelto el problema y, por lo tanto, es posible que se indiquen tratamientos quirúrgicos de manera inapropiada debido a la sobrevaloración de los índices disponibles actualmente28. Por otro lado, el índice de síntomas binomial (ISB)29 se dejó de lado por su aparente complejidad matemática17. Sin embargo, un reciente análisis computacional del ISB30 ha demostrado que puede proporcionar una medida óptima de la AS. El presente trabajo subraya las deficiencias de la AS en el RGE y presenta los resultados de un estudio clínico de la evaluación de la asociación temporal entre síntomas CR y el RGE en pacientes pediátricos.
MétodosPacientesPara este estudio, se consideraron 43 neonatos pretérminos con edades gestacionales de entre 24,0 y 36,0 semanas (mediana: 29,0 semanas) y pesos de entre 0,73 y 3,18kg (mediana: 1,31kg), entre los años 2004 y 2008. Sus edades posnatales al reclutamiento oscilaban entre los 13 y los 119 días (mediana: 36,5 días). Todos mostraron síntomas CR recurrentes asociados potencialmente al RGE y fueron incluidos en el estudio de acuerdo con las recomendaciones de Vandenplas et al.1. Veinticinco de ellos (11 niñas y 14 niños) desarrollaron síntomas durante el estudio y fueron investigados, mientras que los 18 restantes no presentaron ningún síntoma CR, ni durante el estudio ni con posterioridad a él. Por lo tanto, estos pacientes no fueron considerados de acuerdo con esta metodología. El estudio fue aprobado por el Comité de Ética del Hospital Materno-Infantil Virgen del Rocío (HMIVR) en Sevilla, España. Los padres o tutores firmaron un formulario de consentimiento informado antes de la inclusión de los pacientes. Los pacientes fueron hospitalizados en la unidad de cuidados intensivos neonatales del HMIVR bajo condiciones de aire enriquecido con oxígeno (21-30%). Durante la hospitalización, se alternaron cíclicamente una hora de alimentación por sonda nasogástrica con 2 h de ayuno.
AparatajeTodos los pacientes fueron sometidos a monitorización CR y MII-pH durante 24 h. Se utilizaron catéteres de 6 F para la monitorización mediante MII-pH (Femu, Aachen, Alemania)5. La sonda tenía 7 electrodos de impedancia a distancias de 10mm y 2 electrodos de pH separados por 5cm. El punto de inversión respiratorio (PIR) se determinó manométricamente. Así, el electrodo de pH proximal se colocó a 20mm del PIR y el electrodo distal dentro del estómago. El electrodo de impedancia distal se colocó en la posición del PIR. Por otro lado, se registraron la frecuencia cardíaca, frecuencia respiratoria y saturación de oxígeno (SpO2) empleando monitores de cabecera. Las señales de MII-pH y CR se adquirieron y digitalizaron a 50Hz por canal mediante una tarjeta DAQCard-700 de National Instruments. La sincronización se realizó mediante el muestreo simultáneo de todos los canales cada 20ms. Los eventos de RGE se identificaron siguiendo las recomendaciones de la ESPGHAN y la NASPGHAN1, es decir, como una caída del valor del pH por debajo de 4 y/o una caída en la impedancia en sentido retrógrado de más del 50% de la línea basal en 2 canales consecutivos. A continuación, se identificaron como RGE patológico los casos en los que el índice de reflujo excedía el 7% o en los que se registraron más de 70 episodios de reflujo en 24 h5. De modo similar, se consideró episodio CR a la caída del SpO2 por debajo del 80%, a una ausencia de flujo respiratorio de al menos 20 s de duración o a la caída de la frecuencia cardíaca por debajo de 80 latidos por minuto. La AS se analizó mediante un software de análisis numérico (Matlab 2008).
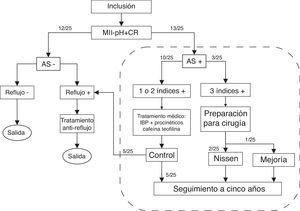
Metodología clínicaLa evaluación de la AS se efectuó en un total de 25 pacientes. Para ello se calcularon el IS, el ISS y la PAS empleando ventanas de 2 min. En pacientes en los que ninguno de estos índices tuvo un valor positivo (AS –) solo se estudió el reflujo y no se hizo análisis de la AS. Los pacientes con valor positivo en al menos uno de los índices (AS+) fueron evaluados con detenimiento, adoptándose en todo momento una estrategia conservadora. Se programó funduplicatura de Nissen por laparoscopia en pacientes en los que los 3 índices fueron positivos, habiéndose demostrado la asociación de síntomas. En cambio, los pacientes con solo uno o 2 índices positivos recibieron tratamiento médico y fueron sometidos a un seguimiento estrecho. Se hizo seguimiento de todos los sujetos AS + durante 5 años, como muestra la figura 1. En el momento del estudio se comparó el ISB con la metodología previa, volviendo a calcular todos los índices empleando ventanas de asociación tanto de uno como de dos minutos.
La figura muestra el algoritmo seguido en el estudio. Los pacientes fueron sometidos a monitorización sincronizada de pH-impedancia esofágica multicanal y cardiorrespiratoria (MII-pH + CR). Se evaluó la asociación de síntomas (AS) y se consideró positiva si al menos uno de los índices era positivo. En caso contrario, los pacientes solo fueron sometidos a estudio del reflujo. En pacientes en que los 3 valores fueron positivos, se programó cirugía antirreflujo. Se hizo seguimiento de todos los pacientes AS + durante 5 años.
Se evaluaron las 3 medidas principales de la AS para determinar la existencia de una asociación temporal entre el RGE y los eventos CR: el IS, el ISS y la PAS. También se añadió el ISB30 y se contrastó retrospectivamente con a la cirugía antirreflujo. Los índices se calcularon variando el ancho de la ventana de asociación entre 1 y 300 s. Además se realizaron ajustes de tiempo al inicio del enventanado para estudiar el efecto de los desplazamientos temporales. Aunque el ancho de la ventana de asociación recomendado actualmente es de 120 s22,25, también se estudió la asociación con ventanas de un minuto. Así, utilizamos el coeficiente de correlación de Pearson (r) para evaluar la concordancia entre las ventanas de 60 y 120, con un nivel de confianza del 95%. Se utilizó el coeficiente kappa de Cohen (κ) para evaluar la concordancia entre los índices y la decisión de tratamiento quirúrgico antirreflujo basado en la combinación de IS, ISS y PAS positivos.
El índice de síntomasEl IS se introdujo por primera vez por Ward et al.20 como el cociente del número de síntomas relacionados con un episodio de reflujo (NSRR) y el número total de síntomas (NS) durante el período de estudio, como se ve en la ecuación 1. Sobre la base de estudios realizados en adultos, se considera que la asociación es positiva si el IS es igual o superior al 50%17.
El índice de sensibilidad de síntomasEl ISS representa el valor predictivo positivo teniendo en cuenta el número total de episodios de reflujo17,21. La ecuación 2 define este índice como el cociente del número de episodios de reflujo relacionados con síntomas (NRRS) y el número total de episodios de reflujo (NR). La asociación se considera positiva si el ISS es igual o mayor que el 10%21.
Probabilidad de asociación de síntomasEste índice proporciona una medida de la probabilidad de asociación17,31. El estudio se divide en ventanas para formar una tabla de contingencia de 2×2, aplicándose el test exacto de Fisher para calcular la probabilidad de que el reflujo y los síntomas ocurran juntos por casualidad (p). Así, la ecuación 3 representa el grado de asociación temporal como medida de probabilidad en términos de la PAS:
Este índice denota una asociación temporal estadísticamente significativa cuando es igual o superior al 95%.
Índice de síntomas binomialEl ISB fue descrito por primera vez por Ghillebert et al.29 como método de determinación de la AS en estudios de pH esofágico y ha sido estudiado recientemente por medios computacionales30. El ISB se puede calcular utilizando medio de la ecuación 4, en la que NS representa el número total de síntomas, NR el número total de reflujos, T el tiempo de monitorización, w el ancho de la ventana de asociación y NA el número de síntomas asociados al reflujo. Se ha propuesto que el ISB representa una correlación positiva en monitorizaciones de 24 h cuando el índice iguala o supera el 99%30.
ResultadosEl tiempo medio de monitorización fue 21,8 ± 1,1 h. El número total de episodios de reflujo varió entre 19 y 146 (media 77,5), mientras que el número total de episodios sintomáticos varió entre 1 y 46 (media 15,0). En la primera fase, al menos uno de los 3 índices principales determinó una AS positiva en 13/25 pacientes, tal como vemos en la figura 1. Todos los índices fueron positivos en 3/25 sujetos. Aunque se programó cirugía antirreflujo para estos pacientes, los síntomas CR remitieron espontáneamente en uno de ellos pocos días antes de la cirugía por lo que se adoptó un manejo conservador. Este paciente tuvo una evolución favorable y al final no requirió cirugía. Por otro lado, 10/25 pacientes mostraron uno o 2 índices con valor positivo. Fueron estudiados cuidadosamente y sometidos a 8 semanas de tratamiento médico que incluyó inhibidores de la bomba de protones y agentes procinéticos para tratar el reflujo, así como teofilina y cafeína para la patología CR. Más adelante se volvió a evaluar la AS en estos pacientes: en 5 solo se estudió el reflujo porque no habían vuelto a tener síntomas CR, mientras que los otros 5/25 tuvieron una AS negativa, pero todavía presentaron algunos episodios CR. Como consecuencia, se incluyó a estos pacientes en el seguimiento a 5 años. A los 5 años, todos ellos seguían libres de síntomas CR. Todos los participantes operados fueron intervenidos por el mismo equipo quirúrgico. Los resultados detallados del AS pueden consultarse en la tabla suplementaria (Anexo).
Se observaron discrepancias entre el IS, el ISS, la PAS y el ISB, como muestra la tabla de contingencia 1. Este hecho fue descrito previamente por Lüthold et al.23. Cabe comentar que la tabla 1 presenta el número de valores positivos que se dieron simultáneamente para cada par de elementos de la tabla. Estos datos se usaron para contrastar el comportamiento de todos los índices y la indicación de tratamiento antirreflujo, en particular la funduplicatura de Nissen por laparoscopia.
Número de casos con asociaciones positivas en común entre los distintos índices, incluyendo el tratamiento quirúrgico. El subíndice denota el ancho de la ventana de asociación para cada índice
| IS60 | ISS60 | PAS60 | ISB60 | Cirugía | |
|---|---|---|---|---|---|
| 8 | 1 | 2 | 3 | 1 | IS60 |
| 4 | 2 | 2 | 2 | ISS60 | |
| 6 | 2 | 1 | PAS60 | ||
| 4 | 2 | ISB60 | |||
| 2 | Cirugía |
| IS120 | ISS120 | PAS120 | ISB120 | Cirugía | |
|---|---|---|---|---|---|
| 10 | 3 | 6 | 3 | 2 | IS120 |
| 6 | 6 | 3 | 2 | ISS120 | |
| 9 | 3 | 2 | PAS120 | ||
| 3 | 2 | ISB120 | |||
| 2 | Cirugía |
| IS60 | ISS60 | PAS60 | ISB60 | Cirugía | |
|---|---|---|---|---|---|
| 8 | 2 | 3 | 4 | 2 | IS120 |
| 1 | 5 | 3 | 2 | 2 | ISS120 |
| 4 | 4 | 5 | 4 | 2 | PAS120 |
| 1 | 2 | 1 | 2 | 2 | ISB120 |
| 1 | 2 | 1 | 2 | 2 | Cirugía |
Ninguno de los pacientes mostró una correlación positiva en todos los índices en los 2 anchos de ventana. No hubo una concordancia perfecta entre el tratamiento quirúrgico y el análisis de la AS. No obstante, el ISB presentó la mejor concordancia en términos de la kappa de Cohen (0,78) con la ventana de asociación de 2 min, como muestra la tabla 2.
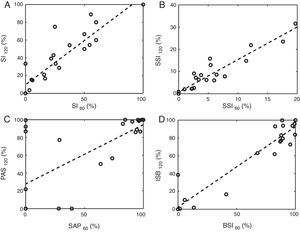
Por otro lado, hubo una correlación lineal fuerte entre las ventanas de un minuto y las de 2 min en relación al IS (r = 0,91), el ISS (r = 0,94) y el ISB (r = 0,96). Sin embargo, la correlación fue débil en el caso de la PAS (r = 0,67), como muestra la figura 2.
Los gráficos de dispersión comparan los resultados al usar ventanas de asociación de un minuto y de 2 min. Los paneles A, B, C y D hacen referencia al IS, el ISS, la PAS y el ISB, respectivamente. Nótese que los subíndices numéricos expresan el ancho de la ventana de asociación en segundos. La línea discontinua representa el modelo de regresión lineal.
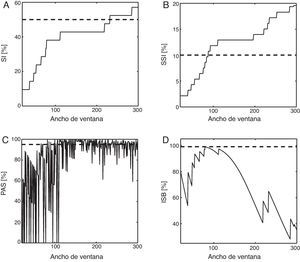
La figura 3 muestra un ejemplo de la evolución de cada índice sobre la base del ancho de la ventana. Parece claro que cuanto más ancha es la ventana de asociación, mayores son los valores del IS y del ISS. Dicho esto, la PAS mostró un comportamiento caótico. Las curvas del IS y del ISS exhiben un perfil no lineal ascendiente cuando se trazan en función del ancho de ventana, mientras que la PAS mostró una variabilidad aleatoria. Por otro lado, se ha descrito que el ISB alcanza su máximo cuando el ancho de ventana se corresponde con el desfase síntoma-reflujo característico30. Esto se puede apreciar en la figura 3, aunque el valor típico de este desfase temporal aún se debate, por lo que seguimos considerando la ventana de 2 min como la ventana de asociación óptima22,25.
La figura representa el valor de cada índice frente al ancho de ventana. La línea discontinua denota el umbral para considerar la asociación positiva para cada medida. Los paneles A y B representan una tendencia creciente en el IS y el ISS, respectivamente. El panel C muestra un ejemplo de cómo la PAS fluctúa de manera aleatoria con cambios pequeños en el ancho de ventana. El ISB muestra un máximo que corresponde al desfase síntoma-reflujo característico en este paciente, como se ve en la gráfica D.
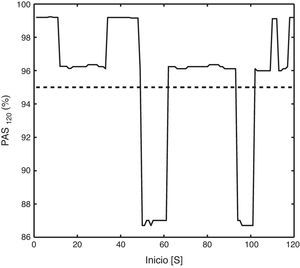
Cabe mencionar que el enventanado del registro para el cálculo de la PAS afecta al resultado de este estimador27. En consecuencia, el valor de la PAS dependerá de manera aleatoria del momento en que se inicia la monitorización, como se aprecia en la figura 4. Esta da un ejemplo de los valores de la PAS obtenidos con una ventana de 2 min al aplicarse distintos desplazamientos temporales al inicio del enventanado. La desviación estándar del índice PAS al variarse el inicio desde cero hasta el ancho de la ventana fue de entre el 0 y el 46,7%. Por el contrario, los otros índices no variaron con los cambios del enventanado.
La gráfica muestra un ejemplo de la evolución del índice de la probabilidad de asociación de síntomas (PAS) al cambiarse el inicio del enventanado entre el segundo 0 y el 120. El índice se calculó con una ventana de 2 min, como indica el subíndice. La línea discontinua representa el umbral del 95%.
El análisis de la AS es una técnica matemática empleada para expresar la asociación temporal entre el reflujo y los síntomas agudos17. Se sigue cuestionando el uso del IS, el ISS y la PAS, y la comunidad científica continúa reclamando métodos nuevos27,28,32. Este estudio estudio mostró discordancias entre las 3 medidas principales y presenta el ISB como el mejor método para estimar la AS en pacientes pediátricos con síntomas CR. Cabe mencionar que el IS y el ISS se pueden calcular a mano, mientras que la PAS requiere un software computacional complejo33. Sin embargo, aunque el ISB tampoco puede calcularse manualmente, los parámetros involucrados en la formulación de este índice se pueden medir con facilidad, por lo que se pueden emplear medios computacionales corrientes para calcular los resultados del índice. El ISB ofrece un método alternativo y más fiable para calcular la probabilidad de la asociación. Hay que tener en cuenta que la ventana temporal se definió para analizar solamente la asociación, al igual que en los índices anteriores. No obstante, si el objetivo es estudiar relaciones de causalidad, la latencia entre ambos eventos ha de considerarse en una sola dirección, como se describe en un trabajo anterior30.
La existencia de una asociación temporal entre los eventos CR y el RGE es objeto de controversia. Ambos fenómenos son comunes en lactantes prematuros y, en general, no suelen estar relacionados. Por lo tanto, hay pocos estudios científicos recientes que hayan abordado este problema24,25,27, y los que lo han hecho incluyeron pocos pacientes. Es sabido que esta patología mejora espontáneamente con la madurez del individuo34. El desarrollo de barreras fisiológicas contra el RGE en la madurez explica estos casos y apoya la aproximación conservadora adoptada con respecto al tratamiento quirúrgico antirreflujo. No obstante, dada la gravedad de estos síntomas y el riesgo potencial de muerte neonatal, la cirugía antirreflujo fue el tratamiento de elección en algunos casos para proteger la vida del paciente. Aproximadamente la mitad de los neonatos con apnea recurrente tienen un diagnóstico positivo de ERGE35. Futuros estudios deberían considerar la direccionalidad de la asociación para permitir una toma de decisiones más fiable, reducir así los tiempos de estancia hospitalaria y ofrecer tratamientos mejores.
Conviene señalar que la monitorización de pH-impedancia se realizó mediante sonda nasogástrica. Puede que esto condicionara los resultados obtenidos en este estudio, especialmente los relacionados con el diagnóstico de ERGE. En cualquier caso, los valores de control en pacientes pediátricos5 también se obtuvieron mediante sonda nasogástrica y, por lo tanto, ambos estudios se llevaron a cabo bajo condiciones similares.
La complejidad del reclutamiento de pacientes en relación con esta patología dificulta la investigación en este campo35. Por otro lado, solo se ha descrito un grupo de control para el reflujo gastroesofágico pediátrico en la literatura científica5. Estos 2 hechos combinados con el escaso conocimiento de su fisiopatología hacen que cualquier contribución sea provechosa. Hay que tener en cuenta que el número de pacientes sometidos a funduplicatura en este estudio (n = 2) no puede fundamentar plenamente las conclusiones con respecto a la evolución clínica. La decisión del tratamiento quirúrgico antirreflujo se tomó sobre la base de la combinación de índices IS, ISS y PAS positivos. Esto quiere decir que el ISB predice la combinación de índices IS, ISS y PAS positivos. Por lo tanto, aún hacen falta estudios futuros que investiguen el ISB como predictor de la evolución clínica36.
Este trabajo apoya la existencia de una inconsistencia significativa entre los 3 índices bajo estudio23. Los tratamientos quirúrgicos a menudo se basan en la evaluación de uno de estos índices o de una combinación de ellos (probabilidad de asociación y tamaño del efecto).
Un parámetro crítico en el análisis de la AS es el tamaño de la ventana temporal en la que se considera que el síntoma y el RGE están asociados. Lam et al.22 declararon que el ancho óptimo de la ventana es de 120 s. Sin embargo esto no se había validado en neonatos hasta la aparición de un estudio reciente de Omari et al.25. Dicho estudio mostró que el ancho de ventana de 2 min es el óptimo para calcular la PAS en neonatos. En cualquier caso, la PAS ha sido criticada en varias ocasiones por ser un índice sesgado y afectado por el azar26-28. En nuestro estudio, la ventana de 120 s proporcionó los mejores resultados para el ISB.
Nuestro estudio de la ventana de asociación llevó a la conclusión de que el valor del IS y del ISS aumenta con el ancho de la ventana: cuanto mayor es la ventana, mayor es el índice, lo que se debe a que la probabilidad de que un reflujo esté asociado a síntomas aumenta con el ancho de la ventana de asociación27. Sin embargo, este comportamiento no se observa en la PAS, como muestra la figura 2. Pequeñas variaciones en los factores relacionados con el enventanado (inicio y ancho) producen fuertes oscilaciones en el valor de la PAS. En cambio, el ISB alcanza su máxima precisión cuando la ventana de asociación corresponde al retraso reflujo-síntoma característico30.
Por medios computacionales, se hizo una simulación del ISB y se demostró que este era el mejor estimador de la asociación de síntomas30. Otros autores37 han estudiado el ISB tal y como fue descrito por Ghillebert et al.29 y concluido que es una prueba buena para el análisis de síntomas. En el presente estudio, el ISB pareció proporcionar una buena medida de la AS.
ConclusiónLa evaluación de la asociación RGE-CR en lactantes continúa sin resolverse. Los índices estadísticos aplicados actualmente (IS, ISS y PAS) no proporcionan un criterio único para el diagnóstico: el índice PAS presenta múltiples deficiencias, mientras que el ISB representa una buena medida de la probabilidad y el tamaño del efecto. Tras haber evaluado el ISB clínicamente frente a la decisión de tratamiento quirúrgico antirreflujo, nuestro estudio concluyó que el ISB simplifica la evaluación de la AS en pacientes pediátricos con síntomas CR. No obstante, se necesitan futuros estudios para demostrar que el ISB es el mejor predictor de la evolución clínica.
FinanciaciónEste proyecto (PI-0434-2010) fue financiado por la Consejería de Salud de la Junta de Andalucía, España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.