El síndrome de Nijmegen, conocido en la literatura anglosajona como Nijmengen breakage syndrome (NBS), es un cuadro con herencia autosómica recesiva, de baja frecuencia entre la población que además de microcefalia grave asocia inmunodeficiencia, retraso en el desarrollo y alta susceptibilidad a la aparición de cáncer del tipo principalmente linforreticular1,2.
El NBS pertenece a los denominados síndromes de inestabilidad cromosómica, entre los que se incluyen la ataxia-telangiectasia, el síndrome ATDL (A-T like disorder), el síndrome de Bloom, la anemia de Fanconi y la xeroderma pigmentosa. Estos síndromes, genéticamente heterogéneos, comparten entre s’i trastornos en la reparación del daño cromosómico endógeno e inducido y una alta predisposición al desarrollo de cáncer.
Estudios genéticos en familias de afectados de NBS han permitido identificar el gen NBS1, que codifica la proteína nibrina, implicada en la vía de respuesta a roturas de doble cadena del ADN3,4. La mayoría de los pacientes afectados presentan la misma mutación, siendo homocigotos para la mutación 657del55.
Se presenta el caso de un niño producto de una gestación sin complicaciones. No existía consanguinidad y ambos padres son de origen español. El parto fue eutócico. Al nacimiento el peso fue de 2.110g (<3), la talla 43cm (<3) y el perímetro cefálico 28cm (<3). Fenotípicamente, además de la microcefalia y el retraso de crecimiento, llamaba la atención unas orejas de implantación baja, el paladar ojival y una criptorquidia bilateral.
El desarrollo psicomotor fue normal y a la edad de 6 años el cociente intelectual en la escala WISC fue de 90, con un cociente intelectual verbal de 86 y manipulativo de 92. A los 11 años de edad, y debido a la presencia de infecciones respiratorias de repetición, se solicita estudio inmunológico con los siguientes resultados IgG: 231,0mg/dl; IgG2: 50,8mg/dl; IgG3: 82,0mg/dl; IgG4: 0,3mg/dl; IgA: 194mg/dl; IgM: 34mg/dl; IgE: <2mg/dl; CD3: 68%; CD4: 32%; CD8: 29%. Con los resultados del estudio inmunológico, compatible con déficit de subclases de IgG, se plantea, dentro del diagnóstico diferencial la posibilidad de un de síndrome de Nijmegen.
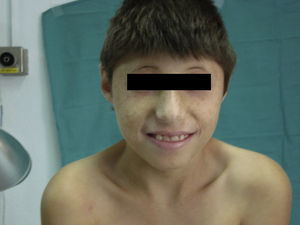
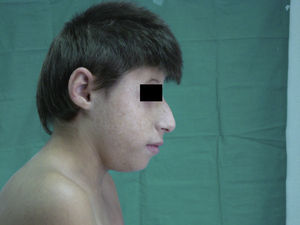
A esta edad el paciente prestaba un retraso pondoestatural con un peso de 17,4kg (- 2 DE), talla de 113cm (- 5DE) y una microcefalia importante con un perímetro cefálico de 38cm (- 5 DE). El aspecto facial era el característico del NBS2 con nariz prominente, orejas grandes y frente huidiza (figs. 1 y 2). Presenta efélides en cara pero no lesiones fotosensibles. A excepción de la microcefalia, la exploración neurológica ha sido normal en todo momento y no se han vuelto a repetir estudios de neuroimagen.
Se realizó un estudio de fragilidad cromosómica inducido por radiación, en cultivos de linfocitos de sangre periférica estimulados con fitohemaglutinina. Los resultados obtenidos en los cultivos celulares del paciente fueron muy similares a los publicados en pacientes con síndrome de Nijmegen6, siendo el número de roturas cromosómicas de 3-6 veces superior al control. El estudió de la mutación 657del5 en el gen NBS, fue negativo.
El diagnóstico de NBS es clínico y los criterios diagnósticos2 incluyen microcefalia grave, aspecto facial típico, inmunodeficiencia acompañada por infecciones recurrentes, inestabilidad cromosómica, radiosensibilidad y una alta susceptibilidad al desarrollo de cáncer linforreticular. El hecho de que no se encontrara la mutación 657del5 en el gen NBS1 no invalida el diagnóstico en absoluto. Dicha mutación se encuentra en el 90% de los casos de NBS que son en su mayoría de origen eslavo3 y se han descrito hasta la fecha otras 7 mutaciones diferentes en el gen NBS17 e incluso alteraciones teloméricas8. Algunos autores proponen el término fenotipo síndrome de Nijmegen para aquellos casos en los que no se ha identificado la mutación 657del5 en el gen NBS1.
Es importante conocer el síndrome, ya que su identificación puede conducir a una detección precoz de los tumores linforreticulares que suelen acompañar al síndrome y a un mejor manejo de la inmunodeficiencia asociada para evitar la parición de infecciones recurrentes. Por otra parte, el diagnóstico diferencial de la microcefalia es un diagnóstico complejo en el que con frecuencia no se llega a un diagnóstico etiológico9, por ello consideramos que tiene interés el conocimiento del perfil fenotípico del NBS.
Nosotros sugerimos que ante todo paciente con microcefalia no filiada se realice estudio inmunológico y que si se detecta inmunodeficiencia se realice estudio de la mutación. Si dicho estudio resulta negativo, se debería llevar a cabo estudio de radiosensibilidad.