El citomegalovirus (CMV) es la causa más frecuente de infección congénita en los países desarrollados y aparece entre un 0,3 y un 0,6% de los recién nacidos en Europa. La primoinfección durante el embarazo ocurre entre el 1 y el 4% de las gestantes seronegativas. En este caso, el 40% de los fetos se infecta y un 10% presenta síntomas al nacimiento. La mitad de estos niños y el 13% de los que nacen asintomáticos desarrollan secuelas permanentes, especialmente hipoacusia neurosensorial y retraso mental. En la actualidad, la determinación de la avidez de los anticuerpos IgG maternos y la detección del virus en líquido amniótico por cultivo o reacción en cadena de la polimerasa (PCR) permiten el diagnóstico de la primoinfección en la embarazada y el diagnóstico de la infección en el feto. Además, existe cierta evidencia sobre la posibilidad de prevención de la infección sintomática en el recién nacido mediante el empleo en el embarazo de gammaglobulina hiperinmune frente a CMV.
El diagnóstico de la infección congénita en el recién nacido debe realizarse mediante el cultivo del virus en shell vial o mediante la identificación del genoma viral por PCR en una muestra de orina recogida en las 2 primeras semanas de vida. La infección también puede diagnosticarse retrospectivamente mediante PCR para CMV en la sangre seca de papel de filtro (Guthrie card) que se utiliza para la prueba del talón en el recién nacido.
Actualmente se dispone de 2 fármacos para el tratamiento del CMV congénito: ganciclovir y su profármaco valganciclovir. El tratamiento con ganciclovir intravenoso durante 6 semanas previene el desarrollo de hipoacusia progresiva en los niños con infección congénita sintomática por CMV y afectación del sistema nervioso central. El tratamiento con valganciclovir oral puede ser excelente alternativa debido a su buena biodisponibilidad, lo que le permite conseguir niveles plasmáticos similares a los alcanzados con ganciclovir intravenoso.
Cytomegalovirus (CMV) is the leading cause of congenital infection in developed countries, affecting 0.3 to 0.6% of all live births in Europe. Primary CMV infection occurs in 1 to 4% of seronegative women during pregnancy and may be transmitted to the fetus in 40% of cases. Up to 10% of intrauterine CMV infections result in symptomatic congenital disease at birth. Half of these children and 13% of those born with asymptomatic infection will develop long-term sequelae, especially neurosensory hearing loss and mental retardation. Accurate diagnosis of primary maternal and fetal infection is now possible using the avidity index of anti-CMV IgG and virological testing to detect the virus in amniotic fluid. Symptomatic congenital infection may be preventable using CMV hyperimmune globulin during pregnancy.
The gold standard for diagnosis of congenital CMV infection is the detection of the virus in urine within the first 2 weeks of life by rapid cell culture techniques (shell vial) or nucleic acid amplification of viral DNA (PCR). Retrospective diagnosis can be achieved by detection of viral DNA by PCR in dried blood spots (Guthrie card) collected on filter paper in the first days of life.
Currently available drugs for the treatment of congenital CMV include ganciclovir and its oral prodrug valganciclovir. Treatment with intravenous ganciclovir for six weeks may prevent hearing deterioration in children with symptomatic congenital CMV infection and central nervous system involvement. Valganciclovir may be an excellent alternative because of its good bio-availability, providing plasma concentrations similar to those achieved with intravenous ganciclovir.
La infección por citomegalovirus (CMV) es la infección congénita más frecuente en los países desarrollados, con una prevalencia que oscila entre el 0,3 y el 2,4% de los recién nacidos1. Las tasas son más altas en Estados Unidos y menores en Europa, donde se sitúan entre el 0,3 y el 0,6% de los recién nacidos1–4. Debido a su alta prevalencia, el CMV congénito es una de las causas más frecuentes de retraso psicomotor y sordera neurosensorial de origen infeccioso5.
La gran mayoría de las infecciones congénitas por CMV se produce tras una primoinfección materna durante el embarazo, lo que ocurre entre el 1 y el 4% de las gestantes seronegativas6. En este caso, el 40% de los fetos se infecta y un 10% presenta síntomas al nacimiento, de los que el 4% fallece y alrededor del 50% presenta secuelas permanentes1,7. La infección también puede ocurrir en mujeres previamente inmunes por reactivación o reinfección viral. En esta situación, sólo del 1–2% de los fetos se infecta, y la gran mayoría de los infectados (>90%) están asintomáticos al nacimiento8. Un 10–15% de los niños con infección asintomática también presenta secuelas de la infección a largo plazo.
En España no se conoce la incidencia ni la prevalencia de la infección en el embarazo. Las principales sociedades científicas no recomiendan la realización de cribado serológico sistemático frente a CMV durante el embarazo debido a la ausencia de una vacuna efectiva, a la escasa evidencia de la eficacia de medidas preventivas y terapéuticas, a la dificultad para diagnosticar una reactivación viral y a la posibilidad de infecciones congénitas sintomáticas en hijos de mujeres inmunes9–12. La seroprevalencia de infección en mujeres en edad fértil oscila entre el 60% entre los 15 y 24 años y el 95% en las mayores de 36 años, y es más elevada en mujeres con bajo nivel socioeconómico y con hijos en edad preescolar13. Las tasas de seroprevalencia han disminuido en los últimos años14, lo que podría conducir a un aumento del número de infecciones congénitas en el futuro.
También desconocemos la prevalencia de la infección congénita por CMV en el recién nacido. Los 2 únicos estudios realizados en España han incluido únicamente a neonatos con factores de riesgo. En el primero se realizó cribado sistemático de orina para CMV a 200 recién nacidos prematuros, y se observó una tasa de infección congénita del 1%15. El segundo estudió la frecuencia de infección por CMV en recién nacidos hijos de madre con infección por VIH, y demostró una frecuencia de infección congénita del 4,6%, más alta que en la población general y similar a la encontrada en otros trabajos europeos16.
En España, con más de 490.000 nacimientos anuales17 y con una prevalencia global estimada del 0,5%, el CMV afectaría a 2.450 recién nacidos cada año, de los que 245 presentarían síntomas al nacimiento, 10 fallecerían y 410 presentarían secuelas a largo plazo (123 en niños sintomáticos al nacimiento y 287 en niños asintomáticos).
Diagnóstico de la infección congénita por citomegalovirusDiagnóstico de la infección en la embarazadaLa primoinfección en la embarazada suele ser asintomática, aunque hasta en un 30% de los casos puede aparecer fiebre prolongada, un cuadro seudogripal o un síndrome mononucleósico con alteración de las pruebas de función hepática, linfocitosis y trombocitopenia18. La infección fetal puede ocurrir durante todo el embarazo, si bien la gravedad es mayor en el primer y el segundo trimestre y la posibilidad de transmisión es mayor en el tercer trimestre7,19–21.
La demostración de seroconversión es el método más fiable para el diagnóstico de infección primaria durante el embarazo22. Sin embargo, al no realizarse cribado serológico sistemático, lo habitual es disponer de un único control realizado tras la aparición de alteraciones clínicas o ecográficas indicativas. La presencia de IgG positiva en ausencia de IgM es el hallazgo más frecuente, ya que entre el 60 y el 80% de las mujeres entre 20 y 40 años son inmunes14. Si la determinación se ha realizado en el primer trimestre, la embarazada no requiere más controles. Si la determinación se ha realizado en el segundo o en el tercer trimestre y no disponemos de controles previos, es conveniente valorar la avidez de la IgG, ya que la IgM suele negativizarse en 3 o 4 meses22. Una baja avidez indicaría una infección reciente, en los 3–6 meses previos a la determinación23,24. No obstante, en todos los casos con hallazgos ecográficos indicativos conviene realizar diagnóstico fetal25, ya que existe la posibilidad de infecciones sintomáticas en hijos de mujeres inmunes y las infecciones al principio del embarazo pueden inducir la producción de IgG de alta avidez en el tercer trimestre.
Si en el primer control la embarazada presenta una IgM positiva en ausencia de anticuerpos IgG, éstos se repetirán de 2 a 3 semanas con el objetivo de intentar demostrar seroconversión. Si la IgG sigue siendo negativa, se considerará un falso positivo de la IgM, que puede presentarse por reactividad heteróloga con otros virus, especialmente con el virus de Epstein-Barr. Si la gestante presenta IgM e IgG positivas en la primera determinación, no podemos asegurar que la infección sea muy reciente, ya que los anticuerpos IgM pueden persistir hasta 12 meses después de la primoinfección7. Por tanto, es indispensable la realización de un estudio de avidez de la IgG23,24. La presencia de anticuerpos IgM y anticuerpos IgG de alta avidez indica que han transcurrido al menos 3 meses desde la infección o, con menos frecuencia, que nos encontramos ante una reactivación o una reinfección viral. Una baja avidez de la IgG indica una primoinfección reciente23,24, y hace aconsejable realizar estudios diagnósticos en el feto y en el recién nacido.
Diagnóstico de la infección en el fetoLa cuantificación de viremia o antigenemia en la embarazada no tiene utilidad para detectar la posibilidad de transmisión vertical por su baja sensibilidad y especificidad23. El diagnóstico de infección fetal debe realizarse mediante amniocentesis a partir de la semana 21 de gestación, ya que el feto comienza a excretar orina al líquido amniótico a partir de la semana 19–2024. Además, es recomendable que transcurran al menos 7 semanas desde la fecha teórica de infección materna26. El cultivo viral del líquido amniótico tiene una especificidad del 100%, pero tiene muchos falsos negativos24,27. El mejor método diagnóstico es la PCR, que presenta una excelente sensibilidad (90–98%) y especificidad (92–98%), por lo que un resultado positivo prácticamente confirma la infección fetal, mientras que un resultado negativo la hace muy improbable23,24.
Diagnóstico del grado de afectación fetalTras el diagnóstico de una infección fetal, se debe intentar predecir el riesgo de infección sintomática al nacimiento. Las infecciones durante el primer trimestre tienen mayor gravedad7, por lo que en estos casos se recomienda un control ecográfico estrecho. Los hallazgos ecográficos indicativos de infección congénita son la presencia de oligohidramnios o polihidramnios, el hidrops fetal, el retraso del crecimiento intrauterino, la hepatoesplenomegalia, las calcificaciones intrahepáticas, el aumento de la ecogenicidad intestinal, la microcefalia, la dilatación ventricular, la atrofia cortical y las calcificaciones intracraneales27–32. El grosor placentario suele estar aumentado, y algunos autores han atribuido muchos de los hallazgos clínicos en el recién nacido a un síndrome de disfunción placentaria27,32. La realización de resonancia magnética fetal aumenta la sensibilidad y la especificidad del diagnóstico ecográfico33 y es especialmente útil para detectar la presencia de polimicrogiria, hipoplasia cerebelosa o alteraciones en la sustancia blanca34. Sin embargo, sólo una tercera parte de los niños con infección sintomática presenta hallazgos en las pruebas de imagen durante el embarazo28. Una alternativa es el estudio de sangre fetal obtenida mediante cordocentesis. La presencia de anemia, trombocitopenia o elevación de enzimas hepáticas indica una alta probabilidad de infección sintomática35. Sin embargo, esta técnica es complicada y con riesgo elevado de aborto espontáneo. Mucho más prometedora y menos invasiva es la determinación de la carga viral en líquido amniótico mediante PCR cuantitativa. Los niños asintomáticos presentan habitualmente cargas virales por debajo de 103copias/ml24,36. Por el contrario, la presencia de más de 105copias/ml tiene una alta especificidad en el diagnóstico de la infección congénita sintomática36. Por tanto, la realización de una PCR cuantitativa en líquido amniótico a partir de la semana 21 de gestación permite diagnosticar la infección en el feto y puede ayudar a predecir su grado de afectación.
Diagnóstico de la infección en el recién nacidoEl diagnóstico en el recién nacido se realiza mediante el aislamiento del virus o la identificación del genoma viral mediante PCR en muestras de orina, sangre, saliva o líquido cefalorraquídeo (LCR) dentro de las 2 primeras semanas de vida37,38. También es diagnóstica la detección de antigenemia o de anticuerpos IgM frente al CMV, aunque la sensibilidad es inferior (el 30–40% y el 70%, respectivamente)39,40, y su negatividad no invalida el diagnóstico. Además, la IgM puede tener falsos positivos, por lo que siempre debe confirmarse mediante cultivo o PCR.
El cultivo viral convencional es muy poco utilizado porque los resultados pueden demorarse 2 semanas22. La detección del virus en orina mediante el cultivo en shell vial es el método diagnóstico más utilizado por su rapidez (24h) y alta especificidad. Sin embargo, la sensibilidad es algo más baja (94%), por lo que, ante la sospecha clínica, debe repetirse una segunda muestra o realizar una PCR en orina, que en muchos centros se considera la técnica de referencia por su alta sensibilidad39–41. La PCR en sangre también tiene buena sensibilidad, aunque la carga viral puede ser muy baja en pacientes asintomáticos o poco sintomáticos42. Las PCR en saliva, y especialmente en LCR, tienen una sensibilidad más baja y no deben ser las únicas herramientas en el diagnóstico.
El estudio anatomopatológico de la placenta puede contribuir al diagnóstico. Los hallazgos van desde la normalidad hasta la inflamación o la necrosis vellositaria con presencia de cuerpos de inclusión de CMV intranucleares o intracitoplasmáticos37.
El diagnóstico de infección por CMV debe realizarse a los hijos de madres con primoinfección demostrada durante el embarazo o con serología compatible, a los niños con infección fetal demostrada o alteraciones ecográficas indicativas durante el embarazo y ante la presencia de signos clínicos o radiológicos indicativos de infección al nacimiento (tabla 1). La infección sintomática puede cursar con hepatoesplenomegalia, ictericia, exantema petequial y afectación del sistema nervioso central (SNC). Muy característico, aunque poco frecuente, es la aparición de focos de eritropoyesis extramedular a nivel subdérmico, que da lugar a una erupción papular purpúrica con lesiones entre 2–10mm de diámetro distribuidas por toda la superficie corporal (blueberry muffin baby). La afectación del SNC aparece en alrededor del 50% de los niños con infección sintomática y puede cursar con microcefalia, convulsiones, hipoacusia neurosensorial, coriorretinitis, hipotonía, letargia, hiperproteinorraquia (>120mg/dl) y alteración en las pruebas de imagen, especialmente ventriculomegalia, alteraciones de la migración neuronal, vasculopatía de las arterias talamoestriadas o calcificaciones periventriculares37,38,43. La mortalidad aparece en un 4% de los niños con infección sintomática1 y se debe a disfunción hepática o cerebral grave, a hemorragia por trombocitopenia intensa o a coagulación intravascular diseminada e infecciones bacterianas secundarias5.
Indicaciones de recogida de orina en el recién nacido para el diagnóstico de infección congénita por citomegalovirus (cultivo o PCR)
|
CIR: crecimiento intrauterino retardado; Ig: inmunoglobulina; PCR: reacción en cadena de la polimerasa; VIH: virus de la inmunodeficiencia humana.
El cribado sistemático del CMV en orina es recomendable en los recién nacidos hijos de madre infectada por VIH, ya que presentan una alta prevalencia de infección congénita debido a la frecuente reactivación del CMV en la madre. También se recomienda en los recién nacidos prematuros o de bajo peso, especialmente en los menores de 32 semanas de edad gestacional y con peso inferior a 1.500 g. Esta medida permite la identificación de una elevada proporción de niños infectados, ya que un tercio de las infecciones congénitas cursan con prematuridad y la mitad de los niños son pequeños para la edad gestacional37. Además, permite la distinción posterior con las infecciones perinatales transmitidas por leche materna o por aspiración de secreciones vaginales en el momento del parto. Estas infecciones suelen ser asintomáticas, pero la posibilidad de aparición de síntomas, especialmente neumonitis, hepatoesplenomegalia o colitis, es más alta en el niño prematuro o de bajo peso. El aislamiento del CMV en orina en estos pacientes a partir de las 2 semanas de vida no permite distinguir la infección congénita de la adquirida, ya que la excreción viral en ambos casos es muy prolongada. La única manera de establecer con fiabilidad que la infección es adquirida es disponer de un control negativo previo.
Evaluación de la gravedad y pronóstico del recién nacidoLos niños con infección congénita por CMV deben evaluarse con las pruebas que se indican en la tabla 2. Se realizará evaluación neurológica completa, hemograma con bioquímica y función hepática, punción lumbar, ecografía cerebral, fondo de ojo y potenciales evocados auditivos. Se recomienda también la realización de potenciales evocados visuales, incluso en neonatos sin coriorretinitis, porque existe riesgo de atrofia óptica y ceguera cortical44,45. La tomografía computarizada, a pesar de que clásicamente se ha recomendado como de elección para evaluar las calcificaciones intracraneales, no proporciona información adicional respecto a la ecografía46. En niños con infección sintomática se recomienda completar el estudio con resonancia magnética cerebral, que tiene más sensibilidad que la ecografía para el diagnóstico de displasias corticales y lesiones de la sustancia blanca47–49. Las alteraciones más frecuentes son ventriculomegalia, calcificaciones intracraneales, trastornos de migración neuronal e intensidad anormal o lesiones quísticas de la sustancia blanca5. Las malformaciones cerebrales son más graves si la infección ocurre al principio del embarazo48. En infecciones en las primeras 23 semanas es frecuente encontrar displasias corticales, como lisencefalia y polimicrogiria. A partir de esa fecha, lo habitual es que se produzcan lesiones en la sustancia blanca sin malformaciones corticales evidentes48,49.
Evaluación del recién nacido con infección congénita por citomegalovirus
|
CMV: citomegalovirus; LCR: líquido cefalorraquídeo; PCR: reacción en cadena de la polimerasa; EEG: electroencefalograma RM: resonancia magnética.
Uno de los aspectos más importantes es predecir qué niños van a tener más posibilidad de secuelas a largo plazo. Las secuelas son mucho más frecuentes en los niños que presentan síntomas al nacimiento (40–58%) que en los niños asintomáticos (13%)1. La principal secuela es la sordera neurosensorial, que es bilateral en dos tercios de los niños y puede ser progresiva en un 30–80%50–52. Aparece hipoacusia en un 30–50% de los niños sintomáticos (frente a un 7% de los asintomáticos) y suele ser más precoz y más grave19.
Otras secuelas de la infección son retraso psicomotor, parálisis cerebral, hipotonía, paresia, epilepsia, problemas visuales, alteraciones dentarias y retraso en el lenguaje y en el aprendizaje7,5. La coriorretinitis está presente al nacimiento en un 10–15% de los niños y es indistinguible de la producida por Toxoplasma, aunque es más rara la progresión posnatal37.
El riesgo de retraso psicomotor es más elevado en los niños con afectación del SNC, especialmente en aquéllos con coriorretinitis, microcefalia, clínica neurológica en el período neonatal y alteraciones en la neuroimagen53–55. La mejor herramienta predictiva de una evolución neurológica adversa es la presencia de alteraciones en la neuroimagen detectadas en el primer mes de vida53,54. Sin embargo, el desarrollo de hipoacusia neurosensorial ocurre prácticamente con la misma frecuencia en los niños sintomáticos con o sin afectación del SNC, y está especialmente ligado a la presencia de petequias, hepatitis y retraso del crecimiento intrauterino al nacimiento56. La hipoacusia progresiva se ha relacionado con una replicación viral activa en el oído interno. De hecho, la presencia de antigenemia y viremia al nacimiento es más frecuente en niños sintomáticos39,40,57, y la viremia se ha relacionado con el desarrollo de sordera a los 6 meses de vida en niños sintomáticos con afectación del SNC58. Los pacientes con cargas virales más altas en sangre y orina tienen mayor riesgo de desarrollar hipoacusia neurosensorial, independientemente de si son sintomáticos o no39,57. Sin embargo, la replicación viral no debe ser el único factor implicado en el desarrollo de sordera. En un estudio59, los niños con excreción viral en orina superior a 4 años desarrollaron sordera neurosensorial con menos frecuencia que los que eliminaron el virus durante menos tiempo, lo que indica que el sistema inmunitario, que tiene un papel fundamental en el control de la infección, también está implicado en el desarrollo de hipoacusia.
El análisis del LCR también puede ayudar a establecer un pronóstico en el recién nacido. La detección del virus mediante PCR se ha relacionado con un pobre desarrollo psicomotor a largo plazo60. Asimismo, la elevación de mediadores inflamatorios, como la beta-2-microglobulina, es más marcada en niños con infección congénita y afectación grave del SNC61.
Diagnóstico fuera del período neonatalAnte la falta de un cribado habitual de la infección en la embarazada y en el recién nacido, algunas infecciones poco sintomáticas y la inmensa mayoría de las infecciones asintomáticas pasan desapercibidas al nacimiento. El porcentaje de secuelas en los niños con infección asintomática es bajo, de alrededor del 13%1. Sin embargo, debido a que la infección congénita en el niño es mayoritariamente asintomática, dos terceras partes del total de las secuelas se producen en niños sin síntomas al nacimiento1. La principal secuela es la sordera neurosensorial, que puede no detectarse en el cribado auditivo en el recién nacido, al ser fluctuante y progresiva50–52. También puede aparecer retraso mental, alteraciones visuales, trastornos del aprendizaje o alteraciones motoras5,37. En los niños con infección sintomática no diagnosticada, las secuelas de la infección son mucho más evidentes y pueden presentar hallazgos indicativos en la resonancia magnética cerebral, como ventriculomegalia, calcificaciones periventriculares y lesiones multifocales de la sustancia blanca, especialmente en región temporal anterior y parietal profunda48. Estos niños habitualmente se diagnostican de enfermedades neurodegenerativas de peor pronóstico, como leucodistrofias o leucoencefalopatías47–49. Por tanto, todos los niños con hipoacusia neurosensorial o coriorretinitis de etiología no filiada y aquéllos con retraso psicomotor y alteraciones indicativas en las pruebas de imagen deben evaluarse para descartar una infección congénita por CMV.
El diagnóstico en estos casos es complejo. A partir de las 2 primeras semanas de vida, la detección del CMV mediante cultivo o PCR puede deberse a una infección congénita o a una infección adquirida. El único método que permite distinguir ambas infecciones es la realización de una PCR para CMV en la sangre seca de papel de filtro (Guthrie card)41,62, que se utiliza para la prueba del talón en el recién nacido. Esta muestra se extrae en la primera semana de vida para el cribado neonatal de metabolopatías y se almacena posteriormente en cada comunidad autónoma durante períodos prolongados de tiempo, habitualmente entre uno y 5 años. Esta técnica ha mostrado una sensibilidad del 71–100% y una especificidad del 99–100% comparada con el cultivo de orina62. Además, puede tener un valor pronóstico, ya que los niños con hipoacusia presentan cargas virales más altas en sangre seca63. El único problema es que la prueba pierde sensibilidad en niños con cargas virales bajas al nacimiento (<104copias/ml)42,64. Por tanto, la determinación de la PCR para CMV en sangre seca debe reservarse para estudios epidemiológicos y para el diagnóstico retrospectivo de la infección, pero no debe sustituir al cultivo o a la PCR en orina como pruebas de elección en el diagnóstico del recién nacido.
Tratamiento de la infección congénita por citomegalovirusTratamiento antiviral durante el embarazoEl tratamiento antiviral no se recomienda para prevenir la infección fetal durante el embarazo, ya que los antivirales con actividad frente al CMV tienen efectos teratógenos en animales65. Sin embargo, en los casos en los que se ha administrado ganciclovir a mujeres gestantes se han alcanzado concentraciones adecuadas en líquido amniótico y sangre fetal66,67 y no se han observado efectos teratógenos en el feto68,69. Recientemente se ha evaluado la eficacia profiláctica de la gammaglobulina humana anti-CMV (IG-CMV) en mujeres con primoinfección demostrada durante el embarazo70. En ese estudio, se documentó infección congénita por CMV en el 16% de las mujeres que recibieron gammaglobulina mensual (100U/kg) hasta el momento del parto, comparado con un 56% de las que no la recibieron (p<0,001).
Los estudios más importantes se han centrado en la prevención de la aparición de síntomas en niños con infección fetal demostrada. Un estudio reciente ha evaluado el tratamiento con valaciclovir en 20 gestantes con PCR positiva para CMV en líquido amniótico71. El valaciclovir consiguió disminuir la carga viral fetal y 10 de los 13 recién nacidos no presentaron secuelas de la infección tras uno a 5 años de seguimiento. Sin embargo, los resultados son poco significativos debido a que 7 gestantes optaron finalmente por interrumpir voluntariamente su embarazo por progresión de las alteraciones ecográficas fetales. Más prometedor es el uso de IG-CMV en embarazadas con infección fetal demostrada. En un estudio prospectivo multicéntrico, 31 gestantes con PCR positiva en líquido amniótico aceptaron tratarse con una dosis de IG-CMV (200U/kg) y 14 gestantes rechazaron el tratamiento70. Se evidenció infección fetal sintomática en una de las 31 mujeres tratadas frente a 7 de las 14 mujeres tratadas en el grupo control (p<0,001). El tratamiento con IG-CMV consiguió revertir alteraciones ecográficas fetales demostradas durante el embarazo y no causó efectos adversos significativos. Se ha postulado que la IG-CMV tendría efectos inmunomoduladores y reduciría la carga viral materna, disminuiría la inflamación placentaria y mejoraría la nutrición y la oxigenación fetal27.
Tratamiento antiviral en el recién nacido (tabla 3)Ganciclovir. El ganciclovir se ha utilizado en neonatos con infección congénita sintomática por CMV en un intento de disminuir sus secuelas. En un estudio aleatorizado de fase III, se estudió la eficacia de ganciclovir intravenoso (12mg/kg/día en 2 dosis diarias durante 6 semanas) en la prevención de la sordera neurosensorial en niños con infección congénita sintomática y afectación del SNC72. No se observó deterioro auditivo en ningún niño tratado con ganciclovir a los 6 meses de seguimiento, en comparación con el 41% de los controles (p<0,01). No pudo demostrarse efecto beneficioso en el desarrollo psicomotor a medio plazo, aunque un elevado porcentaje de niños no completó el seguimiento. La desaparición del virus en sangre y orina se ha relacionado con un mejor pronóstico neurológico73, si bien no existen en este momento datos suficientes que avalen esta hipótesis.
Tratamiento antiviral en la infección congénita por citomegalovirus
| Fármaco | Dosis | Indicaciones | Comentarios |
| Ganciclovir | 12mg/kg/día en 2 dosis i.v. durante 6 semanas |
| Control: hemograma semanal (neutropenia) |
Considerar en:
| |||
| Valganciclovir | 32mg/kg/día en 2 dosis por v.o. |
| Útil para tratamiento secuencial tras recibir autorización como uso compasivo |
Considerar también en:
| Posibilidad de tratamientos más largos (hasta 6 meses) | ||
| Dar justo antes de las comidas. Igual toxicidad que ganciclovir | |||
| Foscarnet | Inducción: 180 mg/kg/día en 3 dosis durante 2-3 semanas | Considerar en lactantes sintomáticos con afectación del SNC si no pueden emplearse los anteriores, especialmente si presentan coriorretinitis activa | Muy poca experiencia |
| Mantenimiento: 90–120mg/kg/día en una dosis i.v. | Alta nefrotoxicidad (mantener hidratación adecuada) | ||
| Infusión i.v. lenta |
CMV: citomegalovirus; i.v.: intravenoso; LCR: líquido cefalorraquídeo; PCR: reacción en cadena de la polimerasa; SNC: sistema nervioso central; v.o.: vía oral.
La evolución neurológica de los niños con infección sintomática es variable y poco predecible al nacimiento. Por tanto, nuestra recomendación es que todos los neonatos con infección congénita y afectación del SNC reciban tratamiento con ganciclovir para prevenir el desarrollo de hipoacusia y de alteraciones en el lenguaje y el aprendizaje. Las únicas excepciones serían los niños con sordera bilateral profunda, insuficiencia renal (creatinina plasmática superior a 1,5mg/dl) o afectación estructural grave en la neuroimagen, especialmente hidranencefalia. El tratamiento también estaría indicado en neonatos sin afectación del SNC, pero con enfermedad organoespecífica, sobre todo si existe deterioro multisistémico o riesgo vital.
El tratamiento de los niños con infección congénita sin afectación del SNC y monosintomáticos o con sintomatología leve es más controvertido por la falta de ensayos clínicos controlados. Sin embargo, pensamos que estos pacientes también podrían beneficiarse de un tratamiento antiviral, ya que su riesgo de hipoacusia parece similar al de los niños con afectación neurológica56. Además, el tratamiento con ganciclovir mejora rápidamente la trombocitopenia y puede ser eficaz en la hepatitis colestásica y en la coriorretinitis por CMV en el recién nacido5,44.
Sólo existe un pequeño estudio retrospectivo que ha evaluado el tratamiento con ganciclovir en la infección asintomática74. Ningún niño tratado desarrolló hipoacusia frente a 2 niños no tratados, con un período de seguimiento de entre 4 y 11 años. A pesar de estos resultados, el tratamiento con ganciclovir en los niños con infección asintomática no puede recomendarse en la actualidad, ya que no hay ensayos controlados que demuestren su eficacia, y sólo el 7% de los niños va a desarrollar hipoacusia progresiva. La disponibilidad de valganciclovir oral podría abrir en el futuro una posibilidad de tratamiento antiviral en estos pacientes, especialmente si en el seguimiento aparece algún grado de hipoacusia o incluso en los neonatos asintomáticos con cargas virales muy elevadas. En un estudio reciente, ningún neonato con infección congénita y carga viral en plasma por debajo de 10.000copias/ml desarrolló sordera neurosensorial, frente a un 40% con cargas virales superiores a 25.000copias/ml57.
El efecto adverso más frecuente de ganciclovir es la neutropenia, que aparece hasta en dos tercios de los niños tratados durante 6 semanas72, y que puede requerir la administración de factor estimulante de colonias de granulocitos e incluso la suspensión temporal del tratamiento cuando los recuentos son inferiores a 500neutrófilos/mm3. Por tanto, se recomienda la realización de hemograma semanal a todos los niños mientras dure el tratamiento. Otros efectos adversos descritos con menor frecuencia son trombocitopenia, anemia, nefrotoxicidad, hepatotoxicidad, fiebre y erupciones cutáneas. En animales produce infertilidad, inhibición de la espermatogénesis, mutagenicidad y teratogenicidad, por lo que no puede descartarse la aparición de efectos carcinogénicos y alteraciones del aparato reproductor en humanos a largo plazo.
Valganciclovir. El principal inconveniente de ganciclovir intravenoso es que requiere una hospitalización prolongada y el mantenimiento de una vía intravenosa, por lo que hay riesgo de que los niños desarrollen infecciones nosocomiales, especialmente relacionadas con el catéter venoso. El ganciclovir oral podría ser una alternativa75,76, pero tiene la gran desventaja de su pobre biodisponibilidad oral, por lo que se precisan dosis muy elevadas para conseguir niveles aceptables76.
El valganciclovir es un profármaco de ganciclovir cuya biodisponibilidad es de aproximadamente el 60% y que puede ser una alternativa en el tratamiento de estos pacientes, facilitando su tratamiento ambulatorio y obviando los problemas derivados de un acceso intravenoso prolongado. Un reciente estudio de farmacocinética en neonatos ha establecido que dosis de 16mg/kg por vía oral son equivalentes a 6mg/kg de ganciclovir intravenoso77. El fármaco se comercializa en comprimidos (450mg) y en polvo para suspensión oral (50mg/ml). Los efectos secundarios son los mismos que tras la administración de ganciclovir, y los más frecuentes son la aparición de neutropenia, anemia y diarrea78. Se ha comunicado neutropenia grados 3 y 4 en un 38% de los lactantes tratados, lo que obliga a controles analíticos seriados77. Se recomienda hemograma semanal durante el primer mes y hemograma quincenal hasta el final del tratamiento. La administración de valganciclovir en neonatos se ha tolerado bien y ha conseguido inhibir la replicación viral de forma prolongada79–82, incluso en prematuros de muy bajo peso81. Su principal inconveniente es que no existen estudios comparativos con ganciclovir y que en la ficha técnica no se recomienda su utilización en pediatría por falta de experiencia. De optarse por su uso, puede iniciarse tratamiento con ganciclovir intravenoso y sustituirse por valganciclovir oral (32mg/kg/día en 2 dosis) tras obtener la autorización como uso compasivo por la Agencia Española del Medicamento. El objetivo debe ser la supresión de la carga viral plasmática y la negativización del CMV en orina mientras dure su administración. Hay gran variabilidad en la biodisponibilidad del fármaco en niños y no son extrapolables los datos farmacocinéticos de los preparados en solución y en comprimidos77, por lo que si la viremia o la viruria persisten positivos tras 3 o 4 semanas de tratamiento, es recomendable la determinación de niveles valle del fármaco, que deben situarse en torno a 1μg/ml80,81. La duración del tratamiento es controvertida. La duración mínima recomendable es de 6 semanas. Sin embargo, esta pauta podría ser insuficiente en la prevención de la sordera progresiva, ya que un 21% de los niños tratados con ganciclovir intravenoso durante 6 semanas desarrolla hipoacusia al año de seguimiento72. Actualmente se está completando la selección de un ensayo clínico multicéntrico controlado y aleatorizado con placebo que compara el tratamiento con valganciclovir oral durante 6 semanas frente a 6 meses en niños sintomáticos con CMV congénito83.
Otros tratamientos. Debido a la potencial toxicidad de ganciclovir y valganciclovir, se han evaluado otros antivirales en el tratamiento de la infección congénita, aunque la experiencia es muy escasa. A pesar de su importante nefrotoxicidad, foscarnet se utilizó durante 4 meses en un lactante con infección sintomática y fibrosis hepática, que presentó un desarrollo psicomotor normal tras 10 años de seguimiento84. La IG-CMV se utilizó asociada a ganciclovir en 2 neonatos con infección sintomática y trombocitopenia, con buena tolerancia y normalización precoz de los parámetros analíticos85,86.
La falta de experiencia hace que estos tratamientos no puedan recomendarse en la actualidad y deban reservarse para neonatos con toxicidad grave y repetida por ganciclovir o valganciclovir y siempre como uso compasivo.
Tratamiento antiviral fuera del período neonatalEl tratamiento antiviral de los niños diagnosticados de infección congénita fuera del período neonatal debe ser individualizado, ya que no hay ensayos que lo avalen. Antes de la comercialización de valganciclovir, la mayoría de los niños mayores de 3 meses no recibían tratamiento por la necesidad de hospitalización prolongada y la falta de beneficios demostrados. Con la disponibilidad de valganciclovir oral, se abre una vía de tratamiento en estos pacientes. Los beneficios pueden ser mayores en los lactantes menores de 6 meses sin hipoacusia o con hipoacusias leves o moderadas para intentar preservar su función auditiva. Si se opta por iniciar tratamiento, debe realizarse mediante uso compasivo. La duración del tratamiento tampoco está definida, aunque podría ser recomendable un mínimo de 6 semanas y un máximo de 6 meses.
Medidas de aislamiento y control de la infecciónLa transmisión nosocomial del virus es poco frecuente, por lo que deben emplearse medidas de aislamiento estándar37. La transmisión paciente a paciente es posible a través de las manos de familiares o del personal sanitario87. El virus se inactiva por el jabón o las soluciones alcohólicas, por lo que una correcta higiene de las manos es una medida eficaz para evitar la transmisión. Estas medidas son especialmente importantes en el contacto con recién nacidos prematuros, que pueden presentar manifestaciones clínicas (en forma de hepatoesplenomegalia, trombocitopenia, neutropenia o sepsis clínica) en caso de infección adquirida por CMV.
Una vez que se le da el alta, el niño con CMV congénito puede realizar una vida normal y no deben realizarse medidas de aislamiento. Únicamente las mujeres embarazadas o aquellas que estén intentando quedarse embarazadas y estén en contacto con el niño deben extremar las medidas higiénicas, especialmente mediante el frecuente lavado de las manos o el uso de guantes para los cambios de pañal, no compartir objetos de higiene y evitar besar al niño en la mejilla o los labios. Estas medidas no deben aplicarse a las madres de un niño con CMV congénito en los siguientes embarazos. Las madres de niños con CMV congénito no tienen mayor riesgo que otras madres inmunes de transmitir la infección a sus siguientes hijos.
La infección congénita tampoco contraindica la lactancia materna, incluso en lactantes prematuros. La posibilidad de reinfección en estos pacientes es probablemente muy baja, y la gran mayoría de las infecciones adquiridas no suelen tener repercusión clínica. A los grandes beneficios generales de la lactancia materna debe sumarse la presencia de anticuerpos transferidos en ésta, que pueden ayudar al recién nacido a hacer frente a la infección.
Seguimiento del niño con citomegalovirus congénitoEl cribado auditivo del recién nacido detecta menos del 50% de las hipoacusias por CMV, ya que la sordera puede aparecer posnatalmente y ser progresiva50–52. La posibilidad de hipoacusia es similar en los niños sintomáticos con y sin afectación del SNC56 y puede desarrollarse en los niños con infección asintomática50,51. Por tanto, todos los niños con infección congénita deben controlarse por un especialista en Otorrinolaringología (ORL) durante su infancia. Se realizará control de potenciales auditivos y audiometría conductual a los 3–6 meses y al año, y después anualmente hasta los 3 años, donde pueden sustituirse por audiometría convencional anual hasta el final de la infancia. Los niños con hipoacusia unilateral o bilateral leve o moderada deben tratarse con audífonos y rehabilitación auditiva. En caso de hipoacusia neurosensorial grave o profunda bilateral o hipoacusia profunda en un oído y moderada o grave en el otro debe valorarse la posibilidad de un implante coclear, excepto en los casos con retraso psicomotor grave. La presencia de alteraciones cerebrales en niños sin retraso o con retraso leve o moderado no debe ser una contraindicación para la realización del implante88.
La coriorretinitis también puede aparecer tardíamente, incluso en niños asintomáticos al nacimiento44, lo que obliga a la realización de controles oftalmológicos anuales hasta el final de la edad escolar.
También es fundamental un seguimiento neurológico para detectar precozmente alteraciones del desarrollo psicomotor. En los niños con microcefalia, clínica neurológica o alteraciones estructurales cerebrales es fundamental un tratamiento rehabilitador precoz.
Los antivirales inhiben la replicación del CMV, pero no lo eliminan, por lo que el virus vuelve a excretarse nuevamente tras la suspensión del tratamiento. La excreción del virus en orina suele persistir hasta los 4–6 años de vida37.
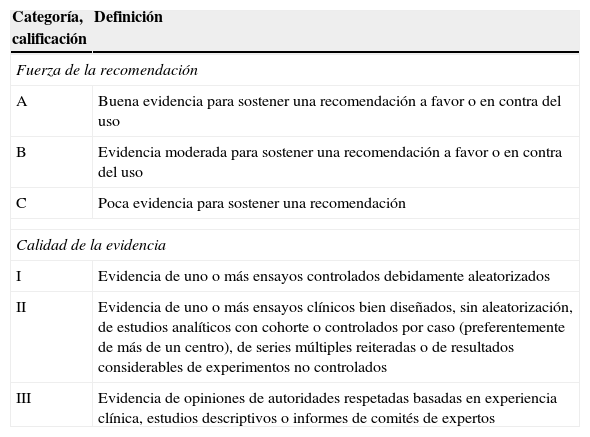
Recomendaciones del grupo de estudioPara evaluar la fuerza de la recomendación y la calidad de la evidencia científica del documento de consenso se ha seguido el proceso utilizado en el desarrollo de guías de la IDSA (Infectious Disease Society of America) (tabla 4).
Sistema de calificación de la Infectious Disease Society of America y de la US Public Health Service (Servicio de Salud Pública de los Estados Unidos) para establecer recomendaciones en guías clínicas
| Categoría, calificación | Definición |
| Fuerza de la recomendación | |
| A | Buena evidencia para sostener una recomendación a favor o en contra del uso |
| B | Evidencia moderada para sostener una recomendación a favor o en contra del uso |
| C | Poca evidencia para sostener una recomendación |
| Calidad de la evidencia | |
| I | Evidencia de uno o más ensayos controlados debidamente aleatorizados |
| II | Evidencia de uno o más ensayos clínicos bien diseñados, sin aleatorización, de estudios analíticos con cohorte o controlados por caso (preferentemente de más de un centro), de series múltiples reiteradas o de resultados considerables de experimentos no controlados |
| III | Evidencia de opiniones de autoridades respetadas basadas en experiencia clínica, estudios descriptivos o informes de comités de expertos |
El diagnóstico de la infección congénita por CMV debe comenzar en el embarazo. En la actualidad, no se realiza cribado serológico sistemático en la embarazada, aunque es recomendable si la gestante presenta un síndrome mononucleósico o si tiene alto riesgo de infección, especialmente si trabaja o convive habitualmente con niños (BIII). En estos casos, la demostración de seroconversión o la presencia de anticuerpos IgM con anticuerpos IgG de baja avidez indican una primoinfección reciente y hacen aconsejable la realización de una PCR en líquido amniótico para el diagnóstico fetal (BIII). La amniocentesis también debe realizarse si aparecen alteraciones ecográficas indicativas de infección fetal durante el embarazo, incluso en ausencia de IgM frente al CMV, ya que existe la posibilidad de infecciones sintomáticas en hijos de mujeres inmunes por reactivación o reinfección viral (BIII). La PCR cuantitativa a partir de la semana 21 de gestación es el método de elección, ya que permite el diagnóstico de infección fetal y puede ayudar a determinar el grado de afectación fetal (CII). En mujeres con alto riesgo de infección neonatal sintomática (carga viral en líquido amniótico superior a 105copias/ml) debe valorarse tratamiento con IG-CMV (200U/kg) para mejorar el pronóstico de la infección en el recién nacido (BII).
El diagnóstico de la infección congénita en el recién nacido debe realizarse mediante el cultivo del virus en shell vial o la identificación del genoma viral mediante PCR en una muestra de orina recogida en las 2 primeras semanas de vida (AIII). También es diagnóstica una PCR positiva en sangre, saliva o LCR, la presencia de antigenemia o la positividad de anticuerpos IgM en las 2 primeras semanas de vida, aunque su sensibilidad es inferior a la de la orina (BIII). Se debe realizar estudio de infección congénita por CMV a los hijos de madres con primoinfección demostrada durante el embarazo o con serología sospechosa, a los niños con infección fetal demostrada o alteraciones ecográficas indicativas durante el embarazo y ante la presencia de signos clínicos o radiológicos indicativos de infección al nacimiento (AIII). También es recomendable en los hijos de madre con infección por VIH y en los recién nacidos prematuros o de bajo peso (tabla 1) (BIII). Tras el diagnóstico de la infección congénita se debe realizar un estudio completo al recién nacido, incluyendo hemograma, bioquímica con función hepática y renal, estudio de coagulación, carga viral del CMV en sangre, LCR, fondo de ojo, potenciales evocados auditivos y visuales y pruebas de neuroimagen (tabla 2) (BIII). Los niños con síntomas al nacimiento o con alteración en alguna de las pruebas complementarias tienen un riesgo mucho más alto de secuelas, especialmente sordera neurosensorial y retraso psicomotor (BIII). La hipoacusia neurosensorial aparece con más frecuencia en niños con cargas virales altas al nacimiento (>104copias/ml) y puede ser fluctuante y progresiva (BIII). El retraso psicomotor está en relación con la afectación del SNC, especialmente con la presencia de microcefalia, clínica neurológica en el período neonatal y alteraciones en las pruebas de neuroimagen (BII).
TratamientoTodos los neonatos con infección sintomática y afectación del SNC deben recibir tratamiento antiviral para prevenir el desarrollo de hipoacusia progresiva (BIII). El tratamiento también debe prescribirse en neonatos sintomáticos sin afectación del SNC con deterioro multisistémico o riesgo vital (CIII) y es recomendable en recién nacidos con formas leves o monosintomáticas, ya que su riesgo de hipoacusia parece similar al de los niños con afectación neurológica (CIII). El único tratamiento que ha demostrado eficacia preventiva a largo plazo en un ensayo clínico aleatorizado es ganciclovir intravenoso (12mg/kg/día en 2 dosis diarias durante 6 semanas) (BII). Sin embargo, este fármaco tiene el inconveniente de una hospitalización y un acceso venoso prolongados. El valganciclovir es una buena alternativa, facilita el tratamiento ambulatorio y obvia los problemas derivados del catéter venoso. La recomendación del grupo de estudio es comenzar tratamiento con ganciclovir intravenoso y cambiar a valganciclovir oral una vez que se obtenga el uso compasivo y siempre que el niño tenga una adecuada tolerancia oral (CIII). La duración mínima debe ser de 6 semanas (BIII). Sin embargo, nuestra recomendación es que en pacientes con afectación neurológica o gravemente sintomáticos el tratamiento se prolongue hasta los 6 meses por el riesgo de desarrollo de sordera a largo plazo con tratamientos cortos (CIII). La principal toxicidad del tratamiento es la neutropenia, por lo que deben realizarse hemogramas semanales durante el primer mes y hemogramas quincenales hasta el final del tratamiento (BIII).
La infección congénita también puede diagnosticarse retrospectivamente fuera de las 2 primeras semanas de vida mediante una PCR para CMV en la sangre seca de papel de filtro (Guthrie card), que se utiliza para la prueba del talón en el recién nacido (BIII). El tratamiento de los niños con diagnóstico retrospectivo no está establecido ante la falta de ensayos clínicos que lo avalen. El grupo de estudio recomienda tratamiento con valganciclovir oral en lactantes menores de 6 meses con infección congénita sintomática diagnosticada retrospectivamente (CIII). La duración mínima del tratamiento debe ser de 6 semanas, aunque en pacientes con afectación neurológica o hipoacusia progresiva demostrada debe prolongarse hasta los 6 meses (CIII). Los niños mayores de 6 meses diagnosticados retrospectivamente no deben recibir tratamiento a no ser que se detecte hipoacusia progresiva antes del año de vida (CIII). En ese caso se recomienda iniciar tratamiento con valganciclovir oral durante un mínimo de 6 semanas y un máximo de 6 meses (CIII). Los niños mayores de un año diagnosticados retrospectivamente no deben recibir tratamiento antiviral (CIII), aunque la pérdida auditiva puede desarrollarse hasta los 6 años de vida, por lo que requieren controles audiológicos seriados (BIII).
El tratamiento antiviral de la infección congénita asintomática no está indicado (CIII). Únicamente puede considerarse tratamiento con valganciclovir en lactantes asintomáticos que desarrollen hipoacusia durante el primer año de vida, aunque no hay datos que avalen su eficacia (CIII).
SeguimientoUn grupo pediátrico multidisciplinario que incluya facultativos y otros profesionales expertos en enfermedades infecciosas, ORL, Neurología, Oftalmología y rehabilitación pediátrica debe realizar el seguimiento de los niños con infección congénita (All). La lactancia materna no debe contraindicarse (CIII). El niño debe llevar una vida normal, puede acudir a la guardería o al colegio y no deben realizarse medidas de aislamiento (BIII). En los niños con afectación del SNC es fundamental iniciar un tratamiento rehabilitador precoz (BIII). Todos los niños infectados, sintomáticos y asintomáticos, deben realizar controles neurológicos, audiológicos y oftalmológicos al menos una vez al año hasta el final de la edad escolar (BIII).
A. Alarcón Allén: Servicio de Neonatología, Hospital Sant Joan de Déu, Esplugues de Llobregat, Barcelona, España. F. Baquero Artigao: Unidad de Enfermedades Infecciosas, Hospital Universitario Materno-Infantil La Paz, Madrid, España. C. Figueras Nadal: Unidad de Patología Infecciosa e Inmunodeficiencias de Pediatría, Hospital Materno-Infantil Vall d′Hebron, Barcelona, España. D. Moreno-Pérez: Unidad de Infectología e Inmunodeficiencias, Servicio de Pediatría, Hospital Materno-Infantil Carlos Haya, Málaga, España. F. Omeñaca Teres: Servicio de Neonatología, Hospital Universitario Materno-Infantil La Paz, Madrid, España. J. T. Ramos Amador: Unidad de Enfermedades Infecciosas, Servicio de Pediatría, Hospital Universitario de Getafe, Madrid, España. P. Rojo Conejo: Sección de Lactantes e Inmunodeficiencias, Departamento de Pediatría, Hospital Universitario 12 de Octubre, Madrid, España. J. Saavedra Lozano: Sección de Enfermedades Infecciosas Pediátricas, Hospital Infantil Universitario Gregorio Marañón, Madrid, España. P. Sánchez Pintos: Unidad de Neonatología, Servicio de Pediatría, Hospital Provincial de Pontevedra, Pontevedra, España.