Los cuidados al final de la vida (CFV) son una parte fundamental de la asistencia al recién nacido ingresado en una unidad de cuidados intensivos neonatal (UCIN). El objetivo de este estudio fue explorar cómo se implementan los CFV en UCIN de Iberoamérica.
MétodosEstudio transversal realizado en 2022 mediante encuesta vía correo electrónico y redes oficiales de SIBEN a profesionales de enfermería de UCIN de países de Iberoamérica, sobre aspectos relacionados con los CFV. Recolección y análisis de datos con REDCap y STATA 14.0.
ResultadosObtuvimos 400 respuestas de enfermeros/as de 11 países, el 73% procedentes de hospitales terciarios. El 86% de los respondedores eran responsables directos de brindar CFV, si bien un 48% dijeron no haber recibido formación. Solo 67 (17%) afirmaron que la UCIN en la que trabajan cuenta con un protocolo. Las acciones que se implementan durante los CFV fueron infrecuentes (≤50%) en todos los ítems explorados y muy poco frecuentes (<20%) en permitir el acceso libre de familiares, contar con privacidad, brindar asistencia psicológica, registrar el proceso en la historia clínica, asistir con los procesos burocráticos u otorgar un plan de seguimiento para el duelo.
ConclusiónLa mayoría de los profesionales de enfermería encuestados eran responsables directos de proveer CFV, pero no contaban con protocolos, no habían recibido capacitación y consideraron que los CFV podrían mejorarse significativamente. Las estrategias para los CFV en la región iberoamericana requieren ser optimizadas.
End-of-life care (ELC) represents a quality milestone in neonatal intensive care units (NICU). The objective of this study was to explore how ELC are carried out in NICUs in Iberoamerica.
MethodsCross-sectional study, carried out in 2022 through the administration of an anonymous survey sent to neonatal nursing professionals. The survey included general data and work activity data; existence and contents of ELC protocols in the NICU and training received. The survey was distributed by email and published on official SIBEN social networks. REDCap and STATA 14.0 software were used for data collection and analysis.
ResultsWe obtained 400 responses from nurses from 11 countries, 73% working in third level hospitals. A percentage of 86 of the respondents are directly responsible for providing ELC, although 48% of them said they had not received training on this subject. Only 67 (17%) state that the NICU in which they work has a protocol that establishes a strategy for performing the ELC. Finally, the actions that are implemented during the ELC are globally infrequent (≤50%) in all the items explored and very infrequent (<20%) in relation to allowing free access to family members, having privacy, providing psychological assistance, register the process in the medical record, assist with bureaucratic processes or grant a follow-up plan for grief.
ConclusionMost of the nursing professionals surveyed are directly responsible for this care, do not have protocols, have not received training, and consider that the ELC could be significantly improved. Strategies for ELCs in the Ibero-American region need to be optimized.
El avance científico y tecnológico de las últimas décadas impactó de manera directa en la evolución de los cuidados neonatales permitiendo la sobrevida de recién nacidos (RN) gravemente enfermos o muy inmaduros. Lamentablemente la muerte de un RN ocurre con frecuencia en las unidades neonatales y es una situación de alta complejidad clínica y humana; el equipo de salud neonatal que acompaña a estas familias requiere no solo de compromiso, sino de capacitación para poder abordarla de forma correcta. En las últimas décadas, los principios de los cuidados al final de la vida (CFV) se están integrando en el entorno de la unidad de cuidados intensivos neonatales (UCIN) para mejorar la calidad de los cuidados1.
Existe evidencia de que los CFV representan un hito de calidad esencial e imprescindible en la UCIN y que el rol de la enfermería durante este proceso es fundamental y requiere de capacitación continua2,3.
Las enfermeras y enfermeros son actores clave frente a este desafío, proporcionan una presencia continua en esta etapa y facilitan la comunicación entre el equipo médico y la familia4. Algunas de las muertes neonatales ocurren tras la decisión de implementar adecuación o limitación del esfuerzo terapéutico, si bien esta situación es variable según diferentes culturas y países. En UCIN de Europa y Estados Unidos las decisiones de limitación del esfuerzo terapéutico son frecuentes y los criterios predominantes en la toma de decisiones son el mal pronóstico desde el punto de vista de la supervivencia del paciente y su calidad de vida, presente y futura5–7.
Esta información es menos conocida en unidades de la región latinoamericana, donde aún la mayoría de las muertes neonatales pueden prevenirse con una atención perinatal de calidad. La Sociedad Iberoamericana de Neonatología (SIBEN)8 trabaja desde hace más de 20 años en la educación del equipo de salud neonatal con la meta de mejorar los resultados en la región. Según datos de la red SIBEN9, correspondientes a 42 UCIN de 10 países de Latinoamérica, la mortalidad global en la región es elevada y muy variable entre unidades; en el año 2022 la mortalidad para menores y mayores de 1.500g fue de 25 y 8%, respectivamente. Esto significa que, ese año, muchos RN fallecieron en las UCIN y sus familias transitaron por esa experiencia disruptiva. El personal de salud y en especial el personal de enfermería acompañaron en menor o mayor grado este proceso relacionado con la muerte neonatal y brindaron cuidados durante el mismo.
Con el objetivo de coordinar los CFV brindados por el equipo neonatal, distintos organismos y sociedades, incluyendo la SIBEN3, desarrollaron recomendaciones para el manejo de estas complejas situaciones desde una perspectiva científica, ética y humana10–12.
En la actualidad existe escasa información sobre si estas recomendaciones se utilizan y sobre cómo se implementan los CFV en las UCIN en Iberoamérica. Este conocimiento puede ser relevante para objetivar y detectar dificultades, así como para identificar oportunidades de mejora en esta área del cuidado neonatal.
El objetivo de este estudio fue explorar cómo se implementan y realizan los CFV en UCIN de Iberoamérica, desde la perspectiva de enfermería.
MétodoEstudio de corte transversal realizado entre marzo y junio de 2022, mediante la administración de una encuesta anónima enviada a profesionales de enfermería neonatal de unidades neonatales de Iberoamérica. La encuesta se distribuyó en una primera instancia mediante correo electrónico a enfermeros/as miembros de SIBEN, y posteriormente se publicó un enlace de acceso a la encuesta en redes sociales oficiales de SIBEN (Instagram y Facebook). Los miembros de SIBEN pertenecen a 20 países, aunque hay una representación dispar de estos profesionales, siendo los países más representados: Argentina, Perú y México. Asimismo, el acceso a las redes oficiales de SIBEN también es heterogéneo, siendo el acceso más frecuente desde Argentina y Perú.
La encuesta fue diseñada ad hoc a través del software REDCap, desarrollado por la Universidad de Vanderbilt para la captura de datos en estudios de investigación. Luego del desarrollo de los ítems y su edición como formulario web, se procedió a una evaluación cognitiva y de pertinencia mediante su aplicación en prueba piloto a profesionales de enfermería de diferentes países.
La encuesta incluyó 3 secciones: 1) datos generales del enfermero/a respondedor/a (edad, género, país) y de su actividad laboral: años de experiencia, características de la UCIN, tipo de rol en la UCIN, categorizado en asistencial o de gestión o ambos, experiencia en la comunicación y/o asistencia a familias de RN fallecidos y formación recibida; 2) la existencia o no de una guía o protocolo sobre los aspectos del CFV en la unidad en la que trabajan y sus contenidos, y 3) acciones que se realizan habitualmente durante el CFV del RN en la unidad en la que trabajan.
A fin de estandarizar aspectos importantes del CFV, la encuesta incluyó la exploración de 18 ítems sobre las siguientes acciones: a) control del ambiente (adecuar la luz, reducir los ruidos, controlar movimientos), y b) atención a las familias, en relación con las siguientes prácticas de cuidado:
- •
Acompañar a los padres.
- •
Mantener comunicación con la familia.
- •
Promover actividades de despedida (fotos, aseo, vestimenta, etc.).
- •
Permitir el acceso de otros familiares según la solicitud de los padres.
- •
Asegurar la permanencia de los padres con el RN sin límite de tiempo.
- •
Estimular y facilitar el acercamiento y contacto con el RN, así como el contacto piel a piel o tenerlo en brazos.
- •
Permitir la privacidad (contar con un sector privado dentro de la unidad mediante cortinas, biombos, etc.) o disponer de una sala privada de duelo.
- •
Atender y responder a demandas de la familia (religiosas, culturales, etc.).
- •
Proporcionar a los padres asistencia psicológica especializada.
- •
Facilitar objetos personales del niño a los padres (caja de recuerdos).
- •
Registrar en la historia clínica la evolución del CFV.
- •
Ayudar con la coordinación de trámites (aspectos burocráticos).
- •
Establecer un plan de seguimiento del duelo.
La elaboración de este listado se basó en la recomendación del CFV de SIBEN3.
Finalmente, se adicionó una pregunta relacionada con los cambios percibidos en las estrategias de los CFV durante y luego de la pandemia por COVID-19.
Los datos fueron recogidos y analizados mediante estadísticos descriptivos utilizando REDCap y STATA 14.0. Se utilizaron medidas de resumen y dispersión, tablas de frecuencia y porcentajes; las comparaciones se realizaron mediante el test de Chi2.
ResultadosSe obtuvieron 400 respuestas completas de 11 países diferentes. La tasa de respuesta fue del 20% para el envío de correos electrónicos y las redes sociales agregaron solo 25 respondedores. El 90% de las encuestas recibidas pertenecían a Perú, Argentina, México, España y Colombia; en la tabla 1 se describe la distribución de los países de residencia de los enfermeros/as respondedores.
Distribución de las encuestas respondidas según el país
| País de origen del enfermero/a | Respondedores, n (%) |
|---|---|
| Perú | 154 (38,5) |
| Argentina | 80 (20) |
| Colombia | 40 (10) |
| México | 39 (9,75) |
| España | 37 (9,25) |
| Ecuador | 22 (5,5) |
| Uruguay | 8 (2) |
| Bolivia | 6 (1,5) |
| Chile, Paraguay | 5 (1,25) |
| República Dominicana | 4 (1) |
N=400 enfermeros; puede existir más de un respondedor por hospital.
El 73% de los profesionales de enfermería que respondieron trabajaban en una UCIN de alta complejidad o nivel iii y el 77% pertenecía al sector público. La experiencia de los respondedores era de 19±7 años de trabajo en neonatología y el 95% fueron mujeres con una edad promedio de 44±6 años.
El 68% de los enfermeros/as (272) tenían un rol asistencial exclusivo, el 13% (54) realizaban tareas de gestión y el 19% (74) cumplía con ambas tareas.
En 344 casos (86%) el enfermero/a que contestó la encuesta refirió haber sido con frecuencia el responsable directo del cuidado del RN y su familia durante el fallecimiento. Casi la mitad (48%) dijeron no haber recibido formación previa específica sobre los CFV, a pesar de que todos reconocían la importancia y necesidad de esta capacitación.
Solo el 17% (67) de los respondedores afirmaron que en la unidad donde trabajan se cuenta con algún tipo de protocolo o guía que establece la estrategia para realizar los CFV; 250 (62%) dijeron que no existe y el 21% restante desconocía su existencia. Entre los 67 enfermeros/as que trabajaban en servicios con protocolos, solo 57 los había leído y conocía sus recomendaciones.
En la tabla 2 se describe la frecuencia de los contenidos que integran los protocolos de CFV según la respuesta de este subgrupo de enfermeros. Se puede observar que en menos del 50% de los protocolos se considera la necesidad de contar con una sala privada y con un plan de seguimiento para el duelo.
Contenido de los protocolos de cuidados al final de la vida según el reporte de 57 enfermeros/as que reportan su existencia y conocimiento
| Contenido del protocolo de cuidados al final de la vida | Incluido, n (%) |
|---|---|
| Adecuar la luz | 38 (67) |
| Reducir los ruidos | 37 (65) |
| Controlar movimientosa | 29 (51) |
| Acompañar a los padres | 40 (70) |
| Mantener comunicación con la familia | 44 (77) |
| Promover actividades de despedida | 33 (58) |
| Permitir el acceso de otros familiares | 33 (58) |
| Permitir la permanencia de los padres sin límite de tiempo | 37 (65) |
| Facilitar el acercamiento y contacto con el RN | 44 (77) |
| Facilitar el contacto piel a piel o tenerlo en brazos | 44 (77) |
| Permitir la privacidad | 37 (65) |
| Disponer de una sala privada de duelo | 27 (47) |
| Atender y responder a demandas de la familia | 40 (70) |
| Proporcionar a los padres asistencia psicológica especializada | 31 (54) |
| Facilitar objetos personales del niño a los padres (caja recuerdos) | 36 (63) |
| Registrar en la historia clínica el proceso y la evolución del CFV | 32 (56) |
| Ayudar con la coordinación de trámites (aspectos burocráticos) | 30 (53) |
| Establecer un plan de seguimiento del duelo | 25 (44) |
CFV: cuidados al final de la vida; RN: recién nacido.
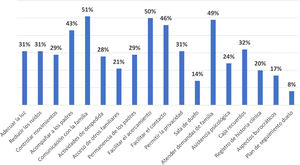
En la gráfico 1 se describen los porcentajes de cumplimiento de los diferentes aspectos del CFV en las UCIN según el reporte de los 400 enfermeros/as. Se puede observar que globalmente la frecuencia de las diferentes acciones que se toman durante estos cuidados es baja (≤50%) y especialmente muy baja en el caso de permitir el acceso de otros familiares, contar con una sala de duelo, brindar asistencia psicológica, registrar el proceso en la historia clínica, asistir con los procesos burocráticos u otorgar un plan de seguimiento con la familia para el duelo.
Cuando comparamos si la frecuencia de estas acciones implementadas eran diferentes según si se disponía o no de protocolos para los CFV, no encontramos diferencias significativas.
Adicionalmente, teniendo en cuenta que las unidades de España podrían tener tasas de adecuación de esfuerzo terapéutico y protocolos de atención más concordantes con otros países del entorno europeo, decidimos realizar un análisis de este subgrupo para establecer si existían diferencias; observamos que en relación con las UCIN de Latinoamérica, los enfermeros/as de España informaron mayor frecuencia de formación (65%), mayor frecuencia de conocimientos de protocolos en la unidad (51%) y globalmente mayor realización de prácticas de CFV en sus unidades (49-54%), excepto para el registro en la historia clínica (35%), la asistencia con aspectos burocráticos (32%) y el seguimiento del duelo (24%).
En relación con la pandemia de COVID-19, un 48% de los enfermeros/as expresó que los CFV se vieron afectados de forma negativa, y un 69% indicó que se restringió total o parcialmente el ingreso de los padres a las UCIN y que luego de la pandemia dichos cuidados aún no volvieron a la situación previa.
DiscusiónEstos resultados muestran que, desde la perspectiva de enfermería, las estrategias para los CFV en la región iberoamericana requieren ser optimizadas. La disponibilidad de protocolos en las UCIN es escasa, así como las alternativas de formación para el equipo de salud. La mayoría del personal de enfermería afirma que asume esta tarea en su práctica asistencial, a pesar de las dificultades que se reportan durante este proceso.
Un alto porcentaje de los respondedores afirma que no existen o desconocen o no han leído guías sobre CFV en sus unidades. Esto evidencia la imperiosa necesidad de que todas las unidades neonatales no solo tengan un protocolo, sino que este sea difundido, compartido por todo el equipo y se desarrollen estrategias interdisciplinarias de implementación. A pesar de la importancia concedida a las guías clínicas y protocolos, la transferencia efectiva de sus contenidos a la práctica clínica es un objetivo no alcanzado todavía, para el cual existen diferentes tipos de barreras que lo dificultan13.
CFV relacionados con el control del ambiente, favorecer la privacidad, registrar el proceso en la historia clínica o realizar el seguimiento del duelo no son realizados en más de la mitad de los casos según el reporte de los enfermeros/as de la región. La mayoría de estas actividades no requieren de recursos económicos ni tecnología, implican un cambio de paradigma y el convencimiento de su importancia como parte del cuidado14. Su implementación depende de acuerdos entre el equipo de salud y organización dentro de cada unidad. Existen programas que describen la estructura y el proceso que se recomienda adquirir para su realización15. La disponibilidad de una caja de recuerdos, por ejemplo, requiere de definir responsables en cada unidad y establecer sus contenidos y oportunidad de entrega16. Un plan de seguimiento del duelo puede incluir el envío de cartas a los familiares del niño fallecido en determinadas fechas, reuniones con los padres y un equipo de consulta a disposición de la familia, ante nuevas preguntas o demandas17. Cada una de estas prácticas precisa de liderazgo, disciplina, educación y puesta en acción.
Nuestro estudio tiene limitaciones. Se obtuvo un bajo nivel de respuesta, a pesar de que las encuestas eran de carácter anónimo y presentaban un diseño de fácil y rápida cumplimentación. Intentamos aumentar la tasa de respuesta a través de 2 envíos reiterados y programados de correos electrónicos personales para los casos de no respuesta. Podemos hipotetizar que la escasa tasa de respuesta es, al menos parcialmente, un reflejo de la problemática de los CFV. Finalmente, publicamos a través de las redes sociales de SIBEN los objetivos del trabajo y solicitamos completar la encuesta desde el teléfono celular. Sin embargo, el porcentaje de respuesta fue menor a lo esperado, lo cual puede reflejar la falta de interés en este tipo de temas, la escasa formación, la dificultad en el abordaje de estas experiencias, la insatisfacción con este tipo de estudios que requieren de tiempo para contestar, aunque sea mínimo, o algunos otros que no pudimos controlar.
El bajo nivel de respuesta no coincide con otros estudios similares que se han realizado en Europa18. Sin embargo, también hay publicaciones que informan de una escasa participación cuando se abordan este tipo de temáticas19.
Adicionalmente, las respuestas indican la opinión y vivencia de cada enfermero/a, y no la posición institucional de la unidad, ni lo que realmente ha ocurrido en cada niño en CFV. El sistema de envío y recepción no permitía que una misma persona respondiera la encuesta 2 veces, pero, sin embargo, no fue posible distinguir las personas que trabajaban en la misma institución, por lo cual en algunos casos puede existir un sesgo de sobrerrepresentación de algunas unidades.
Si bien nuestro estudio no tuvo el objetivo de comparar las perspectivas de enfermería de los CFV entre países, observamos que en las unidades de España los resultados fueron más satisfactorios, lo cual podría interferir en el resultado global agregado.
Asimismo, algunos aspectos no fueron tratados en esta encuesta, tales como la gestión de la lactancia20, el cuidado del dolor21, el uso de fotografías post mortem22 o algunos factores transculturales21 que también forman una parte importante de los CFV, pero que por razones de no aumentar la extensión y complejidad del cuestionario dejamos para explorar en futuros estudios.
Finalmente, tampoco consideramos entre nuestros objetivos el abordaje del cuidado de los enfermeros/as a cargo de estos pacientes y familias, en quienes puede generarse un alto estrés emocional. La falta de reconocimiento y manejo adecuado de esta situación puede en ocasiones afectar negativamente el desempeño, disminuyendo la motivación o sesgando la toma de decisiones23,24.
En este contexto, desarrollar capacidades específicas relacionadas con la gestión emocional es fundamental en las UCIN, donde lamentablemente no es excepcional la muerte de un RN. Acciones concretas como introducir dinámicas de autocuidado, facilitar el encuentro de todo el equipo de salud para reflexionar sobre los casos de RN fallecidos, así como mejorar el entrenamiento en habilidades de comunicación son iniciativas que colaboran en la calidad de los cuidados que se brindan al final de la vida y también en el cuidado de los que cuidan1,25–27.
ConclusionesEs necesario generar cambios urgentes en las prácticas de CFV en la región de Iberoamérica. La mayoría de los profesionales de enfermería encuestados son responsables directos de estos cuidados, no han recibido capacitación y consideran que los CFV podrían mejorarse significativamente.
El desarrollo de protocolos de CFV mediante un enfoque y construcción interdisciplinaria, con contenidos completos, que incluyan estrategias de difusión e implementación, puede optimizar una mejor calidad de los cuidados de estas familias con alto grado de vulnerabilidad frente a la experiencia disruptiva de la muerte de su hijo/a en la etapa neonatal.
La educación constante, el compromiso y la participación del equipo de enfermería son claves para lograr implementar y monitorizar estos cambios.
FinanciaciónSociedad Iberoamericana de Neonatología (SIBEN).
Conflicto de interesesNinguno de los autores tiene conflictos de interés para declarar.
A la licenciada Virginia Kulik, de SIBEN, por su valiosa colaboración en la gestión de los datos. A los enfermeros y enfermeras integrantes del capítulo de enfermería de SIBEN por su ayuda en la validación de la encuesta.
A todos aquellos colegas de la región iberoamericana que respondieron la encuesta.
A Cicely Saunders, enfermera, trabajadora social, médica y escritora inglesa (1918-2005), quien fundó el primer hospicio moderno y fue pionera y responsable de establecer la disciplina y la cultura de los cuidados paliativos. Ella dijo: «Tú me importas por ser tú, importas hasta el último momento de tu vida y haremos todo lo que esté a nuestro alcance, no solo para ayudarte a morir en paz, sino también a vivir hasta el día en que mueras» Cicely Saunders