Nos proponemos demostrar que es posible la implantación de un cribado prenatal de cardiopatías congénitas de garantía (sensibilidad diagnóstica para malformaciones cardíacas mayores del 90%) y universal (aplicado a más del 90% de las gestantes).
Material y métodoEstudio prospectivo. Hemos valorado a 12.478 gestantes (enero del 2008-diciembre del 2010). Realizamos un cribado de cardiopatías congénitas aplicando una ecocardiografía fetal básica ampliada.
ResultadosLa prevalencia de los defectos congénitos en general y de las cardiopatías congénitas es del 2,5% (2,2-2,7%) y el 0,9% (0,7-1%), respectivamente. Las cardiopatías congénitas presentan una tasa de asociación a otras malformaciones estructurales del 11,5% (5,6-17,4%), 21% en caso de cardiopatía congénita mayor (9,9-32%) y a cromosomopatías del 15,9% (9,1-22,7%), 32,6% en caso de cardiopatía congénita mayor (19,8-45,3%). Hemos logrado realizar una valoración ecográfica cardiaca fetal al 99,2% de las gestantes. La ecocardiografía fetal presenta, para el diagnóstico de las cardiopatías congénitas en general y de las cardiopatías congénitas mayores, una sensibilidad 42,8% (33,5-52,5%) y el 90,4% (78,9-96,8%), respectivamente, y una especificidad para ambas del 99,9% (99,8-99,9%).
ConclusionesEs posible realizar un cribado prenatal de garantías y universal de las cardiopatías congénitas mayores.
We propose to demonstrate that it is possible to implement a valid (diagnostic sensitivity for major cardiac malformations 90%), and universal (applied to over 90% of pregnant women), prenatal screening method for congenital heart defects.
Materials and methodsProspective study. A total of 12478 pregnant women were evaluated between January 2008 and December 2010. Congenital heart diseases were screened using fetal extended basic echocardiography (cardiac ultrasound).
ResultsThe prevalence of birth defects in general and congenital heart disease was 2.5% (2.2-2.7%) and 0.9% (0.7-1%) respectively. Congenital heart disease had a higher rate of association with other structural abnormalities with 11.5% (5.6-17.4%), 21% for major congenital heart disease (9.9-32%), and chromosomal abnormalities of 15.9% (9.1-22.7%), with 32.6% for major congenital heart disease (19.8-45.3%). A fetal cardiac ultrasound assessment was performed on 99.2% of pregnant women. The fetal echocardiography is useful for the diagnosis of congenital heart disease in general, and major congenital heart disease, with a sensitivity of 42.8% (33.5-52.5%) and 90.4% (78.9-96.8%), respectively, and a specificity for both of 99.9% (99.8-99.9%).
ConclusionsIt is possible to perform a valid prenatal and universal screening of major congenital heart disease.
La posibilidad de que un recién nacido presente algún tipo de defecto congénito al nacimiento es de un 2-4%1. Las cardiopatías congénitas son los defectos congénitos más prevalentes (0,8-1%) (1/125 neonatos)1,2. Su frecuencia al nacimiento es entre 5-7 veces mayor que las anomalías cromosómicas y entre 3-4 veces más frecuentes que los defectos del tubo neural3,4. Más del 50% de las cardiopatías congénitas se consideran defectos mayores4-6, presentando una mortalidad global entre el 25 y el 35%4,5,7. Son las responsables del 20-30% de las muertes neonatales y de más del 50% de las muertes infantiles por anomalías congénitas4,5,7. Además, presentan una alta asociación a otras malformaciones, del 20%, y a cromosomopatías, entre el 20 y el 40%, por lo que las cardiopatías congénitas tienen una alta tasa de mortalidad perinatal y neonatal4-11. Aunque existen grupos de riesgo para cardiopatías congénitas, el 90% de éstas aparecen en gestaciones de bajo riesgo12.
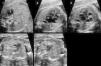
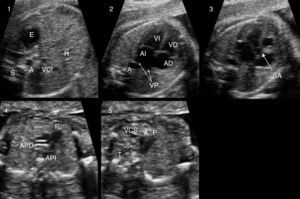
Así, la identificación de las cardiopatías congénitas es uno de los principales objetivos de la ecografía morfológica (18-22 semanas), pero una evaluación cardiaca fetal de 4 cámaras no ha obtenido tasas adecuadas de diagnóstico de cardiopatías congénitas12-14 y se propone ampliar esta exploración con una valoración cardiaca fetal básica ampliada, propuesta por Yagel (evaluación del abdomen fetal, de 4 cámaras, salida de grandes vasos y corte a nivel torácico de 3 vasos) (fig. 1), para mejorar los resultados15.
Exploración básica ampliada propuesta por Yagel. Nivel 1: corte abdominal. Nivel 2: corte de 4 cámaras. Nivel 3: corte de 5 vasos. Salida de aorta. Nivel 4: salida de arteria pulmonar con su bifurcación. Nivel 5: corte de 3 vasos+tráquea.
A: aorta; AD: aurícula derecha; AI: aurícula izquierda; APD: arteria pulmonar derecha; API: arteria pulmonar izquierda; E: estómago; H: hígado; P: arteria pulmonar; S: columna vertebral; SA: salida de aorta; T: tráquea; VCI: vena cava inferior; VCS: vena cava superior; VD: ventrículo derecho; VI: ventrículo izquierdo; VP: venas pulmonares.
Nosotros nos proponemos demostrar que es posible implantar un cribado de cardiopatías congénitas con una exploración básica ampliada de forma universal y de garantías, es decir, con una tasa de detección de cardiopatías congénitas mayores por encima del 90%.
Material y métodoEl estudio incluye un periodo de estudio de 3 años (enero del 2008-diciembre del 2010), con un total de 12.478 gestaciones pertenecientes a nuestra área sanitaria, la cual está conformada por unos 356.318 habitantes.
Como cribado de malformaciones estructurales se realiza ecografía morfológica a las 20 semanas (18-22 semanas), centralizada en la unidad de diagnóstico prenatal del Hospital Universitario de Valme, con un tiempo medio para cada ecografía de 20 min, y realizada por 3 ecografístas con gran experiencia (más de 5 años de dedicación exclusiva en ecografía obstétrica), siguiendo las recomendaciones de la Sociedad Española de Obstetricia y Ginecología16 y del Royal College of Obstetritians and Gynaecologists17 sobre la realización de la ecografía morfológica. Dentro de la exploración ecográfica de 20 semanas como cribado de cardiopatías congénitas, se realiza una exploración cardiaca fetal básica ampliada15, 5 cortes seriados (fig. 1). Los ecógrafos utilizados para la valoración ecográfica son: 1 Philips HDI 4000 system (MedicalPhilips) y 1 GE E8 (General Electric).
Ante la identificación de una malformación estructural, seguimos la clasificación de malformaciones propuestas por Eurofetus13. Siguiendo las recomendaciones del grupo Eurocat14, consideramos cardiopatías congénitas mayores aquellas que probablemente van a requerir reparación quirúrgica debido a que la malformación estructural presentará una alteración funcional: canal auriculoventricular, comunicación interventricular (CIV) mayor de 3mm, ventrículo único, atresia tricuspídea con o sin CIV, displasia tricuspídea o anomalía de Ebstein, atresia o estenosis grave pulmonar, ventrículo izquierdo hipoplásico, estenosis aórtica grave, tetralogía de Fallot, transposición de grandes arterias, doble salida de ventrículo derecho, truncus arterioso, coartación-interrupción del arco aórtico, drenaje venoso anómalo completo, tumor cardiaco o miocardiopatías. Consideramos cardiopatías congénitas menores aquellas cardiopatías que probablemente no van a requerir reparación quirúrgica, ya que no presentan una alteración funcional importante: persistencia de ductus arterioso, comunicación interauricular, CIV<3mm, estenosis mitral, tricuspídea, pulmonar o aórtica leves, ausencia de vena cava inferior con drenaje a ácigos y arritmia cardiaca sin malformación estructural6.
Además, para complementar el cribado de defectos congénitos, se ha realizado como cribado de cromosomopatía un test combinado (pregnancy-associated plasma protein A, free beta-human chorionic gonadotropina, translucencia nucal) entre las 11-13+6 semanas de gestación18,19.
Ante la sospecha prenatal de la presencia de una cardiopatía congénita, se realiza una evaluación en la unidad de medicina fetal (personal subespecializado en ecocardiografía fetal y cardiología infantil) para la confirmación del diagnóstico, asesoramiento posnatal y oferta de la realización de una técnica invasiva. El seguimiento de las gestaciones con presencia de una cardiopatía congénita se realizó en la unidad de medicina fetal (cada 2-4 semanas) y se decidió traslado a hospital terciario de referencia en caso de que se diagnostique una cardiopatía que pueda precisar intervencionismo, ya sea por cateterismo o por cirugía, en las primeras semanas de vida.
Todos los recién nacidos son explorados y controlados por el servicio de Pediatría del Hospital Universitario de Valme en las primeras 72 h de vida.
En los casos de sospecha o diagnóstico prenatal de cardiopatías, y cuando la gestante decidió continuar con la gestación, se realiza estudio por Cardiología pediátrica en las primeras 48 h de vida, incluyendo exploración física, presión arterial en los 4 miembros, electrocardiografía y ecocardiografía 2D/Doppler. Además, se lleva a cabo un control de todos los pacientes que son diagnosticados de cardiopatías más tarde, bien en consultas externas o en hospitalización. También se realiza un control de los reingresos en pediatría por diferentes afecciones hasta el año del nacimiento y se evalúa la posibilidad de la existencia de cardiopatía congénita no diagnosticada previamente.
En caso de interrupción del embarazo a los restos abortivos o muerte neonatal de causa no conocida, se les realiza un estudio anatomopatológico por un patólogo con formación y dedicación en enfermedad malformativa fetal con la finalidad de confirmar la sospecha diagnóstica prenatal.
Como requisitos de cribado de cardiopatías congénitas de garantías y universal dentro del cribado de defectos congénitos, nos proponemos: obtener una tasa de detección de cardiopatías congénitas mayores>90% y aplicarlo a más del 90% de las gestantes.
Análisis estadístico: tamaño muestral: para estimar una sensibilidad esperada del 90% frente al 65% establecida en la prueba de cribado de cardiopatías congénitas mayores en una población finita de 12.500 gestantes con una tasa de falsos positivos<5%, una prevalencia de cardiopatías congénitas del 1% y de cardiopatía congénita mayor del 0,5%, fijado un error α del 5% y una potencia del 80% en una prueba bilateral, se determinó un tamaño muestral de 24 gestaciones con cardiopatía congénita y 18 con cardiopatía congénita mayor.
Todos los tamaños muestrales se determinaron con el programa nQuery Advisor 4.0. El análisis de los datos se realizará con el paquete estadístico SPSS 19.0 para Windows20.
ResultadosDurante el tiempo de estudio ha habido un total de 12.478 gestaciones con un número de 12.668 neonatos. En la tabla 1 se describen los resultados obstétricos y perinatales del grupo de estudio.
Resultados obstétricos en el Hospital Universitario de Valme entre enero del 2008 y diciembre del 2010
| Número de gestaciones | 12.478 |
| Número de gestaciones gemelares | 267 (2,14%) |
| Edad media de las gestantes, años | 30,03±5,3 (14-47) |
| Edad gestacional media al parto, años | 38,97±1,6 (24-42) |
| Tasa de parto prematuro (a < 37 semanas) (b < 32 semanas) | a 7.1% b 1.2% |
| Tasa de cesárea | 20.5% |
| Tasa de recién nacidos con peso ≤ 2.500g | 7.4% |
| Tasa de recién nacidos con peso ≤ 1.000g | 0.34% |
| Número de recién nacidos vivos | 12.622 |
| Número de recién nacidos muertos | 46 |
| Número de interrupción voluntaria del embarazo | 78 |
No ha sido posible realizar la ecografía morfológica en 59 casos (0,47%) y en el 3,3% de las gestantes (412 casos) ha sido necesaria la repetición de esta.
Trescientos veintitrés fetos, 2,5% (2,2-2,7%), presentaban algún tipo de defecto congénito con 78 casos de interrupciones del embarazo (47 por malformación estructural y 31 por cromosomopatía). Ha habido 35 casos de cromosomopatías (prevalencia del 0,2%) y 288 fetos presentaban algún tipo de malformación estructural, prevalencia del 2,3% (2-2,6%). Las malformaciones estructurales más frecuentes han sido las cardiopatías (38,8%), seguida de las renales (25,3%) y de las musculoesqueléticas (12,5%).
Hemos podido realizar una ecocardiografía fetal básica ampliada al 99,2% de las gestantes (12.398 casos). Ha habido 112 casos de cardiopatías congénitas, prevalencia del 0,9% (0,7-1%), de las cuales el 46% (52 casos) son cardiopatías congénitas mayores, prevalencia 0,4% (0,2-0,5%). La cardiopatía congénita mayor más frecuente ha sido la CIV mayor de 3mm (14 casos), seguida del canal auriculoventricular (7 casos). Ha habido un total de 19 casos de cardiopatía congénita conotruncal (tabla 2).
Prevalencia y tasa de diagnóstico prenatal ecográfico de las cardiopatías congénitas mayores y menores
| Total, N (%) | Diagnosticados | No diagnosticados | |
| Malformaciones cardiacas mayores | 52 (46%) | 47 (90,4%) | 5 (9,6%) |
| CIV>3mm | 14 | 13 | 1 |
| Canal auriculoventricular | 7 | 7 | 0 |
| Ventrículo único | 0 | 0 | 0 |
| Atresia tricuspídea con CIV | 0 | 0 | 0 |
| Atresia tricuspídea sin CIV | 1 | 1 | 0 |
| Displasia tricuspídea | 1 | 1 | 0 |
| Anomalía de Ebstein | 0 | 0 | 0 |
| Atresia, estenosis grave pulmonar | 2 | 2 | 0 |
| Ventrículo izquierdo hipoplásico | 2 | 2 | 0 |
| Estenosis aórtica grave | 0 | 0 | 0 |
| Teratología de Fallot | 3 | 3 | 0 |
| Transposición de grandes arterias | 2 | 2 | 0 |
| Truncus arterioso | 6 | 6 | 0 |
| Doble salida de ventrículo derecho | 2 | 2 | 0 |
| Coartación de aorta | 6 | 3 | 3 |
| Interrupción del arco aorta | 0 | 0 | 0 |
| Drenaje venoso anómalo completo | 0 | 0 | 0 |
| Otras (ectopia cordix, tumor cardiaco, miocardiopatía) | 4 | 3 | 1 |
| Anomalía cardiaca compleja:hipoplasia V Izq+canal AV, TGA+CIV+hipoplasia de V Izq | 2 | 2 | 0 |
| Malformaciones cardiacas menores | 60 (54%) | 1 (1,7%) | 59 (98,3%) |
| Comunicación interauricular | 8 | 0 | 8 |
| CIV< 3mm | 41 | 1 | 41 |
| Estenosis pulmonar leve | 8 | 0 | 8 |
| Otras (estenosis, insuficiencias valvulares leves) | 2 | 0 | 2 |
| Total | 112 (100%) | 48 (42,8%) | 64 (57,1%) |
CIV: comunicación interventricular; TGA: transposición de grandes arterias; VCI: vena cava inferior.
Las cardiopatías congénitas han presentado una tasa de asociación a otras malformaciones estructurales del 11,5% (5,6-17,4%), 21% en casos de cardiopatía congénita mayor (9,9-32%), y una tasa de asociación a cromosomopatías del 15,9% (9,1-22,7%) (32,6% para las cardiopatías congénitas mayores (19,8-45,3%) (tabla 3).
Prevalencia de cromosomopatías y malformaciones estructurales de otros sistemas anatómicos asociadas a las cardiopatías congénitas (cardiopatías congénitas mayores y menores)
| Total de cardiopatías congénitas (casos, %) | Malformaciones cardiacas mayores (casos, %) | Malformaciones cardiacas menores (casos, %) | |
| Número total | 112 (100%) | 52 (46%) | 60 (54%) |
| Asociación a otras malformaciones | 13 (11,5%) | 11(21%) | 2(3.2%) |
| Sist. malformativos asociados | SNC 6, renal 3, musculoesquelética 2, otros 4 | SNC 6, renal 3, otros 4 | Musculoesquelética 2 |
| Asociación a cromosomopatías | 18 (15,9%) | 17 (32,6%) | 1 (1,6%) |
| Cromosomopatías asociadas | 11 T21, 3 T18, 3 T13, 1 69 XXX | 10 T21, 3 T18, 3 T13, 1 69 XXX | 1 T21 |
SNC: sistema nervioso central.
Con la evaluación cardiaca fetal básica ampliada, hemos obtenido una sensibilidad para el diagnóstico prenatal de las cardiopatías congénitas en general del 42,8% (33,5-52,5%) y para las cardiopatías congénitas mayores del 90,4% (78,9-96,8%), con una especificidad en ambos casos del 99,9% (99,8-99,9%) (tabla 4). Han nacido sin diagnóstico prenatal 3 casos de coartación de aorta, un caso de CIV > 3mm y un caso de miocardiopatía. Se observó una tasa de falsos positivos del diagnóstico de cardiopatía congénita del 0,07% (0,03-0,09%) sobre el total de gestaciones (9 casos: 6 casos de la CIV, un caso de comunicación interauricular, una sospecha de coartación de aorta y un caso de sospecha de drenaje venoso anómalo).
Sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de la ecocardiografía básica ampliada fetal para el diagnóstico prenatal de las cardiopatías congénitas en general y de las cardiopatías congénitas mayores
| N | Sen | Esp | VP+ | VP– | |
| Total de cardiopatías congénitas | 112 | 42,8%(33,5-52,5%)(48/112) | 99,9%(99,8-99,9%)(12.277/12.286) | 84,2%(74,7-93,6)(48/57) | 99,4%(99,1-99,5%) (12.277/12.341) |
| Cardiopatías congénitas mayores | 52 | 90,4%(78,9-96,8%)(47/52) | 99,9%(99,8-99,9%)(12.344/12.346) | 95,9%(89,9-99,9%)(47/49) | 99,9%(99,8-99,9%)(12.344/12.349) |
Total de ecocardiografía básica ampliada: 12.398 (31 interrupciones voluntarias del embarazo antes de las 20 semanas y 59 casos perdidos).
Esp: especificidad; N: número; Sen: sensibilidad; VP+: valor predictivo positivo; VP–: valor predictivo negativo.
Del total de fetos con cardiopatía congénita, 112, han nacido 84 (66,9-83%), 25 casos, 22,3% (14,6-30%), optaron por la interrupción voluntaria del embarazo y 3 casos han presentado una muerte intrauterina (tabla 5).
Evaluación de las gestaciones con cardiopatías congénitas
| Total de cardiopatías congénitas/cardiopatías congénitas mayores | Interrupciones voluntarias del embarazo en relación con el total de cardiopatías congénitas/en relación con el total de cardiopatías congénitas mayores | Pérdida gestacional intrauterina en relación con el total de cardiopatías congénitas/en relación con el total de cardiopatías congénitas mayores | RN vivos con cardiopatías congénitas/RN vivos con cardiopatías congénitas mayores | ||
| N (%) | 112 (100)/52 (46) | 25 (22,3)/25/52 (48) | 3 (2,6)/3 (5,7) | 84 (75)/24 (46) | |
| Descripción | – | CC asociada a cromosomopatía u otra malformación 17 (68%) | CC aislada 8 (32%)(4 hipoplasia de ventrículo, 2 truncus, 1 canal AV, 1 rabdomioma-E. tuberosa, | 1 CC compleja, 1 Fallot, 1 hipoplasia de VD asociada a malformación del SNC |
Canal AV: canal auriculoventricular; CC: cardiopatía congénita; SNC: sistema nervioso central; VD: ventrículo derecho.
La prevalencia de defectos congénitos en nuestra población (2,5%) es similar a la descrita por los diferentes registros de defectos congénitos para poblaciones de bajo riesgo1. Las malformaciones más prevalentes han sido las cardiacas (0,9%), donde destacamos la incidencia de cardiopatía congénita mayor (0,4%), datos que coinciden con otros estudios en población de bajo riesgo para defectos congénitos2,6,7,13,14,21.
Ha sido prioritario para el programa de cribado prenatal de defectos congénitos la identificación de las cardiopatías congénitas mayores, ya que son las malformaciones estructurales más prevalentes1,2 y además presentan una alta morbimortalidad perinatal4,5,7. Igualmente, queda fuera del objetivo de los programas de cribado prenatal el diagnóstico de las cardiopatías congénitas menores, ya que presentan escasa morbimortalidad perinatal14.
Los factores que más influyen en la capacidad diagnóstica de las cardiopatías congénitas de la ecocardiografía fetal son: población de gestantes a las que se les realiza la ecocardiografía, tipo de exploración y momento en la gestación en que se realiza, tipo de cardiopatía congénita y experiencia del explorador4,5,10.
Aunque existen grupos de riesgo para las cardiopatías congénitas (antecedentes familiares de cardiopatía congénita; enfermedad gestacional: diabetes, lupus, exposición a teratógenos o fármacos; afección fetal: crecimiento intrauterino retardado, oligoamnios, polihidramnios…), la realización de la ecocardiografía fetal selectiva en este grupo de pacientes deja sin identificar la mayoría de las cardiopatías congénitas, ya que el 90% de estas aparecen en población de bajo riesgo4,5,10.
En principio, se pensó que, con una visión de 4 cámaras cardiacas fetales, era suficiente para identificar prenatalmente la mayoría de las cardiopatías congénitas mayores5, pero su aplicación a población de bajo riesgo de forma universal no ha obtenido buenos resultados (la tasa de detección no ha superado el 25% de las cardiopatías congénitas mayores22,23; por ello, se propone ampliar la exploración cardiaca fetal de cribado con la evaluación de los grandes vasos15, ecocardiografía fetal básica ampliada, con la que algunos grupos presentan tasas de diagnóstico para cardiopatía congénita mayores del 60-80%6,8.
Aunque algunas cardiopatías congénitas mayores se pueden identificar en el primer trimestre, es en el segundo trimestre (18-22 semanas) cuando se obtiene una adecuada visión de las estructuras cardiacas para su evaluación y existe un incremento en la capacidad diagnostica entre el primer y segundo trimestre de gestación de más del 25%6.
Otro aspecto que también influye en la capacidad diagnóstica de las cardiopatías congénitas son el tipo de cardiopatía congénita y la experiencia del explorador. Existen cardiopatías congénitas, como la hipoplasia de ventrículo izquierdo, el ventrículo único o la anomalía de Ebstein, en las que la tasa de diagnóstico prenatal de la ecocardiografía es mayor del 50%, pero otras, como la transposición de grandes vasos, la tetralogía de Fallot, el truncus, el retorno venoso anómalo completo, la CIV y la comunicación interauricular, presentan tasas de diagnóstico menores del 20%14,24. También se observan diferencias de más del 30% en la tasa de diagnóstico de cardiopatías congénitas entre grupos con formación específica en ecocardiografía fetal o tras ella y grupos sin formación específica24,25.
Así, actualmente se propone como método de cribado de cardiopatías realizar una exploración básica ampliada a todas las gestantes entre las 18-22 semanas de gestación por personal con formación específica en ecocardiografía fetal4,5,15. Nosotros hemos seguido estas indicaciones y hemos realizado, a todas nuestras gestantes, una exploración básica ampliada, con 5 cortes seriados, entre las semanas 18 y 22 de gestación, centralizado en la unidad de diagnóstico prenatal y realizada por personal con formación específica en ecocardiografía fetal y experiencia de más de 5 años en el diagnóstico prenatal. Hemos obtenido una tasa de diagnóstico prenatal de cardiopatías congénitas mayores al 90,4%, que era nuestro objetivo, y demostramos que las cardiopatías congénitas mayores se pueden identificar de forma prenatal en su gran mayoría. En relación con las cardiopatías congénitas menores hemos obtenido una tasa de diagnóstico prenatal muy baja, pero en estas cardiopatías congénitas, además de presentar escasa repercusión en la vida posnatal, la capacidad diagnóstica de la ecografía prenatal está muy limitada (tasa de diagnóstico menor del 10%)14,24,26.
Otro aspecto destacable de las cardiopatías congénitas en vida prenatal es su alta asociación a cromosomopatías y otras malformaciones congénitas (30%)5,6,21,24,27. Esta asociación incrementa la mortalidad de las cardiopatías congénitas hasta cifras del 70%6,11,25. En nuestra serie, la asociación a cromosomopatías o malformación extracardiaca ha sido menor, del 11,5%, pero si evaluamos esta asociación a cardiopatías congénitas mayores la asociación se eleva hasta el 21%. Por ello, ante la identificación de una cardiopatía congénita, es necesario realizar una adecuada exploración ecográfica del resto de los sistemas morfológicos fetales y la evaluación de un cariotipo fetal18,19, ya que el principal factor pronóstico de las cardiopatías congénitas mayores en vida intrauterina es su asociación o no a otras malformaciones o cromosomopatías6,11,25.
La identificación de las cardiopatías congénitas de forma prenatal consigue: evitar el traslado de las cardiopatías congénitas graves, planificar el nacimiento y el tratamiento precoz, disminuir la necesidad de la ventilación mecánica, utilización de fármacos vasopresores, inotrópicos y prostaglandinas e incluso mejorar la morbimortalidad de algunas cardiopatías congénitas (transposición de grandes arterias, coartación de aorta e hipoplasia de ventrículo izquierdo)26-31. En este aspecto se observa una disminución de la morbimortalidad neonatal cuando los recién nacidos con cardiopatía congénita grave (transposición de grandes vasos, hipoplasia de ventrículo izquierdo), que necesitan cuidados intensivos después del nacimiento, son derivados para nacer en un hospital terciario (hasta el 40% de la mortalidad neonatal inmediata de los recién nacidos que han requerido traslado a un hospital terciario son debido a la presencia de una cardiopatía congénita); igualmente se observa que una adecuada organización de la derivación y un transporte especializado de estos recién nacidos mejora su morbilidad (en un 10-20% de los recién nacidos transportado de forma no especializada se identifica una inestabilidad de la temperatura, hipoglucemia, hipo/hipercapnia). Para una adecuada gestión de la derivación y el transporte de los recién nacidos con cardiopatías se obligatorio tener una adecuada tasa de detección prenatal de las cardiopatías congénitas mayores (nosotros demostramos que esto se puede lograr en más de un 90% de los casos)26,32-35.
Además, el diagnóstico prenatal de las cardiopatías congénitas mayores es una información muy valiosa para la toma de decisión por parte de los padres sobre la evolución de la gestación y la preparación psicológica de estos36,37. En este aspecto, es importante el asesoramiento multidisciplinar de estos casos con la integración de unidades de cardiología infantil y diagnóstico prenatal36,37. Así la identificación de las cardiopatías congénitas mayores de forma prenatal ha cambiado la prevalencia de los distintos tipo de cardiopatías congénitas al nacimiento, e incluso se ha observado una disminución de estas cardiopatías congénitas mayores al nacimiento en un 15%38. En nuestra serie, observamos cómo se ha reducido un 22,3% el nacimiento de fetos con cardiopatías congénitas y principalmente han decidido interrumpir las gestaciones con cardiopatías congénitas muy graves y asociadas a cromosomopatías u otras malformaciones congénitas.
La tasa de falsos positivos de la ecografía en el diagnóstico prenatal de malformaciones estructurales fetales es de un 0,5-0,7%39. Las malformaciones que más frecuentemente presentan falsos positivos son las pielectasias, ventriculomegalia cerebral y quistes abdominales. Las malformaciones cardiacas suponen un 10% de los casos de falsos positivos y principalmente son los casos de defectos de tabique, estenosis moderadas o leves y casos de coartación de aorta los que más comúnmente presenta falsos positivos, ya que muchas de ellas son evolutivas en vida fetal o su diagnóstico prenatal es solamente de sospecha (como es el caso de la coartación de aorta)40. Nuestra tasa de falso positivos de diagnóstico de cardiopatía congénita es del 0,07% (8% del total de cardiopatías) que consideramos muy adecuada y creamos por este motivo pocos casos de ansiedad en los padres.
Consideramos una limitación de nuestro trabajo el que la identificación de las cardiopatías congénitas posnatales se limite a un año del nacimiento y que la identificación de estas se realice de forma clínica y no con ecocardiografía posnatal a todos los recién nacidos; así puede existir un error de no incluir algunas cardiopatías congénitas menores o de presentación clínica tardía. Igualmente, han existido casos de abortos espontáneos, en los cuales la evaluación anatomopatológica es limitada, e igualmente se ha podido no incluir casos de cardiopatías congénitas en nuestra casuística. Estos errores son difíciles de limitar en las series prenatales y los diferentes registros de malformaciones fetales los tienen que asumir. Así muchas veces estos errores nos llevan a presentar prevalencias de defectos congénitos diferentes1,38.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.