Tras estar prácticamente erradicado en Europa, en los últimos 3 años han aparecido miles de casos de sarampión autóctono.
Se describen los casos ocurridos en la zona norte de Madrid (enero-junio de 2011).
Se informa de 22 casos, 18 de ellos agrupados en 2 brotes (2 escuelas infantiles). La tasa de ataque del principal fue del 29%.Todos fueron en pacientes no vacunados (mediana=14 meses). El genotipo predominante fue el D4 (95%). Hubo un 45% de complicaciones y un 45% de ingresos. El Servicio de Salud Pública recomendó aislar a los casos y vacunó anticipadamente a los contactos susceptibles. En los centros sanitarios se estableció un circuito específico para atender a los casos sospechosos. Se ha adelantado la vacunación triple vírica de los 15 a los 12 meses en la Comunidad de Madrid.
El sarampión es una enfermedad re-emergente en Europa. El manejo coordinado entre Salud Pública y los centros asistenciales es fundamental para limitar los brotes.
After being virtually eradicated in Europe, thousands of cases of measles in the population of Spanish origin have appeared in the last 3 years. We describe the cases diagnosed in the north of Madrid between January and June 2011. A total of 22 cases are reported, 18 of them grouped in 2 outbreaks (2 nurseries). The primary attack rate was 29% in the main outbreak. All cases were in unvaccinated patients (median = 14 months). Genotype D4 was predominant (95%). There was a 45% complication rate and 45% were admitted to hospitals. The Public Health Service recommended isolating cases and vaccinating susceptible contacts in advance. Health Centres established a specific protocol to respond to suspected cases. The Measles vaccination has been brought forward from 15 to 12 months in Madrid. Measles is a re-emerging disease in Europe. The coordinated management between public health and health facilities is essential to limiting outbreaks.
El sarampión es una enfermedad altamente contagiosa y con elevada morbimortalidad. Presenta un reservorio exclusivamente humano, y se dispone de una vacuna eficaz, por lo que reúne las condiciones para ser erradicada.
En 1998, la oficina Regional para Europa de la OMS se planteó como objetivo la eliminación del sarampión autóctono en la región europea para el año 2007, basándose en la vacunación sistemática, y estableció unas directrices que permitieron lograr el objetivo en una década1.
La Red de Vigilancia de la Comunidad Europea detectó en 2010 un total 30.337 casos en Europa, con brotes en la mayoría de los países2. Entre enero y junio de 2011 se han registrado en España 2.261 casos, la mayoría de ellos en Andalucía, Cataluña y Madrid3.
Los objetivos del presente trabajo han sido describir y analizar las características epidemiológicas y clínicas de los pacientes con sarampión en los Servicios Territoriales de Salud Pública de la Comunidad de Madrid (STSPCM) 5 y 6 en la primera mitad de 2011.
Material y métodosEstudio observacional prospectivo-retrospectivo, colaborativo multicéntrico.
Caso: todo paciente con fiebre, exantema y a) IgM positiva para sarampión y/o b) PCR positiva para sarampión y/o c) vínculo epidemiológico con caso confirmado.
PoblaciónPacientes diagnosticados de sarampión en los STSP 5 y 6.
Estudio microbiológicoLas muestras (suero, orina y exudado faríngeo) se recogieron en el momento del diagnóstico.
La detección de la IgM frente a sarampión en suero se realizó en el Laboratorio Regional de Salud Pública y en cada hospital mediante técnica de ELISA indirecto (Enzygnost_ Anti-measles Virus IgM and Enzygnost_ Anti-rubella Virus IgM; Siemens, Marburg, Germany).
La PCR en orina y exudado faríngeo (multiplex reserve transcription-PCR, diseñado para diferenciar los virus de sarampión, rubéola y parvovirus B-19) y el tipado de los virus se realizaron en el Centro Nacional de Microbiología (Instituto de Salud Carlos III).
Análisis estadísticoSe tabularon variables cuantitativas y categóricas y se analizaron con el programa SPSS 19. Se muestra la estadística descriptiva mediante medias, medianas en variables cuantitativas y porcentajes.
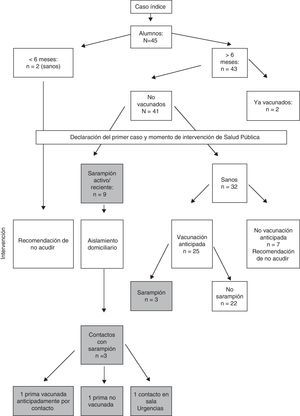
ResultadosLos casos (n=22) se agruparon en torno a 2 brotes principales (tabla 1). El primero fue en una escuela infantil, registrándose 15 casos (12 propios y 3 relacionados). Se sospechó como caso índice un niño procedente de una visita a Cataluña, donde se han detectado brotes recientemente, pero no hubo certeza de cuándo se produjo el contacto. El mismo día que se detectó y comunicó el primer caso de sarampión, el STPS 5 se dirigió a la escuela infantil para proceder a la vacunación anticipada de los niños susceptibles.
Agrupación de casos descritos
| Brote | STSP | E. I. | Número de casos | Período de tiempo | Tasa de ataquea | Casos en adulto vinculados |
| 1 | 5 | A | 12 alumnos+ 3 contactos | 27 febrero-15 marzo | 29% | 1 (padre) |
| 2 | 5 | B | 3 alumnos | 25-28 marzo | 100% | 0 |
| Esporádicos | n=1 en el 5n=3 en el 6 | Ninguno | 4 | 2 abril-6 mayo | No ha lugar | 1 (madre) |
Siglas: STSP: Servicio Territorial de Salud Pública. E.I.: Escuela Infantil.
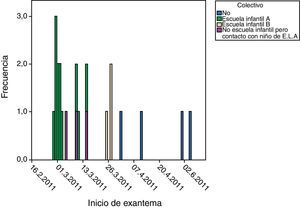
El segundo brote se limitó a 3 casos, por estar el resto de la clase correctamente vacunada. A estos se añaden 4 casos esporádicos sin caso índice conocido. La relación de casos en el tiempo se puede apreciar en la figura 1.
La moda y la mediana de la edad fueron de 14 meses y el rango 8-15 meses (exceptuando 1 paciente inmigrante de 10 años).
Los niños fueron atendidos en los siguientes hospitales: Hospital Universitario (H. U.) Infanta Sofía; 11 niños (50%), H. U. La Paz; 7 niños (31,8%), H. U. Puerta de Hierro; 2 (9%), Hospital Infanta Leonor; 1 (4,5%), H. U. del Niño Jesús; 1 (4,5%). En los pacientes ingresados, la media de ingreso fue 5 días. El ingreso fue motivado por la necesidad de oxígeno en el 70% de los casos. En el resto fue motivado por una estomatitis que impedía la alimentación oral y por afectación del estado general.
Las características clínicas de los pacientes se describen en la tabla 2.
Características clínicas, epidemiológicas y microbiológicas de los enfermos
| Características | n/N total | % |
| Diagnóstico clínico y laboratorio (IgM y PCR +) | 20/22 | 90 |
| Diagnóstico por vínculo | 2/22 | 10 |
| Genotipo: | ||
| D4 | 19/20 | 95 |
| B3 | 1/20 | 5 |
| Fiebre, exantema, catarro | 22/22 | 100 |
| Manchas de Köplik | 11/22 | 50 |
| Linfopenia <1.500/mm3(primeras 48 h tras rash) | 6/16 | 37 |
| Proteína C Reactiva > 70 mg/L | 3/16 | 18 |
| Ingresos | 10/22 | 45 |
| Complicaciones | 10/22 | 45 |
| Laringitis + broncoespasmo | 3 | 13,5 |
| Neumonía atípica | 3 | 13,5 |
| Neumonía típica | 2 | 9 |
| Otitis media | 1 | 4,5 |
| Muguet | 1 | 4,5 |
| Estomatitis grave | 1 | 4,5 |
| Bacteriemia | 1 | 4,5 |
| Necesidad oxígeno | 7 | 32 |
| Fallecimiento | 0 | 0 |
| Antibioterapia | 14/22 | 63,3 |
| Extrahospitalaria-oral | 6 | 27 |
| Hospitalaria-i.v. | 8 | 36 |
Ningún enfermo había recibido la vacuna triple vírica antes del brote. De los niños vacunados anticipadamente por contacto, 6 desarrollaron la enfermedad (4 de ellos en la E.I. A), 3 de ellos como forma muy leve (sarampión modificado).
Hubo un hemocultivo positivo, lo que motivó la prolongación de un ingreso. Finalmente el resultado fue crecimiento de un S. viridans, interpretado como contaminante.
En la figura 2 se explica el árbol de actuaciones en la E. I. A.
DiscusiónSe muestran las características de los casos de sarampión diagnosticados en los STSP 5-6 en la primera mitad del año 2011. Los resultados muestran concordancia con lo que se conoce de esta enfermedad, con algunos detalles que merece la pena resaltar.
Hubo dos brotes principales. El primero en una escuela infantil, registrándose 15 casos (12 propios y 3 relacionados), Se sospechó como caso índice un niño procedente de una visita a Cataluña, donde se han detectado brotes recientemente. El segundo brote se limitó a 3 casos, por estar el resto de la clase correctamente vacunada. A estos se añaden 4 casos esporádicos sin caso índice conocido.
La mediana y la moda de los pacientes ilustran que todos los casos se dieron en una población susceptible sin cobertura vacunal. Los casos en adultos se dieron en una madre inmigrante y un padre no vacunado con la actual triple vírica (en uso desde 1981).
Los niños que enfermaron tras ser inmunizados anticipadamente, ya estaban en fase pre-exantemática cuando recibieron la vacunación, pues el genotipo hallado en sus muestras correspondía al del brote y no al vacunal. El D4 es el más frecuente en los brotes europeos y españoles3,4.
La Comunidad Autónoma de Madrid (CAM), puso en marcha en 2001 un plan estratégico para la eliminación del sarampión autóctono en el año 20055,6. En el período 2001-2005 no hubo en la CAM transmisión autóctona del virus7. En 2006, la confirmación de un brote con 164 casos relacionado con un brote europeo alertó al sistema de vigilancia, lo que permitió la detección rápida de los casos importados y la aplicación precoz de medidas de control. Estas medidas han mantenido en el periodo 2006 a 2010 una incidencia de sarampión muy bajos8,9. Sin embargo, se ha comunicado la existencia en los últimos meses de casos y brotes en diversos lugares de Europa y de España. La aparición de estos brotes se ha relacionado con bolsas de pacientes renuentes a la vacunación sistemática, en concreto 2 tipos de población: un creciente colectivo de padres que desconfían de las vacunas y colectivos marginales, aunque no siempre es fácil identificar dichos colectivos10,11.
La aparición en febrero de 2011 de un primer caso de sarampión en la zona norte de Madrid activó rápidamente un plan de acción por parte del STSP 5, coordinado con los centros de salud y los hospitales de la zona.
El STSP5 de la CAM puso en marcha unas medidas de control epidemiológico: aislamiento domiciliario de casos sospechosos o confirmados y vacunación de individuos susceptibles. Siete niños susceptibles no fueron vacunados por ausencia o falta de autorización. Dos pacientes menores de 6 meses fueron excluidos de la guardería durante el período de posible contagio. Pese a todo, la tasa de ataque llegó hasta casi un tercio de los niños susceptibles.
El brote se puso en conocimiento de los centros sanitarios de la zona, y se reflejó en los correspondientes boletines epidemiológicos. Como última medida, se ha aconsejado adelantar la edad de vacunación a los 12 meses en toda la CAM. En Cataluña también se adelantó la vacunación a los 9 meses en 2009 tras un brote importante.
Dado que las salas de espera de los servicios de urgencias son importantes lugares de transmisión12–14, se establecieron unos circuitos de triage, espera y atención de los casos sospechosos que permitieron el aislamiento de los mismos y el control exhaustivo de los contactos.
Todos nuestros pacientes acudieron con fiebre y exantema morbiliforme. Se objetivaron manchas de Köplik en el 50%, porcentaje más elevado que el reseñado en otras publicaciones15, tal vez debido a la búsqueda más exhaustiva de este signo por los pediatras ante el conocimiento de un brote.
La mayoría de los pacientes tuvieron una proteína C reactiva baja, como corresponde con las infecciones víricas. Los casos más de 70mg/dL se asociaron a complicaciones (estomatitis y neumonía).
Las complicaciones coinciden en porcentaje y tipo con las descritas en otras series.4 El número de ingresos fue mayor que el referido en los textos y en otros estudios12. La mayoría ingresaron por hipoxemia. El resto podría explicarse por un mayor estado de alerta entre los pediatras ante esta infrecuente enfermedad.
Llama la atención el índice de antibioterapia. Algunos pacientes en fase febril pre-exantemática se diagnosticaron de faringoamigdalitis bacteriana. En otros casos los antibióticos se pautaron ante la presencia de complicaciones. Puede que con una mayor experiencia enfrentándose al sarampión, este índice de utilización de antibióticos disminuyera.
El estudio presenta limitaciones, entre las que se cuentan las propias de las series de casos. No se consiguió analítica de todos los pacientes. El número de pacientes no es especialmente significativo en comparación con los brotes que se están dando en Europa2, pero creemos que nuestro estudio tiene el valor de recordar las características de una enfermedad poco común actualmente en la práctica pediátrica.
En resumen, el sarampión se está presentando como una enfermedad re-emergente en toda Europa, lo que obliga a continuar promoviendo la vacunación como medida más efectiva para evitar casos nuevos.
Los centros sanitarios y las escuelas juegan un importante papel en la transmisión, debido a la mayor agregación de contactos susceptibles.
A nivel asistencial, es importante la coordinación con el STSP para permitir el rápido control de los brotes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.