La infección aguda por VRS en lactantes se puede asociar a alteraciones hidroelectrolíticas con variable repercusión clínica1–5. Presentamos un lactante afectado de bronquiolitis aguda VRS positivo que presentó clínica de cianosis e hipotonía generalizada y en el que los resultados analíticos condujeron a la sospecha diagnóstica de una patología poco frecuente que se puede asociar a la bronquiolitis.
Lactante niño de 7 semanas de edad que acude a urgencias por tos y mucosidad nasal de 3 días, sin fiebre. En las últimas 12 h se encuentra más decaído y con rechazo de las tomas. Presenta episodio de cianosis peribucal, hipotonía axial con hipertonía de extremidades, mirada fija y desconexión del medio, de menos de 1 minuto de duración. No movimientos tónico-clónicos ni relajación de esfínteres. Repite cuadro similar hasta en 4 ocasiones, asociando caída de SatO2 hasta 70% y precisando reanimación con bolsa autoinflable. Se orienta el cuadro como crisis de apnea en paciente con bronquiolitis.
Como antecedentes destaca prematuridad de 31-1 semanas de edad gestacional, que precisó ingreso en la unidad neonatal durante 32 días, presentando síndrome de dificultad respiratoria tipo 1 y otras patologías propias de la prematuridad con resolución posterior sin secuelas. Fue administrada dosis de palivizumab, según últimas recomendaciones de la SEN6.
En la exploración física destacamos: peso 2.800 g (p-18), longitud 49cm (p38), percentiles calculados según la edad corregida (8 días); T.ª 36,5°C, FC 165 lpm, PA 95/60, FR 70rpm, SatO2 100% y con FiO2 30%. Aceptable estado general, normohidratado y normocoloreado. No edemas. Auscultación cardíaca: normal. Auscultación respiratoria: leve hipoventilación bilateral, espiración alargada con subcrepitantes húmedos bibasales sin sibilancias. Taquipnea sin otros signos de dificultad respiratoria. Hipoactivo pero hiperreactivo a estímulos con movimientos de hiperextensión de las 4 extremidades y del tronco. No fija la mirada. Pupilas isocóricas pero poco reactivas. Reflejos osteotendinosos exaltados, simétricos.
En la gasometría capilar de urgencias destaca Na de 115mmol/l y acidosis respiratoria con pH 7,26 y PCO2 67,6. Hemograma normal y bioquímica en la que se confirma hiponatremia con Na 117mmol/l,K 5,5mmol/l, Ca 8,7mg/dl, creatinina 0,28mg/dl y urea 18mg/dl. Osmolalidad en plasma 234 mOsm/kg. Coagulación normal. Sedimento de orina: densidad < 1.005, pH 6,5, resto normal. Iones en orina: Na 5mmol/l, K 4mmol/l, creatinina 1.19mg/dl, osmolalidad orina 62 mOsm/kg. Radiografía de tórax: pequeñas atelectasias laminares e hiperinsuflación.
Tras el diagnóstico de convulsiones secundarias a hiponatremia severa ingresa en la UCIP, donde se pauta corrección rápida de la hiponatremia con suero salino hipertónico 3%, hasta conseguir una natremia > 125mmol/l. Tras la corrección inicial de los niveles de sodio presenta mejoría neurológica evidente, con desaparición de la hipotonía.
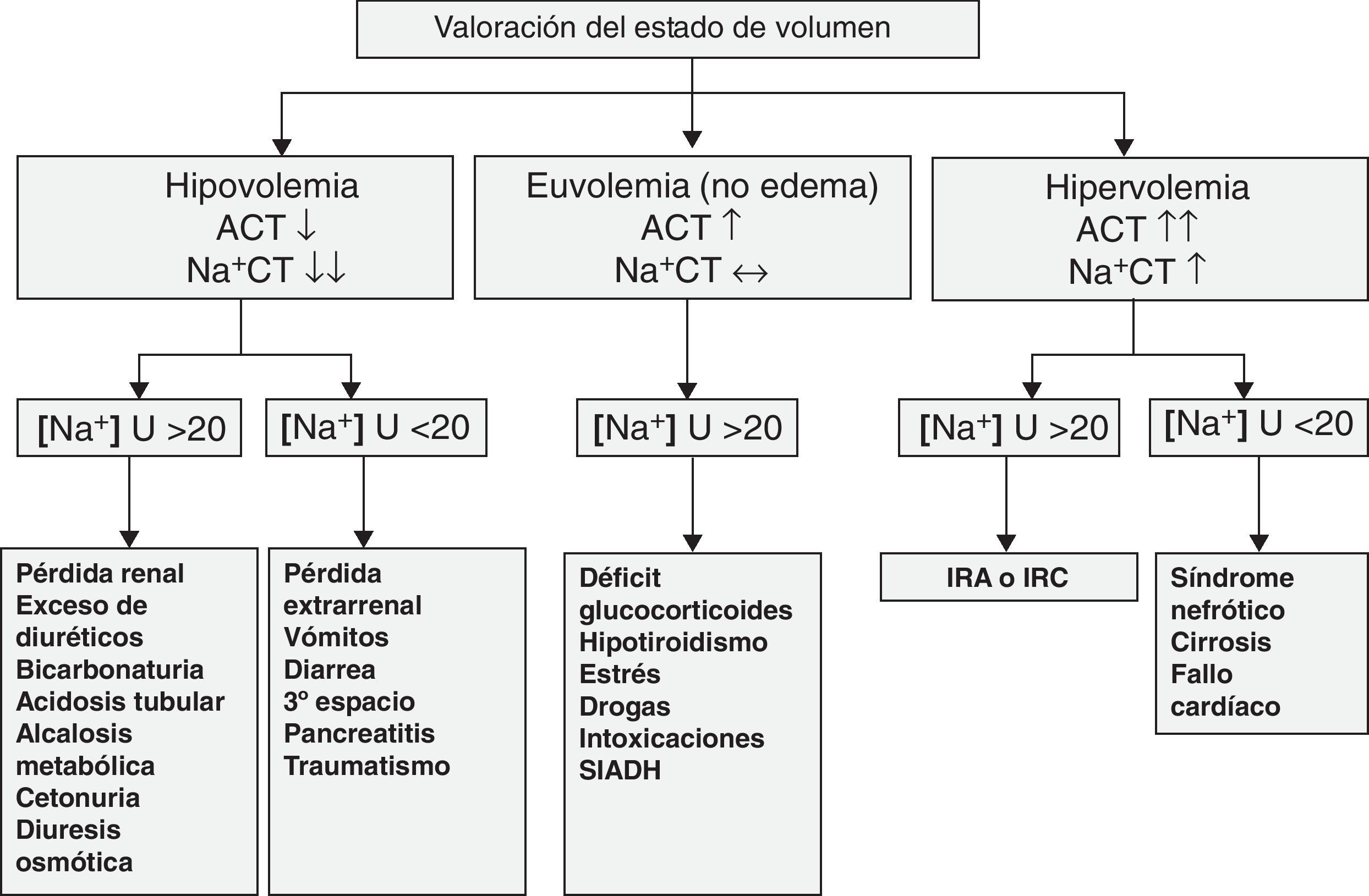
Ante un paciente con hiponatremia severa, sin signos de deshidratación ni edemas, se plantea el diagnóstico diferencial entre diversas entidades (fig. 1), por lo que se amplía estudio analítico con hormonas tiroideas, ACTH, cortisol, 17-OH progesterona y renina que son normales. Descartado el déficit de glucocorticoides, el hipotiroidismo y la intoxicación por exceso de agua, se orienta el caso como secreción inadecuada de hormona antidiurética (SIADH) en contexto de bronquiolitis.
La asociación de SIADH con bronquiolitis VRS positivo y con cuadros de convulsiones secundarias a hiponatremia en este contexto se ha descrito en múltiples series1–3. Se promulga la hipótesis de que la hiperinsuflación pulmonar durante procesos infecciosos como la bronquiolitis o la neumonía causa hipovolemia a nivel pulmonar, estimulándose la secreción de ADH a nivel central4.
En nuestro caso, la SIADH mantenida provoca hiponatremia dilucional e hipervolemia con una osmolalidad plasmática baja (234 mOsm/kg). En un paciente con función renal normal la baja osmolalidad persistente se compensa con una disminución de la excreción fraccional de sodio y aumento de la excreción renal de agua5. Esto explicaría que nuestro paciente presentara una orina muy diluida con una osmolalidad urinaria de 62 mOsm/kg, densidad < 1.005 y Na de 5mmol/l, dificultando el diagnóstico de SIADH.
En cualquier paciente con infección pulmonar grave es de crucial importancia la monitorización de la natremia y en caso de precisar fluidoterapia intravenosa será preferible la utilización de suero glucosalino 1/3. Mencionar también que la inmunoprofilaxis con palivizumab no exime de la infección por VRS pero se ha mostrado coste-efectiva en pacientes prematuros de 32 a 35 semanas con 2 factores de riesgo mayores6, como es el caso de nuestro paciente.
El caso presentado muestra la importancia de descartar alteraciones electrolíticas ante cualquier lactante con infección pulmonar grave, especialmente si presenta clínica neurológica, y resaltar la rara pero posible asociación de la SIADH con la bronquiolitis.


![Diagnóstico diferencial de hiponatremia. ACT: agua corporal total; Na+CT: sodio corporal total; [Na+]U: concentración urinaria de sodio. Diagnóstico diferencial de hiponatremia. ACT: agua corporal total; Na+CT: sodio corporal total; [Na+]U: concentración urinaria de sodio.](https://static.elsevier.es/multimedia/16954033/0000007700000004/v1_201304302116/S1695403312001774/v1_201304302116/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w95erwEulN6Tmh1xJpRhO+VE=)


