Introducción
Durante los primeros 6 meses de vida el lactante se puede alimentar exclusivamente con leche materna, o en su defecto con una leche infantil, y sus necesidades nutricionales están totalmente cubiertas. A partir de los 6 meses la leche materna no es suficiente para satisfacer los requerimientos nutricionales de los lactantes y los niños de corta edad tiene un mayor riesgo de desarrollar un estado nutricional inadecuado. Por ello, como recomendación general, se deben dar aportes suplementarios de otros alimentos. La alimentación complementaria está constituida por todos aquellos alimentos que toma el lactante, distintos de la leche de su madre. Entre éstos se encuentran los zumos, las papillas de cereales, los purés de verduras, las carnes, los pescados, etc. 1-5.
Es en esta etapa donde se inicia la adquisición de los hábitos alimentarios, que luego se establecerán como definitivos entre los 2 y 3 años de vida, en mayor o menor medida, y que serán difíciles de modificar. Por tanto, es fundamental que desde los primeros momentos de la alimentación complementaria se adquieran unos buenos hábitos que proporcionen una buena educación alimentaria del niño, lo cual redundará en un mejor estado nutricional, con efectos beneficiosos para la salud en general.
Los alimentos complementarios son a menudo de una calidad nutricional inferior a la leche materna. Además, en numerosas ocasiones se ofrecen en edades demasiado tempranas o con demasiada frecuencia lo que contribuye al desplazamiento de la leche materna. Por otra parte, la capacidad gástrica limita la cantidad de alimento que un lactante o niño de corta edad puede consumir durante cada comida 4,5. En consecuencia estos niños necesitan que su cuidador, con el consejo pediátrico adecuado, seleccione y ofrezca alimentos apropiados al niño en cantidad y calidad suficientes.
El comité de consulta de la Organización Mundial de la Salud (OMS), conjuntamente con el Fondo Internacional de las Naciones Unidas de Ayuda a la Infancia (UNICEF), revisó las recomendaciones para la alimentación complementaria en el año 1998 sobre la base de los requerimientos de energía y de nutrientes 5. Asumiendo una media razonable de alimentación al pecho, no se propusieron cambios importantes en los requerimientos de energía y de nutrientes a partir de la alimentación complementaria ya que no existía información científica y empírica suficientemente robusta para justificar cambios en las recomendaciones. Se propuso entonces que, asumiendo una dieta con una densidad energética de 0,8 kcal/g y una ingesta de leche materna relativamente baja, los lactantes de 6-8 meses debieran recibir 2 o 3 comidas al día como alimentación complementaria, los lactantes de 9-11 meses 3 o 4 comidas y los niños de 12-24 meses 3 o 4 comidas con la posibilidad de incluir algún snack o alimento entre comidas siempre que fuese de carácter nutritivo.
En los últimos años, tanto el Food and Nutrition Board (FNB) del Instituto Americano de Medicina como los Comités conjuntos de la OMS/Food and Agriculture Organization (FAO)/United Nations University (UNU) han dictado nuevas normas para los requerimientos de energía y proteínas de la población humana incluidos los lactantes y los niños de corta edad basados en nuevas y relevantes informaciones científicas 2,6,7. Así mismo, en Estados Unidos se han publicado unas normas de alimentación para lactantes y niños de corta edad hasta los 2 años de vida cuyo principal objetivo es proporcionar una guía práctica a los padres y cuidadores de los niños para asegurar un crecimiento adecuado y un patrón de hábitos de vida saludables 3.
Por otra parte, en las últimas 2 décadas se ha producido un incremento constante de la incidencia de sobrepeso y obesidad en la población española, principalmente en la población infantil, llegándose a estimar que este problema ya afecta a alrededor de un tercio de los niños y adolescentes españoles, por lo que se puede considerar que la obesidad infantil se ha convertido en un problema pediátrico de máxima actualidad 8-10. Así, el inicio temprano de una estrategia preventiva de la obesidad y de sus comorbilidades asociadas durante la lactancia parece conveniente.
La Agencia Española de Seguridad Alimentaria (AESA) del Ministerio de Sanidad y Consumo ha publicado la estrategia NAOS (nutrición, actividad física y prevención de la obesidad) para la prevención de enfermedades crónicas relacionadas con la nutrición y la actividad física en la población española con el fin de sensibilizar a toda la población sobre este problema y con la propuesta de acciones concretas que involucran a todos los sectores 11. Esta estrategia es aplicable a toda la población, a partir de niños de 2 años, que consumen los alimentos propios de la familia. Entre sus objetivos destaca la conveniencia de ofrecer guías alimentarias en cuya elaboración hayan participado los principales expertos nacionales en la materia y que sirvan de referencia para la promoción de una alimentación saludable. No obstante la estrategia NAOS no es aplicable a los lactantes y niños de corta edad.
Estudios recientes indican que, al menos en parte, el aumento de prevalencia de obesidad en la infancia puede relacionarse con la ingesta inadecuada de determinados nutrientes en etapas tempranas de la vida, especialmente de energía y de proteínas 12,13. Los lactantes alimentados con fórmulas lácteas ingieren más energía y proteínas que los alimentados al pecho de forma exclusiva y una posible explicación es que la alimentación temprana al seno materno puede afectar de forma permanente el apetito 14. Además, la duración de la alimentación al pecho se asocia con una reducción progresiva de la prevalencia de sobrepeso e incluso de obesidad en la edad escolar 13. Lucas et al 15 han publicado que los lactantes alimentados con fórmula tiene concentraciones más elevadas de insulina que los alimentados al pecho, lo que puede estimular la acumulación de grasa y afectar el desarrollo temprano de los adipocitos. Así mismo, en estudios longitudinales se ha observado una relación directa entre la ingesta de proteína dietética a la edad de 10 meses con el índice de masa corporal (IMC) y la distribución de grasa posteriormente en la infancia 12.
En ese sentido, las recomendaciones recientes de la FAO/OMS para ingestas de energía y de proteínas, y los nuevos estándares de crecimiento para los niños de 0-5 años indican que las recomendaciones de energía para los niños de corta edad han sobreestimado las necesidades y las tablas de crecimiento OMS basadas en el National Center for Health Statistics (NCHS) 1977 promueven una ganancia exagerada de peso 2,7.
El objetivo del presente trabajo es establecer una serie de recomendaciones de utilidad práctica para el pediatra en lo que se refiere a la alimentación complementaria del lactante lo cual debe redundar en un mejor estado de salud de la población infantil.
Recomendaciones de energía y nutrientes específicas para la alimentación complementaria
A continuación se exponen una serie de aspectos fundamentales relativos a las necesidades de nutrientes del lactante a partir de los 6 meses de vida en niños lactados al pecho de forma exclusiva o a partir de los 4 meses si están recibiendo leche infantil o alimentación mixta.
Energía
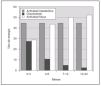
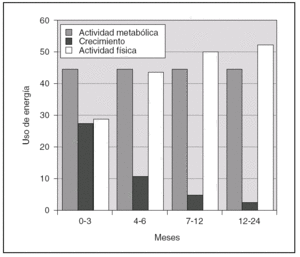
Los alimentos deben proporcionar un nivel de energía que compense el gasto de la actividad física, que contribuya al desarrollo normal y que permita la formación de los tejidos en un buen estado de salud. La energía necesaria para el crecimiento, expresada como porcentaje de las necesidades totales de energía, disminuye del 35 % a la edad de un mes hasta al 3 % a los 12 meses y permanece baja hasta la pubertad 16 (fig. 1).
Figura 1. Utilización energética en los lactantes para la actividad metabólica, el crecimiento y la actividad física. Adaptada de Fomon y Bell 16.
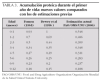
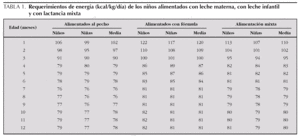
Recientemente la FAO/OMS ha publicado las nuevas recomendaciones de energía para el hombre, incluidas las necesidades para lactantes y niños de corta edad 2. La tabla 1 resume dichas necesidades para niños, niñas y población global. Los datos de esta tabla están basados en los cálculos a partir de los análisis de regresión lineal del gasto energético total por peso corporal, más los requerimientos necesarios derivados de la acumulación energética en los tejidos durante el crecimiento, utilizando la siguiente ecuación:
Energía (Mj/d) = 0,416 + 0,371 × Peso corporal
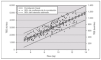
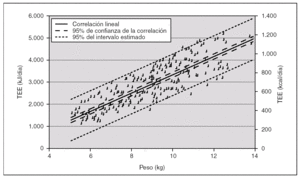
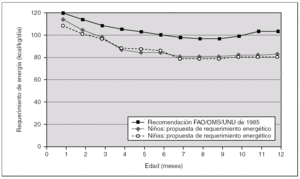
La figura 2 indica la correlación entre el peso corporal y los requerimientos energéticos con los intervalos de confianza para la correlación y para las estimaciones de energía en lactantes y niños de corta edad hasta los 24 meses. Como puede observarse en la tabla 2 y en la figura 3 las estimaciones de los requerimientos de energía han disminuido sensiblemente para los lactantes y niños de corta edad respecto al informe FAO/OMS/UNU de 1985 17.
Figura 2. Correlación entre el peso corporal y los requerimientos energéticos con los intervalos de confianza para la correlación y para las estimaciones de energía para niños de hasta 2 años. De FAO Food and Nutrition Technical Report Series 1. Human energy requirements. Report of a Joint FAO/WHO/ UNU Expert Consultation, Rome 2004.
Figura 3. Comparación de las recomendaciones de energía actuales con las del informe de la FAO/OMS/UNU de 1985.
Proteínas
Las proteínas corporales se encuentran distribuidas en todos los tejidos, pero cuantitativamente están presentes principalmente en el tejido muscular (43 % del total de las proteínas corporales) y en los huesos (25 % del total de las proteínas son colágeno), hallándose así mismo en cantidades significativas en otras zonas, como en el tracto gastrointestinal.
El nivel de recambio de las proteínas es muy rápido. En los adultos, la mitad de las proteínas del organismo se recambian cada 3 meses (3 g/kg peso/día) mientras que en los recién nacidos es de alrededor del doble (6,9 g/kg peso/día). Cuanto mayor es la velocidad de crecimiento de la masa magra en relación al peso corporal más rápido es el recambio de las proteínas y mayor es la necesidad relativa de aminoácidos esenciales. No obstante, el exceso de ingesta proteica más allá de lo necesario para permitir un crecimiento y desarrollo adecuados no sólo no condiciona un crecimiento mayor sino que supone un esfuerzo innecesario a determinados órganos clave en el control de la homeostasis nitrogenada, como el hígado y el riñón, y como anteriormente se ha indicado, el exceso de ingesta proteica en las primeras etapas de la vida podría inducir obesidad en etapas posteriores de la vida 12,13.
Debe tenerse en cuenta la calidad de las proteínas, por lo que es muy importante satisfacer las necesidades de aminoácidos esenciales. Durante los primeros 6 meses, la leche materna o la leche infantil es la principal fuente de proteínas y en el transcurso del primer año debe seguir manteniendo su importancia como fuente proteica, recomendándose ingestas de 500-700 ml/día.
Durante el primer año de vida, el contenido de proteínas del organismo aumenta del 11 al 15 % mientras que el peso corporal aumenta unos 7 kg. Al igual que sucede con la energía, las necesidades de proteínas por kilogramo de peso decrecen con la edad, aunque las necesidades diarias de proteínas aumentan debido a que el lactante está creciendo 17.
Los requerimientos de proteínas de los lactantes y de los niños de corta edad pueden definirse como la ingesta mínima que permite mantener el equilibrio nitrogenado con una composición corporal adecuada en un estado de equilibrio energético y actividad física moderada, más las necesidades asociadas a la acumulación en los tejidos consistentes con un buen estado de salud. En la práctica todos los informes internacionales previos se han basado en resultados obtenidos con lactantes alimentados al pecho y con adultos, con interpolaciones para edades intermedias. Este fue el caso del informe de la FAO/OMS/ UNU de 1985 en el que se adoptó un método de cálculo factorial para la estimación de las necesidades de proteínas de los lactantes y de los niños de corta edad 17. La asunción se hace basándose en que durante los primeros 6 meses de vida la leche materna provee las suficientes proteínas para permitir un crecimiento adecuado 18. No obstante, los propios miembros del Comité de Expertos de 1985, más tarde han asumido errores de sobreestimación de las necesidades de proteína para los lactantes y niños de corta edad.
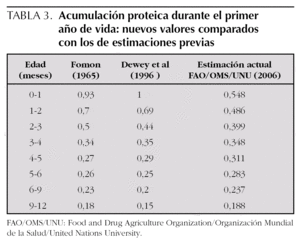
Existe una base de datos muy limitada sobre el balance nitrogenado en lactantes y niños, con sólo un estudio de balance multipunto que incluye niños de 9 a 17 meses de edad 19-22. Por ello, no se conocen con exactitud las necesidades de proteínas en los lactantes, dadas las dificultades de realizar estudios en este período de la vida sobre pérdidas de nitrógeno fecal, la acumulación tisular de proteína y las necesidades nitrogenadas de mantenimiento. Fomon et al 23 publicaron en 1965 en lactantes de 4-6 meses un valor de 0,49 para las pérdidas de nitrógeno fecal. En la mayoría de los estudios realizados, el nitrógeno fecal varía poco con la ingesta y supone un 15 % de ésta. Por otra parte, el nitrógeno excretado por orina se mantiene prácticamente constante en un rango de ingesta de 0,8 a 3 g proteína/kg/día, indicando que el valor biológico aparente de las proteínas de la leche humana se acerca al 100 %. En relación a la acumulación tisular de proteína, la disponibilidad de nuevas estimaciones de las proporciones para lactantes y niños de 6 meses a 18 años, conjuntamente con la información sobre la composición de aminoácidos de la proteína corporal total, ha permitido una mejora sensible en la estimación de los requerimientos de proteína y de aminoácidos indispensables durante el crecimiento 19. La tabla 3 compara los valores de acumulación proteica tisular actuales con los publicados anteriormente y utilizados por la OMS para el informe de requerimientos proteicos de 1985 2,7.
Las recomendaciones de ingesta proteica para los niños de ambos sexos desde 0,5 a 2 años publicados por el comité conjunto de la FAO/OMS/UNU aparecen en la tabla 4 7. En cada caso se muestran los valores de seguridad del informe de la OMS de 1985 para su comparación con los actuales de manera que puedan identificarse claramente las diferencias. Los nuevos valores son comparables pero uniformemente más bajos, especialmente hasta los 2 años de vida. Aunque los requerimientos de proteína descienden muy rápidamente hasta los 2 años, posteriormente el descenso hacia el adulto es muy pequeño. Así mismo, las recomendaciones del Instituto de Medicina de la Academia Nacional de Ciencias de Estados Unidos aparecen en la tabla 5 6.
Cuando se introduce la alimentación complementaria, el lactante ingiere una cantidad de proteínas importante procedente de las papillas de cereales y de las carnes, y más adelante de los pescados. Todo ello, sumado al aporte de proteínas procedente de la leche de continuación, tiene como resultado un aporte proteico excesivo para sus necesidades, tal como se ha puesto en evidencia en numerosos estudios realizados a nivel nacional e internacional 24-27. Así mismo, en la actualidad se está planteando el hecho de que una ingesta excesiva de proteínas en los primeros años de vida puede conducir a la aparición de obesidad en el futuro, habiéndose publicado ya algunos trabajos sobre este aspecto 12,28,29. Por ello, sería muy adecuado que tanto las leches de continuación como los diferentes preparados a base carnes y pescados rebajasen su aporte de proteínas con el fin de que la dieta del lactante fuese más ajustada a sus necesidades.
Requerimientos de aminoácidos para niños mayores de 6 meses
El informe de la OMS de 1985 identificó los requerimientos de aminoácidos para niños mayores de 6 meses y para niños en la edad preescolar y escolar. Sin embargo, en él se comentaba la naturaleza de la información disponible y la limitación de los datos ofrecidos 17. Consideraciones posteriores sobre la evaluación de la calidad proteica se publicaron en un informe de la FAO/OMS en 1991 30. Los valores publicados para los niños en edad preescolar se adoptaron como la base de un patrón de puntuación para la digestibilidad de la proteína corregida para todas las demás edades, hasta tanto se dispusieran de metodologías más adecuadas. No obstante, estos valores para niños en edad preescolar son difíciles de interpretar debido a la falta de información detallada en origen. En ausencia de valores seguros se ha sugerido adoptar el método de cálculo factorial derivado de estudios realizados con aminoácidos de cadena ramificada marcados con isótopos estables 18.
El método factorial, basado en los dos componentes del requerimiento proteico, es decir mantenimiento y crecimiento, se ha utilizado para estimar los requerimientos de aminoácidos en los niños, asumiendo que: a) el patrón de requerimiento de aminoácidos para los lactantes y los niños de corta edad es el mismo que el de los adultos, y b) que el patrón de requerimientos de aminoácidos está determinado por la composición corporal. En la tabla 6 se muestran los nuevos valores de requerimientos de aminoácidos para niños de 1 a 2 años comparados con los valores previos de 1985 recomendados por la FAO/OMS/UNU. La comparación muestra que los nuevos valores representan alrededor del 73 % de los publicados en 1985.
Grasas
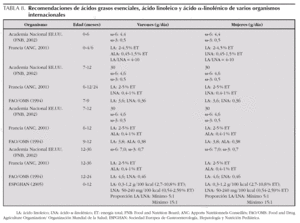
Las grasas representan la principal contribución del aporte total de energía en los primeros meses de vida pero a partir de los 6 meses decrece su contribución a favor de los hidratos de carbono. Así, las grasas de la leche materna proporcionan el 45-55 % de la energía total mientras que en los adultos su contribución debe ser de alrededor del 30-35 %, por lo que en el transcurso de los primeros 2 años de vida se deberá adecuar el aporte de grasas hasta llegar a los niveles recomendados para el adulto. Por otro lado, también hay que asegurar el aporte de los ácidos grasos esenciales: linoleico y a -linolénico. Además, como ambos ácidos grasos compiten por las mismas enzimas en las reacciones de desaturación y elongación, también es conveniente que haya un buen equilibrio entre los ácidos grasos ω-3 y ω-6.
En la Conferencia de Consenso sobre Lípidos en Pediatría se señalaba que para cubrir el 30-35 % de la energía total en forma de grasa, la distribución de los ácidos grasos debe ser la siguiente: 10 % del total como aporte de ácidos grasos saturados, 10-20 % como ácidos grasos monoinsaturados y 7-10 % como ácidos grasos poliinsaturados, con una relación ω -6/ω -3 comprendida entre 5 y 15. Así mismo se señalaba que era preferible utilizar el aceite de oliva en todas las preparaciones culinarias 31.
La tabla 7 indica las recomendaciones de ingesta de grasa para los lactantes y niños de corta edad de varios organismos internacionales. Así mismo, la tabla 8 indica las recomendaciones de ingesta de ácidos grasos esenciales y poliinsaturados para dichos grupos de niños.
Las siguientes recomendaciones que asume el Comité de Nutrición de la AEP están basadas en informes internacionales y nacionales de diferentes organismos internacionales:
1.Durante los primeros 4-6 meses de vida la grasa total de la dieta debería contribuir al 40-60 % de la energía necesaria para el crecimiento y la deposición de grasa tisular. Desde los 6 meses hasta los 3 años de edad la ingesta de grasa debe reducirse gradualmente, dependiendo de la actividad física del niño, hasta 35 % de la energía a los 2-3 años, y no reducir hasta el 30 % hasta finalizar el crecimiento.
2.Los esfuerzos en promoción de la salud para la población general enfatizan la importancia de limitar la ingesta de grasas totales y saturadas para prevenir las enfermedades crónicas relacionadas con la nutrición (enfermedad cardiovascular, obesidad, diabetes tipo 2 y algunos tipos de cáncer). Esto ha llevado a la reducción de la ingesta de grasa en algunas poblaciones de niños hasta el 28-30 % de la energía entre 6 y 12 meses. Sin embargo, es necesario señalar que están bien documentados los efectos adversos de dietas con contenido bajo en grasa (25 % de la energía) en los niños de corta edad. Únicamente puede ser recomendable la disminución de la grasa saturada, pero no de la grasa total, en los niños de familias con evidencias de dislipidemia debida a elevados niveles de lipoproteínas de baja densidad (LDL)-colesterol o triglicéridos y siempre bajo control médico.
3.La grasa total de la dieta debería de suministrar a los niños al menos 3-4,5 % de la energía como ácido linoleico y 0,5 % como ácido α -linolénico para satisfacer los requerimientos de ácidos grasos esenciales (AGE). Las ingestas elevadas de AGE no ofrecen ninguna ventaja adicional y sí generan riesgos potenciales tales como una menor síntesis endógena de ácidos grasos poliinsaturados de cadena larga, necesarios para el crecimiento y desarrollo de todos los tejidos, especialmente del sistema nervioso, y un exceso de generación de radicales libres derivados de la peroxidación lipídica. La ingesta de ácido linoleico (LA) y de otros ácidos grasos poliinsaturados de la serie ω -6 debe de limitarse al 10 % de la energía de la dieta y la ingesta de ácidos grasos poliinsaturados (AGPI) totales al 15 %. Después de 2 años la composición de la grasa de la dieta debe parecerse a la del adulto con el objetivo de reducir el riesgo de enfermedades crónicas. Los ácidos grasos saturados deberían limitarse a menos del 10 % de la energía, los ácidos grasos trans deben evitarse, los AGPI deben contribuir hasta el 6-10 % de la energía y el resto de la energía derivada debe de proceder de los ácidos grasos monoinsaturados. No hay necesidad de limitar o restringir la ingesta de grasa en los niños activos.
Hidratos de carbono
Los hidratos de carbono van adquiriendo cada vez más protagonismo en la infancia a medida que la alimentación complementaria se va diversificando, debido al aumento global de las necesidades de energía, como se ha comentado con anterioridad. Durante los primeros 6 meses de vida el niño ingiere lactosa de forma mayoritaria, pero a partir de los 4-6 meses con la incorporación a la alimentación complementaria, empieza a ingerir otros hidratos de carbono tanto simples como complejos.
Un aspecto importante que se debe considerar es la utilización de azúcares refinados, como la sacarosa, glucosa, fructosa, etc., en la alimentación infantil. En muchas ocasiones la adición de azúcares (monosacáridos y disacáridos) responde a criterios organolépticos, para disminuir la acidez de determinadas frutas, y/o tecnológicos, si bien desde el punto de vista nutricional no es necesaria su adición puesto que los hidratos de carbono naturalmente presentes en los alimentos ya cubren las necesidades de dicho nutriente. Por otro lado, como no hay restricciones ni limitaciones metabólicas en la digestión y el metabolismo de los hidratos de carbono de los lactantes sanos, habrá que buscar una solución de compromiso que satisfaga tanto los aspectos organolépticos y tecnológicos como nutricionales.
El aporte de altos niveles de azúcares tiene los siguientes efectos:
1.Producen un aumento rápido del nivel de glucosa en sangre y de la secreción de insulina. A largo plazo también se ha observado su contribución a la caries dental y a la obesidad.
2.La utilización de alimentos azucarados puede acostumbrar a los lactantes a los sabores dulces, con la consiguiente repercusión negativa que puede tener a largo plazo por su influencia sobre el desarrollo de la obesidad.
En algunos países se suele sustituir el aporte de sacarosa por el de fructosa, si bien hay que tener en cuenta que los efectos de la fructosa tanto organolépticos como metabólicos son similares a los de la sacarosa, por lo que no se justifica nutricionalmente efectuar dicha sustitución.
Fibra alimentaria
La fibra alimentaria o dietética se define como el grupo de sustancias de la dieta que no son digeridas por las enzimas humanas del tracto gastrointestinal, por lo que llegan prácticamente intactas al intestino grueso. Este concepto engloba a los componentes de la pared celular de los vegetales, como celulosas, hemicelulosas y lignina, y a otros polisacáridos presentes en las plantas como las gomas, mucílagos, celulosas modificadas, oligosacáridos y pectinas, que son comestibles y resistentes a la digestión. Actualmente, también se consideran parte de la fibra dietética a los almidones resistentes al proceso digestivo.
Durante los primeros 6 meses de vida el lactante alimentado al pecho ingiere una cantidad nada despreciable de oligosacáridos y glicoconjugados (glicanos) de naturaleza diversa y compleja presentes en la leche materna, en su mayor parte no digestibles, debido a la presencia de enlaces glicosídicos de tipo β1-3 y β1-4. La mayor parte de ellos son derivados neutros, aminados, o ácidos de la 29 y 39 -fucosil lactosa 32. Estos compuestos actúan como falsos receptores de bacterias y virus, y parecen estimular el sistema inmunológico intestinal, protegiendo al niño frente a la agresión de diversos microorganismos 33,34. Estos compuestos son típicos de la leche materna y no se encuentran presentes ni en las fórmulas lácteas ni en la alimentación complementaria, actuando como verdaderos prebióticos, es decir favoreciendo el desarrollo de bacterias intestinales grampositivas anaerobias, especialmente bifidobacterias 35. Los oligosacáridos, si bien son componentes no digestibles en sentido estricto no se consideran fibra ya que su origen es animal y su composición es muy diferente de los polisacáridos y de la lignina, componentes característicos de los productos vegetales no digestibles.
Durante el primer año de vida hay muy pocos estudios que traten sobre las necesidades de fibra para el lactante ya que, si por un lado presentan efectos beneficiosos para la salud, como su efecto sobre el vaciado gástrico y la saciedad, su efecto laxante y sus efectos positivos sobre los niveles de glucosa y colesterol en sangre, también hay que tener en cuenta otros aspectos tales como que las fibras insolubles de los cereales integrales son resistentes a la fermentación colónica y pueden ser irritantes para el intestino del lactante, o la presencia de fitatos y oxalatos que conjuntamente con las fibras interfieren en la absorción de elementos minerales tales como el calcio, hierro, magnesio, cinc, etc.
Por este motivo, la Academia Americana de Pediatría señala que no hay necesidad de añadir fibra durante el primer año de vida 36,37 y las ingestas dietéticas de referencia DRI (dietary reference intakes) de Estados Unidos no determinan cantidad alguna para este período 6. Una estrategia adecuada consiste en introducir, de forma progresiva en la dieta sólida del niño, frutas y verduras variadas, así como cereales fáciles de digerir siendo la fibra consumida equilibrada entre soluble e insoluble (25 y 75 %, respectivamente). En cualquier caso, parece prudente que las cantidades de fibra procedentes del aporte de los cereales, frutas y verduras no sobrepasen los 5 g/día hasta el año de vida, con especial atención a la calidad de la fibra, suprimiendo o limitando la celulosa y hemicelulosa que se hallan en las capas externas de los cereales o en la piel de las frutas y verduras, y controlando así mismo los niveles de oxalatos y fitatos.
A partir del año puede ser válida la fórmula de cálculo de los requerimientos que se utiliza para los niños mayores, es decir, el requerimiento de fibra es como mínimo "edad + 5" sin sobrepasar los niveles de "edad + 10".
Agua
Los requerimientos totales de agua están determinados por las pérdidas de agua, el agua necesaria para el crecimiento y los solutos procedentes de la dieta. Las pérdidas de agua por evaporación en el lactante suponen más del 60 % del aporte de agua necesario para mantener la homeostasis, mientras que en los adultos es del 40-50 %. Fomon 38 estimó que las pérdidas de agua por evaporación son de alrededor de 210 ml/día en el primer mes y de 500 ml/día al año de edad. Así mismo, las pérdidas de agua por evaporación aumentan con la fiebre y con la temperatura ambiente.
Durante el crecimiento se requiere una cantidad de agua adicional, ya que es necesaria como constituyente de los tejidos y para aumentar el volumen de los fluidos corporales. Sin embargo, estas necesidades son muy pequeñas, estimándose en alrededor de 10-12 ml/kg/día. Por otro lado, cabe señalar que por sus características el lactante tiene un mayor riesgo de sufrir deshidratación que el adulto con el agravante de que no es capaz de comunicar su sensación de sed.
Por todo ello, los lactantes necesitan más agua por kilogramo de peso corporal que los adultos. Además, dado que alrededor del 55 % del agua se encuentra en el compartimento extracelular, al revés de lo que sucede en los adultos, y a que sus riñones son todavía inmaduros, el lactante es muy sensible a cualquier desequilibrio en el balance de agua.
Los requerimientos de agua aumentan en la infancia desde aproximadamente 0,6 l hasta 1,7 l en los niños escolares. Dado que los niños experimentan un crecimiento rápido, en ocasiones las necesidades de agua se expresan en función de la masa corporal. Por otra parte hay que señalar que las necesidades mínimas diarias de agua dependen de la dieta, del ambiente y del nivel de actividad física 39. En relación a todo lo anteriormente señalado, y teniendo en cuenta que las necesidades de agua son proporcionales a la ingesta energética, el Instituto de Medicina de la Academia de Ciencias de Estados Unidos ha indicado que la ingesta de agua debe ser de 0,6 l para los lactantes entre 0 y 6 meses de 0,8 l para los lactantes y de 1,3 l para los niños entre 1 y 3 años 6.
Sodio
El sodio es un nutriente esencial que interviene en varias funciones fisiológicas, como en el mantenimiento de los líquidos extracelulares, regulación de la osmolaridad, control del volumen de los compartimentos de agua corporal y mantenimiento de una presión sanguínea normal. Así mismo, desempeña un papel fundamental en el equilibrio ácido-base. Pero, para cubrir todas estas funciones es necesario sólo una pequeña cantidad de sodio procedente de la dieta.
La principal fuente de sodio en los alimentos preparados tanto industrialmente como en los de elaboración casera, es la adición de sal, utilizada por razones organolépticas y con fines tecnológicos.
Se han publicado diversos trabajos que indican que una ingesta excesiva de sodio en la infancia temprana puede programar el desarrollo de una presión arterial más elevada en las etapas posteriores de la vida, especialmente en los niños genéticamente predispuestos a padecer hipertensión, y que deberían identificarse mediante los antecedentes familiares, existiendo una serie de hipótesis convincentes desde un punto de vista biológico:
1.La presión arterial de los lactantes puede elevarse por un alto aporte de sodio a través de mecanismos similares a los de los adultos, por lo que este diferencial en la presión arterial se puede mantener en las etapas posteriores de la vida, con un mayor riesgo de hipertensión en la edad adulta 40.
2.La exposición posnatal a altos niveles de sodio puede causar un daño en los riñones que puede afectar a la capacidad de manejo de la sensibilidad a la sal y provocar una elevación de la presión arterial en la edad adulta 41.
3.La preferencia por determinados alimentos y/o la sensibilidad a los sabores salados puede estar programado in utero o en la etapa posnatal temprana, y puede estar influida por la exposición al sodio en esta etapa. Si esta preferencia persiste en el transcurso del tiempo, eventualmente puede aumentar el riesgo de hipertensión 42.
Aunque hayan muchos factores involucrados en la asociación entre el aporte temprano de sodio y la presión arterial en el adulto, el último informe del Comité Científico Consultivo sobre Nutrición de Gran Bretaña apunta que esta asociación cobra cada vez más fuerza 43.
Otro aspecto que hay que tener en cuenta es el desarrollo del sentido del gusto de los lactantes por el sabor salado. Varios estudios han señalado que, en los lactantes, el sabor salado es apreciado como neutro y que los modelos adultos de preferencia por el sabor salado no aparecen hasta los 2 años de edad 42,44,45. La preferencia por el sabor salado puede ser modificado por la experiencia individual y esto es consistente con los estudios que han mostrado que los cambios introducidos en el consumo alimentario de sodio son seguidos por los cambios en la aceptación de la sal 46.
Todos estos resultados muestran que, incluso en los lactantes pequeños, la experiencia previa con un nivel de sal determinado en los alimentos conduce a la habituación, aceptación y preferencia por este nivel. Estas preferencias desarrolladas en el primer año de vida por los sabores salados pueden tener efectos a largo plazo. Por ello, es muy importante que los alimentos administrados en la alimentación complementaria tengan un nivel muy bajo en sodio, incluso en el caso de que pueda parecer que sea necesario añadir sal para el sabor del adulto.
Las recomendaciones sobre las necesidades de sodio del Instituto de Medicina de la Academia Nacional de Estados Unidos aparecen en la tabla 9. Las ingestas recomendadas de sodio, y también de cloro, están basadas en las denominadas ingestas adecuadas que reflejan la ingesta media calculada principalmente a partir de la composición de la leche materna en los lactantes de 0 a 6 meses, en los que se asume un volumen ingerido de 0,78 l/día, y a partir de una combinación de leche materna (0,6 l/día) y alimentos complementarios para los lactantes en el segundo semestre de vida.
Hierro
En el primer año de vida se triplica el peso y debería doblarse el contenido de hierro corporal. A partir de los 4 meses los requerimientos de hierro aumentan 0,78 mg/día debido al rápido crecimiento y las reservas disminuyen a niveles patológicos si las necesidades no son cubiertas con hierro de la dieta. En los recién nacidos de bajo peso al disponer de unos depósitos de hierro menores al nacer y al ser mayores los requerimientos (mayor velocidad de crecimiento), la predisposición a la carencia de hierro será mayor y los cambios en la hemoglobina y reservas más acentuados.
Las recomendaciones actuales de ingesta de hierro en los niños de 6 a 12 meses ascienden a 11 mg/día mientras que en los niños de 1 a 3 años son de 7 mg/día 47 que se alcanza fácilmente con una dieta variada que contenga carne, hígado y pescado, pero es difícil de conseguir con dietas vegetarianas, admitiéndose una cantidad máxima de 40 mg/día.
La alimentación complementaria debe contribuir conjuntamente con la leche materna o las fórmulas infantiles a determinar un buen estado nutricional de hierro en el lactante y en el niño de corta edad. Las fórmulas deben de aportar entre 1 y 2 mg de hierro por 100 kcal. Sorprendentemente el Comité de Nutrición de la ESPGHAN recomienda en su informe de 2005 sobre composición de fórmulas infantiles un aporte de hierro de 0,3-1,3 mg/ 100 kcal, aunque clarifica que en poblaciones de riesgo de deficiencia los contenidos de este mineral deberían ser superiores a 0,3 mg/100 kcal y recomendadas a nivel nacional 48. En el caso de los cereales y papillas se deben suplementar con hierro siguiendo las indicaciones de las disposiciones europeas. Actualmente se están desarrollando nuevas fuentes dietéticas de hierro, tales como fumarato ferroso y bisglicinato ferroso, que permiten una mayor biodisponibilidad de hierro. En cualquier caso, el uso de nuevas fuentes de hierro en la alimentación complementaria de los lactantes tiene que estar previamente avalado por la legislación que tiene que autorizar su uso específico por motivos de seguridad alimentaria.
Cobre
Diversos organismos internacionales han establecido ingestas recomendadas de cobre. Las recomendaciones más recientes son las publicadas en el año 2001 por el Instituto de Medicina de Estados Unidos 47. La ingesta adecuada de cobre según el Instituto de Medicina es de 200 μg diarios para los lactantes de 0-6 meses de edad, de 220 μg entre los 7 a 12 meses y de 340 μg entre 1 a 3 años.
El estado nutricional del cobre durante la vida fetal depende del balance entre los elevados requerimientos debido al rápido crecimiento y el transporte placentario. El feto acumula cobre a una velocidad de 50 μg/kg/día, principalmente durante la segunda mitad de la gestación. Aproximadamente 50 % de este es acumulado en el hígado. El hecho que el cobre se acumula principalmente durante el tercer trimestre de gestación, explica el hecho que la deficiencia de cobre sea más frecuente en el recién nacido pretérmino. La mayor velocidad de incremento ponderal de los niños de pretérmino aumenta el riesgo de experimentar una deficiencia de cobre. Por esta razón las fórmulas lácteas para los niños de pretérmino tienen una concentración de cobre más alta que las fórmulas para niños de término 49.
Después del nacimiento la concentración del cobre cae apreciablemente, debido a que la dieta inicial no es capaz de suplir los requerimientos impuestos por el rápido crecimiento de este período. Esta situación es más pronunciada en los niños alimentados con leche de vaca, la que presenta un menor contenido de cobre y más baja absorción que la leche humana. Por esta razón las fórmulas infantiles están enriquecidas con cobre. El contenido de cobre en las fórmulas infantiles varía dependiendo de las necesidades del niño (término o pretérmino). La Food and Drug Administration de Estados Unidos, el Codex Alimentarius y la Academia Americana de Pediatría recomiendan una especificación mínima de cobre para las fórmulas infantiles de 0,6 μg de cobre/kcal, mientras que la ESPGHAN recomienda un contenido de 35-80 μg/ 100 kcal 48. Así mismo, los alimentos complementarios deben contribuir a asegurar una ingesta adecuada de cobre por lo que su contenido debería ser similar al de las fórmulas lácteas de continuación.
Cinc
En las primeras etapas de la edad pediátrica la lactancia materna permite mantener una adecuada nutrición de cinc. Esto está demostrado por la ausencia de signos clínicos de deficiencia de cinc así como por las concentraciones de cinc. La leche materna madura tiene un contenido en torno a los 2 mg/l, lo cual implica un consumo en torno a los 1,5 mg/día con unos 750 ml de leche materna; asumiendo una absorción cercana al 40 % tenemos alrededor de 600 μg de cinc absorbido. Esta cantidad es suficiente para cubrir los 100 μg/kg/día requeridos metabólicamente durante el primer semestre de vida; una lactancia materna exclusiva más allá de los 6 meses puede ser un factor de riesgo de deficiencia de cinc 49.
En edades posteriores, otras condiciones de riesgo para una deficiencia de cinc son: un bajo consumo de proteína, unida a la alta ingestión de fitatos. En la misma línea, las dietas vegetarianas sin una adecuada orientación dietética son un factor de riesgo de deficiencia de cinc. Por todo ello, sería recomendable que los alimentos complementarios tuviesen un nivel de cinc similar al aportado por las fórmulas de continuación.
Los requerimientos de cinc propuestos hasta ahora han tenido la dificultad de no disponer aún con un marcador de deficiencia que sea sensible y específico. Esto determina que exista cierta variabilidad en las sugerencias de requerimientos y recomendaciones dadas por diversos organismos internacionales. Un comité de expertos convocado por la OMS propuso que las recomendaciones debían basarse en los requerimientos metabólicos de cada edad, a lo que se agrega un factor dado por la interferencia de los fitatos en su absorción 50. Estas recomendaciones (límites inferiores de consumo de cinc) se ajustaban para dietas con baja biodisponibilidad de cinc (contenido de fitatos > 15 mg/día), mediana biodisponibilidad (10-15 mg de fitatos/día) y alta biodisponibilidad (< 15 mg de fitatos/día). Es así como para las recomendaciones mínimas de consumo de cinc propuestas para dietas infantiles con baja biodisponibilidad son 7,9 mg/día para 1-3 años.
Otros elementos minerales y vitaminas
El FNB de la Academia de Ciencias de Estados Unidos ha publicado recientemente los requerimientos de minerales y de vitaminas para la población humana con indicación de las necesidades para los lactantes y niños de corta edad 47,51-53. Por otra parte, la ESPGHAN en 2005 ha recomendado la composición de minerales y vitaminas para las fórmulas infantiles 48. Los documentos publicados por ambas entidades y referenciados en el presente informe constituyen una referencia adecuada en relación a la alimentación complementaria.
Recomendaciones para los alimentos elaborados a base de cereales y alimentos infantiles para lactantes y niños de corta edad (papillas de cereales y alimentos elaborados en tarritos)
En España, en la actualidad rige la Reglamentación Técnico-Sanitaria específica de los alimentos elaborados a base de cereales y alimentos infantiles para lactantes y niños de corta edad, transposición de la Directiva de la Unión Europea 54-57. Sin embargo, teniendo en cuenta los nuevos conocimientos sobre los requerimientos nutricionales de los lactantes y niños de corta edad señalados en los apartados anteriores sería conveniente efectuar una serie de consideraciones adicionales, que se indican a continuación para los siguientes grupos de productos.
* Papillas de cereales sin leche
Valor energético: 90-120 kcal/100 ml (papilla reconstituida)
Proteínas: 6-11 % (4-6 meses) 6-14,5 % (> 6 meses)
Azúcares añadidos: < 15 % (4-6 meses) < 20 % (> 6 meses)
* Papillas de cereales con leche
Valor energético: 90-120 kcal/100 ml (papilla reconstituida)
Azúcares añadidos: < 15 %
* Alimentos elaborados a base de frutas
Azúcares añadidos: < 10 % energía
* Tarritos de carnes y pescados con verduras
Valor energético: < 80 kcal/100 g
Proteínas: si la carne, el pollo, el pescado u otra fuente tradicional de proteína aparece designado en el listado de ingredientes del producto, pero no en primer lugar, el contenido en proteínas debería situarse entre 2,2 y 4 g/100 kcal
Grasas: utilización preferente de aceites vegetales que suministren una proporción mayoritaria de ácidos grasos monoinsaturados, así como cantidades adecuadas de ácidos grasos esenciales de las series ω-6 y ω-3 (ver apartado de requerimientos de grasas)
Sodio: < 100 mg/100 kcal y 100 g (4-6 meses) < 120 mg/100 kcal y 100 g (6-12 meses) < 200 mg/100 kcal y 100 g (> 12 meses)
En gran medida, las recomendaciones de ingesta de nutrientes para los lactantes están basadas en las de los niños alimentados exclusivamente con lactancia materna; sin embargo, para demostrar que dichas recomendaciones son adecuadas se deberían hacer estudios en lactantes sanos alimentados con lactancia materna exclusiva y en los que se haya estudiado su crecimiento, parámetros bioquímicos nutricionales y parámetros funcionales (p. ej., la función inmune). Al introducir la alimentación complementaria se pierde el modelo ideal a seguir, de ahí que las recomendaciones de nutrientes vayan cambiando con el tiempo, de acuerdo con los nuevos datos científicos que se obtienen y publican progresivamente. El pediatra debe pues saber que las cifras que se han recomendado de aporte de macronutrientes y micronutrientes en este documento pueden irse modificando conforme nuevas investigaciones vayan aportando nuevos datos.
Guías para la alimentación complementaria
La FAO/OMS ha recomendado una serie de principios básicos que deben servir como guía de alimentación complementaria para los lactantes alimentados al pecho de forma exclusiva 4,58 y que los autores de esta revisión han adaptado para el caso de España.
1.Duración de la lactancia y edad de comienzo para la introducción de la alimentación complementaria. El comienzo de la alimentación complementaria debe iniciarse a los 6 meses mientras se continúa lactando al pecho a demanda, pudiendo alcanzar ésta los 2 años. No obstante, en los niños alimentados con leche infantil o lactancia mixta, la alimentación complementaria debe iniciarse entre los 4 y 6 meses de edad.
2.Alimentación responsable. La práctica de la alimentación responsable debe aplicar los principios del cuidado psicosocial. Específicamente los niños deben ser alimentados directamente por los cuidadores y, cuando son más grandes y comienzan a comer solos, la asistencia de los cuidadores debe continuar, siendo sensibles tanto a las situaciones de hambre como de saciedad. Así mismo, hay que alimentarlos de forma pausada y pacientemente, estimulándolos a que coman pero sin forzarlos. Si los niños rechazan muchos de los alimentos ofrecidos, es necesario experimentar con diferentes combinaciones de alimentos, texturas y métodos de estimulación. Además, hay que minimizar las distracciones durante las comidas si el niño pierde el interés rápidamente y recordar que los períodos de alimentación son períodos de aprendizaje y de cariño que se establecen inicialmente con el contacto visual y hablándole mientras el niño come.
3.Seguridad e higiene en la preparación y manipulación de los alimentos complementarios. Es necesario practicar una buena higiene y un manejo adecuado de los alimentos por los cuidadores. Así, es necesario lavar las manos de los niños y de los cuidadores antes de la preparación y comida de los alimentos, almacenar los alimentos de forma segura y servirlos inmediatamente después de la preparación, utilizar utensilios limpios para preparar y servir los alimentos y evitar el uso de biberones que son difíciles de limpiar.
4.Cantidad necesaria de alimento complementario. Comenzar la alimentación complementaria a partir de los 4-6 meses y aumentar la cantidad de forma progresiva conforme el niño avanza en edad. En los países desarrollados, como es el caso de España, se recomienda una ingesta de 130, 310 y 580 kcal/día a los 4-8, 9-11 y 12-23 meses, respectivamente, debido a las diferencias en la ingesta de leche materna que suele disminuir de manera muy pronunciada a partir de los 4-6 meses, dado que muchas mujeres han de incorporarse legalmente al trabajo tras un período de 16 semanas de baja laboral por maternidad.
5.Consistencia de los alimentos. Hay que aumentar gradualmente la consistencia de los alimentos conforme el niño se va haciendo más mayor, adaptándose a sus requerimientos y habilidades. Los niños pueden tomar alimentos en forma de purés, machacados y alimentos semisólidos a partir de los 6 meses y usualmente a los 8 meses pueden tomar alimentos sólidos con sus propias manos (finger foods). Alrededor de los 12 meses los niños pueden tomar los mismos alimentos que el resto de la familia, teniendo en cuenta la necesidad de que los niños consuman alimentos energéticamente densos tal y como se comenta más adelante. Además, es necesario evitar que los alimentos causen daño al niño por su forma o consistencia, llegando incluso a obstruir la tráquea; por ejemplo, frutos secos, uvas, aceitunas, zanahorias, etc.
6.Frecuencia de consumo y densidad energética. Aumentar el número de veces que el niño es alimentado con alimentos complementarios conforme va aumentando la edad. El número de veces depende de la densidad energética y de las cantidades habituales consumidas en cada comida. Para la mayoría de los niños alimentados al pecho se pueden dar 2 a 3 comidas diarias entre 6 y 8 meses de edad, 3 a 4 veces entre 9 y 11 meses y 3 o 4 en los niños de 12 a 24 meses. Si la densidad energética de los preparados es baja, o el niño no es alimentado al pecho se pueden requerir comidas más frecuentes.
7.Contenido de nutrientes de los alimentos complementarios. Hay que seleccionar una cierta variedad de alimentos para satisfacer los requerimientos nutricionales. Patatas, cereales, verduras, carne, pescado y huevos deben tomarse de forma frecuente. Además las dietas deben de suministrar un adecuado contenido de grasa. Las dietas vegetarianas estrictas no pueden satisfacer las necesidades de nutrientes en estas edades a menos que se consuman suplementos específicos. Por otra parte, hay que evitar las bebidas con bajo valor energético tales como té, café, infusiones, bebidas azucaradas y carbonatadas, procurando que la cantidad de zumos de fruta consumidos no desplacen la ingesta de alimentos más ricos en nutrientes.
8.Utilización de suplementos vitamínicos y minerales. La ingesta variada de alimentos hace usualmente innecesaria la utilización de alimentos fortificados. Sin embargo, en algunas poblaciones pueden ser necesarios. El pediatra debe valorar la utilización de alimentos fortificados cuando exista riesgo de ingesta inadecuada de vitaminas o minerales. Es especialmente importante la vitamina D dado el incremento del raquitismo bioquímico y también clínico en los países desarrollados; por ello el Comité de Nutrición de la American Academy of Pediatrics (AAP) recomienda la suplementación con 200 U de vitamina D para lactantes que ingieren menos de 500 ml/día de leche materna o de fórmula 59.
9.Alimentación complementaria durante la enfermedad. Aumentar la ingesta de fluidos durante la enfermedad, incluyendo la alimentación al pecho más frecuente y estimular al niño para que tome alimentos de consistencia blanda, variados, apetitosos y, especialmente, aquellos por los que manifieste predilección.
10.Uso de alimentos complementarios procesados por la industria alimentaria listos para el consumo. Los alimentos procesados y fortificados desempeñan un papel fundamental en el suministro adecuado de nutrientes a los lactantes y niños de corta edad, sobre todo en poblaciones de sociedades eminentemente urbanas y sometidas a grandes cambios sociales en donde la disponibilidad de preparación de alimentos complementarios a partir de alimentos frescos es, a veces, escasa. Estos alimentos se fabrican siguiendo las normas estrictas de la Unión Europea para este tipo de productos entre los que se encuentran los cereales y alimentos homogeneizados.
Comité de Nutrición de la AEP
L. Suárez Cortina (Coordinadora), J. Aranceta Bartrina, A. Gil Hernández, R.A. Lama More, M. Martín Mateos, V. Martínez Suárez, P. Pavón y R. Uauy Dagach.
Correspondencia: Prof. A. Gil Hernández.
Departamento de Bioquímica y Biología Molecular II.
Facultad de Farmacia. Universidad de Granada.
Campus de Cartuja. 18071 Granada. España.
Correo electrónico: agil@ugr.es
Recibido en junio de 2006. Aceptado para su publicación en julio de 2006.