Las conductas suicidas y las autolesiones están aumentando en niños y adolescentes. Las autolesiones no suicidas suponen un método disfuncional de regulación emocional. Es importante aprender a distinguirlas de las conductas suicidas.
Material y métodosRevisión narrativa de la situación actual sobre suicidio y autolesiones en España. Estudio descriptivo conductas suicidas en urgencias pediátricas.
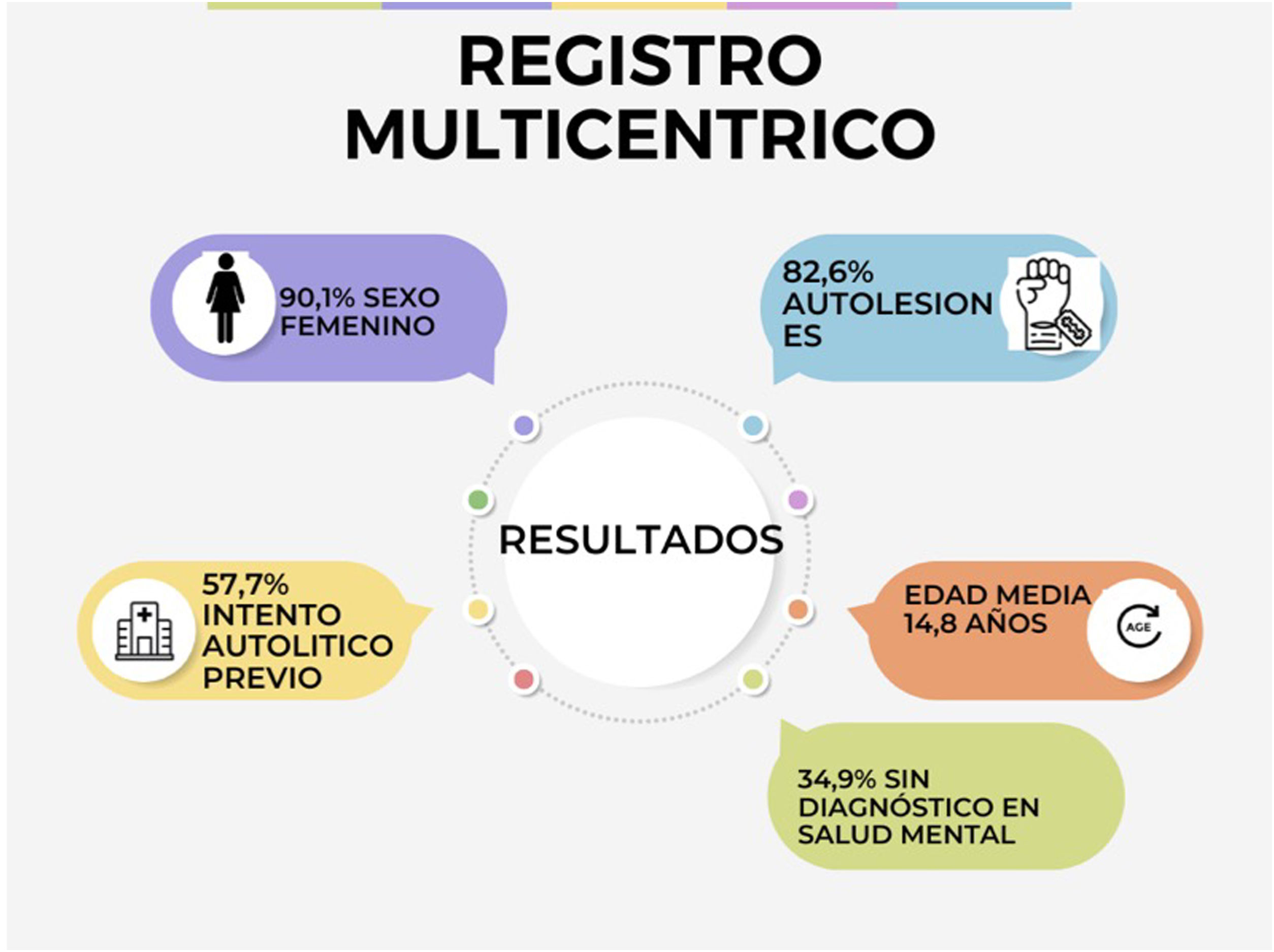
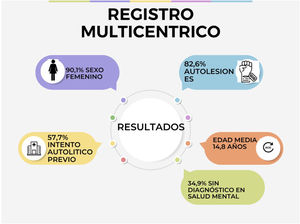
ResultadosEn un estudio multicéntrico de la Sociedad Española de Urgencias Pediátricas (SEUP) se analizaron las consultas por salud mental (marzo-2019 a marzo-2020 y marzo-2020 a marzo-2021), encontrándose un aumento del 122% del diagnóstico «intoxicación no accidental por fármacos» y del 56% en «suicidio/intento de suicidio/ideación autolítica». En otro análisis prospectivo, se registraron 281 tentativas, siendo el perfil de paciente: sexo femenino (90,1%), 14,8 años, el 34,9% sin diagnóstico psiquiátrico previo, el 57,7% con conductas suicidas anteriormente. La presencia de trastornos psiquiátricos, en especial de depresión, y de intentos previos, son los factores de riesgo más implicados en la conducta suicida, aunque existen otros de índole diversa (familiares, personales o sociales). Los pediatras deben estar formados para atender consultas sobre suicidio, y adquirir habilidades para realizar una entrevista con actitud de apoyo y empatía. En España los planes de prevención de suicidio son heterogéneos y no existe un plan nacional de prevención del suicidio.
ConclusionesSe deben reforzar los recursos de atención primaria, hospitalaria y de salud mental de la población pediátrica. Los centros escolares y la formación en psiquiatría infantil y adolescente para médicos y enfermeras resultan cruciales en la prevención del suicidio en niños y adolescentes.
Suicidal behavior and self-harm are increasing in children and adolescents. Non-suicidal self-harm are a dysfunctional method of emotional regulation, and it must be distinguished from suicidal behaviors.
MethodsNarrative review of the current situation on suicide and self-harm in Spain. Descriptive study of suicidal behaviors in pediatric emergencies.
ResultsMental health consultations were analyzed (March-2019 to March-2020 and March-2020 to March-2021) in a multicentric study of the Spanish Society of Pediatric Emergencies (SEUP), finding a 122% increase of the diagnosis of «non-accidental drug intoxication» and 56% of «suicide/suicide attempt/suicidal ideation». In another prospective analysis, 281 attempts were recorded, with the patient profile being: female (90.1%), 14.8 years old, 34.9% without previous psychiatric diagnosis; 57.7% with previous suicidal behavior. The presence of psychiatric disorders, especially depression, and previous attempts, are the best-known risk factors for suicidal behavior, although other factors are involved (family, personal or social). Pediatricians should be trained to deal with questions about suicide and acquire the skills to conduct an interview with a supportive and empathetic attitude. In Spain, suicide prevention plans are heterogeneous among communities, and there is not a unified national suicide prevention plan.
ConclusionsPrimary, hospital and mental health care resources for pediatric population should be strengthened to prevent suicidal behaviors. Specific training for school staff, and child and adolescent psychiatry training for pediatricians and nurses are crucial in the prevention of suicide in children and adolescent population.
A lo largo de los últimos años, y en especial desde que se inició la pandemia por SARS-CoV-2, se está haciendo evidente un deterioro en la salud mental de los niños y adolescentes. De forma destacada, los adolescentes están presentando más síntomas depresivos, autolesiones y conductas suicidas. La situación resulta alarmante, y se ha convertido en una cuestión muy importante de salud pública, especialmente tras el inicio de la pandemia por SARS-CoV-21–3. En el año 2020, la Fundación de Atención de Niños y Adolescentes en riesgo (ANAR) atendió un 145% más de llamadas de menores con ideas o intentos de suicidio, y un 180% más de autolesiones con respecto a los 2 años previos3.
En el año 2020, se suicidaron en España 14 niños menores de 15 años, el doble que el año anterior, y esta tendencia está empeorando4. Entre el grupo de jóvenes de 15 a 29 años, el suicidio es ya la segunda causa de fallecimiento, solo superada por los tumores malignos4–6. Este incremento tanto en el número de suicidios consumados como de conductas suicidas, principalmente mediante ingesta voluntaria de tóxicos2,3,7,8, ya había sido constatado desde el año 20107.
Más allá de los datos, la conducta suicida se acompaña asimismo de un gran impacto y de una estigmatización importante, incluso una discriminación que empeora y complica su abordaje y prevención. Las autolesiones y conductas suicidas acompañantes repercuten a corto y largo plazo, no solo en la vida de las personas afectadas, sino también en su entorno familiar y social. Por todo ello, la incorporación de nuevas herramientas en la práctica clínica que permitan una detección precoz es muy necesaria. Además, el tratamiento debe ser integral, y las intervenciones deben incorporar un enfoque comunitario de salud pública, en el que se incluyan estrategias de prevención primaria, secundaria y terciaria9. Los pediatras suponen uno de los grupos de profesionales implicados en este proceso, y para ello es fundamental que cuenten con la formación suficiente.
Autolesiones e intentos de suicidioLas autolesiones son conductas auto-infligidas con la intención de realizarse algún daño físico. No en todos los casos esta conducta se asocia a ideación o intención suicida. Estas 2 entidades pueden ocurrir en la misma persona a la vez o en diferentes tiempos. Es crucial que los profesionales sepan distinguir entre las autolesiones no suicidas (ANS) y las conductas suicidas, por lo que deben recibir la formación adecuada, siendo fundamental no evitar dialogar y comunicarse en torno a este tipo de ideas9.
Las ANS se definen como cualquier comportamiento que se realiza de modo intencionado, autodirigido, sin intencionalidad suicida, y que causa destrucción de la superficie corporal10 (tabla 1). Además de cortes en la piel, que es el método más frecuente, también puede tratarse de mordeduras, quemaduras, rascado o roce en exceso, golpes u otras formas de hacerse daño a uno mismo, sin intención de acabar con la propia vida. Se atribuye la realización de estas lesiones a un mecanismo de alivio o disminución de sentimientos negativos, forma de autocastigo o necesidad de refuerzo social positivo11,12. Todas estas situaciones merecen ser valoradas, tratando de conseguir que el adolescente se sienta comprendido, sin juzgar ni criticar. A continuación, se exponen algunos ejemplos:
- •
Alivio o disminución de sentimientos negativos: ante la sensación de angustia o ansiedad intensa, los pacientes sienten que la realización de ANS «sustituye» el dolor emocional por el dolor físico.
- •
Forma de autocastigo: cuando se sienten culpables, las ANS les compensa estas ideas de culpabilidad.
- •
Necesidad de refuerzo social positivo: con el objetivo de que se generen cambios a su alrededor, los pacientes se realizan ANS para distraer la atención de otras situaciones o evitarlas cuando no las pueden afrontar (p. ej., no quieren ir al colegio y de este modo no les obligarán), o que alguna persona les dedique más atención (p. ej., tras una ruptura sentimental, o si sienten que sus padres no les atienden).
Criterios de autolesiones sin finalidad suicida propuestos en DSM-5
| A | En al menos 5 días del último año, el individuo se ha infligido intencionadamente lesiones en la superficie corporal del tipo que suelen producir sangrado, hematoma o dolor (p. ej., cortar, quemar, pinchar, golpear, frotar en exceso), con la expectativa de que la lesión solo conllevará un daño físico leve o moderado (es decir, no hay intención suicida)Nota: La ausencia de intención suicida o bien ha sido expresada por el individuo, o bien puede inferirse de la realización repetida por parte del individuo de comportamientos que sabe, o ha aprendido, que no es probable que tengan como resultado la muerte |
| B | El individuo realiza los comportamientos autolesivos con una o más de las siguientes expectativas:1. Para aliviar un sentimiento o estado cognitivo negativo2. Para resolver una dificultad interpersonal3. Para inducir un estado de sentimientos positivosNota: El alivio o respuesta deseados se experimentan durante o poco después de la autolesión, y el individuo puede presentar patrones de comportamiento que sugieren una dependencia de realizarlos repetidamente |
| C | Las autolesiones intencionadas se asocian con al menos una de las siguientes:1. Dificultades interpersonales o sentimientos o pensamientos negativos tales como la depresión, la ansiedad, la tensión, el enfado, el sufrimiento generalizado o la autocrítica, que tienen lugar en el período inmediatamente anterior al acto autolesivo2. Un período de preocupación con el comportamiento que se pretende realizar que es difícil de controlar y que aparece antes de realizar el acto3. Pensamientos acerca de autolesionarse que aparecen frecuentemente, incluso cuando no se actúan |
| D | El comportamiento no está aceptado socialmente (p. ej., piercings, tatuajes, parte de un ritual religioso o cultural), y no se limita a arrancarse una costra o morderse las uñas |
| E | El comportamiento o sus consecuencias provocan malestar clínicamente significativo o interfieren con las áreas interpersonal, académica u otras áreas importantes del funcionamiento |
| F | El comportamiento no aparece exclusivamente durante los episodios psicóticos, el delirium, la intoxicación por sustancias o la abstinencia de sustancias. En individuos con un trastorno del neurodesarrollo, el comportamiento no es parte de un patrón de estereotipias repetitivas. El comportamiento no se explica mejor por otro trastorno mental o afección médica (p. ej., trastorno psicótico, trastorno del espectro autista, discapacidad intelectual, síndrome de Lesch-Nyhan, trastorno de movimientos estereotipados con comportamiento autolesivo, tricotilomanía [trastorno de arrancarse el cabello], trastorno de excoriación [dañarse la piel]) |
Criterios diagnósticos propuestos para ANS por la Asociación Americana de Psiquiatría, Manual diagnóstico y estadístico de los trastornos mentales (DSM-5), 5.ª Ed. Arlington, VA, Asociación Americana de Psiquiatría, 2014, página 803.
La prevalencia varía según los diferentes estudios y países desde un 15% a un 25%, y el sexo femenino es predominante11,12. Desde los años 60 se ha documentado un incremento de este tipo de lesiones, en especial en adolescentes y adultos jóvenes, constituyendo una preocupación creciente, no solo en el entorno sanitario sino también en el educativo y familiar12. Aunque tradicionalmente este tipo de conductas se han asociado a trastornos mentales (trastorno de inestabilidad emocional de la personalidad, trastorno de la conducta alimentaria, trastorno depresivo o ansiedad), la evidencia más reciente señala que también pueden darse sin enfermedad mental asociada. Aproximadamente la mitad de estos adolescentes tienen también pensamientos suicidas y tienen mayor riesgo de ideación e intento suicida, sobre todo si las autolesiones son más graves o se repiten en el tiempo12. Por tanto, se trata de conductas que requieren una valoración por parte de profesionales formados.
En cuanto a la conducta suicida, de menor a mayor gravedad, debe distinguirse entre: ideación suicida, amenazas de suicidio, intentos y, por último, suicidio consumado7,10. El suicidio es un grave problema de salud pública, siendo la prevención del suicidio, según la Organización Mundial de la Salud (OMS), un imperativo universal. Afecta a países y personas tanto de rentas altas como de rentas bajas o medias, y se estima que aproximadamente el 70% de los que fallecen por suicidio cumplen criterios de algún trastorno psiquiátrico, principalmente depresión y trastorno bipolar13.
El consumo de alcohol y otros tóxicos facilita el paso a la acción, y el acceso a las armas también supone un factor de riesgo. Se estima que una de cada 10 personas que cometen un intento de suicidio llegan a fallecer por esta causa, y en adolescentes y adultos jóvenes, las conductas suicidas son mucho más frecuentes que en otros tramos de edad. Podría entenderse como un modelo tipo «iceberg», donde los suicidios representan la punta de este y las conductas suicidas son el problema de base prevalente. La sobreingesta medicamentosa supone la causa más frecuente de consulta en los servicios de urgencias en el ámbito de las urgencias por motivos de salud mental13.
Intentos de suicidio en adolescentes en EspañaLa Sociedad Española de Urgencias de Pediatría (SEUP) analizó la evolución de los diagnósticos relacionados con alteraciones de la salud mental en 16 servicios de urgencias pediátricos (SUP) antes y durante la pandemia. La comparación de los periodos marzo-2019 a marzo-2020 y marzo-2020 a marzo-2021 objetivó un incremento del 122% del diagnóstico «intoxicación no accidental por fármacos» y del 56% en el diagnóstico «suicidio/intento de suicidio/ideación autolítica»17. Dentro de la misma sociedad científica, el Grupo de Trabajo de Intoxicaciones inició, en enero de 2021, un estudio prospectivo sobre los pacientes pediátricos que acudían a urgencias tras la ingesta voluntaria de tóxicos, con la participación de 23 SUP de 10 comunidades autónomas diferentes. Durante los primeros 9 meses de estudio, se registraron 281 tentativas, con un claro predominio del sexo femenino (90,1%) y una edad media de 14,8 años. Como datos más destacables, cabe resaltar que en un tercio (34,9%) de los pacientes no se había realizado un diagnóstico psiquiátrico previo, lo cual no significa que no los padecieran. Otro dato relevante es que más de la mitad (57,7%) había realizado tentativas anteriormente. Además de las sobreingestas, la mayoría (82,6%) refirió infligirse también ANS14,15 (fig. 1).
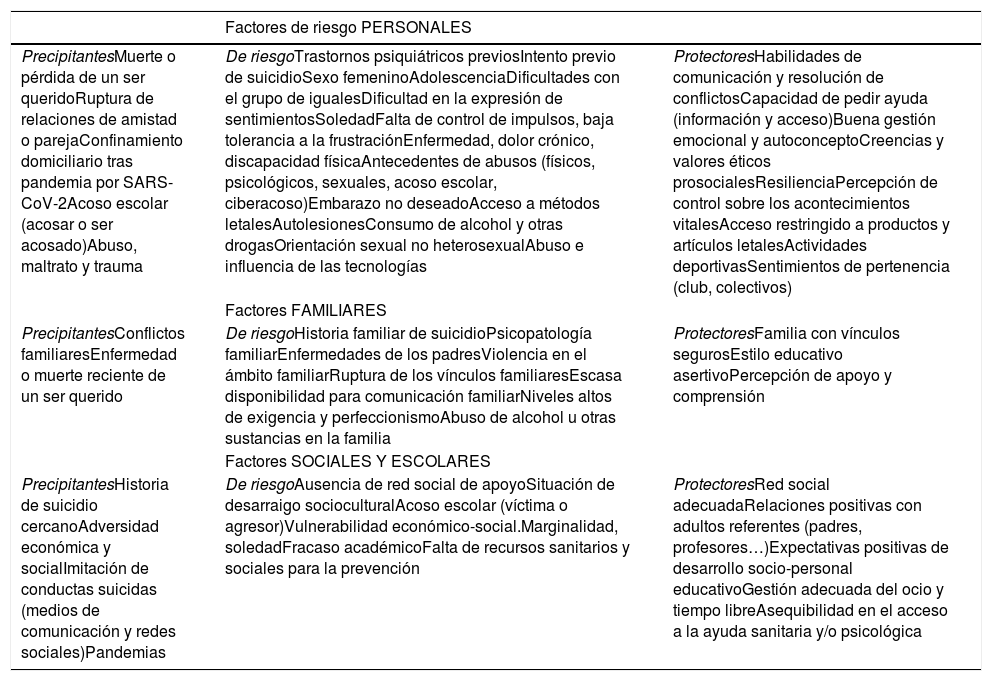
Factores precipitantes, de riesgo y protectores de la conducta suicidaLos adolescentes son una población vulnerable debido a sus cambios físicos, emocionales, sociales, y a su necesidad de autonomía y de forjar su identidad. En algunos casos, además, están expuestos a situaciones de riesgo, como pobreza, abusos y violencia15. La conducta suicida es compleja y multifactorial ya que se asocia a diversos factores de riesgo y a causas múltiples e interrelacionadas, variables en el tiempo, en los ámbitos biológico, psicológico, cultural y socioeconómico16–20 (tabla 2).
Factores precipitantes, de riesgo y protectores de conducta suicida en niños y adolescentes
| Factores de riesgo PERSONALES | ||
|---|---|---|
| PrecipitantesMuerte o pérdida de un ser queridoRuptura de relaciones de amistad o parejaConfinamiento domiciliario tras pandemia por SARS-CoV-2Acoso escolar (acosar o ser acosado)Abuso, maltrato y trauma | De riesgoTrastornos psiquiátricos previosIntento previo de suicidioSexo femeninoAdolescenciaDificultades con el grupo de igualesDificultad en la expresión de sentimientosSoledadFalta de control de impulsos, baja tolerancia a la frustraciónEnfermedad, dolor crónico, discapacidad físicaAntecedentes de abusos (físicos, psicológicos, sexuales, acoso escolar, ciberacoso)Embarazo no deseadoAcceso a métodos letalesAutolesionesConsumo de alcohol y otras drogasOrientación sexual no heterosexualAbuso e influencia de las tecnologías | ProtectoresHabilidades de comunicación y resolución de conflictosCapacidad de pedir ayuda (información y acceso)Buena gestión emocional y autoconceptoCreencias y valores éticos prosocialesResilienciaPercepción de control sobre los acontecimientos vitalesAcceso restringido a productos y artículos letalesActividades deportivasSentimientos de pertenencia (club, colectivos) |
| Factores FAMILIARES | ||
| PrecipitantesConflictos familiaresEnfermedad o muerte reciente de un ser querido | De riesgoHistoria familiar de suicidioPsicopatología familiarEnfermedades de los padresViolencia en el ámbito familiarRuptura de los vínculos familiaresEscasa disponibilidad para comunicación familiarNiveles altos de exigencia y perfeccionismoAbuso de alcohol u otras sustancias en la familia | ProtectoresFamilia con vínculos segurosEstilo educativo asertivoPercepción de apoyo y comprensión |
| Factores SOCIALES Y ESCOLARES | ||
| PrecipitantesHistoria de suicidio cercanoAdversidad económica y socialImitación de conductas suicidas (medios de comunicación y redes sociales)Pandemias | De riesgoAusencia de red social de apoyoSituación de desarraigo socioculturalAcoso escolar (víctima o agresor)Vulnerabilidad económico-social.Marginalidad, soledadFracaso académicoFalta de recursos sanitarios y sociales para la prevención | ProtectoresRed social adecuadaRelaciones positivas con adultos referentes (padres, profesores…)Expectativas positivas de desarrollo socio-personal educativoGestión adecuada del ocio y tiempo libreAsequibilidad en el acceso a la ayuda sanitaria y/o psicológica |
La pandemia ha puesto de manifiesto que los determinantes sociales son centrales para aumentar el riesgo de padecer problemas de salud, tanto física como mental (emocional y medio-ambiental). Entre los factores precipitantes, destaca el aislamiento social, la interrupción de las rutinas diarias, y las numerosas restricciones en el ocio, junto con un excesivo uso de las tecnologías16,17,20. Además, algunos han sufrido de cerca situaciones de enfermedad o incluso fallecimientos, precariedad laboral, económica o hacinamiento. En algunas ocasiones han podido sentirse culpabilizados de los contagios. La sobreexposición a la información sobre SARS-CoV-2 con una gran incertidumbre por parte de los adultos referentes se ha relacionado con más síntomas de ansiedad y depresión. También se ha incrementado la violencia doméstica y ha empeorado la salud mental de los familiares16,17,20.
No obstante, no todos los adolescentes han sufrido síntomas depresivos, ansiedad, ni presentan autolesiones o conductas suicidas. Ello se debe a que, además de estos factores comunes, existen factores individuales predisponentes. Los más conocidos para la conducta suicida son: el sexo femenino, la presencia de trastornos psiquiátricos, sobre todo la depresión y los intentos previos de suicidio13. El haber realizado un intento aumenta hasta 32 veces las posibilidades de muerte por suicidio durante el siguiente año, y uno de cada 100 jóvenes que intentan suicidarse fallecerá por suicidio en los 7 años siguientes11. El informe de Save the Children concluye que los menores que viven en hogares con menos recursos son los más afectados y tienen una probabilidad cuatro veces mayor de sufrir problemas de salud mental y conductas de suicidio18.
Además de tratar de reducir los factores de riesgo y precipitantes, se deben tener en cuenta las fortalezas de cada adolescente y su entorno. Las habilidades sociales, la capacidad de resolución de problemas, la adquisición de aprendizajes como el valor de la empatía, el respeto a la diversidad, la tolerancia a la frustración, la capacidad de resiliencia y la gestión de emociones son algunas habilidades que se pueden enseñar y podrían proteger de futuras conductas suicidas. Para ello, las familias, el entorno escolar y los diferentes recursos de salud son agentes determinantes. Los centros educativos son reguladores muy importantes de la conducta de los niños y jóvenes, amortiguando muchas situaciones de estrés y ansiedad en esta población. La red familiar con parentalidad positiva, las relaciones sociales, el deporte y las rutinas son también factores protectores en la salud mental y las conductas suicidas19.
Como reflexión; la sociedad occidental está inmersa en el llamado estado de bienestar, con una abundancia de lo material, que conlleva una serie de carencias afectivas y emocionales. La falta de tiempo de calidad con los hijos, las exigencias laborales, el centrar el exceso de actividades en el rendimiento y la eficiencia, o la falta comunicación y contactos sociales «de verdad» nos aíslan. En esta situación existe el riesgo de desarrollar una educación centrada exclusivamente en aspectos cognitivos, obviando aspectos socioemocionales. El aprendizaje de estrategias de la tolerancia y la frustración, gestión del conflicto, saber pedir ayuda y dársela a los demás, promueve el bienestar psicológico y la resiliencia20,21.
Áreas de mejoraCarencias en la prevención del suicidio en la población infantil y adolescenteEspaña no dispone de un plan nacional para la prevención del suicidio, lo que supone una enorme heterogeneidad entre los planes de atención al riesgo suicida en las diferentes comunidades autónomas (CC. AA.). La prevención no depende solo de los servicios de salud mental, los recursos implicados en la prevención del suicidio en los menores (tabla 3) son diversos, y solo consiguiendo la participación y la coordinación entre todos se puede conseguir invertir la tendencia actual.
Recursos implicados en la prevención del suicidio en la población infantil y adolescente
| Servicios médicos: atención primaria, salud mental, urgencias hospitalarias y extrahospitalarias |
| Cuerpos de seguridad: policía, bomberos |
| Educación |
| Servicios sociales y jurídicos |
| Asociaciones: de supervivientes y personas afectadas por el suicidio, las ONG, el teléfono de la Esperanza, fundaciones: ANAR, UNICEF, Save the Children o similares |
| Medios de comunicación |
Las principales carencias y limitaciones que ha detectado la Asociación Española de Pediatría (AEP) en representación de los pediatras, con respecto a la conducta suicida en adolescentes son las siguientes:
- •
Ausencia o heterogeneidad de los programas de prevención del suicidio entre CC. AA.
- •
Insuficiente formación específica en salud mental y recursos limitados en los profesionales en contacto con los niños y adolescentes, tanto del ámbito sanitario (pediatras, médicos de AP, enfermería), como educativo (profesores, orientadores escolares).
- •
Aumento de listas de espera y desbordamiento de los servicios de atención primaria, urgencias y de salud mental para la atención de adolescentes con conducta suicida.
- •
Falta de coordinación entre estamentos.
La formación en salud mental de los pediatras, especialmente de atención primaria, por su proximidad y continuidad con las familias, médicos de atención primaria y enfermeras es crucial para la prevención, ya que son los grupos de profesionales que atienden a los niños y adolescentes de forma sistemática. La AEP defiende que todos los residentes de pediatría, al igual que hacen los médicos de atención primaria, deberían realizar de forma obligatoria rotaciones formativas en psiquiatría infantil y adolescente. Asimismo, los pediatras y médicos de atención primaria deberían formarse en salud mental, no con el objetivo de convertirse todos en especialistas, pero sí para adquirir conocimientos básicos que les permitan detectar casos, y realizar prevención primaria y secundaria. Esto puede conseguirse mediante estancias formativas, actividades de formación continuada, interconsultas no presenciales o reuniones periódicas de coordinación.
En los centros escolares se deben implantar planes de formación para la prevención y la detección precoz del suicidio por parte de profesionales especializados, dirigidos a profesores, orientadores y equipos directivos. Trabajar la salud emocional y la resiliencia de los niños desde pequeños es esencial.
En estos grupos de profesionales, esta formación tendría los siguientes objetivos;
- •
Conocer y detectar los factores de riesgo, y las señales de alerta que influyen en la posibilidad de conductas suicidas en niños y adolescentes.
- •
Establecer medidas de atención y seguimiento tras una conducta suicida: saber cómo atenderlos, escuchándole con actitud de apoyo, con sensibilidad, rapidez y ponderando en cada caso la confidencialidad.
- •
Conocer las medidas para evitar el empeoramiento de la conducta o un posible efecto de imitación.
- •
Aprender a comunicarse con las familias de forma rápida, fluida y con sensibilidad.
- •
En los colegios, seleccionar y formar a algunos alumnos de apoyo, que ayuden a detectar casos tanto en el centro escolar como en el entorno social, incluyendo las redes sociales.
Otros profesionales implicados son los de los servicios de urgencias y los facilitadores sociales (policía, bomberos, trabajadores sociales, etc.).
En el año 2021 el Ministerio de Sanidad aprobó el Plan de Acción de Salud Mental 2022-2026, el cual será desarrollado en los siguientes meses22. En este documento se formulan las recomendaciones de actuación a través de 10 líneas estratégicas: «La prevención, detección precoz y atención a la conducta suicida» es la línea estratégica número 3 mientras que «Salud mental en la infancia y en la adolescencia» es la línea estratégica número 5 (tabla 4). En otros documentos, como por ejemplo las recomendadas por la OMS23 y otras instancias de ámbito europeo como la Alianza Europea contra la Depresión (EAAD)24, también se describen propuestas de mejora orientadas a la reducción del suicidio en adolescentes.
Líneas estratégica del Plan de Acción de Salud Mental 2022-2026
| Línea 5: Salud mental en la infancia y en la adolescencia |
| Objetivos: |
| 1. Promoción de la salud mental en la infancia y adolescencia. Prevención y detección precoz de los problemas de salud mental a estas edades2. Atención a los niños, niñas y adolescentes con problemas de salud mental3. Luchar contra la discriminación y la estigmatización social de los niños, niñas y adolescentes con problemas de salud mental |
| Acciones prioritarias y líneas de actuación: |
| 1. Refuerzo de los recursos humanos2. Atención integral a la salud mental3. Lucha contra la estigmatización4. Prevención, detección y atención a la conducta suicida5. Abordaje en contextos de mayor vulnerabilidad6. Prevención de conductas adictivas |
| Línea 3: Prevención, detección precoz y atención a la conducta suicida |
| 1. Detectar de forma precoz y prevenir las conductas suicidas2. Sensibilizar, concienciar y mejorar la información a la población general a través de acciones de sensibilización, concienciación e información promovidas por instituciones públicas, medios de comunicación y entidades sociales dedicadas a la causa3. Promover la elaboración de procesos asistenciales integrados de atención a las personas con riesgo suicida:a. Mejorar la atención a las personas con riesgo suicidab. Apoyar y estimular formas de ayuda mutua entre supervivientes de tentativa de suicidio y personas con ideaciones suicidasc. Apoyar y estimular formas de ayuda mutua entre familiares en la comunidad para personas en duelo por suicidiod. Establecer asesoramiento y apoyo a los/las profesionales que han sufrido un suicidio en su ámbito de trabajoe. Facilitar y promover el acceso directo para los adolescentes con problemas de salud mental que desarrollen programas específicos para aquellos que manifiesten ideación suicidaf. Desarrollar una red de atención telefónica eficiente, coordinada e integrada para mejorar el abordaje a la persona con riesgo suicida |
La Academia Americana de Pediatría recomienda realizar un screening universal de riesgo de suicidio a los 12 años para poder identificar a los adolescentes que están en riesgo de depresión y/o ideación suicida e intervenir de forma precoz. Otros grupos han analizado los resultados de introducir una escala selectiva o universal de despistaje para el riesgo de suicidio en los servicios de urgencias pediátricos25–27. En España, las herramientas de medición validadas y baremadas para la evaluación de la conducta suicida en adolescentes están poco generalizadas. Recientemente algunas comunidades autónomas, como el País Vasco, han propuesto la realización de un cuestionario de detección de síntomas depresivos a los 13-14 años en las revisiones de pediatría del Programa de Salud Infantil en Atención Primaria
Las propuestas de las recomendaciones más importantes por parte de este Grupo de Trabajo Multidisciplinar sobre salud mental en la infancia, con un énfasis en la necesidad de un abordaje multidisciplinar. se recogen en la tabla 5.
Recomendaciones del Grupo de Trabajo Multidisciplinar sobre Salud Mental en la infancia de la AEP
| 1. Creación de un plan nacional para la prevención del suicidio. Homogeneizar los programas de prevención del suicidio entre comunidades autónomas |
| 2. Mejorar e incrementar los recursos materiales y humanos tanto a nivel hospitalario como ambulatorio de atención a la salud mental dirigidos a niños y adolescentes |
| 3. Implantar programas de formación para los centros escolares dirigidos a profesores, orientadores y resto de profesionales que atienden a los niños («figura del coordinador de bienestar y protección») |
| 4. Formación específica en psiquiatría infantil y adolescente para los pediatras, en especial de atención primaria y de urgencias. Incorporar rotaciones formativas de los MIR de pediatría |
| 5. Incorporar la detección precoz o screening de la prevención del suicidio en atención primaria, urgencias hospitalarias y extrahospitalarias y hospitalización |
MIR: médico interno residente.
Las conductas suicidas, las autolesiones y los fallecimientos por suicidio están aumentando de forma alarmante en niños y adolescentes en nuestro entorno, en especial tras la pandemia por COVID-19. Las ANS son muy frecuentes y pueden asociarse en un mismo individuo a ideación suicida. Es esencial aprender a distinguirlas y explorarlas, con especial atención a las señales de alarma. Los factores implicados en la conducta suicida son múltiples y de diferente índole, y los profesionales en contacto con la infancia y la adolescencia deben conocer todos los que se pueden prevenir. Es esencial que los pediatras, especialmente de atención primaria, sepan atender las consultas relacionadas con el suicidio, comenzando por adquirir las habilidades necesarias para realizar una entrevista completa con actitud de apoyo y empatía. En la actualidad existe una situación de heterogeneidad o incluso ausencia de planes de prevención en las CC. AA., por lo que la creación de un plan nacional para la prevención del suicidio resulta fundamental. Es muy necesario reforzar los recursos de atención primaria, hospitalaria y de salud mental donde se atiende a la población pediátrica. Los centros escolares son claves para la prevención y detección de conductas suicidas, y se deben implantar programas formativos para los profesionales de la educación. La formación en psiquiatría infantil y adolescente para pediatras, médicos de atención primaria y enfermeras mediante estancias formativas, formación continuada, interconsultas no presenciales y reuniones de coordinación debería facilitarse, incluso incluyendo una rotación obligatoria en psiquiatría para los MIR de pediatría.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a la Asociación Española de Pediatría las facilidades para desarrollar este trabajo. Y a los pacientes y a las familias que se encuentran en una situación cercana a un suicidio o conducta suicida, por la confianza depositada en nosotros, los profesionales que tratamos de ayudarles. También agradecemos al Grupo de trabajo de Intoxicaciones de la SEUP.