El virus de la gripe ha acompañado al ser humano desde tiempo inmemorial, en forma de epidemias anuales y pandemias ocasionales. Se trata de una infección respiratoria con múltiples repercusiones sobre la vida de las personas a nivel individual y social y supone una importante sobrecarga para el sistema sanitario. El presente documento de consenso surge de la colaboración de diversas sociedades científicas españolas implicadas en la atención de la infección por el virus de la gripe. Las conclusiones extraídas se han fundamentado en las evidencias de mayor calidad disponibles en la literatura científica y, en su defecto, en la opinión de los expertos convocados. En el documento de consenso se abordan los aspectos clínicos, microbiológicos, terapéuticos y preventivos (respecto de la prevención de la transmisión y en relación con la vacunación) de la gripe, tanto en población pediátrica como en adultos. Este documento de consenso aspira a contribuir a facilitar el abordaje clínico, microbiológico y preventivo de la infección por el virus de la gripe y, consecuentemente, a disminuir sus importantes consecuencias sobre la morbimortalidad de la población.
The influenza virus has accompanied humans since time immemorial, in the form of annual epidemics and occasional pandemics. It is a respiratory infection with multiple repercussions on people's lives at an individual and social level, as well as representing a significant burden on the health system. This Consensus Document arises from the collaboration of various Spanish scientific societies involved in influenza virus infection. The conclusions drawn are based on the highest quality evidence available in the scientific literature and, failing that, on the opinion of the experts convened. The Consensus Document addresses the clinical, microbiological, therapeutic, and preventive aspects (with respect to the prevention of transmission and in relation to vaccination) of influenza, for both adult and pediatric populations. This Consensus Document aims to help facilitate the clinical, microbiological, and preventive approach to influenza virus infection and, consequently, to reduce its important consequences on the morbidity and mortality of the population.
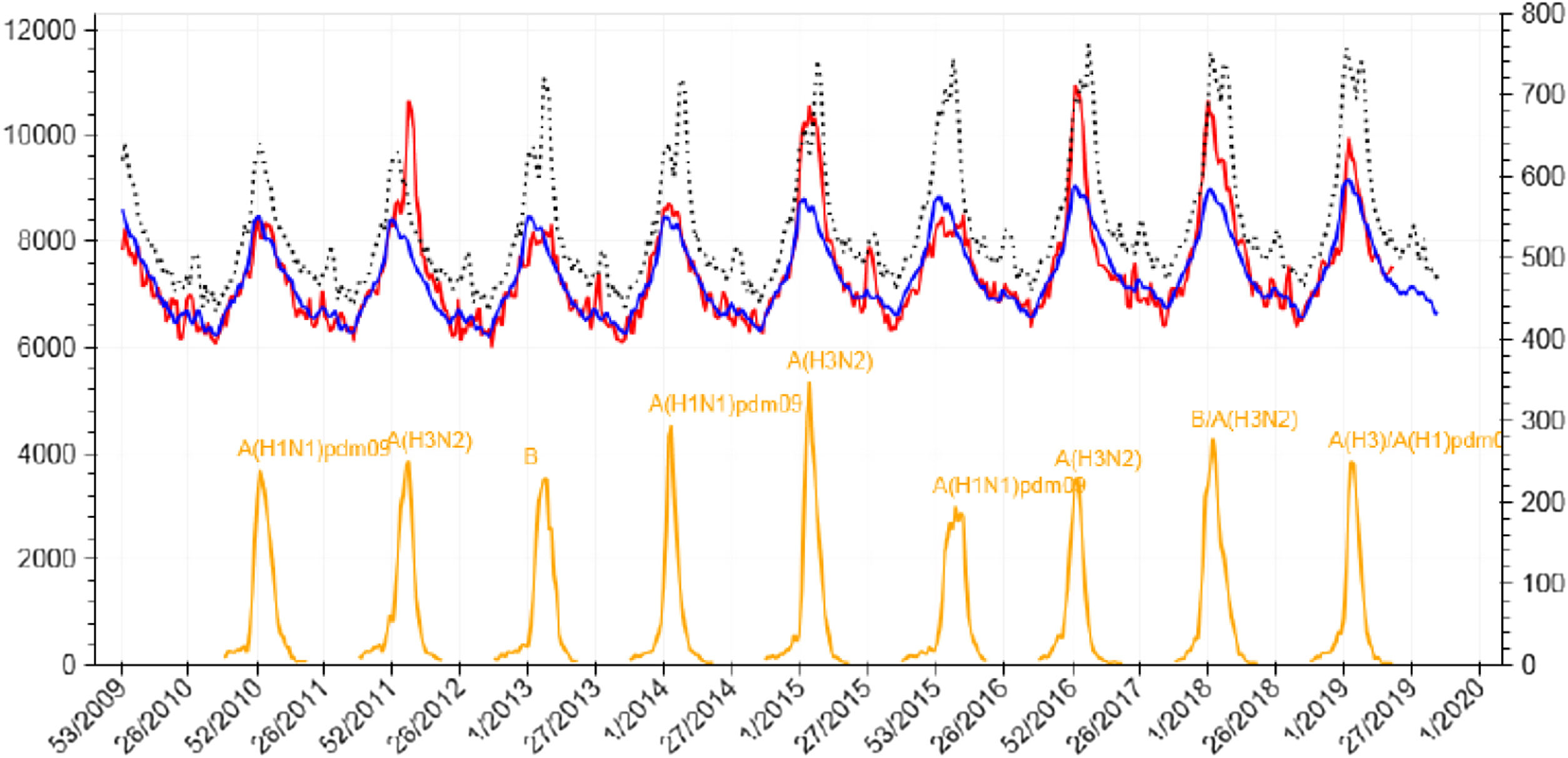
El virus de la gripe ha acompañado al ser humano desde tiempo inmemorial en forma de epidemias anuales causantes de infecciones graves, principalmente en ancianos, embarazadas y personas con comorbilidades previas. Además, periódicamente ocasiona pandemias asociadas a mutaciones genéticas que pueden dar lugar a una enfermedad devastadora, especialmente en individuos jóvenes no expuestos previamente a este tipo de virus. Probablemente, ninguna otra enfermedad infecciosa se correlaciona mejor con la mortalidad poblacional que la gripe. Como muestra la figura 1, existe una correlación estrecha entre los cambios diarios en la mortalidad y la tasa semanal de infección gripal en la población general.1 En tiempos modernos, solo la reciente pandemia de COVID-19 causada por el coronavirus SARS-CoV-2 ha mostrado un efecto comparable en la mortalidad de la población general.
Mortalidad diaria por todas las causas e incidencia semanal de gripe en España (2010-2019). Fuente: Centro Nacional de Epidemiología, Instituto de Salud Carlos III, Ministerio de Ciencia e Innovación, España1.
Línea roja: mortalidad observada. Línea azul: mortalidad esperada. Línea amarilla: tasa de gripe. Eje horizontal: semana/año. Eje vertical izquierdo: frecuencia absoluta de defunciones. Eje vertical derecho: número de casos de gripe por 100.000 habitantes.
A pesar de todo ello, la gripe continúa considerándose una infección benigna de poca importancia por gran parte de los ciudadanos y, lo que es más preocupante, de los médicos.
En las últimas décadas hemos sido testigos de grandes avances en las herramientas diagnósticas, preventivas y terapéuticas frente a la infección por el virus de la gripe, que han demostrado su utilidad en la reducción de la incidencia y morbimortalidad de esta enfermedad. Al mismo tiempo, un poderoso movimiento mediático ha originado un gran revuelo con base en supuestos no apoyados por la ciencia, provocando un rechazo masivo al uso de estas herramientas que podrían beneficiar a la salud pública. Un estudio reciente estimó que la gripe estacional causa entre 300.000 y 600.000 defunciones al año en todo el mundo.2
El presente documento de consenso es fruto de una iniciativa de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC), a la que se unieron con entusiasmo las siguientes sociedades científicas: la Sociedad Española de Infectología Pediátrica (SEIP), la Asociación Española de Vacunología (AEV), la Sociedad Española de Medicina de Familia y Comunitaria (SEMFYC) y la Sociedad Española de Medicina Preventiva, Salud Pública y Gestión Sanitaria (SEMPSPGS). El resultado es este documento de consenso conjunto que aborda la infección por el virus de la gripe desde distintas perspectivas complementarias entre sí.
A juicio de sus autores y de las correspondientes sociedades científicas que lo apoyan, el documento de consenso representa una gran oportunidad para la difusión de conocimientos científicos sistematizados en la comunidad médica con objeto de mejorar el abordaje de la gripe en el siglo XXI.
Invitamos a los lectores a consultar el texto completo de este documento de consenso, que incluye la justificación de cada una de las recomendaciones. El texto completo se encuentra disponible en el Anexo A.
MétodosLa elaboración del presente documento de consenso fue una iniciativa del comité ejecutivo de la SEIMC. En abril de 2018 se nombró a un experto en enfermedades infecciosas (FLM) y a un especialista en microbiología (TP) como coordinadores del grupo de trabajo para la elaboración del manuscrito. Asimismo, el comité ejecutivo de la SEIMC se puso en contacto con otras asociaciones científicas con el propósito de desarrollar un documento unificado para el abordaje de la gripe desde una perspectiva holística. Se contactó con las siguientes asociaciones científicas: la SEIP, AEV, la SEMFYC y la SEMPSPGS. El comité ejecutivo de cada una de estas sociedades nombró expertos en su campo que, tras ser contactados, aceptaron unirse al grupo de trabajo. Los coordinadores nombrados por la SEIMC elaboraron el índice del documento de consenso y redactaron las preguntas a responder por el panel de expertos. Cada grupo de expertos trabajó en su campo de especialización, elaborándose después un borrador unificado. El panel multidisciplinario de expertos se reunió vía teleconferencia (mayo de 2019) y presencialmente (junio 2019) para debatir los aspectos del documento en los que aún no se había alcanzado un consenso. Además de la evidencia publicada (hasta junio de 2022), se tomaron en consideración la experiencia clínica y la opinión experta de los miembros del panel cuando no se encontró evidencia de calidad en la literatura. En caso de desacuerdo prevaleció el criterio de los coordinadores.
Se solicitó al panel de expertos la elaboración de una revisión sistemática de la literatura científica, sin límite temporal, para contestar a las preguntas formuladas con base en la mejor evidencia disponible. Se realizaron búsquedas en PubMed, Embase y la base de datos Cochrane de revisiones sistemáticas. La búsqueda se actualizó con material publicado hasta junio de 2022. La fuerza de las recomendaciones y la calidad de la evidencia se establecieron según el sistema de graduación del Departamento de Salud de Estados Unidos (tabla 1). Además de graduar las recomendaciones con dicho sistema, el documento se elaboró aplicando el instrumento para la evaluación de guías de la práctica clínica del Consorcio AGREE (instrumento AGREE II).
Fuerza de las recomendaciones y calidad de la evidencia
| Categoría/grado | Definición |
|---|---|
| Fuerza de las recomendaciones | |
| A | Buen nivel de evidencia para apoyar la recomendación a favor o en contra |
| B | Moderado nivel de evidencia para apoyar la recomendación a favor o en contra |
| C | Escasa evidencia que no permite apoyar una recomendación |
| Calidad de la evidencia | |
| I | Evidencia de al menos un ensayo clínico bien diseñado, controlado y aleatorizado |
| II | Evidencia procedente de al menos un ensayo no aleatorizado, bien diseñado, o bien de estudios de cohortes, o de estudios analíticos de casos y controles (preferiblemente de más de un centro), o de series temporales, o de resultados concluyentes obtenidos en estudios experimentales no controlados. |
| III | Evidencia de opiniones de expertos, basada en la experiencia clínica o en informes de comités de expertos |
El documento de consenso pone el foco en el diagnóstico, tratamiento y prevención de la gripe estacional. No fue, por el contrario, elaborado para abordar el manejo de brotes pandémicos por cepas de la gripe previamente no circulantes o de infecciones esporádicas por cepas zoonóticas del virus (como la gripe aviar).
Todos los miembros del panel participaron en la elaboración del documento de consenso y aprobaron su versión definitiva. El documento fue sometido a una revisión externa por pares. Todos los miembros de las sociedades científicas que participaron en el desarrollo del manuscrito tuvieron la oportunidad de revisar el borrador y enviar comentarios antes de su publicación. La versión definitiva fue revisada y aprobada por el comité ejecutivo de la SEIMC y el resto de las sociedades que participaron en su elaboración (SEIP, AEV, SEMFYC y SEMPSPGS) antes de su publicación y adopción como documento oficial por las respectivas sociedades.
Diagnóstico y abordaje clínico de la gripe en adultos¿Cuándo hay que sospechar la infección por virus de la gripe en adultos?Recomendaciones:
- 1.
La infección gripal no causa síntomas específicos y puede ser clínicamente indistinguible de las producidas por otros virus respiratorios. Desde un punto de vista epidemiológico, la Organización Mundial de la Salud (OMS) establece una definición de caso de síndrome gripal (SG) para la vigilancia centinela de la gripe como aquella infección respiratoria aguda con una temperatura corporal de 38°C o superior acompañada de tos y con inicio súbito en los 10 días previos (ver tabla 2 del texto completo en el Anexo A) (A-II).
- 2.
Los síntomas que predicen la infección gripal con mayor precisión son la tos y la fiebre de 39°C o superior. No obstante, una temperatura menor o incluso la ausencia de fiebre no excluyen la posibilidad de infección por virus de la gripe (A-II).
- 3.
Durante la temporada de gripe, cabe considerar esta infección en personas con fiebre y exacerbación aguda de neumopatía crónica subyacente, ancianos con síntomas respiratorios de nueva aparición o empeoramiento de los preexistentes (incluyendo exacerbación de insuficiencia cardiaca congestiva o alteración del nivel de conciencia, con o sin fiebre), personas que presentan un cuadro clínico grave con fiebre o hipotermia y adultos hospitalizados que desarrollan patología respiratoria febril tras el ingreso (A-II).
- 4.
En cualquier momento del año, en personas con síntomas respiratorios agudos con fiebre y con nexo epidemiológico con un brote de gripe (personal sanitario, contactos domiciliarios y estrechos de individuos con sospecha de infección por virus de la gripe, viajeros que han regresado de países en los que podrían circular virus de la gripe, participantes en reuniones masivas internacionales y pasajeros de cruceros) (A-II).
Recomendaciones:
- •
En adultos con SG, los hallazgos clínicos no resultan muy útiles para distinguir la infección por virus de la gripe de la infección por otros virus respiratorios (B-II).
Recomendaciones:
- 1.
El envío de pacientes adultos a Servicios de Urgencias hospitalarios está indicado si se considera que el ingreso hospitalario podría ser beneficioso por presentar neumonía como complicación asociada a la infección por virus de la gripe (A-II).
- 2.
Desde un punto de vista clínico, cabe considerar esta posibilidad si el paciente se presenta con disnea, dolor u opresión torácica, mareo súbito, confusión y/o vómitos persistentes. También debería considerarse en caso de recurrencia de sintomatología gripal, tras una mejoría inicial, en forma de fiebre y/o empeoramiento de síntomas respiratorios de vías bajas (A-II).
- 3.
En el caso de pacientes con diagnóstico o sospecha de infección por virus de la gripe y hallazgos compatibles con neumonía en una radiografía de tórax realizada en el ámbito extrahospitalario, se debe enviar al paciente al Servicio de Urgencias de un hospital para valorar la necesidad de ingreso hospitalario (A-III).
- 4.
En pacientes adultos con gripe, la derivación a Urgencias hospitalarias también está indicada ante la exacerbación de cualquier enfermedad crónica subyacente que pueda requerir el ingreso hospitalario (A-II).
Recomendaciones:
- 1.
La neumonía debe considerarse en cualquier paciente con sospecha de gripe que se presente con clínica sugestiva de infección de vías respiratorias bajas en el contexto de la temporada de gripe anual (A-II).
- 2.
La neumonía debe considerarse en cualquier paciente con infección confirmada por virus de la gripe que se presente con clínica sugestiva de infección de vías respiratorias bajas (A-II).
- 3.
La posibilidad de infección por virus de la gripe debe considerarse en cualquier paciente diagnosticado de neumonía en el contexto de la temporada de gripe anual (A-II).
Recomendaciones:
- 1.
Aunque ciertas manifestaciones clínicas podrían sugerir la identificación de la neumonía por virus de la gripe, no hay ninguna manifestación o escala clínica que por sí sola permita distinguir entre la neumonía viral por gripe y la bacteriana (B-II).
Recomendaciones:
- 1.
Se debe sospechar la gripe en cualquier niño que se presente con fiebre aguda, en presencia o ausencia de síntomas respiratorios, en el contexto de la temporada de gripe anual (A-II).
- 2.
En la edad pediátrica, el rendimiento diagnóstico de la definición de caso de SG es muy bajo, especialmente en menores de cinco años (A-II).
- 3.
En lactantes menores de seis meses, la gripe puede presentarse con sintomatología sugestiva de sepsis (A-II).
Recomendaciones:
- 1.
En la infancia, muchas enfermedades respiratorias virales comparten signos y síntomas similares, y aunque hay detalles clínicos que son específicos de algunos virus, los médicos no suelen ser capaces de confirmar o descartar una infección viral concreta basándose exclusivamente en criterios clínicos (A-I).
- 2.
Es esencial realizar el diagnóstico microbiológico en pacientes en los que un diagnóstico específico pueda condicionar la actitud terapéutica (en concreto, la iniciación de tratamiento antiviral contra la gripe) (A-I).
Recomendaciones:
- 1.
La derivación de recién nacidos, lactantes, niños o adolescentes a Servicios de Urgencias hospitalarios está indicada si se considera que podrían beneficiarse del tratamiento hospitalario por presentar neumonía o cualquier otra complicación asociada a la infección por virus de la gripe (A-II).
- 2.
En recién nacidos, lactantes, niños o adolescentes con factores de riesgo (inmunosupresión, neumopatía crónica, cardiopatía hemodinámicamente significativa, neuropatía grave, nefropatía o hepatopatía crónica), se debe realizar el diagnóstico microbiológico en el ámbito de atención primaria o derivar al paciente a Urgencias para la confirmación microbiológica de la infección por virus de la gripe siempre que el resultado pueda condicionar el manejo del paciente (ingreso hospitalario, iniciación de tratamiento antiviral, realización de radiografía de tórax, etc.) (B-II).
- 3.
Desde un punto de vista clínico, cabe considerar esta posibilidad en caso de afectación del estado general, apariencia séptica, alteración del nivel de conciencia o convulsiones, deshidratación, shock, dificultad respiratoria (taquipnea, tiraje intercostal, hipoxemia y episodios de apnea) o cualquier signo de alarma durante la evolución según criterios médicos (ver tabla 3 del texto completo en el Anexo A). También debe considerarse en caso de sintomatología gripal que mejora inicialmente, pero recurre con fiebre y/o empeoramiento de síntomas respiratorios de vías bajas (A-II).
- 4.
Los pacientes pediátricos con neumonía sospechada o confirmada por radiografía deben ser derivados a Urgencias hospitalarias para valorar la necesidad de ingreso hospitalario si su estado clínico es desfavorable (A-II).
- 5.
Los pacientes menores de tres meses con fiebre sin foco deben ser derivados a Urgencias, ya que no siempre se puede diferenciar la infección por virus de la gripe de otras enfermedades potencialmente mortales con base exclusivamente en criterios clínicos (A-II).
Recomendaciones:
- 1.
La neumonía debe considerarse una posibilidad en cualquier paciente pediátrico con sospecha de gripe que se presente con manifestaciones clínicas sugestivas de infección del tracto respiratorio inferior durante la temporada de gripe anual (A-II).
- 2.
La neumonía debe considerarse una posibilidad en cualquier paciente pediátrico con infección por virus de la gripe confirmada que se presente con manifestaciones clínicas sugestivas de infección del tracto respiratorio inferior (A-II).
- 3.
La infección gripal debe considerarse una posibilidad en cualquier paciente pediátrico diagnosticado de neumonía durante la temporada de gripe anual (A-II).
- 4.
Las manifestaciones clínicas de la neumonía por virus de la gripe y de la neumonía bacteriana pueden solaparse. El diagnóstico diferencial puede requerir la realización de una radiografía de tórax y pruebas analíticas y microbiológicas, y no puede basarse exclusivamente en criterios clínicos (B-II).
Recomendaciones:
- 1.
El diagnóstico microbiológico está indicado cuando sus resultados puedan influir en el abordaje clínico del paciente o condicionar el de otros individuos expuestos al paciente evaluado (ver tabla 4 del texto completo en el Anexo A) (A-II).
- 2.
El diagnóstico microbiológico está indicado en casos de enfermedad grave y en individuos con riesgo de desarrollar complicaciones asociadas a la gripe (p.ej., con cardiopatía de base o inmunodeprimidos) (ver tabla 4 del texto completo en el Anexo A) (A-II).
- 3.
El diagnóstico microbiológico se debe intentar en todos los pacientes hospitalizados con sospecha de infección por virus de la gripe (A-II).
- 4.
El diagnóstico microbiológico se debe intentar en trabajadores sanitarios (TS) con sospecha de infección por virus de la gripe si atienden a pacientes con factores de riesgo para el desarrollo de formas graves de gripe o a pacientes ingresados en hospitales o centros de cuidados de larga duración (B-III).
- 5.
El diagnóstico microbiológico no está indicado en individuos inmunocompetentes y sin factores de riesgo para el desarrollo de formas graves de gripe, que no van a ser ingresados y/o sin enfermedad grave (A-II).
- 6.
El diagnóstico microbiológico preciso de la infección por virus de la gripe u otros virus respiratorios puede contribuir a evitar el uso innecesario de antibióticos y a prescribir correctamente el tratamiento antiviral específico contra la gripe cuando este está indicado (A-III).
- 7.
Con fines epidemiológicos, se debe llevar a cabo el diagnóstico microbiológico de los casos de gripe desde la semana 40 de un año hasta la semana 20 del año siguiente (en el hemisferio norte) en los laboratorios de referencia designados, con objeto de identificar los tipos circulantes del virus y el momento del inicio de la temporada (A-II).
Recomendaciones:
- 1.
Las muestras de exudado nasofaríngeo u orofaríngeo tomadas con torundas estériles de poliéster con varilla de plástico o aluminio (no de madera) son idóneas para el diagnóstico microbiológico no invasivo de la infección por virus de la gripe en adultos (A-I).
- 2.
Las muestras de aspirado o lavado nasofaríngeo son alternativas adecuadas para el diagnóstico microbiológico. Los niños toleran bien la recogida de estos especímenes (A-II).
- 3.
Cabe destacar que la técnica correcta en la toma de muestras nasofaríngeas se correlaciona directamente con el rendimiento del diagnóstico microbiológico (A-III) (ver figura 2 del documento completo en el Anexo A).
- 4.
Como alternativa, se pueden utilizar muestras de saliva, pero su uso se asocia a un rendimiento menor del diagnóstico microbiológico (A-II).
- 5.
Las torundas se deben transportar al laboratorio de microbiología en tubos de plástico estériles con medio de transporte de virus. No es adecuado el uso de tubos secos para transporte de muestras para diagnóstico bacteriano (A-II).
- 6.
La recogida de muestras del tracto respiratorio inferior (lavado broncoalveolar o aspirado traqueobronquial, dependiendo de la condición clínica del paciente) para diagnóstico virológico está indicada en pacientes hospitalizados con fallo respiratorio y con ventilación mecánica. Se incluye en esta indicación a los pacientes con enfermedad grave en los que una prueba virológica previa, realizada en una muestra del tracto respiratorio superior recogida durante el mismo episodio infeccioso hubiera resultado negativa (A-II).
- 7.
El rendimiento del diagnóstico microbiológico está relacionado inversamente con el tiempo de evolución del cuadro. Cuanto antes se tome la muestra, mayor será el rendimiento del diagnóstico microbiológico (A-II).
- 8.
Las muestras de sangre, plasma, suero, orina, heces y líquido cefalorraquídeo no son adecuadas para el diagnóstico rutinario de la infección por virus de la gripe (A-III).
- 9.
Las muestras de suero para diagnóstico serológico, únicas o pareadas, solo están indicadas para fines epidemiológicos (A-III).
Recomendaciones:
- 1.
Las técnicas de amplificación de ácidos nucleicos (TAAN) son el método de elección para el diagnóstico microbiológico de la infección por el virus de la gripe. La técnica elegida debe hacer posible la identificación de los virus de la gripe tipo A y B. Es recomendable utilizar una prueba que permita identificar el virus de la gripe A y diferenciar entre los subtipos H1 y H3 (A-II).
- 2.
Las técnicas moleculares de diagnóstico rápido permiten detectar la infección por virus de la gripe con una sensibilidad y especificidad altas. Se recomienda el uso de estas pruebas en pacientes hospitalizados con sospecha de infección gripal, y pueden ser una alternativa preferible al resto de las técnicas de diagnóstico rápido en el ámbito ambulatorio (A-II).
- 3.
El uso de pruebas de detección de antígenos debe restringirse a pacientes pediátricos con muestras recogidas entre 24 y 48 horas después del inicio del cuadro en caso de no estar disponibles las TAAN (A-III).
- 4.
El cultivo viral no debe utilizarse para el diagnóstico primario en el ámbito clínico. Debe reservarse para casos que requieran una caracterización antigénica o genética más detallada (A-III).
- 5.
Por lo general, no se recomienda el uso de pruebas serológicas para la detección del virus, salvo con fines de investigación y de vigilancia epidemiológica de salud pública (A-II).
Recomendaciones:
- 1.
La resistencia a los inhibidores de la neuraminidasa debe considerarse cuando los resultados de una prueba microbiológica continúan siendo positivos pasados más de ocho a 10 días desde el inicio del tratamiento con este tipo de antivirales (especialmente si la dosis de antiviral es subóptima) (B-III).
- 2.
La resistencia a los inhibidores de la neuraminidasa debe, asimismo, considerarse cuando una prueba microbiológica resulta positiva durante o inmediatamente después de la profilaxis con este tipo de antivirales (C-III).
- 3.
La resistencia a los antivirales debe considerarse especialmente en pacientes inmunocomprometidos con evidencia de replicación viral persistente (p.ej., a los siete a 10 días de iniciar el tratamiento) (B-III).
- 4.
Se deben realizar pruebas periódicas para detectar la resistencia del virus de la gripe en muestras aleatorias de virus circulante en la comunidad. Esta vigilancia debe limitarse a los laboratorios de referencia designados por las autoridades gubernamentales regionales o nacionales o por organismos de salud pública internacionales (C-III).
- 5.
El estudio de resistencia a fármacos antivirales se puede realizar mediante secuenciación específica, genotipado de polimorfismos de nucleótido único (SNP) en tiempo real, reacción en cadena de la polimerasa o genotipado del genoma completo (C-III).
Recomendaciones:
- 1.
Las pruebas genómicas son preferibles a los ensayos de detección de antígenos como pruebas rápidas para el diagnóstico microbiológico de la infección por virus de la gripe en el punto de atención (A-III).
- 2.
El diagnóstico rápido realizado por los clínicos en el punto de atención debe realizarse y utilizarse bajo el control de calidad de un laboratorio de virología de referencia, tanto en atención primaria como en los Servicios de Urgencias (B-III).
Recomendaciones:
- 1.
La detección de cepas estacionales del virus de la gripe mediante pruebas genómicas (a nivel de tipo y subtipo) debe estar disponible en los laboratorios que realicen diagnóstico microbiológico (A-II).
- 2.
Los ensayos de SNP para mutaciones puntuales asociadas a la resistencia viral bien establecidas deben llevarse a cabo en grandes hospitales de cada región.
- 3.
La caracterización genética y antigénica en profundidad (clados y subclados o variantes antigénicas menores) y los ensayos serológicos específicos deben restringirse a los laboratorios de referencia designados por las autoridades gubernamentales regionales o nacionales o por organismos de salud pública internacionales (A-II).
Recomendaciones:
- 1.
La vigilancia virológica activa del virus de la gripe es la piedra angular de la detección de cepas emergentes de la gripe con potencial pandémico (A-I).
- 2.
La vigilancia virológica es el eje central de la selección de virus candidatos para la vacuna de la siguiente temporada (A-III). También proporciona información relevante y crucial para evaluar la efectividad vacunal.
- 3.
La vigilancia del virus de la gripe estacional es necesaria para establecer el inicio de la temporada epidémica anual. También permite determinar las proporciones de los tipos, subtipos y linajes de los virus circulantes y evaluar la concordancia o divergencia entre las cepas circulantes y las cepas vacunales en cada temporada (A-I).
- 4.
La vigilancia virológica debe limitarse a los laboratorios de referencia designados por las autoridades gubernamentales regionales o nacionales o por organismos de salud pública internacionales (A-II).
Recomendaciones:
- 1.
En adultos diagnosticados de infección gripal no complicada en la comunidad, se debe iniciar tratamiento antiviral específico si hay presencia de factores de riesgo para el desarrollo de complicaciones (ver tabla 5 del texto completo en el Anexo A) (A-II).
- 2.
Los inhibidores de la neuraminidasa son los fármacos de primera línea a prescribir en pacientes en los que está indicado el tratamiento (A-I).
- 3.
El oseltamivir oral (ver posología recomendada en la tabla 6 del texto completo en el Anexo A) es preferible al zanamivir inhalatorio en adultos que toleran por vía oral (A-III).
- 4.
Cuanto antes se inicie el tratamiento con inhibidores de la neuraminidasa, mayor será su efecto beneficioso (A-II).
- 5.
Idealmente, se debe iniciar el tratamiento con inhibidores de la neuraminidasa en las primeras 48 horas desde la aparición de los síntomas, aunque se puede obtener un beneficio clínico incluso cuando se inicia después de las primeras 48 horas de evolución (A-II).
- 6.
Las autoridades sanitarias competentes deben adoptar las medidas necesarias para garantizar el acceso a estos fármacos a los pacientes en los que está indicado su uso en el marco del Sistema Nacional de Salud (A-III).
Recomendación:
- 1.
En adultos que cumplen los criterios de tratamiento ambulatorio de la gripe, se debe iniciar el tratamiento antiviral lo antes posible si su evaluación tiene lugar durante la temporada de gripe anual, siempre y cuando no se disponga de un diagnóstico microbiológico para confirmar o descartar la infección en un plazo de seis horas (A-III).
Recomendaciones:
- 1.
Se recomienda el tratamiento sintomático para aliviar los síntomas de la gripe (C-II).
- 2.
Para el tratamiento sintomático de la fiebre, la cefalea y los dolores musculares asociados a la gripe, se puede utilizar el paracetamol, el ibuprofeno o la dipirona (B-II).
- 3.
La tos se puede aliviar con miel y dextrometorfano, pero el uso de medicamentos sin receta debe sopesarse con el riesgo de sobredosis (B-II).
- 4.
La antibioterapia no está indicada salvo que haya sospecha de sobreinfección bacteriana (A-III).
Recomendaciones:
- 1.
En algunos pacientes pediátricos seleccionados, previamente sanos, con diagnóstico confirmado precoz de gripe estacional, se puede iniciar tratamiento antiviral específico en la comunidad en las primeras 24 horas desde el inicio del cuadro clínico. Hay que tener en consideración que los beneficios esperados se limitan a acortar la duración del proceso y prevenir el desarrollo de otitis media aguda, y no a reducir la hospitalización u otras complicaciones. Se debe informar a los padres del balance beneficio/riesgo obtenido con el tratamiento. El panel del presente documento de consenso considera que este beneficio no justificaría la recomendación del uso indiscriminado del tratamiento antiviral en la población pediátrica general (A-II).
- 2.
En pacientes pediátricos seleccionados con infección gripal no complicada en la comunidad, se puede iniciar tratamiento antiviral específico de manera ambulatoria cuando existan factores de riesgo significativos para el desarrollo de complicaciones (inmunodepresión, neumopatías crónicas, cardiopatía con repercusión hemodinámica, neuropatía grave, nefropatías y hepatopatías crónicas) (A-II).
- 3.
Los inhibidores de la neuraminidasa son los fármacos de primera línea a prescribir en pacientes en los que está indicado el tratamiento ambulatorio (A-I).
- 4.
El oseltamivir oral (en forma de cápsulas o suspensión oral, ver posología en la tabla 7 del documento completo, Anexo A) es preferible al zanamivir inhalatorio (que, en cualquier caso, no está indicado en menores de cinco años) en pacientes pediátricos que puedan tomar formulaciones orales (A-III).
- 5.
Cuanto antes se inicie el tratamiento con inhibidores de la neuraminidasa, mayor será su efecto beneficioso (A-II).
- 6.
Idealmente, se debe iniciar el tratamiento con inhibidores de la neuraminidasa en las primeras 48 horas desde la aparición de los síntomas, aunque puede obtenerse un beneficio clínico incluso si se inicia después de las primeras 48 horas de evolución (A-II).
- 7.
Las autoridades sanitarias competentes deben adoptar las medidas necesarias para garantizar el acceso a estos fármacos a los pacientes pediátricos en los que está indicado su uso en el marco del Sistema Nacional de Salud (C-III).
Recomendaciones:
- 1.
No está indicado en la población pediátrica general (C-III).
- 2.
Está indicado, en casos excepcionales, en pacientes pediátricos con riesgo de evolución desfavorable en los que existe una fuerte sospecha de infección por virus de la gripe y no es posible realizar pruebas diagnósticas inmediatamente (C-III).
Recomendaciones:
- 1.
Para el tratamiento sintomático de la fiebre, la cefalea y los dolores musculares asociados con la gripe, se puede utilizar el paracetamol, el ibuprofeno o la dipirona (B-II).
- 2.
La tos se puede aliviar con miel y dextrometorfano, pero el uso de medicamentos sin receta debe sopesarse con el riesgo de sobredosis (B-III).
- 3.
El uso de salicilatos y codeína debe evitarse en pacientes menores de 18 años por el riesgo de desenlace fatal (C-III).
- 4.
La antibioterapia no está indicada salvo que haya sospecha de sobreinfección bacteriana (A-III).
Recomendaciones:
- 1.
Se recomienda el uso precoz de antivirales en pacientes adultos ingresados con gripe sospechada o confirmada (A-II).
- 2.
Los inhibidores de la neuraminidasa son el tratamiento de primera línea en pacientes en los que el tratamiento está indicado al ingreso (A-I).
- 3.
El oseltamivir oral es preferible al zanamivir inhalatorio en adultos que pueden tomar fármacos por la vía oral (A-III).
- 4.
El oseltamivir se puede administrar en solución oral mediante sonda nasogástrica en pacientes incapaces de tragar las cápsulas o de inhalar el zanamivir (A-II).
- 5.
Cuanto antes se inicie el tratamiento con inhibidores de la neuraminidasa, mayor será su efecto beneficioso. Los inhibidores de neuraminidasa se deben iniciar lo antes posible, preferiblemente en menos de seis horas desde la llegada a Urgencias (A-II).
- 6.
Idealmente se debe iniciar el tratamiento con inhibidores de la neuraminidasa en las primeras 48 horas desde la aparición de los síntomas, aunque en pacientes ingresados se debe iniciar el tratamiento independientemente del tiempo de evolución (A-II).
- 7.
En adultos que cumplen los criterios de tratamiento hospitalario de la gripe, se debe iniciar el tratamiento antiviral lo antes posible si su evaluación tiene lugar durante la temporada de gripe anual (A-III).
- 8.
Las autoridades sanitarias competentes deben adoptar las medidas necesarias para garantizar el acceso a estos fármacos a los pacientes en los que está indicado su uso en el marco del Sistema Nacional de Salud (A-III).
Recomendaciones:
- 1.
Los corticoides no se deben añadir al tratamiento antigripal en pacientes hospitalizados, salvo que estén indicados por otro motivo (A-III).
- 2.
La asociación de macrólidos y naproxeno al oseltamivir puede ser beneficiosa en pacientes con neumonía concurrente con la infección por virus de la gripe (C-I).
- 3.
Se requieren más estudios para considerar la recomendación del uso de inmunoterapia pasiva y de sirolimus en casos graves de infección por virus de la gripe (B-II).
- 4.
Otras medidas terapéuticas estudiadas en seres humanos, como las estatinas, la nitazoxanida y los remedios naturales, no han demostrado consistentemente mejorar el pronóstico en adultos hospitalizados con gripe, por lo que no se recomienda su uso rutinario (C-III).
- 5.
La tos se puede aliviar con dextrometorfano, pero el uso de medicamentos sin receta debe sopesarse cuidadosamente con el riesgo de efectos adversos (B-II).
Recomendaciones:
- 1.
En los adultos con cuadro de infección respiratoria grave (neumonía extensa, fallo respiratorio, hipotensión) asociada a infección por virus de la gripe, se debe iniciar tratamiento antibiótico precozmente, además de tratamiento antiviral.
- 2.
En adultos con infección por virus de la gripe cuyos síntomas respiratorios empeoran tras una mejoría inicial, se debe considerar la antibioterapia (A-III).
- 3.
En estas circunstancias, se deben realizar pruebas microbiológicas en pacientes hospitalizados para confirmar la infección o sobreinfección bacteriana (A-III).
- 4.
Si se inicia, cuando está indicado, el tratamiento antibiótico utilizado en adultos con gripe debe tener actividad contra las bacterias asociadas comúnmente a esta infección como Streptococcus pneumoniae, Staphylococcus aureus, Streptococcus pyogenes y Haemophilus influenzae (A-II).
- 5.
En caso de sobreinfección nosocomial, es necesario considerar la posibilidad de S. aureus resistente a la meticilina (A-II).
- 6.
También se debe considerar la infección por especies de Aspergillus, especialmente en pacientes inmunodeprimidos y en los ingresados en unidades de cuidados intensivos (A-II).
Recomendaciones:
- 1.
El tratamiento antiviral está recomendado en niños con factores de riesgo de curso complicado (inmunodepresión, neumopatía crónica excluyendo el asma, cardiopatía con repercusión hemodinámica, neuropatía grave, nefropatía o enfermedad hepática crónica) si el motivo de ingreso es la infección por virus de la gripe (B-III).
- 2.
El tratamiento antiviral también puede considerarse en niños en los que el motivo de ingreso es la gripe, pero sin factores de riesgo de curso complicado si se presentan con neumonía o fallo respiratorio o requieren ingreso en la unidad de cuidados intensivos (B-III).
- 3.
Los inhibidores de la neuraminidasa son el tratamiento de primera línea en pacientes en los que el tratamiento está indicado al ingreso (A-I).
- 4.
El oseltamivir oral es preferible al zanamivir inhalatorio en niños que pueden tomar fármacos por la vía oral (C-III).
- 5.
El oseltamivir en solución oral puede ser preferible a las cápsulas en pacientes pediátricos (C-III).
- 6.
El zanamivir no está indicado en ningún caso en pacientes menores de cinco años (A-III).
- 7.
El oseltamivir se puede administrar en solución oral mediante sonda nasogástrica en pacientes incapaces de tragar las cápsulas o incapaces de inhalar el zanamivir (A-II).
- 8.
Cuanto antes se inicie el tratamiento con inhibidores de la neuraminidasa, mayor será su efecto beneficioso. Cuando su uso está indicado, el tratamiento se debe iniciar lo antes posible, preferiblemente en menos de seis horas desde la llegada a Urgencias (A-II).
- 9.
Cuando está indicado, lo ideal es iniciar el tratamiento con inhibidores de la neuraminidasa en las primeras 48 horas de evolución del cuadro clínico; sin embargo, en niños muy graves, se debe iniciar el tratamiento independientemente de la duración de los síntomas (A-II).
- 10.
Debido a lo inespecífico de sus síntomas, lo ideal es confirmar microbiológicamente el diagnóstico de gripe antes de indicar el tratamiento antiviral. El diagnóstico etiológico también permite el aislamiento de los pacientes durante la temporada de gripe estacional, que se solapa con la de otros virus como el virus respiratorio sincitial (A-I).
- 11.
Excepcionalmente, se puede prescribir el tratamiento antiviral sin confirmación microbiológica previa en pacientes críticos y/o con factores de riesgo en los que existe una fuerte sospecha clínica de gripe y resulte imposible realizar una prueba diagnóstica de manera inmediata (C-III).
- 12.
Las autoridades sanitarias competentes deben adoptar las medidas necesarias para garantizar el acceso a estos fármacos a los pacientes en los que está indicado su uso en el marco del Sistema Nacional de Salud (C-III).
Recomendaciones:
- 1.
Para el tratamiento sintomático de la fiebre, la cefalea y los dolores musculares asociados con la gripe, se pueden utilizar el paracetamol, el ibuprofeno o la dipirona (B-II).
- 2.
El uso de salicilatos debe evitarse en menores de 18 años debido al riesgo de desarrollar síndrome de Reye (C-III).
- 3.
Pueden ser útiles la posición erguida con apoyo y la succión suave de las fosas nasales cuando estén taponadas por secreciones (B-II).
- 4.
La fluidoterapia intravenosa está indicada si no se puede mantener una ingesta oral adecuada, así como la oxigenoterapia o la ventilación mecánica según estén indicadas (B-II).
- 5.
Por lo general no se recomienda el uso de otros fármacos como los antihistamínicos, descongestionantes nasales, antitusivos, expectorantes o mucolíticos (B-II).
- 6.
Los corticoides no se deben añadir al tratamiento antigripal en pacientes hospitalizados, a menos que estén indicados por otro motivo (A-III).
Recomendaciones:
- 1.
La antibioterapia está indicada en casos confirmados o con sospecha alta de infección bacteriana secundaria (incluyendo neumonía, sinusitis y otitis media bacterianas). En general, la antibioterapia empírica debe estar dirigida a los patógenos más comunes que provocan infecciones tras la gripe: S. pneumoniae, S. aureus y S pyogenes (A-I).
- 2.
No está indicado prescribir antibióticos con el objetivo de prevenir la complicación en forma de infección bacteriana secundaria (A-I).
- 3.
En niños hospitalizados con infección por virus de la gripe, está recomendado realizar pruebas complementarias cuando se sospeche la neumonía bacteriana, ya que los síntomas y signos de las infecciones por virus y bacterias a menudo se solapan. Ninguna prueba complementaria por sí sola permite establecer la coinfección bacteriana (B-II).
- 4.
La regla de decisión clínica que muestra el mejor rendimiento para el diagnóstico de coinfección o sobreinfección bacteriana es la combinación de un nivel de proteína C-reactiva (PCR) superior a 13 mg/dL, un nivel de procalcitonina superior a 0,52 ng/mL, y/o la presencia de condensación alveolar en la radiografía de tórax (B-II).
- 5.
En niños con infección por virus de la gripe cuyos síntomas respiratorios empeoran tras una mejoría inicial, se debe considerar la antibioterapia (A-III).
- 6.
En estas circunstancias, se deben realizar pruebas de diagnóstico microbiológico en pacientes hospitalizados para confirmar la infección o sobreinfección bacteriana (A-III).
Recomendaciones:
- 1.
Vacunación anual contra la gripe en grupos de alto riesgo (A-I) (ver la sección Vacunación frente al virus de la gripe).
- 2.
Se recomienda la higiene de manos tras el contacto con secreciones respiratorias por medio del lavado de manos con agua y jabón (o fricción con solución hidroalcohólica que contenga un mínimo de 60% de etanol o isopropanol, cuando no se tenga acceso a agua y jabón) (A-II).
- 3.
Al toser o estornudar, hay que cubrirse la nariz y la boca con un pañuelo desechable o con el ángulo interno del codo (de no haber pañuelos desechables disponibles) para contener las secreciones respiratorias, seguido de la higiene de manos. Se debe evitar tocarse los ojos, nariz o boca en la medida de lo posible (B-II).
- 4.
Se recomienda la limpieza rutinaria de superficies y objetos que se tocan frecuentemente y pueden estar contaminados con secreciones respiratorias (en domicilios, colegios, guarderías y lugares de trabajo) (B-II).
- 5.
Se puede considerar la quimioprofilaxis posexposición en individuos asintomáticos con riesgo alto de presentar complicaciones de la gripe, para quienes la vacuna está contraindicada, no está disponible o se espera que tenga una efectividad baja (p. ej., individuos muy inmunodeprimidos) (C-II).
- 6.
También se puede considerar la quimioprofilaxis posexposición en individuos no vacunados y contactos domiciliarios de pacientes con alto riesgo de desarrollar complicaciones de la gripe (p.ej., individuos muy inmunodeprimidos) (C-II).
- 7.
Para la quimioprofilaxis posexposición, se recomienda un régimen de 10 días de un inhibidor de la neuraminidasa. Este debe iniciarse lo antes posible (en un plazo de 48 horas tras la exposición en el caso del oseltamivir oral [ver posología recomendada en adultos en la tabla 8 y en niños en la tabla 9, ambas en el texto completo en el Anexo A] o de 36 horas en el caso del zanamivir inhalatorio) (A-III).
Recomendaciones:
Vacunación
- 1.
Se recomienda la vacunación anual frente a la gripe de los TS e individuos en grupos de riesgo (A-I) (ver sección Vacunación frente al virus de la gripe).
- 2.
Se recomienda la vacunación anual frente a la gripe y el neumococo de los residentes en centros de cuidados de larga duración (A-II) (ver sección Vacunación frente al virus de la gripe).
Quimioprofilaxis
- 1.
El uso rutinario de antivirales para la profilaxis posexposición no está recomendado (B-III). La profilaxis antiviral se puede considerar tras la exposición (ver criterios en tabla 10 en el texto completo en el Anexo A) a un individuo con gripe en algunos casos, incluyendo pacientes o TS asintomáticos con riesgo de desarrollar complicaciones de la gripe, o aquellos en los que la vacunación antigripal está contraindicada, no disponible o se espera que tenga una efectividad baja (p.ej., individuos con inmunodepresión importante) (A-II).
- 2.
Para la quimioprofilaxis posexposición, se recomienda un régimen de 10 días de un inhibidor de la neuraminidasa. Este debe iniciarse lo antes posible (en un plazo de 48 horas tras la exposición en el caso del oseltamivir oral o de 36 horas en el caso del zanamivir inhalatorio) (A-I) (ver posología recomendada en adultos en la tabla 8 y en niños en la tabla 9, ambas en el texto completo en el Anexo A).
Precauciones estándar, higiene de manos e higiene respiratoria/etiqueta de la tos
- 1.
Reforzar la higiene de manos efectiva y la etiqueta de tos cuando se esté en contacto con pacientes, visitantes y personal (estrategia «Catch it, Bin it, Kill it» propuesta en el Reino Unido) (B-II).
- 2.
Proporcionar pañuelos desechables, receptáculos con apertura «sin manos» para tirar pañuelos y solución hidroalcohólica para manos (B-II).
- 3.
Informar de la necesidad de cubrirse la boca o nariz al toser o estornudar, usar pañuelos desechables y practicar la higiene de manos (p.ej., colocando señales en los accesos y otros lugares estratégicos) (B-II).
- 4.
Los procedimientos estándar de limpieza y desinfección, manipulación de alimentos, lavandería y gestión de residuos son adecuados en la atención a pacientes con gripe confirmada o sospechada (B-II).
Triaje para la identificación rápida de pacientes con SG
- 1.
Solicitar a la población que, en caso de tener síntomas de infección respiratoria, informen de ello a los profesionales sanitarios a su llegada al centro para que se puedan tomar medidas preventivas (B-III).
- 2.
Ofrecer mascarillas a las personas con tos a su entrada en el hospital (B-II).
- 3.
Disponer espacios diferenciados en las salas de espera para pacientes con síntomas de infección respiratoria (B-III).
- 4.
Se recomienda que los pacientes se mantengan a uno o más metros de distancia y separados por barreras físicas (B-III).
Precauciones para la prevención y el control de infecciones durante la atención de pacientes con SG o infección gripal confirmada
- 1.
Las precauciones de transmisión por gotas son necesarias en todos los casos de SG en los que se conoce o sospecha la infección por virus de la gripe hasta que se haya descartado dicha infección o se considere que el paciente ya no es contagioso (A-II).
- 2.
Ubicar a pacientes con gripe confirmada o sospechada en habitaciones individuales o áreas específicas. Si no hay disponible una habitación individual, consultar con el Servicio de Medicina Preventiva para valorar la agrupación de casos por cohorte (B-III). En centros de cuidados de larga duración y otros ámbitos residenciales, las decisiones sobre la ubicación del paciente se deben adoptar de manera individualizada teniendo en cuenta el riesgo de infección de los demás pacientes residentes en la misma habitación y las posibles alternativas (C-III).
- 3.
Los pacientes con gripe sospechada o confirmada que requieran ventilación no invasiva deben tener prioridad en la asignación de habitaciones con presión negativa (de estar disponibles) y/o con extracción del 100% del aire inyectado (B-II).
- 4.
Para los procedimientos que generan aerosoles, es necesario el uso de respirador o mascarilla FFP2, bata impermeable, guantes desechables y protectores oculares (B-III).
- 5.
Siempre que estén disponibles, se deben utilizar sistemas de aspiración cerrados, colocando filtros antivirales-antibacterianos en el puerto espiratorio (B-III).
Cuidados periparto y posparto
- 1.
La atención de las mujeres embarazadas hospitalizadas con infección por virus de la gripe sospechada o confirmada ingresadas debe ceñirse a las recomendaciones establecidas para la población general antes, durante y después del parto. Esto incluye las precauciones estándar y de transmisión por gotas (B-II).
- 2.
Tras el parto, debido al riesgo de complicaciones graves si el neonato contrae la gripe, se debe valorar la separación temporal del recién nacido, teniendo en cuenta los deseos de la madre. Siempre que sea posible, el recién nacido debe ser atendido por un cuidador sano (B-III).
- 3.
Las madres que deseen practicar la lactancia materna deben extraer su leche para establecer y mantener la producción de leche. Los cuidadores sanos pueden administrar a los neonatos la leche extraída (B-III).
- 4.
Si el recién nacido se aloja en la misma habitación (por deseo de la madre o motivos logísticos), se deben establecer precauciones estándar y de transmisión por gotas para minimizar la transmisión (B-III). El hospital debe implementar medidas para reducir la exposición del neonato al virus, incluyendo barreras físicas (p.ej., una cortina entre la madre y el neonato), manteniendo una distancia mínima de 2 m entre la madre y el neonato, y asegurando la presencia de otro adulto que se encargue del cuidado del bebé.
- 5.
En caso de mantenerse la lactancia materna mientras la madre tiene gripe, la madre debe llevar mascarilla y practicar la higiene de manos antes de cada toma o cada contacto con su bebé (B-III).
Medidas de contención
- 1.
Durante los periodos en los que aumenta la actividad gripal, hay que minimizar la atención hospitalaria de pacientes con un SG leve sin factores de riesgo para desarrollar complicaciones (B-III).
- 2.
Limitar el acceso a visitantes con síntomas respiratorios agudos y/o de aquellos con riesgo alto de desarrollar complicaciones de la gripe (B-III).
- 3.
Los TS que desarrollen síntomas sugestivos de gripe deben interrumpir sus actividades de atención a pacientes, ponerse una mascarilla y notificar de inmediato a su supervisor (y al personal de control de infección hospitalaria) para valorar si es apropiado que mantengan el contacto con los pacientes, su reasignación temporal o su exclusión del trabajo hasta que cumplan los criterios de estado no infeccioso (B-III).
Formación y educación de TS
- 1.
Educar a los TS sobre la importancia de las medidas de control de foco para evitar la diseminación de las secreciones respiratorias y así prevenir la transmisión por gotas y por fómites de patógenos respiratorios (B-II).
- 2.
Proporcionar a todo el personal formación y educación sobre los métodos, políticas y procedimientos de control de infecciones (B-II).
- 3.
En el ámbito sanitario, se deben establecer mecanismos para obtener información sobre la actividad del virus de la gripe en la comunidad y para la detección precoz de brotes en el ámbito sanitario (B-III).
Un brote nosocomial se define por el diagnóstico de infección por virus de la gripe asociado a cuidados sanitarios (con confirmación microbiológica de por lo menos uno de los casos) en dos o más pacientes ingresados en la misma planta y en un período inferior a 24 horas (A-II).
¿Qué medidas deben adoptarse para controlar un brote de gripe?Ante la detección de un brote nosocomial de gripe en una institución, se debe implementar un bundle de medidas, en lugar de medidas aisladas (A-II). Esto incluye medidas administrativas, farmacológicas y no farmacológicas (ver tabla 11 en el texto completo en el Anexo A) (A-II).
Hospitales de agudosRecomendaciones:
- 1.
Se deben emplear medidas no farmacológicas para prevenir la diseminación del virus (B-II).
- 2.
Administrar profilaxis posexposición lo antes posible a los pacientes que hayan tenido contacto estrecho con un caso de gripe confirmada o sospechada y que presenten factores de riesgo para el desarrollo de complicaciones graves en caso de infección (ver tabla 11 en el texto completo en el Anexo A) (A-II).
- 3.
La profilaxis posexposición está indicada en TS con comorbilidades que supongan una predisposición a presentar complicaciones en caso de contraer la gripe (ver tabla 11 en el texto completo en el Anexo A) (A-II).
- 4.
La profilaxis preexposición de los pacientes o el personal sanitario no se recomienda de manera rutinaria, incluso en el contexto de un brote, pero debe considerarse en plantas de hospitalización en las que estén ingresados pacientes inmunocomprometidos o si se sospecha que el personal sanitario está implicado en el mantenimiento de la actividad del brote (B-II).
Recomendaciones:
- 1.
Los pacientes ingresados en unidades de cuidados intensivos neonatales o pediátricas deben ubicarse en habitaciones individuales si contraen la gripe (B-II).
- 2.
Se debe llevar mascarilla, bata y guantes al atender a pacientes con infección por virus de la gripe ingresados en unidades de cuidados intensivos neonatales o pediátricas (B-II).
- 3.
Se debe administrar profilaxis posexposición lo antes posible a neonatos o lactantes no vacunados ingresados en unidades de cuidados intensivos pediátricos expuestos al virus (A-III).
- 4.
Se debe administrar profilaxis posexposición a TS si ellos o sus convivientes tienen comorbilidades que conllevan un riesgo alto de complicaciones de la gripe (A-III).
- 5.
Administrar profilaxis antiviral tanto a TS como a familiares no vacunados, vacunados en las dos semanas previas o en los que se sospecha fallo vacunal (A-III).
- 6.
La profilaxis generalizada a todos los neonatos o lactantes ingresados en unidades de cuidados intensivos pediátricos debe considerarse si un brote persiste a pesar de la aplicación de medidas más restrictivas o si se sospecha que el personal está implicado en el mantenimiento de la actividad del brote (C-III).
- 7.
Se debe impedir el acceso a la planta de hospitalización a personas que presenten síntomas respiratorios (A-III).
Recomendaciones:
- 1.
Siempre que se detecte un caso de gripe en un residente de un centro de cuidados de larga duración o residencia de ancianos, se debe proporcionar profilaxis antiviral al resto de los residentes, con independencia de su estado vacunal (A-I).
- 2.
La profilaxis posexposición está indicada en TS con comorbilidades que supongan una predisposición a presentar complicaciones en caso de contraer la gripe (A-II).
- 3.
La profilaxis preexposición del personal sanitario no se recomienda de rutina, incluso en el contexto de un brote, pero debe considerarse si se sospecha que miembros del personal están implicados en el mantenimiento de la actividad del brote (B-II).
- 4.
Reforzar la higiene de manos y el uso de mascarillas en el personal (B-II).
- 5.
La vacunación del personal y los residentes ante la aparición de los primeros casos de infección por virus de la gripe no se debe considerar una medida de control adecuada (A-I).
- 6.
Implementación de otras medidas no farmacológicas, como el distanciamiento social y la agrupación de casos por cohortes (B-III).
Recomendaciones:
- 1.
Se recomienda la vacunación de niños de seis meses a 18 años de edad bajo determinadas circunstancias (ver criterios en la tabla 12 del texto completo en el Anexo A) (A-III).
- 2.
Se recomienda la vacunación universal de niños sanos de seis meses a cinco años de edad (AIII).
- 3.
Las autoridades gubernamentales y los profesionales de la salud deben redoblar sus esfuerzos para potenciar la vacunación frente a la gripe de niños pertenecientes a grupos diana (A-III).
Recomendaciones:
- 1.
Se recomienda vacunar a todos los adultos a partir de los 65 años de edad (A-I).
- 2.
Se recomienda vacunar a los adultos de 19 a 64 años bajo determinadas circunstancias (ver criterios en la tabla 13 del texto completo en el Anexo A) (A-II).
- 3.
Las autoridades gubernamentales y los profesionales de la salud deben redoblar sus esfuerzos para potenciar la vacunación frente a la gripe de adultos pertenecientes a grupos diana (A-III).
Recomendación:
- 1.
Se recomienda la vacunación de niños y adolescentes con vacuna tetravalente (frente a virus influenza A H3N2, A H1N1pdm09, linaje B/Victoria y linaje B/Yamagata) (B-III).
Recomendaciones:
- 1.
A partir de los 19 años, en individuos en los que está indicada la vacunación, se recomienda el uso de la vacuna tetravalente (frente a virus influenza A H3N2, A H1N1pdm09, linaje B/Victoria y linaje B/Yamagata) (B-III).
- 2.
En adultos dentro del grupo de edad en los que esté autorizada, se recomienda el uso de vacuna antigripal estacional tetravalente (frente a influenza A H3N2, tipo A H1N1pdm09, influenza B/linaje Victoria e influenza B/linaje Yamagata) de inmunidad reforzada (adyuvada [B-III], de alta dosis [B-II] o recombinante [B-II]).
Recomendaciones:
- 1.
En niños de seis meses a ocho años de edad que no han recibido ninguna dosis de vacuna antigripal con anterioridad, se recomienda una dosis de vacuna seguida por otra separada de la primera por un intervalo de cuatro semanas (A-I).
- 2.
En niños menores de nueve años vacunados en temporadas previas, se recomienda una única dosis (A-I).
- 3.
En mayores de nueve años, se recomienda la administración de una única dosis de vacuna antigripal, independientemente del antecedente de vacunación en temporadas previas (A-I).
- 4.
Para todas las edades, se recomienda administrar la dosis completa de 0,5 mL de vacuna antigripal (A-I).
- 5.
La vacuna se debe administrar en octubre-noviembre para los habitantes del hemisferio norte (A-III).
- 6.
La vacunación está indicada hasta el final de la temporada de gripe anual en aquellos que no recibieron la vacuna en octubre-noviembre (A-III).
Recomendaciones:
- 1.
La vacunación frente a la gripe debe evitarse en individuos con antecedente de reacción alérgica grave (como anafilaxis) a dosis previas de la vacuna de la gripe o a cualquiera de sus componentes (A-III).
- 2.
Actualmente, la alergia al huevo no se considera una contraindicación para la administración de la vacuna de la gripe cultivada en huevo (A-III).
- 3.
Cualquier enfermedad aguda de intensidad moderada o grave (p. ej. crisis asmáticas, insuficiencia cardiaca descompensada, diarrea aguda), con o sin fiebre, supone una contraindicación temporal para la administración de la vacuna. En estos casos, la vacunación debe posponerse hasta que se haya resuelto la enfermedad aguda (A-III).
Los estudios futuros deberían abordar distintos puntos concernientes a la infección por el virus de la gripe.3 Desde un punto de vista epidemiológico, es necesario desarrollar herramientas para mejorar la predicción de epidemias, pandemias e interacciones con otros virus respiratorios. También se necesitan herramientas, por ejemplo, de aprendizaje automático, para diagnosticar la infección por virus de la gripe con mayor precisión en la práctica clínica. Para mejorar el diagnóstico de la infección, se necesita desarrollar técnicas para uso en el punto de atención («point-of-care» [«POC»]) fáciles de utilizar que proporcionen información fiable al clínico para la toma inmediata de decisiones terapéuticas. El arsenal terapéutico contra el virus de la gripe debe expandirse con nuevos antivirales orales a administrar en las fases tempranas de la infección. Se necesita más evidencia sobre la transmisión del virus (por gotas o aerosoles) para establecer recomendaciones más precisas sobre las medidas de aislamiento y los equipos de protección individual. Por último, se requieren vacunas que produzcan una respuesta inmune mejorada, así como vacunas universales con actividad frente a distintos tipos de virus de la gripe para que no sea necesario volver a vacunar cada año. Algunas de las lecciones aprendidas durante la pandemia por el SARS-CoV-2 deberían aplicarse al manejo del virus de la gripe en el futuro.
FinanciaciónLa única financiación recibida ha sido la dotación económica proporcionada por la Sociedad Española de Microbiología Clínica y Enfermedades Infecciosas (SEIMC) para la redacción del Documento de Consenso.
Conflicto de interesesFrancisco López-Medrano, Diego van Esso-Arbolave, Santiago Alfayate, Manuel García Cenoz, Santiago Melón, Judith Chamorro-Camazón, Alfredo Tagarro, Marta Cruz, Diego Viasus, Jordi Carratalà, Elisa Cordero, Germán Schwarz-Chávarri, M. Ángeles Marcos y Nemesio Moreno-Millán declaran no tener ningún conflicto de intereses. María Fernández-Prada ha actuado como consultora en advisory boards y ha dado conferencias de formación médica continuada para Pfizer, GSK, Seqirus, MSD, Sanofi y Sanofi-Genzyme. Jaime Pérez-Martín ha dado conferencias de formación médica continuada para Seqirus y Sanofi. Tomàs Pumarola ha actuado como consultor en advisory boards de Seqirus y Sanofi. Juan Rodríguez García ha actuado como consultor en advisory boards o ha dado conferencias de formación médica continuada para Pfizer, GSK y Sanofi.
Al Comité Ejecutivo de la Sociedad Española de Enfermedades Infecciosas y Microbiología (SEIMC) por confiarnos la elaboración del presente documento de consenso (especialmente a José Ramón Blanco y Antonio Aguilera). Estamos particularmente agradecidos con Carlota Gudiol, María Nieves Larrosa, Manuel Crespo y Juan Carlos Rodríguez Díaz (miembros previos del Comité Ejecutivo de la SEIMC). También queremos reconocer el entusiasmo con el que las demás sociedades científicas implicadas en el desarrollo del documento acogieron la propuesta de la SEIMC. Damos calurosamente las gracias a Nuria Jiménez, secretaria de la SEIMC, por su ayuda con los asuntos logísticos. También a José María Martínez-Ávila por sus ilustraciones originales, diseñadas ex profeso para este documento de consenso, y a Meryl Jones por la revisión de la versión en inglés del manuscrito.
Artículo publicado previamente en Enfermedades Infecciosas y Microbiología Clínica (https://doi.org/10.1016/j.eimc.2022.10.010), con el consentimiento de los autores y editores.