La infección por Entamoeba histolytica es de distribución mundial y endémica en muchos países tropicales1. En nuestro medio, el absceso hepático amebiano es poco frecuente y ha aumentado el número de casos en los últimos años, principalmente en viajeros e inmigrantes procedentes de zonas endémicas2.
Presentamos el caso de una niña de 2 años de edad, de origen guineano, que llevaba 2 meses viviendo en España y acudió a urgencias de nuestro hospital por presentar fiebre, decaimiento, vómitos y dolor abdominal difuso. En la exploración física se encontró temperatura de 38°C, dolor abdominal difuso, desarrollo ponderoestatural no adecuado y hemiparesia izquierda con marcha en estepaje en el estudio en Neuropediatría. El resto de la exploración fue normal.
Se realizaron las siguientes pruebas complementarias: hemograma: conteo de leucocitos: 10.000×103/μl con el 1% de eosinófilos, hemoglobina: 9,5g/dl, hematocrito: el 29,3%, volumen corpuscular medio (VCM): 74,7fl, conteo de plaquetas: 521×103/μl, transaminasa glutámico oxalacética (GOT): 19U/l, transaminasa glutámico pirúvica (GPT): 11U/l, gammaglutamil transpeptidasa (GGT): 40U/l, lactato deshidrogenasa (LDH): 189U/l, y fosfatasa alcalina: 148U/l. La bioquímica y el análisis básico de orina fueron normales. La serología frente a toxoplasma inmunoglobulina (Ig) G, rubéola IgG, herpes simple IgM, citomegalovirus (CMV), VIH, hepatitis B y C fue negativa. En el coprocultivo, se analizó la flora habitual y se realizó un estudio parasitológico, donde se observaron Giardia lamblia y Ascaris lumbricoides. El antígeno de E. histolytica en heces fue negativo. En la ecografía abdominal no hubo hallazgos significativos. Recibió tratamiento con metronidazol (1,5cm3/8h) y mebendazol (100mg/24h) y, tras la evidencia analítica de anemia microcítica, se inició tratamiento con hierro bivalente (8ml/12h).
Tras una semana del inicio del cuadro y la instauración del tratamiento, y al presentar buen estado general, la paciente recibió el alta médica para que su pediatra la controlara. Un mes después, se la envió a urgencias por presentar nuevamente fiebre de 39°C y dolor abdominal difuso. Se le realizó una ecografía abdominal, en la que se observó una discreta hepatomegalia y una formación redondeada, de bordes festoneados y aspecto umbilicado de 18×15mm en el lóbulo derecho (ala hepática). Se solicitó serología de E. histolytica y se realizó inmunofluorescencia indirecta, que resultó positiva a títulos de 1/400. Se realizó una gammagrafía con galio (Ga), en la que se observó un aumento de la captación de Ga-67 en el segmento hepático vii, diagnóstico compatible con absceso hepático. Recibió tratamiento con cefotaxima (1.500mg/24h/5 días), gentamicina (180mg/24h/5 días) y metronidazol (900mg/24h/10 días), y al alta, se pautó amoxicilina-clavulánico (750mg/24h/5 días) por un proceso infeccioso ótico añadido, y paromomicina (250mg/24h/7 días) como continuación del tratamiento del absceso hepático amebiano. La paciente evolucionó clínicamente bien, se encontraba afebril y el dolor abdominal desapareció.
El absceso hepático amebiano se desarrolla aproximadamente en entre el 3 y el 10% de los pacientes con afectación amebiana intestinal y es poco frecuente en niños3,4. Los síntomas clínicos más frecuentes en niños son dolor abdominal agudo, fiebre y hepatomegalia5, síntomas que presentó nuestra paciente. El estudio microbiológico se basa en la demostración del parásito, aunque en el 50% de los casos el examen parasitológico en heces es negativo, y para algunos autores es todavía menor6. En nuestro caso, no se observó el parásito en heces. La gammagrafía con Ga-67 muestra lesiones frías rodeadas de un halo periférico que permite diferenciarlas de los abscesos piógenos6 e indica el origen amebiano. La serología de E. histolytica es muy útil para diagnosticar la amebiasis intestinal en áreas no endémicas, donde la infección por E. histolytica no es común7. En nuestro caso, la serología detectó la infección con un título de 1/400. La clínica de la paciente junto con la serología y las técnicas de imagen son suficientes para establecer el diagnóstico de amebiasis8. Por tanto, la técnica de punción-aspiración del absceso no es necesaria para obtener el diagnóstico etiológico. La mayoría de los abscesos hepáticos responden al tratamiento médico; el tratamiento de elección es el metronidazol9 durante 10 días y se continúa con un fármaco de acción luminal de escasa absorción oral, como la paromomicina. Si no se utiliza este medicamento, existe el riesgo de recaída en el 10% de los casos. En nuestra paciente, la mejoría fue notable tras la instauración del tratamiento y no fue necesaria la cirugía que debe reservarse cuando el absceso se ha complicado o existe riesgo de rotura intraperitoneal10. Las complicaciones del absceso hepático amebiano son la rotura de éste en la cavidad abdominal, el pleura o el pericardio.
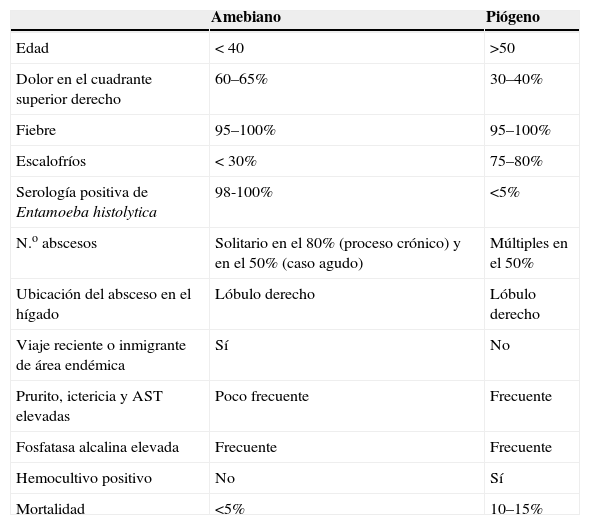
Creemos que la amebiasis debe incluirse en el diagnóstico diferencial del absceso hepático, especialmente en su diferenciación con el absceso hepático piógeno, cuyas principales características se observan en la tabla 1.
Comparación entre absceso hepático amebiano y absceso hepático piógeno
| Amebiano | Piógeno | |
| Edad | < 40 | >50 |
| Dolor en el cuadrante superior derecho | 60–65% | 30–40% |
| Fiebre | 95–100% | 95–100% |
| Escalofríos | < 30% | 75–80% |
| Serología positiva de Entamoeba histolytica | 98-100% | <5% |
| N.o abscesos | Solitario en el 80% (proceso crónico) y en el 50% (caso agudo) | Múltiples en el 50% |
| Ubicación del absceso en el hígado | Lóbulo derecho | Lóbulo derecho |
| Viaje reciente o inmigrante de área endémica | Sí | No |
| Prurito, ictericia y AST elevadas | Poco frecuente | Frecuente |
| Fosfatasa alcalina elevada | Frecuente | Frecuente |
| Hemocultivo positivo | No | Sí |
| Mortalidad | <5% | 10–15% |
AST: alanina aminotransferasa.