Hace décadas que los lácteos son una fuente principal de yodo. El fin del estudio fue conocer la situación nutricional de yodo y su relación con el consumo de lácteos, en preescolares de 2-5 años de una zona rural con 27.847 habitantes.
Pacientes y métodosSe planificó estudiar a 200, seleccionados por muestreo aleatorio proporcional al tamaño del municipio, edad y sexo. Los progenitores aportaron muestras de orina para analizar yoduria e información nutricional a través de entrevista. Equivalencia de un vaso de leche y una porción de queso a una ración, y la unidad de otros derivados a media ración. El estado nutricional del yodo se interpretó con la mediana (P[percentil]50) de las yodurias y se estimó la ingesta de yodo con la media de raciones/día de leche y derivados, pescado y huevos.
ResultadosParticiparon 198. De 193 se analizaron yodurias. Media ± desviación estándar de raciones de lácteos/día de 3,8 ± 1,4. El 69,9% tomaba ≥ 2 vasos de leche/día y el 88,1% una ración de otros lácteos. Mediana de yodurias de 184μg/l, dependiente de los vasos de leche/día (282,5μg/l en ≥ 4 vasos) y/o del tipo de leche (233,0μg/l en semidesnatada). Se estimó una ingesta de 115,1-170,2μg/día de yodo, y la leche el alimento que más yodo proporcionaría (89,9μg/día).
ConclusionesLa ingesta de yodo resultó adecuada, aunque superior a la necesaria cuando bebían 4 o más vasos de leche y/o cuando la leche era semidesnatada. Se debe vigilar el consumo de lácteos para prevenir tanto excesos como déficits en la ingesta de yodo.
For decades dairy products have been a major source of iodine for decades. The purpose of this study was to determine the iodine nutritional status and its relationship with dairy consumption in pre-schooler children between 2 to 5 years old in a rural area with 27,847 inhabitants.
Patients and methodsIt was planned to study 200 participants, selected by random sampling, proportional to the size of the municipality, age, and sex. Parents provided urine samples to analyse urinary iodine, as well as the nutritional information through an interview. A glass of milk or a slice of cheese was considered as a ration, and a portion of other milk derivatives were considered as half rations. The nutritional status of iodine was interpreted with the median (P[percentile]50) of the urinary iodine levels, and iodine intake was estimated using the mean of ration/day of milk and dairy products, fish, and eggs.
ResultsOf the total of 198 subjects that took part, 193 provide urine specimens for the determination of iodine levels. The mean dairy ration/day was 3.8 (SD:1.4). More than two-thirds (69.9%) drank ≥ 2 glasses of milk/day, and 88.1% consumed a dairy ration of another dairy product. The median urinary iodine level was 184 μg/l, but was dependent on glasses of milk/day (282.5 μg/l ≥ 4 glasses) and/or the type of milk (233.0 μg/l in semi-skimmed). An intake of 115.1 μg/day to 170.2 μg/day of iodine was estimated, and that milk was the food which provided more iodine (89.9 μg/day).
ConclusionsIodine intake was adequate, although higher than necessary when four or more glasses of milk were consumed, and/or when the milk was skimmed. The consumption of dairy products should be monitored to prevent both excessive and deficient intake of iodine.
El déficit de yodo ha acompañado a gran parte de la humanidad, especialmente a poblaciones en regiones de interior y alta montaña. A finales del siglo xix se relacionó con la función tiroidea y décadas después se demostró que su déficit ocasionaba una serie de problemas de salud denominados «trastornos por déficit de yodo» (TDY), que afectan al desarrollo fetal e infantil (cretinismo, retraso de desarrollo físico e intelectual, aumento de la tasa de aborto y mortalidad infantil, y anomalías congénitas), y a la población adulta (hipotiroidismo, bocio hipotiroidismo y bocio)1.
Desde finales del siglo xx la Organización Mundial de la Salud (OMS), el Fondo de las Naciones Unidas para la Infancia y el Consejo Internacional para el Control de TDY han promovido múltiples iniciativas enfocadas a concienciar a la ciudadanía, a los gobiernos nacionales y regionales sobre la importancia de erradicar estos trastornos aumentando el aporte de yodo en la dieta. Por su coste-efectividad, la sal yodada ha sido la medida adoptada en la mayoría de los países del mundo2. España reguló en el año 1983 la yodación de sal para consumo humano, estableciendo una cantidad de 60mg de yodo/kg de sal con una tolerancia del±15% (51-69mg/kg)3.
Asturias en 1982 era una región con una endemia bociógena4. Por eso, desde 1983 la Consejería de Sanidad realizó campañas para promover el consumo de sal yodada en los hogares y su uso obligatorio en los comedores escolares. En 1992 se alcanzaron los niveles de yodo recomendados, considerándose exitosas las campañas realizadas4,5. En un estudio de 2010 la sal yodada se usaba en el 66% de los hogares y en el 100% de los comedores escolares, con medianas de concentración urinaria de yodo (yoduria) en la población de 6 a 14 años de 180μg/l y en mujeres en edad fértil de 176μg/l, correspondiéndose con una óptima nutrición de yodo5.
Por otro lado, la suplementación de la alimentación animal con yodo para evitar los TDY en aves y ganado —regulada en 1970 por la Comunidad Económica Europea6—, supuso un aumento en el contenido de yodo de los alimentos de origen animal (mayor en la yema de los huevos y leche). De esta forma, desde hace 3 décadas la leche y los productos lácteos, por su frecuencia de consumo y por el volumen de su ingesta, han pasado a ser una fuente principal de yodo en diferentes países, también en España7-10. Como la población de menor edad tiene un elevado consumo de lácteos, este estudio se planteó en la población de 2 a 5 años con el fin de conocer la influencia de dicho consumo en la ingesta de yodo.
Se llevó a cabo en el área suroccidental de Asturias, zona rural que en el momento del estudio tenía 27.847 habitantes con Tarjeta Sanitaria Individual (TSI), siendo la ganadería y la minería los principales sectores económicos. En 1986 presentaba la mayor prevalencia de bocio de la comunidad autónoma y en 1994 había experimentado una importante disminución, aunque aún era del 16,4%11.
Pacientes y métodosEl estudio fue descriptivo transversal, entre octubre del 2013 y febrero del 2014, con autorización del Comité Ético de Investigación Clínica de Asturias y de la Fiscalía de Menores.
Población y muestraLa población de estudio la constituyeron los niños y niñas con TSI del Área Sanitaria II de entre 2 a 5 años en el año 2013. Se planeó estudiar a 200 y por muestreo aleatorio proporcional al tamaño del municipio de residencia, de la edad y el sexo, se seleccionó a 286 con el fin de tener una reserva de reemplazos para las pérdidas. Se les invitó a participar, por correo postal, con información sobre el estudio y una copia de consentimiento informado. Posteriormente, se contactó telefónicamente con los progenitores realizando 3 intentos en distintos horarios y, a quienes aceptaron, se les citó en el Centro de Salud correspondiente para dejar una muestra aleatoria de orina de su hijo/a y para hacer una encuesta nutricional. Excepto en el municipio de Tineo, en el resto (Cangas del Narcea, Pola de Allande, Ibias y Degaña) a quienes no podían acudir al Centro de Salud en horario de mañana se les posibilitó ir por la tarde. Fueron criterios de exclusión el presentar patología tiroidea autoinmune, utilizar pañal o vivir fuera del área sanitaria.
Encuesta nutricionalSe realizó mediante entrevista personal y se recogió información sobre variables sociodemográficas (sexo, fecha de nacimiento, municipio de residencia, colegio al que acudían), antecedentes de enfermedad tiroidea, uso de comedor escolar, consumo habitual (diario o semanal) de vasos de leche (diferenciando marca y tipo de leche), de unidades de yogures, flanes, natillas, Petit Suisse®, huevos, y de porciones de queso y pescado. También se preguntó por el uso de sal yodada indagando sobre la etiqueta del paquete de sal; en los colegios, esta información se obtuvo por teléfono.
Muestra de orina y análisis de yoduria (μg/l)Las muestras de orina recibidas fueron transportadas en condiciones de refrigeración al laboratorio del Hospital Comarcal Carmen y Severo Ochoa, donde tras ser alicuotadas y congeladas eran trasladadas hacia el Hospital Central de Asturias, donde se analizaron las yodurias mediante cromatografía de alta resolución.
Análisis estadísticoA partir del consumo de leche y derivados lácteos se elaboró la variable «total de raciones diarias de lácteos», considerando un vaso de leche (200ml) y una porción de queso como una ración, y las unidades del resto de derivados lácteos como media ración. Se calculó su media ± desviación estándar (DE) según las variables sociodemográficas.
De las raciones de leche y de los derivados lácteos se analizó el consumo diario, de los huevos y del pescado el consumo semanal. Se consideró que había consumo de sal yodada cuando los padres expresaban que la etiqueta del paquete de sal indicaba «yodada». Además, todas las variables fueron analizadas como cualitativas obteniendo frecuencias absolutas y porcentajes e intervalo de confianza (IC del 95%) de las variables principales, como el consumo de sal yodada y las raciones de todos los lácteos.
Se estimó la ingesta de yodo a partir del consumo medio/diario de raciones de leche, derivados lácteos, pescado y huevos: para la leche se utilizó el dato correspondiente a Oviedo del estudio de Soriguer et al.9, y para el resto de alimentos se empleó la información de la Base de Datos Española de Composición de Alimentos12 (BEDCA), promediando los rangos mínimos y máximos de los alimentos más habitualmente consumidos.
El indicador poblacional utilizado para valorar el estado nutricional respecto al yodo fue la mediana (P[percentil]50) de las yodurias, analizando su distribución en todas las variables del estudio, y para su interpretación se siguieron los criterios establecidos por la OMS para la población escolar13,14: mediana < 100μg/l como deficiencia de yodo, de 100-199μg/l como ingesta adecuada de yodo, de 200-299μg/l como ingesta superior a la recomendada y ≥ 300μg/l como ingesta excesiva. Los P25 y P75 se analizaron para observar la dispersión de las yodurias.
Para analizar las diferencias entre porcentajes se utilizó el test de la χ2 (ji al cuadrado), entre medias el test t de Student para grupos independientes y para las diferencias entre 2 o más medianas se utilizó el test de la U de Mann-Whitney y de Kruskal-Wallis, respectivamente. Se estableció un nivel de significación bilateral de 0,05 (p<0,05). Los análisis se han llevado a cabo mediante el paquete estadístico SPSS®, versión 12.0 para Windows®.
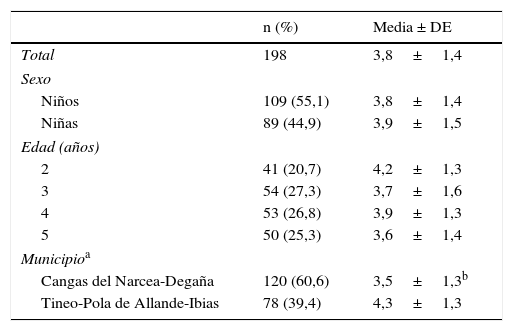
ResultadosSe obtuvo la información nutricional de 198 preescolares y las yodurias de 193 (97,5%). El 20,2% (n=40) fueron reemplazos, 22 por negativa a participar en el estudio y el resto por cambio de domicilio o no responder a las llamadas telefónicas. La distribución de la muestra por variables sociodemográficas (tabla 1) reproduce la de la población, salvo la de 3 años, que quedó más representada (27,3% frente a 23,6%). El 55,1% eran niños y la mayoría procedía de los municipios de Cangas del Narcea (57,1%) y de Tineo (31,8%). El 77,8% comía en casa y el 22,2% la comida del mediodía de lunes a viernes la realizaba en el comedor escolar.
Media de raciones consumidas/día de todos los lácteos, según el sexo, la edad y el municipio de residencia (n=198)
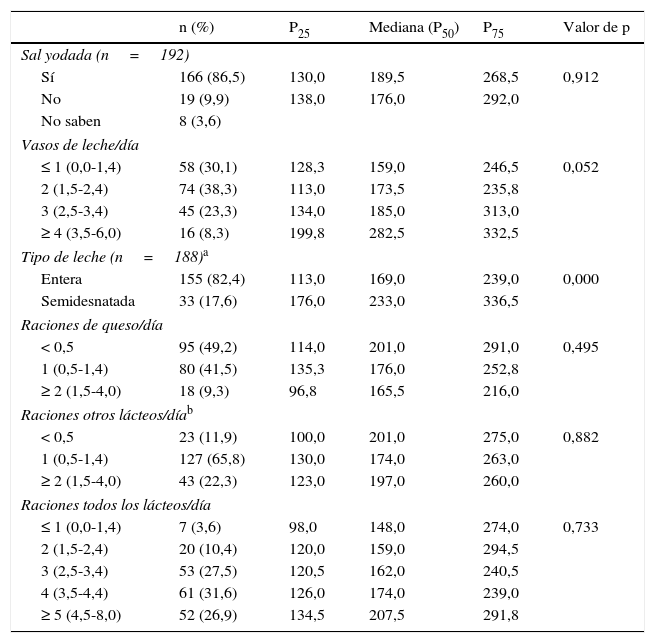
Se expresó un uso de sal yodada por el 80,7% de madres/padres y en el 100% de los comedores escolares. De ambas informaciones, se obtuvo que consumía sal yodada el 86,5% (IC del 95%, 81,4-91,6) (tabla 2), de los que un 6,0% solo la tomaba en el comedor escolar.
Distribución del consumo de sal yodada, de leche y derivados lácteos, y las yodurias correspondientes (μg/l) (mediana, P25 y P75) (n = 193)
| n (%) | P25 | Mediana (P50) | P75 | Valor de p | |
|---|---|---|---|---|---|
| Sal yodada (n=192) | |||||
| Sí | 166 (86,5) | 130,0 | 189,5 | 268,5 | 0,912 |
| No | 19 (9,9) | 138,0 | 176,0 | 292,0 | |
| No saben | 8 (3,6) | ||||
| Vasos de leche/día | |||||
| ≤ 1 (0,0-1,4) | 58 (30,1) | 128,3 | 159,0 | 246,5 | 0,052 |
| 2 (1,5-2,4) | 74 (38,3) | 113,0 | 173,5 | 235,8 | |
| 3 (2,5-3,4) | 45 (23,3) | 134,0 | 185,0 | 313,0 | |
| ≥ 4 (3,5-6,0) | 16 (8,3) | 199,8 | 282,5 | 332,5 | |
| Tipo de leche (n=188)a | |||||
| Entera | 155 (82,4) | 113,0 | 169,0 | 239,0 | 0,000 |
| Semidesnatada | 33 (17,6) | 176,0 | 233,0 | 336,5 | |
| Raciones de queso/día | |||||
| < 0,5 | 95 (49,2) | 114,0 | 201,0 | 291,0 | 0,495 |
| 1 (0,5-1,4) | 80 (41,5) | 135,3 | 176,0 | 252,8 | |
| ≥ 2 (1,5-4,0) | 18 (9,3) | 96,8 | 165,5 | 216,0 | |
| Raciones otros lácteos/díab | |||||
| < 0,5 | 23 (11,9) | 100,0 | 201,0 | 275,0 | 0,882 |
| 1 (0,5-1,4) | 127 (65,8) | 130,0 | 174,0 | 263,0 | |
| ≥ 2 (1,5-4,0) | 43 (22,3) | 123,0 | 197,0 | 260,0 | |
| Raciones todos los lácteos/día | |||||
| ≤ 1 (0,0-1,4) | 7 (3,6) | 98,0 | 148,0 | 274,0 | 0,733 |
| 2 (1,5-2,4) | 20 (10,4) | 120,0 | 159,0 | 294,5 | |
| 3 (2,5-3,4) | 53 (27,5) | 120,5 | 162,0 | 240,5 | |
| 4 (3,5-4,4) | 61 (31,6) | 126,0 | 174,0 | 239,0 | |
| ≥ 5 (4,5-8,0) | 52 (26,9) | 134,5 | 207,5 | 291,8 | |
El 69,9% consumía diariamente 2 o más vasos de leche (83,3% en Tineo-Pola de Allande-Ibias y 61,7% en Cangas del Narcea-Degaña), la mayoría era entera (82,4%) y de la marca Central Lechera Asturiana® (63,2%). El 79,8% tomaba queso, menos de una ración diaria el 49,2%, semicurado el 56,1% y fresco el 39,4%. El 88,1% consumía una ración diaria de otros lácteos: yogur el 98,0% (entero en 98,5%), Petit Suisse® el 70,7%, natillas el 37,9% y flanes el 24,2% (tabla 2).
Respecto al consumo diario de todos los lácteos, el 37,9% tomaba 2-3 raciones y el 58,5% (IC del 95%, 51,5-65,3) más de 3. En la tabla 1 se muestra una media ± DE de 3,8 ± 1,4 (IC del 95%, 3,6-4,0) raciones de lácteos/día, sin diferencias por sexo y edad, aunque sí por el municipio de residencia, presentando la agrupación Tineo-Pola de Allande-Ibias el consumo medio más elevado (4,3 frente a 3,5 raciones/día en Cangas del Narcea-Degaña) (p=0,000).
El 80,3% consumía habitualmente 2-4 huevos durante la semana y el 73,1% 2 o más porciones/semana de pescado.
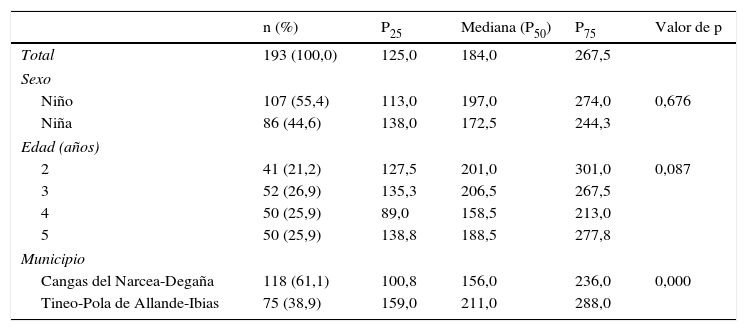
Yoduria (μg/l)La mediana de las yodurias de la población estudiada fue de 184μg/l. Superó los 150μg/l en niños y niñas, y en todas las edades, destacando los 2 y 3 años con >200μg/l. La de los municipios de Tineo-Pola de Allande-Ibias fue un 35% mayor a la de Cangas del Narcea-Degaña (211,0 frente a 156,0μg/l; p=0,000) (tabla 3).
Distribución de las yodurias correspondientes (μg/l) (mediana, P25 y P75) según las variables sociodemográficas (n=193)
| n (%) | P25 | Mediana (P50) | P75 | Valor de p | |
|---|---|---|---|---|---|
| Total | 193 (100,0) | 125,0 | 184,0 | 267,5 | |
| Sexo | |||||
| Niño | 107 (55,4) | 113,0 | 197,0 | 274,0 | 0,676 |
| Niña | 86 (44,6) | 138,0 | 172,5 | 244,3 | |
| Edad (años) | |||||
| 2 | 41 (21,2) | 127,5 | 201,0 | 301,0 | 0,087 |
| 3 | 52 (26,9) | 135,3 | 206,5 | 267,5 | |
| 4 | 50 (25,9) | 89,0 | 158,5 | 213,0 | |
| 5 | 50 (25,9) | 138,8 | 188,5 | 277,8 | |
| Municipio | |||||
| Cangas del Narcea-Degaña | 118 (61,1) | 100,8 | 156,0 | 236,0 | 0,000 |
| Tineo-Pola de Allande-Ibias | 75 (38,9) | 159,0 | 211,0 | 288,0 | |
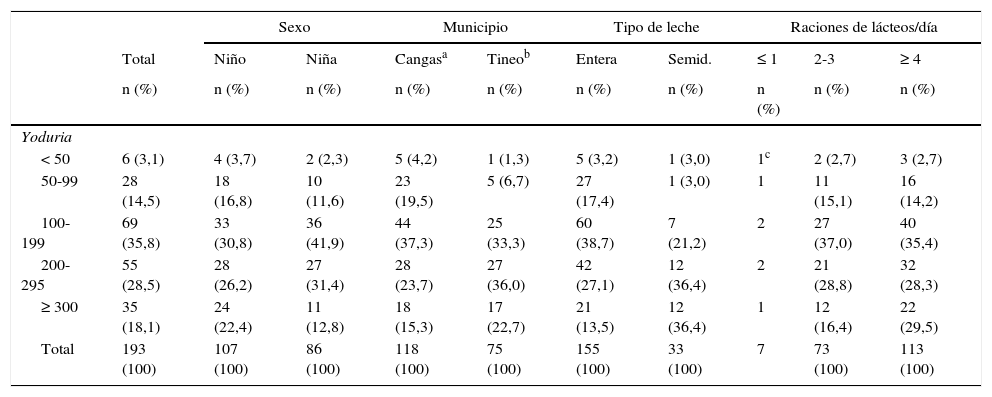
Presentaron niveles inferiores a 50μg/l el 3,1% (4,2% en los municipios de Cangas-Degaña y 1,3% en los restantes) y superiores a 300μg/l el 18,1% (más del 20% en los subgrupos de niños, de residentes de los municipios de Tineo-Pola de Allande-Ibias, de beber leche semidesnatada y de tomar cuatro o más raciones de lácteos/día) (tabla 4).
Distribución porcentual de las yodurias (μg/l) según sexo, municipio, tipo de leche y raciones de lácteos/día (n=193)
| Sexo | Municipio | Tipo de leche | Raciones de lácteos/día | |||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Total | Niño | Niña | Cangasa | Tineob | Entera | Semid. | ≤ 1 | 2-3 | ≥ 4 | |
| n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | |
| Yoduria | ||||||||||
| < 50 | 6 (3,1) | 4 (3,7) | 2 (2,3) | 5 (4,2) | 1 (1,3) | 5 (3,2) | 1 (3,0) | 1c | 2 (2,7) | 3 (2,7) |
| 50-99 | 28 (14,5) | 18 (16,8) | 10 (11,6) | 23 (19,5) | 5 (6,7) | 27 (17,4) | 1 (3,0) | 1 | 11 (15,1) | 16 (14,2) |
| 100-199 | 69 (35,8) | 33 (30,8) | 36 (41,9) | 44 (37,3) | 25 (33,3) | 60 (38,7) | 7 (21,2) | 2 | 27 (37,0) | 40 (35,4) |
| 200-295 | 55 (28,5) | 28 (26,2) | 27 (31,4) | 28 (23,7) | 27 (36,0) | 42 (27,1) | 12 (36,4) | 2 | 21 (28,8) | 32 (28,3) |
| ≥ 300 | 35 (18,1) | 24 (22,4) | 11 (12,8) | 18 (15,3) | 17 (22,7) | 21 (13,5) | 12 (36,4) | 1 | 12 (16,4) | 22 (29,5) |
| Total | 193 (100) | 107 (100) | 86 (100) | 118 (100) | 75 (100) | 155 (100) | 33 (100) | 7 | 73 (100) | 113 (100) |
Entre los lácteos solo se observó relación entre las yodurias y el consumo de leche, presentando un aumento lineal dependiente del número de vasos consumidos (p=0,052, casi estadísticamente significativo), con una mediana de 282,5μg/l en quienes consumían 4 o más vasos de leche. Cuando era semidesnatada la mediana fue un 38% mayor que la de la leche entera (233,0 frente a 169,0μg/l; p=0,000). También mostró una relación dependiente de las raciones consumidas de todos los lácteos/día, aunque sin significación estadística (tabla 2).
Quienes consumían sal yodada tenían una mediana mayor que quienes no la consumían (189,5 frente a 176,0μg/l), aunque sin significación estadística (tabla 2). No se observó relación de las yodurias con el consumo de huevos ni con el de pescado.
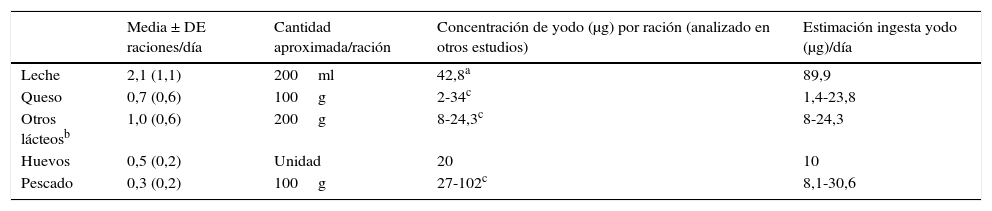
Estimación de la ingesta de yodo a partir del consumo medio diario de lácteos, pescado y huevosEl consumo estimado de yodo osciló de 117,4-178,6μg/día. La leche proporcionaría la mayor cantidad con 89,9μg/día. Entre 8-24,3μg/día sería el yodo aportado por los derivados lácteos yogur, Petit Suisse®, flanes y natillas, y 10μg/día por los huevos. Lo aportado por el queso y el pescado es muy variable dependiendo del tipo de alimento (tabla 5).
Estimación de la ingesta de yodo a partir de la media de raciones diarias de lácteos, huevos y pescado (n = 198)
| Media ± DE raciones/día | Cantidad aproximada/ración | Concentración de yodo (μg) por ración (analizado en otros estudios) | Estimación ingesta yodo (μg)/día | |
|---|---|---|---|---|
| Leche | 2,1 (1,1) | 200ml | 42,8a | 89,9 |
| Queso | 0,7 (0,6) | 100g | 2-34c | 1,4-23,8 |
| Otros lácteosb | 1,0 (0,6) | 200g | 8-24,3c | 8-24,3 |
| Huevos | 0,5 (0,2) | Unidad | 20 | 10 |
| Pescado | 0,3 (0,2) | 100g | 27-102c | 8,1-30,6 |
BEDCA (última actualización en agosto del 2010): BEDCA (última actualización en agosto del 2010), valores mínimo y máximo de los alimentos más habitualmente consumidos: Queso (2 mg/100g en fresco, cabrales, cabra, requesón, y 34 mg/100g en queso manchego). Otros lácteos (8 mg/100g Petit Suisse y 24,3 mg/100g en yogurt entero). Pescado (27-37 mg/100g en sardina, merluza, lenguado, salmón, y 60-102 mg/100g en pulpo, chipirones, bacalao frito).
La población de estudio presentó una ingesta adecuada de yodo con una mediana de las yodurias mayor a la observada en la población infantil de 6-14 años de Asturias en 20105,15 (184μg/l frente 180μg/l), y también de otras regiones del país, como la Axarquía en 1997-98 (120μg/l)8 y el País Vasco en 2012 (147μg/l)7.
La media de raciones de lácteos que se consumía diariamente también fue mayor que la observada a los 6-14 años en 20105,15 (3,8 frente a 3,3). La recomendación actual para la población infantil es 2 a 3 raciones/día16; sin embargo, el 58,5% de la población estudiada superó las 3 raciones/día. Es destacable la diferencia de consumo entre municipios (4,3 frente a 3,5 raciones/día), que se acompañó de disparidad en las correspondientes yodurias, presentando la población de Tineo-Pola de Allande-Ibias una ingesta de yodo superior a la necesaria y la de Cangas del Narcea-Degaña más preescolares con riesgo de déficit en la ingesta de yodo. La diferencia en el consumo de lácteos puede relacionarse con el tipo de ganadería que predomina en los municipios más poblados, de producción cárnica en Cangas del Narcea y de leche en Tineo (en 2013 tenía el 18,8% de la cuota láctea de Asturias)17.
La mayoría tomaba, al menos, 2 vasos de leche/día y una ración/día (equivalente a 2 unidades) de derivados lácteos, sobre todo yogur y Petit Suisse®. Aunque el consumo de queso fue frecuente, la cantidad consumida fue menor.
Se observó relación de la yoduria con la leche, dependiente del número de vasos consumidos. En quienes bebían a diario 4 o más vasos de leche presentaron una ingesta de yodo que puede conllevar un riesgo leve para la salud por superar las necesidades diarias (yoduria 282,5μg/l), circunstancia que también sucedió en quienes tomaban leche semidesnatada (yoduria 233μg/l).
Debiendo prevenirse tanto la deficiencia como el exceso en la ingesta13,18, en el estudio resalta que un 26,1% presentó yodurias extremas de < 50 o ≥ 300μg/l. Los aportes excesivos pueden ocasionar problemas de hipertiroidismo en personas con antecedentes de bocio que viven en lugares previamente yododeficientes (efecto Jod Basedow), de tiroiditis autoinmune13,14,18 e hipotiroidismo subclínico19. En 2013, 10 países del mundo fueron clasificados de ingesta excesiva de yodo18 y la Comisión Europea, preocupada porque los niveles máximos de yodo en la leche y los huevos podrían estar superando los niveles permitidos en adolescentes y adultos20, reguló en 2005 la disminución de yodo de 10 a 4ppm en los piensos de ganado vacuno y de gallinas21.
La leche ya se describió como una fuente importante de yodo en 1997-1998 en La Axarquía8 y en posteriores estudios en España9,10. Este hecho también concuerda con que en el Reino Unido —primer país de Europa en instaurar la yodación de los piensos del ganado, antes de 1940—, a pesar de que menos del 5% de la sal vendida en el continente era yodada, se alcanzó un estado de yodosuficiencia cuando aumentó el consumo de leche en la población escolar tras su promoción por sucesivos gobiernos18,22. La disminución del consumo de leche acaecida en los últimos años ha retornado al país a una situación de yododeficiencia18,23.
En el estudio, la ausencia de significación estadística del aumento de la yoduria con el mayor consumo de raciones de todos los lácteos puede deberse a la menor concentración de yodo en los derivados lácteos y a la variabilidad en el aporte de yodo dependiendo del producto. Los derivados más consumidos fueron yogur entero y Petit Suisse®, con un aporte estimado de yodo de 6 y 8μg/100g, respectivamente12.
La contribución del consumo de huevos y pescado a la ingesta global de yodo es modesta, ya que no sucede a diario13. La mayoría de la población de estudio consumía una cantidad adecuada de huevos (2-4/semana) y, aunque resultó frecuente comer pescado, solo el 16% comía las 4 porciones recomendadas/semana.
La dosis diaria de yodo que se recomienda ingerir en la dieta de niños y niñas de 1-8 años es de 90μg/día9 y en la población del estudio solo con la leche se cubrirían las necesidades al estar aportando 98,4μg/día (dato obtenido de ajustar la estimación de 89,9μg/día, ya que en el análisis del contenido de yodo de la leche, en forma de yoduro, lo que se recupera es el 87%10). Esta estimación es similar a la obtenida por Arrizabalaga et al.10 de 50μg de yodo para una ración de leche de 200-250ml, a partir del contenido medio anual ponderado de yodo con análisis mensuales de muestras de leche, observando los máximos valores de yoduro, en los meses de enero hasta mayo y los mínimos desde julio hasta noviembre, con valores intermedios en junio y diciembre. El presente estudio se realizó entre los meses de octubre y febrero, abarcando por lo tanto todo tipo de valores
Respecto al uso de sal yodada, fue mayor al observado en Asturias en 20105,15 (85,9% frente al 66%). La ausencia de verificación visual del paquete de sal, en ambos estudios, conlleva una sobrestimación de este consumo. En un estudio realizado en 2012 en el País Vasco se objetivó con la lectura del envase un uso de sal yodada en el 53% de los domicilios7. Se debe comentar también que no siempre las marcas de sal yodada alcanzan las concentraciones establecidas, así ya en 1995 solo el 15% de las bolsas de sal comercializadas en Madrid y Cuenca tenía un contenido de yodo adecuado24, y en Asturias, en 2014, en 12 de las 16 marcas más comercializadas se incumplía la normativa (unas marcas por defecto y otras por exceso), aunque en abril del 2015 esta situación estaba resuelta en 10 de las 12 marcas, tras las medidas oportunas por parte de la Dirección General de Salud Pública25. Además, en los hogares, el contenido de yodo puede disminuir por efecto de la humedad. Por todo ello, es difícil garantizar el aporte de yodo a través de la sal aunque exista una elevada cobertura en su uso.
Conclusiones- 1.
Se debe vigilar el consumo de lácteos con el fin de adecuarlo a las recomendaciones actuales, porque aunque se observó una ingesta de yodo adecuada en la población de preescolares, un porcentaje considerable puede tener déficit o exceso en su ingesta.
- 2.
Para mantener un aporte poblacional óptimo, las autoridades sanitarias de Salud Pública deberían realizar controles periódicos del contenido de yodo en la leche, ante la eventualidad de cambios en la producción de dichos alimentos o bien en los hábitos de consumo7.
Trabajo financiado por la Dirección General de Salud Pública de la Consejería de Sanidad de Asturias.
Conflicto de interesesQuienes integramos la autoría de este manuscrito declaramos no tener ningún conflicto de intereses con personas u organizaciones que pudieran relacionarse con el estudio.
A la médica epidemióloga Carmen Mosquera Tenreiro, por su continuo apoyo y asesoramiento. A Ana Araceli Eyo González, Guillermo Agramunt García-Sala (del Hospital Carmen y Severo Ochoa), y a Juan Carlos Fernández (del Hospital Universitario Central de Asturias), por todo el trabajo de laboratorio relativo al análisis de las yodurias. A todo el personal de los Centros de Salud que nos facilitaron el espacio para las entrevistas y nos ayudaron en los imprevistos. Y cómo no, a todas las madres y todos los padres que decidieron participar y emplearon su tiempo en acudir al Centro de Salud y responder a las preguntas de la entrevista.
Presentación previa de un resumen del trabajo, con formato oral y de póster, en el XXII Encuentro de Residentes de Medicina y Enfermería Familiar y Comunitaria de Asturias, y Jornadas de Atención Primaria, celebrado en Cangas de Onís, los días 10 y 11 de abril del 2014.