Congenital long QT syndrome is a rare disease, but is responsible for nearly 10% of Sudden Infant Death Syndrome. It is characterized by an abnormal prolonged QT interval in the basal electrocardiogram (ECG) with life-threatening arrhythmias which occur in previously asymptomatic patients and are preventable with an appropriate treatment.
AimsThe impact of introducing ECG-screening in newborns is studied and main ECG-measurements are described in our population.
Material and methodsTwelve-lead ECG was carried out. Measurements: RR, PR and QT interval, heart rate corrected QT interval, R wave voltage in V1, AVR and AVL, Q wave in I and AVL, P amplitude and voltage, right bundle branch block and ST elevation (Brugada pattern) and delta wave. It was considered pathological: QTc >0.44 or <0.30seconds; R >12 in V1 and >8mm in AVR; R >7.5mm in AVL; Q >25% QRS in I and AVL; Brugada pattern; delta wave.
ResultsA total of 1061 healthy children were born in our hospital between 29 May 2007 and 12 December 2008, of which 50.3% were males. An ECG was performed on 1006 (94.8%). Five ECG were pathological (0.5%): 2 long QT interval, 2 Wolf-Parkinson-White, 1 pathological Q-wave. A second ECG confirmed except for 2 long QT. No structural heart disease was found.
ConclusionsECG-screening in newborns is an innocuous, low-cost and parent-well-accepted test that allows us to diagnose asymptomatic but potentially lethal and preventable heart disease; main intervals and waves in our population are describes in this study.
El síndrome de QT largo congénito es una entidad poco frecuente y sin embargo causante de cerca del 10% de las muertes súbitas del lactante. Se caracteriza por un intervalo QT prolongado en el electrocardiograma (ECG) basal que asocia episodios de arritmias potencialmente mortales, en general en pacientes previamente asintomáticos, que son prevenibles con un tratamiento adecuado.
ObjetivosEstudiar el impacto de la implementación de un screening electrocardiográfico en neonatos y obtener los valores de referencia en nuestra población.
Material y métodosSe realizó un ECG de 12 derivaciones. Medidas: intervalos RR, PR, QT y QT corregido; amplitud de R (V1, AVR y AVL), de Q (I y aVL), amplitud y duración de la onda P; morfología de bloqueo de rama derecha con elevación del ST (patrón Brugada); onda delta. Se consideraron patológicos: QT corregido > 0,44 o < 0,30 segundos; R en V1 > 12 y en aVR > 8mm; R en aVL > 7,5mm; Q > 25% QRS (I y aVL), patrón Brugada y onda delta.
ResultadosNacieron 1.061 niños sanos en nuestro hospital entre el 29 de mayo de 2007 y el 12 de diciembre de 2008, 50,3% varones. Se realizó ECG a 1.006 (asistencia del 94,8%). Cinco fueron patológicos (0,5%): 2 QT largos (no confirmados en estudio posterior), 2 Wolf-Parkinson-White y 1 onda Q patológica. No se encontró cardiopatía estructural en ninguno de ellos.
ConclusionesEl cribado electrocardiográfico en neonatos es una prueba inocua, económica y bien aceptada por los padres que permite diagnosticar patología cardíaca asintomática pero potencialmente mortal, y se obtienen con dicho cribado las principales medidas electrocardiográficas en nuestra población.
El síndrome de QT largo congénito (SQTL) es una enfermedad hereditaria producida por una disfunción de los canales iónicos cardíacos que provoca un intervalo QT prolongado en el electrocardiograma (ECG)1.
Existen dos tipos de SQTL: el síndrome de Romano-Ward, más frecuente y de herencia autosómica dominante con penetrancia variable, y el síndrome de Jervell-Lange-Nielsen, de herencia autosómica dominante para el gen responsable del QT largo y recesiva para el de la sordera neurosensorial que asocia2. Se han descrito diversas mutaciones que definen distintos subtipos dentro de estos síndromes, siendo los principales: SQTL 1 (gen KCNQ1), SQTL2 (KCNH2) y SQTL3 (SCN5A)3.
La clínica más frecuente en el SQTL son los síncopes de repetición, que suelen aparecer a partir de la adolescencia y con frecuencia son desencadenados con el esfuerzo, situaciones de estrés y con determinados fármacos4. Sin embargo, a menudo la primera manifestación es la muerte súbita, desencadenada por arritmias ventriculares. De hecho, el SQTL es causa conocida desde hace más de 30 años de muerte súbita, tanto en la lactancia como en etapas posteriores5.
El diagnóstico es clínico y electrocardiográfico. Schwartz definió los criterios diagnósticos en 1975 (Tabla 1)6. En la Tabla 2 se muestran los valores normales del intervalo QT corregido. Se han descrito pacientes con ECG normal en reposo, por lo que la historia clínica y los antecedentes familiares sugestivos han de hacer sospechar el SQTL. Además, el estudio genético es positivo en el 50-70% de los casos, por lo que el análisis genético negativo no excluye el diagnóstico2.
Tabla 1. Criterios para el diagnóstico de SQTL.
| Hallazgos electrocardiográficos | Puntos |
| QTc > 0,47 s | 3 |
| QTc entre 0,46 y 0,47 s | 2 |
| Qtc 0,45 s (varones) | 1 |
| Torsión de puntas | 2ª |
| Onda T alternante | 1 |
| Onda T mellada (3 derivaciones) | 1 |
| Baja frecuencia para la edad | 0,5 |
| Historia clínica | |
| Síncope con estrés | 2 a |
| Síncope sin estrés | 1 a |
| Sordera congénita | 0,5 |
| Historia familiar de SQTLb | |
| Con ≥ 4 puntos obtenidos en la tabla | 1 |
| Muerte súbita de algún miembro directo de la familia con < 30 años | 0,5 |
S: segundos; SQTL: síndrome de QT largo.
> 3 puntos: alta probabilidad; 1,5-3: probabilidad intermedia; ≤ 1: probabilidad baja.
Tomado de, Schwartz et al 6 .
a Si se consideran episodios de Tdp deben excluirse los síncopes.
b Considerado uno u otro criterio.
Tabla 2. Valores normales del intervalo QT corregido (QTc), en segundos1.
| Grupo | QT normal | QT limítrofe | QT prolongado |
| Niños y adolescentes | |||
| < 15 años | < 0,44 | 0,44-0,46 | > 0,46 |
| Varones | < 0,43 | 0,43-0,45 | > 0,45 |
| Mujeres | < 0,45 | 0,45-0,46 | > 0,46 |
Tomado de Zipes 20 .
La mortalidad a 10 años del SQTL sin tratamiento se sitúa próxima al 50%2 y la mortalidad global es menor al 2% con tratamiento7. Por este motivo, algunos autores recomiendan tratamiento a todos los pacientes, aún asintomáticos, especialmente los menores de 40 años, mientras que para otros se ha de estratificar el riesgo en función de la historia familiar de muerte súbita y/o arritmias y el perfil de riesgo individual (edad, asociación de sordera congénita, QTc muy alargado o alternancia de onda T)2, 8. Es aconsejable evitar grandes esfuerzos físicos, deportes de competición, estímulos auditivos que provoquen sobresaltos (como alarmas de relojes, etc.) y fármacos que prolongan el QT (potencialmente torsadogénicos), como claritromicina, domperidona, trimetroprim-sulfametoxazol, carbamazepina o milrinona (un listado completo puede consultarse en www.qtdrugs.org)4. A la espera del desarrollo de tratamientos gen-específicos, en la actualidad el tratamiento de elección en la mayoría de los casos son los β-bloqueantes. Otras opciones, dependiendo del subtipo, son: colocación de marcapasos, resección de la cadena ganglionar simpática izquierda o implantación de un desfibrilador automático.
Con una prevalencia estimada en 1/2.500 nacidos sanos9, el SQTL es causa potencialmente evitable con tratamiento de 1 de cada 10 casos de muerte súbita del lactante (MSL)10. Por este motivo, se plantea la necesidad de implantar un cribado electrocardiográfico para la detección precoz y en estadios asintomáticos del SQTL1, 9, 10. Durante las primeras semanas de vida, la transición entre el periodo fetal al posnatal puede mostrar un intervalo QTc falsamente prolongado, lo que se ha denominado QTc espurio, que posteriormente se normaliza. Por esto se aconseja realizar el ECG posterior a la tercera semana de vida11. La implantación de dicho cribado en el recién nacido permitiría además detectar otras patologías cardíacas, como el síndrome de Brugada, síndrome QT corto, salida anómala de una arteria coronaria o coartación de aorta severa11.
Por otro lado, los valores de referencia del ECG en el periodo neonatal que recomienda la Sociedad Europea de Cardiología11 para la práctica clínica se basan en el trabajo de Davignon12, realizado con 668 neonatos americanos hace más de tres décadas. Existen pocos datos sobre los valores normales en la población española.
Con estos antecedentes, los objetivos del presente estudio fueron: a) realizar un ECG a todos los recién nacidos en nuestro hospital para poder diagnosticar patologías cardíacas como el SQTL en estadios aún asintomáticos, y b) obtener los valores de referencia de los principales intervalos y ondas en nuestra población.
Pacientes y métodosSe programó un ECG de 12 derivaciones a velocidad de 25mm/s y amplitud de 10mm/mV a todos los nacidos en nuestro hospital entre el 29 de mayo del 2007 y el 12 de diciembre del 2008, entre la tercera y cuarta semana de vida (no antes para evitar falsos positivos, intervalo QT prolongado espurio). Para ello se adjuntaba una cita al informe de alta de maternidad, haciéndola coincidir con la del cribado de hipoacusia congénita para optimizar los recursos.
Las medidas realizadas fueron:
1. Intervalos (segundos): RR, PR, QT y QTc (QT corregido, según la fórmula de Bazet = QTc=QT√RR).
2. Ondas: amplitud (mm) de R en V1 y en aVR; amplitud de Q en I y aVL; amplitud y duración de la onda P.
3. Otros: morfología de bloqueo de rama derecha con elevación del ST; presencia de onda delta.
Se consideró como patológico el ECG que presentara alguno de los siguientes hallazgos:
– QT corregido > 0,44s: SQTL congénito.
– QT corregido < 0,30s: síndrome del QT corto.
– R en V1 > 12mm y en aVR > 8mm: hipertrofia de ventrículo derecho.
– R en aVL > 7,5mm: hipertrofia de ventrículo izquierdo.
– Q patológica en I, aVL (> 0,04s o > 25% del QRS): salida anómala de arteria coronaria de la arteria pulmonar.
– Presencia de onda delta e intervalo PR corto: síndrome de Wolf-Parkinson-White.
– Morfología de bloqueo de rama derecha y elevación del ST en V1-V2: síndrome de Brugada.
Los ECG patológicos se repetían a las dos semanas. Si se confirmaban los hallazgos, el paciente se remitía a cardiología para la realización del estudio cardiológico pertinente, incluido ecocardiograma. Si no se confirmaban, se continuaban controles habituales por su pediatra de zona.
Con todas las medias obtenidas, se calcularon la media y el rango de las principales ondas e intervalos de nuestra población.
ResultadosNacieron 1.061 niños sanos en nuestro hospital en el periodo de estudio, 534 varones (50,3%). A todos ellos se les citó para realizar el ECG, acudiendo a dicha cita el 94,6% (1.006 niños).
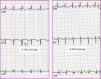
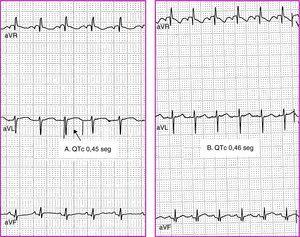
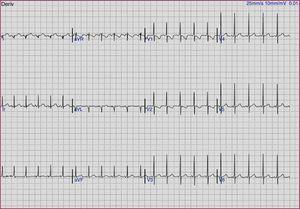
Cinco niños presentaron un ECG patológico, lo que supone un 0,5% del total. Éstos son: 2 varones con intervalo QT prolongado: QTc de 0,45s en uno (Figura 1) y 0,47 en el otro. No existían antecedentes familiares de muerte súbita, síncopes ni convulsiones. Los neonatos no habían consumido ningún fármaco ni había datos que sugiriesen la presencia de alteraciones hidroelectrolíticas como hipocalcemia o madre con anticuerpos anti-Ro/SSA. Dos mujeres con intervalo PR corto y onda delta se diagnosticaron de síndrome de Wolf-Parkinson-White (Figura 2). Por último, un varón con onda Q patológica.
Figura 1. QT prolongado transitorio. A) 25 días de vida. B) ECG del mismo niño un mes después.
Figura 2. Paciente con Wolf-Parkinson-White.
No se hallaron intervalos QT cortos ni datos sugestivos de hipertrofia de ventrículo derecho ni izquierdo ni de síndrome de Brugada.
Se repitió el ECG a los niños con un primer ECG patológico. No se confirmó ninguno de los dos casos de QT largo, concluyéndose aquí el estudio y el seguimiento de estos niños.
Los otros tres ECG patológicos (WPW y onda Q patológica) se confirmaron, realizándose estudio cardiológico completo, incluida ecocardiografía, sin hallarse patología estructural asociada. Actualmente, los niños se encuentran asintomáticos y en seguimiento por pediatría y cardiología.
Las medidas de los intervalos y ondas obtenidos en la muestra (excluyendo los ECG patológicos) se exponen en la Tabla 3. No se encontraron diferencias estadísticamente significativas al estratificar por sexos.
Tabla 3. Valores obtenidos de las principales medidas e intervalos.
| N=1.001 | Mínimo | Máximo | Media | Desviación estándar |
| Intervalo RR * | 0,30 | 0,60 | 0,4086 | 0,04807 |
| Intervalo PR * | 0,08 | 0,20 | 0,1002 | 0,2036 |
| QT * | 0,26 | 0,32 | 0,2466 | 0,1954 |
| QTc* | 0,30 | 0,44 | 0,3865 | 0,02534 |
| R en V1 ** | 0,00 | 23 | 6,7025 | 3,19689 |
| R en AVR ** | 0,00 | 11 | 1,7517 | 1,47126 |
| R en AVL ** | 0,00 | 10 | 2,1376 | 1,5099 |
| Voltaje onda P ** | 0,5 | 3,00 | 1,3384 | 0,42407 |
| Amplitud onda P * | 0,02 | 1,20 | 0,0488 | 0,04192 |
* Segundos.
** mm.
El análisis de coste-efectividad de los programas de prevención en la población pediátrica es complejo, ya que los beneficios y el coste pueden no verse hasta pasadas varias décadas de la implantación de un programa1.
La MSL supone hoy en día la primera causa de muerte infantil en países desarrollados, excluido el periodo neonatal, con una incidencia estimada entre el 0,03 y el 0,1% de recién nacidos vivos en Estados Unidos13. Un estudio prospectivo con 34.000 niños concluyó que la prolongación del intervalo QT en la primera semana de vida implica un mayor riesgo de MSL14, siendo causa de muerte súbita no sólo durante la lactancia, sino también en etapas posteriores, especialmente entre los 3 y los 20 años6. El SQTL es quizás una entidad infradiagnosticada: se ha demostrado que casos de MSL se deben a SQTL cuya primera manifestación ha sido una arritmia ventricular de desenlace fatal15, 16, 17, 18, 19. Cerca del 10% de MSL se explican por la existencia de un SQTL no diagnosticado con anterioridad10.
En nuestro estudio no se ha detectado ningún caso de SQTL, probablemente porque la muestra (n=1.006) es inferior a las incidencias descritas (1/2.500). A pesar de realizar el ECG a partir de la tercera semana de vida, como recomienda la Sociedad Europea de Cardiología11, los dos intervalos QT largos no se confirmaron en el segundo ECG, tratándose por lo tanto de QT largos espurios y transitorios. No obstante, se han diagnosticado dos casos de WPW (curiosamente en mujeres cuando dicho síndrome es descrito con más frecuencia en varones20) y un caso de onda Q patológica no asociado a salida anómala de la arteria coronaria izquierda.
En cuanto a los ECG normales (1.001 lactantes, Tabla 3), los parámetros obtenidos en nuestra población de referencia, principalmente caucásica, coinciden con los publicados con anterioridad11.
El cribado ha sido una prueba con muy buena aceptación por parte de los padres (asistencia cercana al 95%) y que no ha supuesto, en nuestra opinión, un esfuerzo desmesurado por parte de los sanitarios implicados comparado con las ventajas que puede ofrecer el diagnóstico temprano de determinadas entidades: lectura sistemática de todos los ECG por parte de pediatría y derivación a cardiología sólo aquellos en los que el segundo ECG continuó siendo patológico (únicamente el 0,3%). Coincidimos, por tanto, con otros autores1, 10, 13, 16 en que el cribado electrocardiográfico a los recién nacidos es una prueba coste-efectiva, que no precisa grandes recursos técnicos ni humanos.
La muestra no tiene tamaño suficiente como para detectar casos de SQTL. Posiblemente prolongando el tiempo de recogida de datos o ampliando el estudio a más población, se reflejaría de forma más adecuada el impacto de este cribado. A este respecto, sería interesante la realización de un estudio multicéntrico nacional, tal y como se está realizando en Italia por parte del Ministerio de Sanidad.
Como conclusión, dicho cribado puede reportar importantes beneficios para la población: a) con el diagnóstico temprano del SQTL se podrían prevenir arritmias letales no solo en la infancia sino también en etapas posteriores; b) el cribado ECG no sólo beneficiaría al recién nacido afectado, también a sus familiares (niños, adolescentes y adultos) en caso de presentar SQTL no diagnosticado con anterioridad; c) se reducirían así las muertes por SQTL y algunas de las erróneamente etiquetadas de MSL, y d) además, la implantación del cribado permitiría diagnosticar otras patologías cardíacas en estadios asintomáticos, como las ya mencionadas anteriormente.
En resumen, el SQTL es una entidad poco frecuente pero potencialmente mortal, con un diagnóstico electrocardiográfico sencillo y con tratamientos seguros y efectivos. El cribado electrocardiográfico es una medida con una buena aceptación y coste-efectiva, pudiendo salvar un número significativo de vidas por un coste objetivamente bajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Recibido 30 Abril 2010
Aceptado 19 Diciembre 2010
Autor para correspondencia. mcruz@ephag.es