Introducción
El conocimiento de la etiopatogenia del asma ha ido variando sustancialmente en los últimos 20 años y con ello su enfoque terapéutico. Al inicio de la década de 1980, el broncospasmo se consideraba el componente fundamental de esta enfermedad y, por lo tanto, su tratamiento estaba basado principalmente en el uso de fármacos broncodilatadores. Posteriormente, pudo comprobarse que ya desde el inicio de la enfermedad existía un componente inflamatorio crónico, en todos los pacientes con asma, incluso en los pacientes con asma leve. La inflamación bronquial es la responsable de que se produzcan fenómenos de destrucción y reparación de la vía respiratoria que va a llevar a su remodelado y en muchos casos a la obstrucción irreversible de la vía respiratoria1. Este hallazgo implicó un cambio radical en el tratamiento del asma situando a la medicación antiinflamatoria en primera línea para el tratamiento de fondo de la enfermedad.
Se ha discutido mucho si también en los niños con asma se produce este proceso progresivo de obstrucción irreversible de la vía aérea. El estudio de Tucson muestra que los niños que comienzan con episodios de sibilancias en los primeros años de la vida y continúan a los 6 años de edad, presentan una función pulmonar normal al nacimiento, pero claramente afectada a los 6 años, lo cual sugiere que el hecho de tener asma durante unos pocos años de la vida afecta ya el desarrollo normal de la función pulmonar. Sin embargo, existe también un grupo de niños que tienen sibilancias en la primera infancia y, posteriormente, desaparece su clínica de forma espontánea2. El estudio CAMP en el que se han evaluado 1.041 niños con asma, ha comprobado que la duración del asma se asocia de manera significativa con una menor función pulmonar, un aumento de la hiperreactividad bronquial medida mediante el test de metacolina y un aumento de los síntomas de asma3.
Algunos estudios sugieren que el tratamiento precoz del asma podría modificar el curso natural de la enfermedad, aunque indudablemente hacen falta más estudios que corroboren esta propuesta4.
Un problema importante que encontramos a la hora de evaluar la necesidad de un tratamiento antiinflamatorio es que el grado de inflamación en la vía aérea no se correlaciona adecuadamente con la gravedad de la enfermedad evaluada mediante la clínica o la función pulmonar5.
Objetivos del tratamiento del asma
El fin primordial del tratamiento del asma es lograr que el niño pueda realizar una vida completamente normal para su edad, incluyendo la participación en deportes. Debe lograrse que el niño falte lo menos posible al colegio, que esté libre de síntomas tanto por el día como por la noche y que tenga una función pulmonar normal. También deben prevenirse las exacerbaciones disminuyendo al máximo la necesidad de visitas a urgencias u hospitalizaciones y aplicar el tratamiento farmacológico óptimo con el mínimo de efectos adversos y, por último, deben conocerse y satisfacer las expectativas del paciente y su familia respecto al cuidado de su asma6. Diversos trabajos realizados en los últimos años demuestran que, en la vida real, estamos todavía bastante lejos de alcanzar esta situación en muchos niños con asma7.
Principios generales del tratamiento del asma
1. Establecer un diagnóstico precoz y correcto del asma. Siempre que sea posible, este diagnóstico debe estar corroborado con estudios de función respiratoria. El diagnóstico del asma en el niño pequeño es especialmente complejo dado que no es sencillo realizar estudios funcionales y que en muchas ocasiones estos pacientes sufren cuadros clínicamente similares al asma pero con un pronóstico diferente. Es importante clasificar al paciente respecto a su gravedad para decidir el tratamiento correcto, esta clasificación es igualmente difícil en el niño más pequeño. También debe investigarse en cada paciente la existencia de factores asociados (alergia, tabaquismo, reflujo gastroesofágico, patología otorrinolaringológica, etc.) que puedan intervenir en la evolución de su proceso respiratorio.
2. Lograr el control lo antes posible. Una de las mejores formas de garantizarnos el éxito en el tratamiento del asma es el lograr el control clínico en el menor tiempo posible. Esto va a hacer que el paciente confíe en el tratamiento y mejorará su adhesión a largo plazo al mismo.
3. Mantener un control óptimo a largo plazo. El asma es una enfermedad muy variable con el tiempo, sobre todo en el niño. El tratamiento debe ajustarse con frecuencia según la evolución del paciente para mantener el mejor control posible con el mínimo uso de medicación. Los pacientes deben disponer de un plan claro que les permita saber qué hacer en cada momento ante un empeoramiento del asma.
4. Asegurar el seguimiento. El tratamiento del asma debe ser prolongado en el tiempo y una de las mayores dificultades que se encuentran es lograr que los pacientes lo tomen a largo plazo, y en el caso del tratamiento inhalado, no sólo debe conseguirse que lo tomen, sino que la técnica de inhalación sea adecuada para lograr que el fármaco alcance la vía aérea en la dosis deseada. Es imprescindible que el paciente tenga un seguimiento regular de su enfermedad que permita reforzar la adhesión al tratamiento, garantizar el cumplimiento de las medidas de control ambiental y ajustar el tratamiento según su evolución. Diversos estudios han demostrado que la adhesión al tratamiento del asma es muy pobre y más del 90 % de los niños no toman su medicación profiláctica del asma como se les ha indicado8. En pediatría el problema es doble, pues que el paciente tome la medicación depende del propio paciente (más frecuentemente de lo que creemos) y de los padres. En muchas familias, la responsabilidad de la toma de la medicación no está clara. En un estudio realizado en niños preescolares, en los que la medicación sólo la pueden administrar los padres, pudo comprobarse que sólo en el 50 % de los días los padres administraban las dosis que se les habían indicado9. Para mejorar el cumplimiento de los tratamientos para el asma es conveniente reducir el número de tomas diarias. Debe entrenarse al paciente para utilizar adecuadamente los inhaladores, y el paciente y sus padres deben sentirse seguros respecto a los posibles efectos secundarios de los medicamentos que toman. Para mejorar el cumplimiento es más importante motivar al paciente que educarle. Es necesario encontrar cuáles son las necesidades reales del paciente e intentar darles respuesta. La monitorización estrecha del paciente en su domicilio, con medidores de pico espiratorio máximo (PEF) o con control de síntomas y el seguimiento por parte del médico en la consulta mejoran la evolución del paciente10.
Guías terapéuticas. Problemas para su uso en pediatría
La introducción en los últimos años de las diferentes guías terapéuticas ha representado uno de los mayores avances en el manejo del asma. La enorme difusión e impacto que han tenido algunas de estas guías ha supuesto una mejora importante en el tratamiento del asma y, sobre todo, son un arma importante para que el pediatra y el médico de asistencia primaria, no especialista, puedan asumir el tratamiento de este proceso tan prevalente de una forma racional. Uno de los consensos más difundidos es el GINA6.
Tanto éste como otros posteriores11 proponen un tratamiento escalonado del asma, según su gravedad. La gravedad se define según la situación clínica del paciente y según su función pulmonar, fundamentalmente el PEF. Esta sistemática presenta dos problemas fundamentales: en primer lugar es difícil de aplicar en los niños menores de 5 años al no colaborar para la realización de función pulmonar teniendo que basarnos exclusivamente en la sintomatología del paciente y, peor aún, en lo que los padres nos refieren de la sintomatología del niño. En segundo lugar, parece que el principal condicionante de la evolución a largo plazo del asma es la inflamación y existe una correlación muy mala entre la inflamación bronquial y la función pulmonar o la sintomatología del paciente. Se ha podido comprobar que pacientes con asma leve intermitente que no requerirían tratamiento de base, tienen un grado de inflamación bronquial que va a condicionar un remodelado de la vía respiratoria sin apenas mostrar síntomas. Como puede observarse no siempre es fácil categorizar la gravedad del asma en un paciente concreto. Además, la categorización del asma del adulto no siempre es sencilla de aplicar en los niños, ni parece la más adecuada. Los adultos asmáticos presentan generalmente una sintomatología más persistente, con síntomas llamativos entre crisis, mientras que los niños en muchas ocasiones tienen crisis frecuentes, incluso fuertes, y con pocos síntomas entre ellas.
El tratamiento del asma se basa en tres pilares fundamentales
El tratamiento del asma debe ser escalonado y se basa en tres pilares fundamentales.
1. Educación del paciente y su familia.
2. Medidas de control de los factores que empeoran el asma.
3. Tratamiento farmacológico.
Educación del paciente y de su familia
Cada día es más evidente que no pueden lograrse los objetivos planteados más arriba si no se logra educar a los pacientes y sus familias para que colaboren en el tratamiento de su asma12. Varios estudios han comprobado la rentabilidad del esfuerzo dedicado a este aspecto del tratamiento del asma13,14.
Metas en la educación del niño asmático
Conseguir que los niños realicen adecuadamente el tratamiento. El gran reto que tenemos cuando tratamos pacientes con una enfermedad crónica es conseguir que realicen el tratamiento adecuadamente y durante un espacio de tiempo prolongado. Ante un paciente que no evoluciona bien lo primero que tenemos que descartar es que no esté haciendo bien el tratamiento. La mayor parte de la medicación actual para el asma se administra por vía inhalatoria. Aunque parece sencillo inhalar un medicamento, más de la mitad de los adultos con asma no lo realizan adecuadamente. Los niños necesitan utilizar mecanismos especiales, como cámaras espaciadoras, inhaladores de polvo seco o nebulizadores, y principalmente, necesitan un entrenamiento adecuado para su manejo. Nunca debemos dar por supuesto que los niños saben hacerlo bien, o que leyendo el prospecto de las medicinas sabrán cómo utilizarlas. En el momento en que se indica una nueva medicación inhalada debe enseñarse al niño, y a los padres, de forma práctica cómo usarla adecuadamente. Posteriormente es conveniente revisar, en nuevas consultas, si sigue haciéndolo bien. Muchos fracasos en el tratamiento se deben a una técnica deficitaria en la inhalación de las medicinas.
Disminuir la ansiedad que provoca la enfermedad. El médico debe dar al niño y a su familia la información suficiente para que comprendan la enfermedad, para que conozcan su pronóstico y qué pueden esperar del tratamiento. Es importante romper los mitos que existen sobre el asma. Cuando el paciente y sus padres están seguros de que sabrán cómo actuar en cada momento se sentirán mucho mejor. Es importante dedicar tiempo y promover el que tanto el niño como los padres expresen cuáles son sus dudas y angustias para ayudarles a resolverlas.
Disminuir el absentismo escolar. Explicar a los padres que el niño debe acudir al colegio siempre que sea posible, reduciendo los períodos de absentismo escolar al mínimo indispensable. El niño debe faltar al colegio exclusivamente cuando tiene una crisis importante y durante el menor tiempo posible. Las actitudes demasiado proteccionistas únicamente lograrán empeorar el desarrollo del niño.
Lograr que tengan una actividad física e intelectual normal. Uno de los mitos que hay que hacer olvidar a los padres de los niños asmáticos es el de que deben tener cuidado con el ejercicio. Los niños asmáticos deben realizar una actividad física normal, igual que la de cualquier niño de su edad. Si un asmático no puede realizar ejercicio normalmente, es que el tratamiento administrado es insuficiente y debe modificarse. La capacidad para hacer deporte es uno de los principales indicadores de un tratamiento adecuado.
Crear las bases suficientes para reconocer y tratar a tiempo las exacerbaciones (autocontrol del asma). La mayoría de las muertes que se producen por asma se deben a un tratamiento insuficiente y a la incapacidad, tanto por parte del paciente como del médico que le atiende, para reconocer la gravedad de una crisis. Es bien conocido que el tratamiento inicial de una crisis es esencial para cortar su evolución. El uso de los medidores de pico flujo en el domicilio ha demostrado ser de gran utilidad para monitorizar la situación del paciente en cada momento y conocer cuál es la gravedad de una crisis y guiar el tratamiento que debe realizar. Como ya se ha comentado, es muy útil que el paciente tenga un plan diseñado específicamente para él y por escrito para saber cómo actuar en cada momento.
Estimular el manejo de los medidores de flujo espiratorio. Los medidores de PEF permiten conocer en cada momento cómo está el paciente. Pueden ser utilizados, con un mínimo entrenamiento, a partir de los 4 años de edad. Hemos podido comprobar que mejoran el conocimiento que tiene el paciente y su familiar de la evolución que tiene su asma, aumentan la participación del paciente en el control de su enfermedad y se sienten más responsables de su tratamiento. El uso de monitores de flujo espiratorio estaría indicado en niños con asma moderada o grave. En los niños con asma leve no es necesario y sí engorroso indicarlos.
Importancia del niño en el manejo de su asma
Los pediatras tendemos a olvidarnos con facilidad de que el principal implicado en una enfermedad es el enfermo, en este caso el niño. En algunas consultas el niño parece "el invitado de piedra", no se le pregunta cómo está, no se le da opción a expresar sus sentimientos acerca de su enfermedad ni su opinión acerca del tratamiento; sólo se habla con la madre o con el padre. Es imprescindible contar con el niño. A veces es útil hablar con el paciente a solas, sobre todo si es un adolescente, sin sus padres delante, para que éste pueda sentirse más seguro y pueda expresar sus inquietudes. Durante la consulta debemos preguntarle directamente al paciente cómo se ha encontrado, qué tratamiento ha seguido, con qué problemas se ha encontrado, etc., con lo cual logramos que se haga más responsable y realice mejor el tratamiento.
Métodos para la educación del asmático
La educación del paciente incluye el que el niño entienda lo que es el asma, aprenda y practique los métodos para manejar su asma y sea capaz de colaborar en el diseño de un plan de autocuidados para su asma. Existen dos métodos para lograr este objetivo: a) trabajo individual con cada paciente, y b) trabajo con grupos de pacientes. Cada uno de estos métodos tiene sus ventajas y fundamentalmente son complementarios. El papel que tiene el pediatra de asistencia primaria en la educación continuada de los niños con asma es primordial.
Medidas de control de los factores que empeoran el asma
Una parte importante de los pacientes con asma, cuando se exponen a irritantes o a los alergenos a los que son sensibles, tienen más síntomas y pueden sufrir una crisis. Para lograr un control adecuado de la enfermedad debe identificarse la existencia de alergenos ambientales e irritantes que puedan empeorar a un paciente determinado y reducir al máximo su exposición a estas sustancias. Podemos dividir los factores que empeoran el asma en cuatro categorías:
Alergenos ambientales
Alergenos animales
Todos los animales de sangre caliente, incluyendo pequeños roedores y pájaros pueden producir alergia. La mejor medida es retirar las mascotas del domicilio de todo niño alérgico a las mismas. Debe tenerse en cuenta que tras la retirada del animal pueden pasar varios meses hasta que notemos una mejoría clara. Si es imposible quitar la mascota, al menos debemos lograr que se impida la entrada del mismo en el dormitorio del niño asmático, mantener siempre la puerta del dormitorio cerrada, retirar alfombras y moquetas que acumulan los residuos orgánicos del animal y bañarlo semanalmente15.
Ácaros
Los ácaros constituyen el principal alergeno causante de asma, sobre todo en regiones húmedas. Aunque es imposible eliminarlos completamente, se debe tratar de reducir al máximo su presencia en el domicilio del asmático. Para ello se aconseja utilizar cobertores antialérgicos para el colchón y la almohada, lavar semanalmente sábanas, mantas y cortinas con agua caliente a más de 70 °C, reducir la humedad interior de la casa por debajo del 50 %, retirar alfombras y moquetas, evitar la presencia de juguetes (sobre todo aquellos que acumulan polvo como los peluches) y libros en la habitación, debiendo ser guardados en armarios cerrados y ventilar suficientemente la casa, sobre todo el dormitorio16. La eficacia de los acaricidas está discutida por lo que no deben recomendarse sistemáticamente17.
Cucarachas
Se ha comprobado que los pacientes que viven en casas infestadas de cucarachas tienen asma con más frecuencia y de mayor gravedad. Los agentes insecticidas químicos son muy irritantes, por lo que deben utilizarse con precaución y nunca delante del paciente. Se recomienda utilizar venenos como el ácido bórico o trampas especiales.
Pólenes
El paciente debe estar informado sobre cuál es la época de polinización de las plantas a las que es alérgico y evitar, durante estas épocas, las actividades al aire libre, sobre la hierba, excursiones al campo, etc. Debe mantener las ventanas cerradas durante la noche y si viaja en coche hacerlo siempre con las ventanillas cerradas. Es útil el uso de aire acondicionado con filtro antipólenes.
Hongos
Reducir la humedad ambiental, evitar el uso de humidificadores y, en ocasiones, utilizar pinturas antihongos en las humedades de las paredes. En algunas zonas del mundo, los hongos, especialmente Alternaria, constituyen el alergeno más importante para el desarrollo de asma (similar a los ácaros en las zonas más húmedas)18.
Alergenos ocupacionales
Son más importantes en el asma profesional que en ocasiones se da en adultos. A veces es importante conocer el trabajo y las aficiones de los padres, sobre todo si las realizan en casa, pues pueden utilizar material alergénico.
Irritantes
El más importante es el humo del tabaco. Todo niño asmático debe vivir en un ambiente libre de tabaco. La contaminación puede también desencadenar crisis de asma en pacientes predispuestos, por lo que deben evitar hacer ejercicio al aire libre los días de más contaminación.
Otros factores
Rinitis/sinusitis
El tratamiento de los síntomas del tracto respiratorio superior forma parte del manejo integral del asma. Los síntomas nasales son en gran parte responsables del empeoramiento de la calidad de vida del asmático. Su tratamiento puede mejorar el control del asma.
Reflujo gastroesofágico
Su papel en el asma es muy debatido, de todos modos, debemos investigar su existencia en todo paciente asmático de difícil control, sobre todo si se asocia a síntomas digestivos.
Sensibilidad al ácido acetilsalicílico y antiinflamatorios no esteroideos
Puede ser importante en un pequeño grupo de pacientes adultos, excepcional en niños. No es necesario evitar el consumo de ácido acetilsalicílico y antiinflamatorios no esteroideos en todos los niños con asma, sólo en aquellos en los que existe historia de empeoramiento de su enfermedad al tomar estos medicamentos.
Infecciones virales
Son con mucho el factor precipitante de crisis asmáticas más frecuente en la infancia19. El papel que hace años se atribuía a los virus en la etiopatogenia del asma en la infancia está hoy día muy discutido, incluso se atribuye a las infecciones virales un papel protector del futuro desarrollo de asma20. De momento, no se dispone de vacunas eficaces para evitar la mayoría de las virasis respiratorias. Se aconseja la vacunación anual contra la gripe en todos los niños con asma perenne. Sin duda los niños que van a la guardería durante los primeros 2-3 años de vida tendrán un número mayor de infecciones del tracto respiratorio superior y de episodios de broncospasmo inducido por virus, pero a la larga, estos niños no tienen un riesgo mayor de desarrollar asma (incluso algunos estudios sugieren que los niños que van pronto a la guardería tienen un riesgo menor de tener asma en edad escolar)21.
Ejercicio
Para la mayoría de los niños asmáticos, el ejercicio es uno de los factores que con frecuencia puede provocarles síntomas de asma22. La tolerancia al ejercicio es uno de los principales indicadores de que el tratamiento de base del paciente es correcto. El tratamiento específico del broncospasmo inducido por ejercicio (BIE) está basado en varios pilares: evitar la inhalación de aire frío y seco durante el esfuerzo, hacer un calentamiento adecuado para inducir el período refractario, utilizar premedicación con broncodilatadores betaadrenérgicos inhalados de acción corta 20 min antes del ejercicio y lograr el control adecuado de la enfermedad con el tratamiento de base. Uno de los problemas que tiene este esquema es que los niños hacen ejercicio de una forma no reglada y varias veces al día por lo que no es sencillo utilizar un betaadrenérgico de acción corta previo a cada esfuerzo. Por este motivo, se ha preferido el uso de los betaadrenérgicos de acción prolongada (formoterol o salmeterol) que protegen del BIE durante 9 a 12 h23,24. Sin embargo, se ha observado que existe un efecto de tolerancia con el uso continuado de estos fármacos en cuanto a su capacidad de protección del BIE25. Los corticoides inhalados utilizados a largo plazo tienen un efecto protector del broncospasmo inducido por ejercicio26 probablemente por el mejor control de la inflamación subyacente. Los inhibidores de los receptores de los leucotrienos pueden desempeñar un papel importante en el tratamiento del asma de esfuerzo pues logran una protección que dura 24 h27, aunque no parece ser tan intensa como la de los betaadrenérgicos de acción corta, y no tienen efecto de tolerancia, con lo que no pierden eficacia a lo largo del tiempo28.
Tratamiento farmacológico
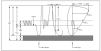
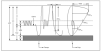
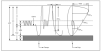
El manejo farmacológico del niño con asma se basa en la llamada "terapia escalonada", es decir, en el uso de pasos progresivos en el tratamiento, en función de la gravedad del asma. La progresión al siguiente "escalón" estaría indicada si no se consigue un buen control en el previo y hay certeza de que el paciente usa correctamente la medicación. Existen dos formas de enfocar el tratamiento escalonado: la más convencional que sería empezar con la medicación y dosis del escalón 1 y si no se controla pasar al 2 y luego al 3, o la forma más empleada actualmente, que consiste en comenzar en un escalón inmediatamente superior al indicado para lograr un control rápido del paciente y luego disminuir de manera progresiva hasta el nivel mínimo que mantenga el control de la enfermedad (fig. 1). Se cree que un tratamiento más agresivo al principio permite controlar más rápidamente la inflamación y restaurar la función pulmonar, lo que permite continuar luego el tratamiento con dosis mucho más bajas o fármacos menos agresivos. Otra ventaja del tratamiento inicial más agresivo es que así se conoce cuál es la situación óptima en la que el paciente puede estar. Muchas veces los niños con asma llevan años mal controlados, y esto lo consideran algo normal, por lo que no refieren estar mal; una vez que con un tratamiento adecuado se encuentran bien de verdad, podrán tener un punto de referencia adecuado de cómo deben estar, no conformándose con menos. Si se logra un control rápido del paciente, éste tendrá más confianza en el médico y en el tratamiento con lo que lo cumplirá mejor.
Figura 1. Tratamiento escalonado en el asma.
Para decidir el tratamiento farmacológico adecuado para cada paciente debemos primero clasificarlo según la gravedad de su asma, interesa especialmente cómo ha estado en los últimos meses. La clasificación del asma se basa en criterios clínicos y de función pulmonar. Siempre que sea posible debe objetivarse mediante estudios de función pulmonar (la medición del PEF puede realizarse sin problemas en niños mayores de 5 años y a un coste muy bajo). Se ha de tener en cuenta que el asma es una enfermedad que va evolucionando a lo largo del tiempo, por lo que un paciente que hoy día tiene asma leve, un tiempo después puede tener un asma moderada o grave o, al revés, un paciente con asma grave puede estar completamente asintomático unos años después, por ello debe replantearse su clasificación y, por lo tanto, su tratamiento, con cierta frecuencia. Una vez establecida la medicación necesaria para el control de su asma, la necesidad de ésta da una idea global de la gravedad del cuadro.
Como se ha indicado, es preferible comenzar con un tratamiento más agresivo del paciente y cuando se haya logrado el control comenzar el descenso progresivo de la medicación. Se admite que debe intentarse una reducción en la dosis de corticoides inhalados del 25 % cada 2-3 meses, siempre y cuando se mantenga un buen control. La mayoría de los niños están bien controlados a largo plazo con dosis muy bajas de corticoides inhalados o con otras medicaciones antiasmáticas.
Los pacientes con asma estacional puro (que tienen clínica sólo durante una estación determinada del año, generalmente en primavera los alérgicos al polen) pueden necesitar tomar medicación de base sólo durante esta estación. Si se utilizan corticoides inhalados o cromonas, la medicación se deberá comenzar 2-4 semanas antes del inicio de la estación. Los inhibidores de los receptores de los leucotrienos (montelukast y zafirlukast) tienen un inicio de acción muy rápido (desde el primer día) por lo que no sería necesario comenzar su uso hasta que comenzara la estación. Además, estos fármacos presentan un efecto aditivo a los antihistamínicos en el control de la rinoconjuntivitis alérgica, por lo que podrían estar indicados en los polínicos tanto con asma como con rinoconjuntivitis29.
En los niños que tienen clínica de asma sólo durante el otoño e invierno (generalmente exacerbado con los catarros) deberemos intentar suspender la medicación durante el final de primavera y verano. Hay que tener en cuenta que muchos niños preescolares con este tipo de asma, tienen tendencia a la curación antes de los 5-6 años de edad por lo que debemos probar a suspender el tratamiento pues quizá ya no lo necesiten más. En los pacientes con asma moderada o grave no debemos suspender en ningún momento la medicación, pero probablemente sí toleren una reducción mayor de las dosis durante los meses de verano en que suelen estar bien.
La pauta de tratamiento habitualmente aceptada es la siguiente (tabla 1):
El asma episódica ocasional debe tratarse con broncodilatadores betaadrenérgicos inhalados a demanda del paciente. No es necesario utilizar los broncodilatadores durante un mínimo de días ni en una pauta estricta, sino que el paciente los tomará según necesite para el control de sus síntomas. Debe fomentarse el uso precoz de los broncodilatadores en cuanto el paciente tenga los primeros síntomas de una crisis, lo cual evitará en muchas ocasiones que ésta progrese. La necesidad frecuente de uso de medicación para el control de los síntomas indica que debemos pasar al siguiente escalón.
El asma episódica frecuente debe tratarse con medicación de base continua, preferiblemente corticoides inhalados en dosis bajas; como alternativa podemos realizar un ensayo terapéutico con antagonistas de los receptores de los leucotrienos, sobre todo en pacientes con dificultades con la medicación inhalada, poco cumplidores o cuyos padres son reacios a la administración de corticoides inhalados a largo plazo, o cromonas de 4 a 6 semanas, si en este tiempo no se logra el control deseado debe pasarse a corticoides inhalados en dosis bajas.
El paciente con asma persistente moderada que no se controla adecuadamente con dosis bajas de corticoides inhalados puede precisar incrementar la dosis hasta dosis medias o, añadir un segundo fármaco (opción preferida hoy en día), este segundo fármaco puede ser: antagonistas de los receptores de los leucotrienos o betaadrenérgicos de acción prolongada (formoterol o salmeterol). Si el paciente no se controla incrementaremos los corticoides inhalados en dosis medias.
El niño con asma persistente grave necesitará usar corticoides inhalados en dosis altas en combinación con otro fármaco y, en ocasiones, corticoides orales. Los pacientes con asma inducida por ácido acetilsalicílico podrían beneficiarse del uso de antagonistas de los receptores de los leucotrienos junto con corticoides inhalados en altas dosis.
La dosis adecuada de corticoides inhalados debe ser individualizada en cada paciente, tendiendo a utilizar la dosis más baja posible que controle el asma. Dosis bajas de corticoides inhalados (100-200 mg/día) producen una mejoría importante de los síntomas, uso de betaadrenérgicos de rescate y del PEF en la mayoría de los niños; sin embargo, pueden ser necesarias dosis más elevadas para controlar el BIE o la hiperreactividad bronquial valorada mediante la provocación con histamina30. Se consideran dosis bajas, medias y altas de corticoides inhalados las expresadas en la tabla 2. Como puede comprobarse no puede realizarse una diferenciación de la dosis de los corticoides dependiendo de la edad o peso del paciente. Con una misma dosis, la deposición pulmonar será mucho menor en un lactante en el que se utiliza una presurizador con cámara que en un adolescente que utilice un método de inhalación de polvo seco. Un estudio comprobó que las concentraciones plasmáticas tras la administración de budesonida era similar en un lactante, un niño o un adulto aun usando la misma dosis en todos31.
En cualquiera de los escalones, durante una reagudización puede ser necesario añadir un ciclo corto de corticoides por vía oral. También es útil administrar un ciclo corto de corticoides orales al inicio del tratamiento en pacientes con asma moderada o grave para lograr un control lo más rápido posible del proceso.
Terapia combinada en el asma infantil
Los corticoides inhalados se consideran los fármacos antiinflamatorios de elección en el tratamiento del asma, ciertamente logran el control de muchos pacientes, pero no de todos. El efecto óptimo de los corticoides inhalados se logra, en la mayoría de los pacientes, con dosis bajas o medias e incrementos posteriores de la dosis no siempre se acompañan de incrementos proporcionales de su efecto, pero, sin embargo, sí se incrementa de forma importante su actividad sistémica. Diversos estudios realizados en adultos han demostrado que puede lograrse un control más adecuado del asma utilizando dosis bajas de corticoides inhalados junto con broncodilatadores de acción prolongada que utilizando corticoides inhalados en dosis altas. En la edad pediátrica, el efecto aditivo de los broncodilatadores de acción prolongada es más discutido32,33; sin embargo un estudio reciente ha comprobado que el tratamiento con budesonida + formoterol en niños por encima de los 4 años de edad es más eficaz que el tratamiento con budesonida sola en el control de los síntomas del asma y en la mejora de la función pulmonar34.
El hecho de que los corticoides no bloqueen todos los componentes de la inflamación bronquial y, fundamentalmente, tengan un efecto pequeño sobre la liberación de los leucotrienos35, hace pensar que la asociación entre corticoides inhalados e inhibidores de los receptores de los leucotrienos tiene especial interés. Un estudio ha comprobado la eficacia de la asociación de montelukast a budesonida en niños no controlados previamente con 400 mg al día de budesonida tanto en el incremento de la función pulmonar como en la disminución del uso de broncodilatadores de rescate y aumento de los días libres de síntomas36.
En el futuro próximo irán apareciendo nuevos fármacos como los anticuerpos monoclonales anti-IgE, inhibidores de las fosfodiesterasas, inhibidores de la inflamación eosinofílica (anti-IL-5, antagonistas CCR3), fármacos que inhiben la presentación del antígeno o inhibidores de las células Th237 que ayudarán a mejorar el tratamiento de nuestros pacientes.
*Nicolás Cobos Barroso - Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Universitario Materno-Infantil Vall d'Hebron. Barcelona. Amparo Escribano Montaner - Unidad de Neumología Infantil. Hospital Clínico Universitario. Universidad de Valencia. Gloria García Hernández - Sección de Neumología y Alergia Pediátricas. Hospital 12 de Octubre. Madrid. Eduardo González Pérez-Yarza - Unidad de Neumología Infantil. Hospital Donostia. Servicio Vasco de Salud-Osakidetza. San Sebastián. Santos Liñán Cortés- Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Universitario Materno-Infantil Vall d'Hebron. Barcelona. Martín Navarro Merino - Sección de Neumología Infantil. Hospital Universitario Virgen de la Macarena. Sevilla. Concepción Oliva Hernández - Unidad de Neumología. Departamento de Pediatría. Hospital Ntra. Sra. de la Candelaria. Santa Cruz de Tenerife. Javier Pérez Frías - Sección de Neumología Pediátrica. Hospital Materno-Infantil Carlos Haya. Málaga. Josep Sirvent Gómez - Unidad de Neumología Pediátrica. Hospital Juan Canalejo. A Coruña. José Ramón Villa Asensi - Sección de Neumología Infantil. Hospital Universitario Infantil del Niño Jesús. Madrid.