Analizar las tendencias en la hospitalización por infección del tracto urinario (ITU) en menores de 0-14 años en España en el período 2000-2015.
MétodosEstudio retrospectivo observacional realizado por medio del conjunto mínimo básico de datos hospitalario con códigos de la Clasificación Internacional de Enfermedades (CIE-9). Se incluyeron todos los ingresos por cistitis, pielonefritis e ITU de localización no especificada en niños menores de 15 años. Se recogieron datos sobre el sexo, edad, tipo de alta, diagnóstico principal, comorbilidades, estancia hospitalaria y coste total. Se calcularon tasas crudas de hospitalización por 1000 habitantes menores de 15 años y se llevó a cabo un análisis de regresión segmentada para identificar tendencias temporales.
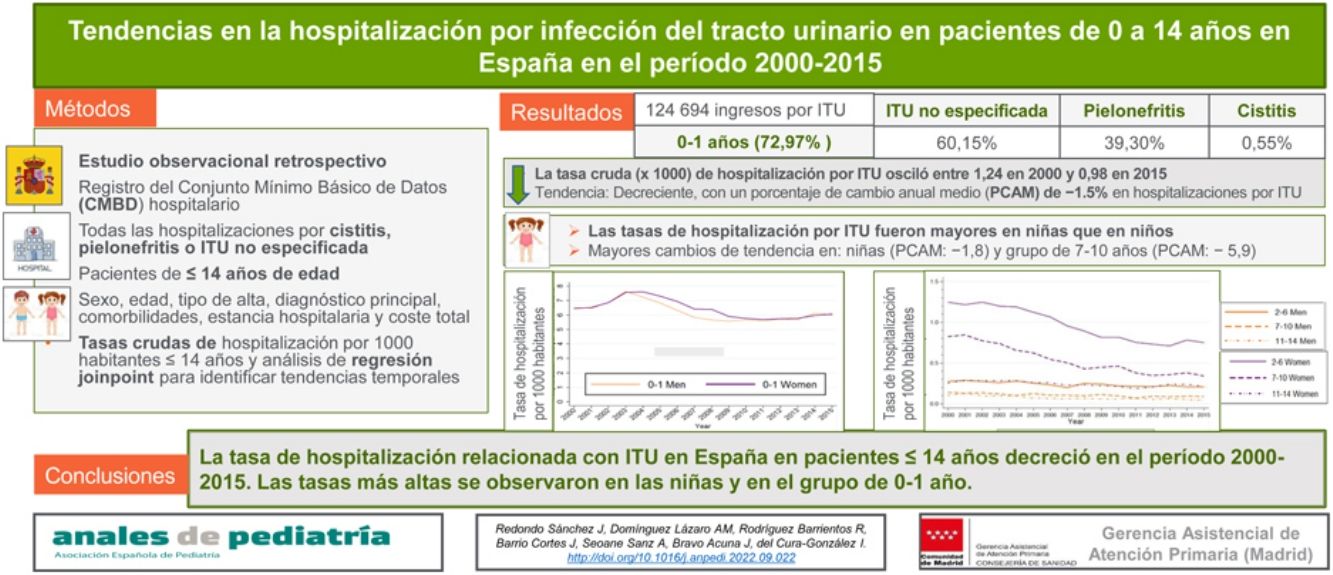
ResultadosEn el período 2000-2015, hubo 124.696 ingresos en niños menores de 15 años. De este total, el 72,97% tenían de 0 a 1 año y el 60,12% recibió un diagnóstico de ITU no especificada, el 39,27% de pielonefritis, y el 0,52% de cistitis. La tasa bruta de hospitalización por ITU osciló entre 1,24 en 2000 y 0,98 en 2015. La tasa de hospitalización por ITU fue mayor en niñas que en niños. El análisis de regresión segmentada mostró una tendencia decreciente en la tasa de hospitalización por ITU, con un porcentaje de cambio anual medio (PCAM) del −1,5% (IC 95%: −2,4 a −0,6). Los cambios observados fueron mayores en niñas (PCAM −1,8; IC 95%: −2,5 a −1,0) y en el grupo de 7 a 10 años (PCAM −5,9; IC 95%: −6,7 a −5,2).
ConclusionesLa tasa de hospitalización asociada a infección urinaria en pacientes menores de 15 años en España descendió durante el período 2000-2015. Las mayores tasas se dieron en niñas y en menores de 2 años.
To analyse the trends in hospital admissions related to urinary tract infection among children aged 0–14 years in Spain in the 2000–2015 period.
MethodsWe conducted a retrospective observational study using the minimum basic hospital discharge dataset system of Spain, which applies the International Classification of Diseases, version 9 (ICD-9) coding system. We included every hospitalization due to cystitis, pyelonephritis and unspecified UTI among children aged less than 15 years. We collected data on patient sex and age, type of discharge, main diagnosis, comorbidities, length of stay and overall cost. We calculated crude hospitalization rates per 1000 inhabitants aged less than 15 years and performed a joinpoint regression analysis to identify temporal trends.
ResultsIn the 2000–2015 period, there were 124696 hospitalizations in children under 15 years. Of these patients, 72.97% were aged 0–1 year and 60.12% had a diagnosis of unspecified UTI, 39.27% of pyelonephritis, and 0.52% of cystitis. The crude rate of hospitalization due to UTI ranged from 1.24 in year 2000 to 0.98 in 2015. The rate of hospitalization was higher in female versus male patients. The joinpoint analysis found a decreasing trend in the rate of hospitalization due to UTI, with an average annual percent change (AAPC) of −1.5% (95% confidence interval [CI], −2.4 to −0.6). The largest decreases occurred in female patients (AAPC, −1.8; 95% CI, −2.5 to −1.0) and children aged 7–10 years (AAPC −5.9; 95% CI, −6.7 to −5.2).
ConclusionsThe rate of hospitalization related to UTI in Spain in patients aged up to 14 years decreased during the 2000–2015 period. The highest hospitalization rates occurred in female patients and in the 0-to-1 year age group.
Las infecciones del tracto urinario (ITU) se encuentran entre las infecciones bacterianas más frecuentes y graves en pediatría1–4. Su prevalencia e incidencia varían de acuerdo con el sexo, la edad, la raza, la presencia de alteraciones anatómicas o funcionales, la circuncisión y la inmunidad2,5,6.
La gravedad de las ITU varía, desde presentaciones asintomáticas a formas graves con bacteriemia, incluyendo la pielonefritis aguda, la cistitis aguda o la bacteriuria asintomática. Esta clasificación ha resultado ser útil para el diagnóstico y manejo de las ITU. Aunque hay casos difíciles de categorizar, puede guiar el diagnóstico y la toma de decisiones clínica7,8. No obstante, en la práctica, estas categorías son difíciles de evaluar clínicamente, especialmente en menores de 2 años2,9,10.
La prevalencia de las ITU varía con la edad, con picos en los primeros meses de vida, el segundo o tercer año de vida y la adolescencia tardía10. La prevalencia global de ITU en la población pediátrica se ha estimado en un 5%, con una incidencia anual de 3,1 casos por 1000 niñas de 0 a 14 años y 1,7 casos por 1000 niños de 0 a 14 años11.
Hasta los 2 meses de vida, la incidencia de ITU es de aproximadamente 5% en niñas y 20% en niños no circuncidados12,13. Más adelante, la distribución por edades de nuevos casos de ITU es bimodal. El primer pico de incidencia se da en el primer año de vida (0,7% en las niñas y 2,7% en los niños)12,13 y se asocia al incremento en la concentración de la flora bacteriana cutánea que entra en contacto con los pañales y que puede llegar a entrar y ascender por la uretra6. El siguiente pico aparece entre los 2 y 4 años de edad, correspondiendo al período de desarrollo del control de esfínteres14–16. A los 7 años, aproximadamente un 8% de las niñas y un 2% de los niños han tenido una UTI5,14,17,18, cifras que a los 16 años han ascendido al 11,3% de las niñas y el 3,6% de los niños, lo que se explica porque la actividad sexual altera la microbiota cercana al orificio uretral, produciendo un pico de prevalencia6,14,17,18. Más del 30% de los niños que contraen una ITU desarrollan ITU recurrente10, con mayor frecuencia entre los 2 y 4 años de edad, especialmente en niños con reflujo vesicoureteral (RVU) de alto grado.
La alta prevalencia de estas infecciones, la dificultad de su diagnóstico y la detección de anomalías genitourinarias subyacentes hacen de las ITU una de las principales indicaciones de ingreso hospitalario en la población pediátrica (45.000 ingresos anuales en Estados Unidos), ocasionando un gasto sanitario significativo que no ha dejado de crecer desde el año 20004. En los últimos años se han introducido nuevas recomendaciones en las guías para el diagnóstico y manejo de las UTI que pueden haber conseguido una reducción en los ingresos hospitalarios7.
Aunque las hospitalizaciones por ITU se han estudiado en la población adulta19, se han publicado pocos estudios a nivel global y ninguno en España sobre la frecuencia del ingreso por ITU en la población pediátrica. El objetivo de nuestro estudio fue analizar las tendencias en la hospitalización relacionada con la ITU en niños de 0 a 14 años, calculando la estancia hospitalaria media, los costes asociados y la mortalidad en el período 2000-2015 en España.
Materiales y métodosEstudio observacional retrospectivo mediante el conjunto mínimo básico de datos (CMBD) de las altas hospitalarias del Ministerio de Salud español20, una fuente que se utiliza mucho en la investigación epidemiológica21–23. El CMBD es un registro aplicable a todos los hospitales españoles que ha recogido datos correspondientes al 97,7% de las altas de hospitales españoles públicos desde su institución, con inclusión gradual de datos sobre las altas de hospitales privados desde 2005, alcanzándose una cobertura del 92% del total de hospitales españoles en el 2014. También se aplicaron las guías RECORD para la transmisión de información sobre estudios realizados mediante el uso de datos de salud observacionales recogidos de manera rutinaria (material suplementario en línea 1). El presente estudio en la población de 0 a 14 años formaba parte de un estudio mayor que analizó la hospitalización relacionada con las ITU en distintos grupos de edad, de ahí que ambos compartan la misma metodología19.
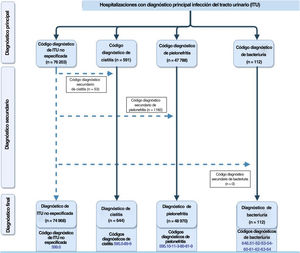
De la base de datos del CMBD se seleccionaron las hospitalizaciones que tuvieron lugar entre 2000 y 2015 con un diagnóstico principal de ITU. Se consideraron ITU los códigos diagnósticos de pielonefritis (590.10-11-3-80-81-9), cistitis (595.0-89-9), bacteriuria (646.51-52-53-54-60-61-62-63-64) e ITU no especificada (599.0) de la Clasificación Internacional de Enfermedades, novena versión (CIE-9). Los ingresos con un diagnóstico principal de ITU no especificada y un diagnóstico secundario de pielonefritis, cistitis o bacteriuria se reclasificaron según el diagnóstico secundario para maximizar la posibilidad de identificar diagnósticos específicos de ITU. Para cada ingreso, se recogieron datos sobre el sexo, la edad, el tipo de alta, fecha de ingreso y de alta, diagnóstico principal, estancia hospitalaria y coste total. Los pacientes fueron clasificados según la edad en 4 categorías: de 0 a 1 año, de 2 a 6 años, de 7 a 10 años y de 11 a 14 años. Se excluyeron los casos de reingreso, definidos como ingreso en el mismo hospital en los primeros 30 días tras el alta19.
Los datos cuantitativos se presentan como media y desviación estándar o mediana y rango intercuartílico, y los categóricos como frecuencias absolutas y porcentajes. La tasa bruta de hospitalización se calculó como el número de hospitalizaciones por 1000 habitantes de 0 a 14 años en función de los datos censales, a fecha de 1 de julio en cada año de estudio, obtenidos del Instituto Nacional de Estadística de España19.
Las tendencias de las variables a lo largo del tiempo se analizaron mediante regresión lineal de joinpoint, utilizándose tasas de UTI ajustadas por edad y la población de 2015 como grupo de referencia. Se estimó el porcentaje de cambio anual (PCA) en cada segmento lineal y el porcentaje de cambio anual medio (PCAM), calculado como la media ponderada de los PCA del modelo. Cuando no se identificaron puntos de cambio, el PCAM reflejó el PCA con precisión. Los análisis se realizaron con Stata, versión 14, y el software de regresión joinpoint del National Cancer Institute, versión 4.5.0.1.24.
ResultadosEn el período 2000-2015, hubo 124.694 ingresos en pacientes menores de 15 años con diagnóstico de ITU, en el 60,12% de los casos de ITU no especificada, en el 39,27% de pielonefritis y en el 0,52% de cistitis. Estos resultados se ajustaron mediante la revisión de las hospitalizaciones por ITU no especificada, considerando los diagnósticos secundarios. La figura 1 presenta un diagrama de flujo de las hospitalizaciones y los diagnósticos existentes en cada punto de recogida de datos, de acuerdo con las guías RECORD.
Características sociodemográficas y clínicasDe las 124.694 hospitalizaciones, el 72,97% acontecieron en pacientes de ambos sexos de 0 a 1 año de edad, y el 57,49% en niñas. La ITU no especificada y la pielonefritis fueron más frecuentes en pacientes de 0 a 1 año y la cistitis en pacientes de 2 a 6 años. Solo se presentaron comorbilidades con frecuencia menor de 1% en cada patología. Las neoplasias fueron el tipo más frecuente de comorbilidad (0,54%), seguidas del fallo renal (0,13%), la diabetes mellitus (0,09%) y el RVU (0,01%). La duración mediana de la estancia hospitalaria fue de 5 días (rango intercuartílico: 3-6). El coste mediano fue de 2272 euros (rango intercuartílico: 1658-3078), con los costes más altos generados por la pielonefritis y la ITU no especificada. La tabla 1 resume las características de los pacientes, globalmente y por enfermedad.
Características de los pacientes y las hospitalizaciones según el tipo de ITU
| Total(n=124.694) | No especificada(n=74.968) | Pielonefritis(n=48.970) | Cistitis(n=644) | ||||
|---|---|---|---|---|---|---|---|
| Niños | Niñas | Niños | Niñas | Niños | Niñas | ||
| Grupo etario, n (%) | |||||||
| 0-1 año | 90.987 (72,97%) | 32.420 (91,04%) | 28.778 (73,12%) | 13.632 (79,40%) | 16.006 (50,33%) | 75 (32,75%) | 76 (18,31%) |
| 2-6 años | 20.814 (16,69%) | 2164 (6,08%) | 6890 (17,51%) | 2114 (12,31%) | 9394 (29,54%) | 81 (35,37%) | 171 (41,20%) |
| 7-10 años | 8606 (6,90%) | 588 (1,65%) | 2618 (6,65%) | 859 (5,00%) | 4366 (13,73%) | 44 (19,21%) | 131 (31,57%) |
| 11-14 años | 4287 (3,44%) | 439 (1,23%) | 1071 (2,72%) | 564 (3,28%) | 2035 (6,40%) | 29 (16,66%) | 37 (8,92%) |
| Tipo de ingreso; n (%) | |||||||
| Urgente | 122.766 (98,45%) | 34.962 (98,18%) | 38.719 (98,38%) | 16.926 (98,58%) | 31.420 (98,80%) | 226 (98,69%) | 403 (97,11%) |
| Programado | 1900 (1,52%) | 642 (1,80%) | 629 (1,60%) | 240 (1,40%) | 372 (1,17%) | 3 (1,31%) | 12 (2,89%) |
| Comorbilidad, n (%) | |||||||
| Neoplasma | 677 (0,54%) | 186 (0,52%) | 231 (0,59%) | 90 (0,52%) | 160 (0,50%) | 4 (1,75%) | 6 (1,45%) |
| Fallo renal | 157 (0,13%) | 51 (0,14%) | 28 (0,07%) | 48 (0,28%) | 28 (0,09%) | 1 (0,44%) | 1 (0,24%) |
| Diabetes mellitus | 114 (0,09%) | 12 (0,03%) | 38 (0,10%) | 9 (0,05%) | 53 (0,17%) | 1 (0,44%) | 1 (0,24%) |
| Reflujo vesicoureteral | 15 (0,01%) | 3 (0,01%) | 2 (0,01%) | - | 7 (0,02%) | 3 (0,02%) | - |
| Estancia hospitalaria, mediana (rango intercuartílico) | 5 (3-6) | 5 (3-7) | 4 (3-6) | 5 (4-7) | 5 (4-6) | 3 (2-4) | 3 (2-4) |
| Estancia hospitalaria, n (%)* | |||||||
| 0-3 días | 35.249 (28,27%) | 10.128 (28,44%) | 13.387 (34,01%) | 3739 (21,78%) | 7544 (23,72%) | 140 (61,14%) | 263 (63,37%) |
| 4-7 días | 70.333 (56,40%) | 18.989 (53,32%) | 21.240 (53,97%) | 10.093 (58,79%) | 19.748 (62,10%) | 76 (33,19%) | 129 (31,08%) |
| 8-11 días | 15.836 (12,70%) | 5342 (15,00%) | 3992 (10,14%) | 2652 (15,45%) | 3820 (12,01%) | 7 (3,06%) | 18 (4,34%) |
| ≥ 12 días | 3276 (2,63%) | 1152 (3,23%) | 738 (1,88%) | 685 (3,99%) | 689 (2,17%) | 6 (2,62%) | 5 (1,20%) |
| Coste en euros, mediana (rango intercuartílico) | 2272 (1658-3078) | 2313 (1658-3078) | 2075 (1620-3078) | 2313 (1658-3088) | 2075 (1658-3078) | 2075 (1658-2933) | 2002 (1619-2933) |
| Tipo de alta, n (%) | |||||||
| Domicilio | 123.589 (99,11%) | 35.308 (99,15%) | 39.024 (99,15%) | 16. 971 (98,85%) | 31. 540 (98,18%) | 229 (100%) | 412 (98,28%) |
| Transferencia/Otro/Desconocido | 1080 (0,86%) | 295 (0,83%) | 322 (0,81%) | 195 (1,13%) | 258 (0,81%) | - | 3 (0,72%) |
| Tasa de letalidad, n (%) | 25 (0,02%) | 8 (0,02%) | 11 (0,03%) | 3 (0,02%) | 3 (0,01%) | - | - |
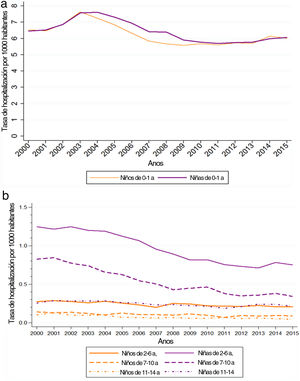
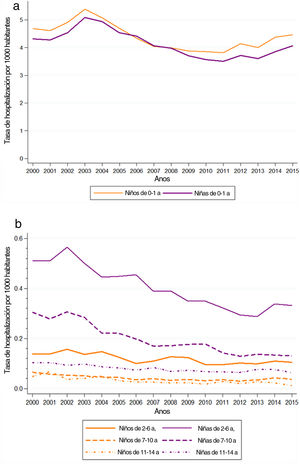
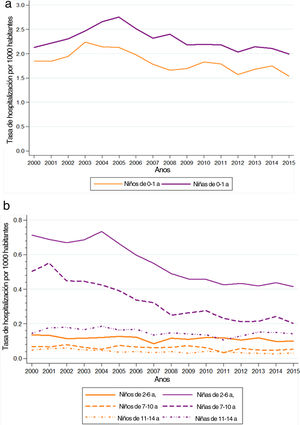
La tasa bruta de hospitalización por ITU en el período 2000-2015 osciló entre 1,24 en el año 2000 y 0,98 en 2015. Las tasas fueron más altas en las niñas que en los niños en todos los grupos de edad, salvo en los pacientes de 0 a 1 año (fig. 2). Por añadidura, al analizar la tasa de hospitalización por edades, se encontraron las tasas más altas en el grupo de 0 a 1 año, en el que también se observó el mayor descenso en la tasa de hospitalización de todos los grupos de edad en el período de estudio (tabla 2).
Tasa de hospitalización por ITU según el sexo y la edad (2000-2015)
| Total | 0-1-año | 2-6 años | 7-10 años | 11-14 años | |||||
|---|---|---|---|---|---|---|---|---|---|
| Año | Niños | Niñas | Niños | Niñas | Niños | Niñas | Niños | Niñas | |
| 2000 | 1,24 | 6,54 | 6,45 | 0,28 | 1,25 | 0,14 | 0,83 | 0,10 | 0,25 |
| 2001 | 1,28 | 6,47 | 6,52 | 0,28 | 1,22 | 0,13 | 0,85 | 0,13 | 0,29 |
| 2002 | 1,35 | 6,88 | 6,86 | 0,28 | 1,25 | 0,13 | 0,77 | 0,10 | 0,28 |
| 2003 | 1,45 | 7,63 | 7,57 | 0,26 | 1,20 | 0,12 | 0,74 | 0,09 | 0,28 |
| 2004 | 1,44 | 7,24 | 7,61 | 0,28 | 1,19 | 0,10 | 0,66 | 0,10 | 0,28 |
| 2005 | 1,38 | 6,84 | 7,31 | 0,25 | 1,12 | 0,12 | 0,62 | 0,07 | 0,26 |
| 2006 | 1,30 | 6,33 | 6,94 | 0,23 | 1,06 | 0,10 | 0,55 | 0,07 | 0,26 |
| 2007 | 1,20 | 5,84 | 6,41 | 0,20 | 0,95 | 0,10 | 0,50 | 0,06 | 0,23 |
| 2008 | 1,19 | 5,66 | 6,39 | 0,25 | 0,89 | 0,10 | 0,43 | 0,06 | 0,24 |
| 2009 | 1,13 | 5,57 | 5,90 | 0,24 | 0,81 | 0,11 | 0,45 | 0,06 | 0,22 |
| 2010 | 1,10 | 5,69 | 5,77 | 0,22 | 0,82 | 0,10 | 0,46 | 0,06 | 0,21 |
| 2011 | 1,03 | 5,61 | 5,70 | 0,22 | 0,75 | 0,07 | 0,38 | 0,07 | 0,19 |
| 2012 | 1,02 | 5,73 | 5,75 | 0,21 | 0,73 | 0,09 | 0,35 | 0,05 | 0,21 |
| 2013 | 0,99 | 5,70 | 5,77 | 0,22 | 0,71 | 0,09 | 0,36 | 0,06 | 0,24 |
| 2014 | 1,01 | 6,14 | 5,98 | 0,21 | 0,78 | 0,09 | 0,38 | 0,05 | 0,24 |
| 2015 | 0,98 | 6,00 | 6,07 | 0,21 | 0,75 | 0,09 | 0,34 | 0,04 | 0,21 |
Tasa expresada como número de hospitalizaciones por 1000 habitantes.
En cuanto a los distintos tipos de ITU, se observó una tendencia decreciente en la tasa de hospitalización en todos ellos. En el caso de la ITU no especificada, la tasa por cada 1000 habitantes disminuyó de 0,74 en el año 2000 a 0,62 en 2015. En el de las hospitalizaciones relacionadas con la cistitis, la tasa por 1000 habitantes descendió de 0,01 en el año 2000 a 0,003 en 2015, mientras que la tasa asociada a la pielonefritis descendió de 0,48 en el año 2000 a 0,35 en 2015 (material suplementario en línea 2).
Tendencias temporales en EspañaEl análisis de regresión joinpoint mostró un PCAM de −1,5% en la frecuencia de ingreso por ITU (intervalo de confianza [IC] 95%: −2,4 a −0,6). Se observaron 3 cambios en la tendencia: un aumento de 1,8% entre 2000 y 2004 (IC 95%: −0,4 a 4,1), un descenso de −6,0% entre 2004 y 2009 (IC 95%: −8,1 a −4,0) y un aumento de 0,3% entre 2009 y 2015 (IC 95%: −0,9 a 1,6) (material suplementario en línea 3).
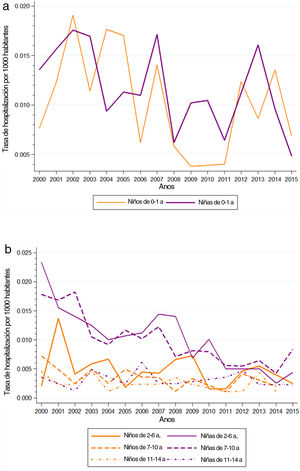
En lo que respecta al tipo de infección, se observaron cambios a lo largo del tiempo en las hospitalizaciones asociadas a ITU no especificada (fig. 3) y a pielonefritis (fig. 4). El PCA en las hospitalizaciones por ITU no especificada fue de 3,7% entre 2000 y 2003 (IC 95%: −0,1 a 7,6), −5,2% entre 2003 y 2010 (IC 95%: −6,3 a −4,0) y 2,5% entre 2010 y 2015 (IC 95%: 0,7 a 4,2). Por otro lado, el PCA en las hospitalizaciones por pielonefritis fue de 1,3% entre 2000 y 2005 (IC 95%: −0,6 a 3,3), −7,9% entre 2005 y 2008 (IC 95%: −15,5 a 0,3) y −1,5% entre 2008 y 2015 (IC 95%: −2,7 a −0,3). Sin embargo, no se encontró ningún punto de cambio en la tendencia de hospitalización por cistitis en todo el período de estudio (fig. 5) (material suplementario en línea 3).
El análisis de regresión joinpoint de las tasas ajustadas por edad mostró un descenso en la frecuencia de hospitalización por ITU tanto en niños como en niñas, que fue de mayor magnitud en niñas que en niños y solo fue estadísticamente significativo en niñas (fig. 2). El PCAM entre 2000 y 2015 fue −0,7% en los niños (IC 95%: −1,5 a 0,0) y −1,8% en la niñas (IC 95%: −2,5 a −1,0) (material suplementario en línea 3).
En lo respectivo a la hospitalización por ITU no especificada, el PCAM del período 2000-2015 fue −0,5% en los niños (IC 95%: −1,7 a 0,7) y −1,3% en la niñas (IC 95%: −2,2 a −0,4), y solo fue estadísticamente significativo en estas últimas (fig. 3) (material suplementario en línea 3).
También se observó una tendencia decreciente en la hospitalización por pielonefritis en pacientes de ambos sexos que solo fue significativa en las niñas (fig. 4) (material suplementario 3). El PCAM del período 2000-2015 fue −1,3 en los niños (IC 95%: −2,9 a 0,4) y −2,2%, mostrando un descenso estadísticamente significativo, en las niñas (IC 95%: −3,3 a −1,1).
En las hospitalizaciones por cistitis, la tendencia decreciente fue estadísticamente significativa en pacientes de ambos sexos (fig. 5) (material suplementario 3). El PCAM del período 2000-2015 fue −5,3% en niños (IC 95%: −8,8 a −1,6) y −7,5% en niñas (IC 95%: −9,3 a −5,7).
Análisis temporal por grupo etarioEn el período de estudio, el mayor descenso en la tasa de hospitalización por ITU se observó en pacientes de 7 a 10 años, con un PCAM de −5,9% (IC 95%: −6,7 a −5,2). Las tendencias descendientes correspondieron a un PCAM de −0,3% en el grupo de 0 a 1 año (IC 95% −1,1 a 0,4), −0,3% en el grupo de 2 a 6 años (IC 95%: −1,1 a 0,4), −3,0% en el grupo de 7 a 10 años (IC 95%: −4,0 a −2,0) y −2,9% en el de 11 a 14 años (IC 95%: −3,8 a −2,0). Todos los descensos fueron estadísticamente significativos, excepto el del grupo de 0 a 1 año (material suplementario en línea 4).
Durante todo el período de estudio, las tendencias en la hospitalización por ITU no especificada fueron similares en los distintos grupos de edad, con una tendencia decreciente del −0,9%, (PCAM de −0,2% en pacientes de 0-1 años [IC 95%: −1,2 a 0,8], −2,4% en pacientes de 2 a 6 años [IC 95%: −4,0 a −0,7], −5,8% en pacientes de 7 a 10 años [IC 95%: −6,7 a −4,8] y −4,3% en pacientes de 11 a 14 años [IC 95%: −5,6 a −3,0]), y un descenso estadísticamente significativo en todos los grupos etarios con excepción del de 0 a 1 año (fig. 3). El análisis identificó 2 puntos de cambio en las tendencias de hospitalización por ITU no especificada en los grupos de edad de 0 a 1 año y de 2 a 6 años (en 2003 y 2010 y en 2002 y 2012, respectivamente) (material suplementario 4).
Las tendencias en la hospitalización por pielonefritis fueron similares en los distintos grupos etarios, con una tendencia decreciente de −1,9% (PCAM de −0,4% en pacientes de 0-1 años [IC 95%: −2,0; 1,2], −3,1% en pacientes de 2 a 6 años [IC 95%: −4,9 a −1,3], −6,0% en pacientes de 7 a 10 años [IC 95%: −6,8 a −5,1] y −0,7% en pacientes de 11 a 14 años [IC 95%: −3,7 a 2,3]), cambios que fueron estadísticamente significativos solo en los grupos de 2 a 6 años y de 7 a 10 años de edad (fig. 4). El análisis de las tendencias de hospitalización por pielonefritis identificó 2 puntos de cambio en pacientes de 0 a 1 año y de 2 a 6 años (en 2004 y 2008 y en 2005 y 2008, respectivamente) (material suplementario en línea 4).
Las tendencias de hospitalización por cistitis en los distintos grupos etarios fueron muy similares, con una tendencia decreciente de −6,9% (fig. 5). El PCAM del período 2000-2015 fue de −4,5% en pacientes de 0 a 1 año (IC 95%: −8,2 a −0,6), −8,0% en pacientes de 2 a 6 años (IC 95%: −11,0 a −4,8) y −7,7% en pacientes de 7 a 10 años (95% CI −9,5 a −5,8) con cambios estadísticamente significativos en estos 3 grupos. No hubo datos para calcular el PCAM en el grupo de 11 a 14 años de edad (material suplementario en línea 4).
DiscusiónHallazgos principalesEn el período 2000-2015, se documentaron 124.694 ingresos en menores de 15 años y se observó un descenso en la tasa de hospitalización por ITU, globalmente y en cada patología considerada. Los pacientes de 0 a 1 año fueron el grupo etario con la tasa de hospitalización más alta. Distintas guías sobre el manejo de ITU en pacientes menores de 2 años publicadas a lo largo del período de estudio concuerdan en los criterios de hospitalización por ITU en pacientes pediátricos: edad inferior a 2 o 3 meses, malformaciones nefrourológicas o deterioro de la función renal, apariencia séptica o deshidratación (clínica o analítica), e intolerancia a la administración de medicación por vía oral o falta de respuesta a antibióticos orales en 48h25,26.
Comparación con otros estudiosEn el presente estudio, la tasa de hospitalización por ITU fue mayor en las niñas que en los niños durante la práctica totalidad del estudio, excepto en pacientes de 0 a 1 año, en los que la tasa fue similar en ambos sexos en varios períodos6. Este hallazgo concuerda con otros estudios que han encontrado una incidencia mayor ITU en niños no circuncidados en el primer año de vida por un riesgo aumentado de infección por contaminación del prepucio4,6,27.
La tasa bruta de hospitalización disminuyó a lo largo del tiempo en todos los tipos de UTI, y los cambios más significativos de tendencia tuvieron lugar entre los años 2003 y 2010. Esta tendencia es similar a las descritas en otros países, como Estados Unidos28, donde también se ha observado un descenso en los ingresos por ITU desde 2003, aunque solo fue estadísticamente significativo en el período 2009-2012. El descenso en los ingresos hospitalarios puede deberse a múltiples causas, incluyendo cambios en el manejo y descensos en la incidencia de las ITU.
El manejo intrahospitalario de un niño o una niña con ITU febril ha sido la práctica habitual durante las últimas décadas. Esto se basa en el supuesto de que el tratamiento antibiótico intravenoso precoz podía suponer una ventaja para el rápido control de la infección. Desde 1999, diferentes ensayos clínicos han demostrado que la antibioterapia oral en pacientes pediátricos con ITU febril es tan efectiva como el tratamiento intravenoso en cuanto al control clínico y bacteriológico de la infección29, y que la antibioterapia oral y la intravenosa son igualmente efectivas en el tratamiento de la pielonefritis en pacientes mayores de 1 mes30, por lo que se recomienda el uso de antibioterapia oral entre el mes y los 24 meses de edad. Más adelante, en 2011, la Academia Americana de Pediatría adoptó estas recomendaciones, reduciéndose así el número de casos en los que estaría recomendado el uso de antibióticos por vía parenteral25. El mismo año también se incluyeron estas recomendaciones en la guía publicada por el Ministerio de Salud español31. En base a estos datos, se ha restringido la recomendación de ingresar a los pacientes pediátricos con ITU febril para su tratamiento. La disponibilidad de una vía de administración mucho menos agresiva, como la oral, que hace posible el manejo ambulatorio, es una de las razones que podrían explicar el descenso en la tasa de hospitalización observado durante el período de estudio. Esto afectó directamente a los pacientes menores de 2 años, que eran la población diana de la recomendación actualizada, pero también probablemente, en menor medida, al resto de los grupos etarios, promoviendo el manejo ambulatorio de las ITU28. Los autores del estudio estadounidense realizado tras los cambios de 2011 propusieron el mismo argumento para explicar el descenso más grande, observado en el grupo de mayor edad (15-17 años).
Otra de las razones que explicarían el descenso en la tasa de hospitalización sería la disminución en la incidencia de ITU debida a los cambios realizados en los criterios diagnósticos, haciéndolos más estrictos, y a las mejoras en el diagnóstico prenatal de anomalías urinarias. En 2009, el diagnóstico de ITU se basaba en el urocultivo positivo7. Asimismo, es posible que la mejora en la detección prenatal de anomalías urinarias y una detección más temprana del RVU hayan reducido la frecuencia de las ITU en la población pediátrica. La detección de estos casos, que conllevan un riego alto de infección, permite iniciar la profilaxis antibiótica precozmente, lo que podría haber contribuido al descenso en la incidencia de ITU en estos pacientes. En nuestra serie hubo muy pocos pacientes con RVU.
Desde un punto de vista epidemiológico, el RVU es una causa importante de ITU, aunque solo es una indicación de ingreso hospitalario en los casos más graves (grados iv-v)1, hecho que podría explicar en parte la baja frecuencia de ITU asociada a RVU en nuestro estudio. También cabría tener en cuenta posibles problemas de registro relacionados con las características particulares del CMBD.
El CMBD es una fuente secundaria de datos, y su calidad depende de la calidad de los informes de alta hospitalaria y la precisión y exactitud de la codificación, que pueden variar entre centros sanitarios. No obstante, los procedimientos de codificación han mejorado substancialmente desde 2001, y el registro del CMBD se considera válido para estudios epidemiológicos de esta naturaleza. Una de las limitaciones derivadas del uso del CMBD es que no permite identificar el tipo de tratamiento recibido por el paciente o las readmisiones recurrentes, ya que las readmisiones solo se registran como tales en los primeros 30 días tras el alta. En cuanto a las comorbilidades, el CMDB permite un máximo de 14 diagnósticos por paciente (uno principal y 13 secundarios). Consideramos dudoso que este límite pueda desembocar en una pérdida de datos en la edad pediátrica.
Consideramos que los resultados obtenidos en este estudio son representativos de las hospitalizaciones por ITU en España y muestran las tendencias temporales de las ITU a nivel nacional a lo largo de un período de 16 años, lo que permite estimar la carga de enfermedad en pacientes menores de 15 años y su impacto en el sistema nacional de salud.
FinanciaciónEste estudio está financiado por el Instituto de Salud Carlos III (ISCIII), a través del proyecto PI19/01700, y cofinanciado por la Unión Europea.
Conflicto de interesesLos autores declaran no tener conflictos de interés.
Aprobación ética y consentimiento a la participaciónEl estudio fue aprobado por el Comité Ético de Investigación del Hospital Fundación Alcorcón (20/125) y recibió una evaluación positiva del Comité de Ética de la Investigación regional de la Gerencia de Atención Primaria de Madrid (57/20). El Comité Ético otorgó la exención del consentimiento informado (20/125). Los datos del CMBD fueron totalmente anonimizados por el Ministerio de Sanidad antes de que los investigadores accedieran a ellos. El procesamiento, comunicación y transferencia de datos se llevó a cabo de acuerdo con las guías pertinentes y la normativa vigente.
Contribuciones de autoríaJRS y IDC concibieron el estudio y contribuyeron a su diseño, analizaron e interpretaron los datos y dirigieron la redacción del manuscrito. RRR y ADL participaron en el diseño del estudio, el análisis y la redacción del manuscrito. JBC, ASS y JBA participaron en la discusión de los resultados y la redacción del manuscrito. Todos los autores leyeron y aprobaron la versión definitiva del manuscrito.
A Ángel Gil de Miguel por su ayuda en la adquisición de datos y el desarrollo de la investigación.
A Laura Llamosas-Falco por su ayuda en el análisis de datos y la elaboración y presentación del manuscrito.