La taquicardia supraventricular (TSV) es la arritmia más común en el periodo neonatal, sin embargo, su asociación con otros procesos desencadenantes no está bien establecida. El objetivo de este estudio es analizar la posible relación entre TSV neonatal y el reflujo gastroesofágico (RGE), por ser una dolencia relacionada recientemente con las arritmias auriculares.
Material y métodosSe realizó un estudio descriptivo longitudinal retrospectivo de recién nacidos que fueron diagnosticados de TSV en una unidad neonatal de nivel III, durante un período de 5años, valorando los aspectos morfológicos, la sintomatología asociada y los tratamientos recibidos. Se estudió su asociación con el RGE y la repercusión de este sobre la TSV.
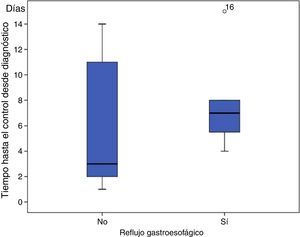
ResultadosDieciocho pacientes (1,2 de cada 1.000 recién nacidos) fueron diagnosticados de TSV. El 50% asociaban RGE con repercusión clínica (p=0,01) y todos ellos recibieron tratamiento farmacológico. El tiempo medio de control de la TSV sin RGE desde el diagnóstico fue de 6 días (IC 95%: 2,16–9,84, con una mediana de 3) y de 7,6 días cuando estuvieron las 2dolencias asociadas (IC 95%: 4,14–10,9, mediana de 7) (valor p=0,024).
ConclusionesLos pacientes con TSV en el período neonatal tienen frecuentemente RGE, y esta asociación genera una mayor dificultad para el control de la taquicardia. El reflujo podría actuar como desencadenante o perpetuante de la arritmia, por eso es importante buscar y tratar el RGE en los recién nacidos con TSV.
Supraventricular tachycardia (SVT) is the most common arrhythmia in the neonatal period, but its association with other triggering processes is not well established. The aim of the study was to analyse the possible relationship between neonatal SVT and gastroesophageal reflux disease (GERD), a condition which was recently linked to atrial arrhythmias.
Material and methodsA retrospective longitudinal descriptive study was conducted over a period of 5years on newborns who were diagnosed with SVT in a level III neonatal unit, assessing morphological aspects, associated symptoms, and treatments received. Its association with GERD and the impact of this on SVT was studied.
ResultsEighteen patients (1.2 per 1000 newborns) were diagnosed with SVT. Fifty percent of them were combined with clinically significant GERD (P=.01), and all of them received drug treatment. The average time of control of SVT without GERD since diagnosis was 6 days (95% CI: 2.16-9.84, with a median of 3) and 7.6 days when both pathologies were present (95% CI: 4.14-10.9, with a median of 7) (P=.024).
ConclusionsPatients with SVT in the neonatal period frequently have GERD, and this combination leads to more difficulty in controlling the tachycardia. The reflux could act as a trigger or perpetuator of arrhythmia, therefore it is important to find and treat GERD in infants with SVT.
Se define la taquicardia en el período neonatal si la frecuencia cardiaca (FC) en reposo y sin llanto es superior a 182 latidos por minuto (lpm)1,2. En este período, la taquicardia más frecuente de mecanismo anormal es la taquicardia supraventricular (TSV), que suele presentar una FC por encima de 200 lpm, habitualmente con complejo QRS estrecho. En un 80% de los pacientes se origina por un mecanismo de reentrada del impulso a través de una vía accesoria entre ventrículo y aurícula con inicio y final brusco. En un 15% de los casos se trata de una taquicardia auricular ectópica y en un 5% es una variante nodal por reentrada3,4. En cerca de la mitad de los casos se presenta con clínica de fallo cardíaco; incluso a veces se establece la sospecha de sepsis. En ocasiones, se descubre la taquicardia ya en el período fetal, más frecuentemente entre la semana 28 y la 33 de gestación, y puede manifestarse por hidrops5.
En el tratamiento de la taquicardia con compromiso hemodinámico, es prioritaria la cardioversión eléctrica. Por el contrario, si es bien tolerada, se plantea un tratamiento escalonado, con maniobras vagotónicas inicialmente y, si no responde, se inicia el tratamiento farmacológico con adenosina (0,03-0,25mg/kg) o ATP (0,05-0,1mg/kg), que producen un bloqueo transitorio del nodo aurículo-ventricular6,7. Si no hay respuesta a estos fármacos, se pueden administrar amiodarona, betabloqueantes o digoxina. En las TSV refractarias, la flecainida y el sotalol han demostrado también ser efectivos8,9. La recurrencia de las TSV tras el tratamiento agudo es común (80%). En niños menores de un año se recomienda mantener tratamiento farmacológico de base, debido a que el reconocimiento de las recurrencias de TSV en recién nacidos y lactantes puede ser difícil. Al año de edad, la mayoría estarán asintomáticos y no requerirán tratamiento9,10.
El reflujo gastroesofágico (RGE) en el período neonatal suele ser fisiológico11,12, aunque en ocasiones precisa tratamiento farmacológico para su adecuado control13,14. Aunque no se ha descrito la asociación entre TSV y RGE, el esófago se encuentra inmediatamente posterior a la aurícula izquierda y ambos tienen inervaciones nerviosas similares. En los últimos años, se ha observado que el desarrollo de la fibrilación auricular y la enfermedad de reflujo podrían estar asociados15. La fibrilación auricular es la arritmia sostenida más frecuente en adultos y la TSV es la más frecuente en niños; a nivel estructural ambas tienen casi la misma fisiopatología. La afectación de la aurícula podría ser debida a la estimulación del nervio vago16,17. Así que, parece lógico presuponer que el estímulo ácido sobre el esófago podría ser un desencadenante de la taquicardia.
El objetivo de este estudio es valorar si el presentar RGE en el período neonatal puede suponer una causa desencadenante de TSV y si se asocia o no a su mal control.
Pacientes y métodosPacientesSe realizó un estudio longitudinal retrospectivo, desde enero de 2011 hasta diciembre de 2015, de los niños nacidos en el Hospital Clínico Universitario de Santiago de Compostela (CHUS), hospital de tercer nivel, que fueron diagnosticados de TSV según la Clasificación Internacional de Enfermedades (ICD-10; http://www.who.int/classifications/icd/icdonlineversions/en/). El estudio fue registrado en el Comité de Ética de la Investigación de Galicia (2016/361).
Se establecieron como criterios de inclusión: ser neonato a término y presencia de taquicardia mantenida (FC en reposo y sin llanto superior a 182 lpm). Se excluyó a los pacientes con taquicardia sinusal y a los recién nacidos prematuros.
Se estudió como variable el hecho de presentar o no RGE. La recogida de datos se efectuó a través de las historias clínicas de los pacientes y sus madres. Se han seguido los protocolos establecidos por el centro sanitario para acceder a los datos. Se recogieron datos de los antecedentes obstétricos maternos y fetales: preeclampsia, oligopolihidramnios, amenaza de parto prematuro, enfermedad materna, infecciones, diabetes gestacional, obesidad, embarazo múltiple, tratamientos maternos, hábito de fumar o ingesta de alcohol y antecedente fetal de taquiarritmia. Se analizaron los antecedentes perinatales: edad gestacional, peso al nacimiento, sexo, depresión perinatal y parto múltiple. Se analizó, así mismo, el motivo de ingreso en la Unidad Neonatal, el mecanismo de taquiarritmia y su frecuencia cardíaca al inicio, si había cardiopatía estructural de base y si se acompañaba o no de sintomatología clínica. Se valoraron los fármacos empleados para su tratamiento y el tiempo transcurrido hasta el control desde el diagnóstico. Se recogió también el número de fármacos necesarios para tratar el RGE, además del tratamiento postural.
MétodosEl diagnóstico de TSV fue establecido por electrocardiograma reflejado en una pantalla Monitor Philips Intellivue MP70 Neonatal (Holanda), y confirmado con un ECG de 12 derivaciones en papel (HP Hewlett Packard Page Writter 300 pi). La ecocardiografía fue realizada por un cardiólogo infantil mediante ecocardiógrafo General Electrics.
La monitorización de pH-metría esofágica se efectuó durante 24 h con doble electrodo colocados en esófago-estómago (con el Digitrapper MKIII, Synectics Medical AB, Suecia). El diagnóstico de reflujo fue establecido por la clínica y por la pH-metría esofágica, en la que se valoraron los criterios de Vandenplas18: el índice de reflujo (porcentaje de tiempo que el ácido permanece en el esófago); el número de episodios de reflujo; el número de episodios de reflujo más largos de 5min y el episodio de reflujo más largo. Para analizar los resultados de la prueba, se siguieron los estándares establecidos para esta edad19.
Análisis estadísticoSe empleó para el cálculo estadístico el programa SPSS en su versión 20.0 (SPSS Inc., Chicago, Illinois, Estados Unidos). Los resultados de las variables clínicas y epidemiológicas se expresan como porcentaje o media±desviación estándar. Para valorar la distribución normal de los datos se realizó el test de Shapiro-Wilk. La comparación de variables cuantitativas que no siguen una distribución normal se realizó mediante el test no paramétrico de U de Mann-Whitney y la comparación de variables cualitativas mediante el test de Chi-cuadrado.
ResultadosDe un total de 14.387 recién nacidos en el hospital durante 5 años, 44 fueron diagnosticados de taquicardia mantenida (3/1.000). De estos, 18 (41% y 1,2/1.000 del total) fueron clasificados con TSV (tabla 1).
Características de los pacientes con taquicardia supraventricular
| Características | N.° de pacientes (%) N=18 | |
|---|---|---|
| Sexo | Niños: 13 (72,2) Niñas: 5 (27,8) | |
| Gemelaridad | 3 (16,7) | |
| Depresión perinatal | 3 (16,7) | |
| Cardiopatía | 10 (55,5) | CIA: 3 (16,7) |
| Otras: 7 (38,9) | ||
| Historia fetal de taquiarritmia | 5 (27,8) | |
| Motivo de ingreso hospitalario | Taquicardia: 8 (44,4) Otros motivos: 10 (55,6) | |
| Mecanismo de la taquicardia | Reentrada: 8 (44,4) Ectópica: 4 (22,2) Sin clasificar: 6 (33,3) | |
| Edad de aparición de TSV (días) | 12,78±11,39 (mediana 8,5) | |
| Sintomatología acompañante | Insuficiencia cardíaca: 4 (22,2) Distrés respiratorio: 2 (11,1) Rechazo de alimentación: 4 (22,2) Datos de RGE: 9 (50) | |
CIA: comunicación interauricular; RGE: reflujo gastroesofágico; TSV: taquicardia supraventricular.
El 55,6% de los pacientes presentaban algún tipo de cardiopatía asociada; la más frecuente fue la comunicación interauricular. El mecanismo generador de la taquicardia fue mayoritariamente la reentrada. La frecuencia cardíaca media fue de 259 lpm y solo en un 22% se manifestó como insuficiencia cardíaca. En más del 50% de los casos, la taquicardia empezó durante el ingreso hospitalario, motivado este por causas diferentes a la arritmia (bajo peso, depresión perinatal, etc.). Distintos fármacos fueron empleados para el tratamiento de la TSV. Entre ellos, cabe destacar que el 100% recibieron adenosina como primera opción, asociada o no a la realización previa de maniobras vagales (asociada en el 52,9%). En el control de la arritmia se emplearon, entre otros, flecainida (61,1%), propranolol (50%), digoxina (38,9%) y esmolol (33,3%). El 71,4% de los pacientes precisaron 2 o más fármacos para el control de la taquicardia.
Relación con el reflujo esofagogástricoSe observaron manifestaciones de irritabilidad con relación a las tomas, regurgitaciones y vómitos en 9neonatos (50% de los casos), que estaban asociadas con RGE, confirmado por pH-metría (p=0,01). En el tratamiento del RGE se emplearon fármacos procinéticos (domperidona), inhibidores de la bomba de protones (omeprazol) y antiácidos (almagato). El control farmacológico de la sintomatología del RGE fue en el 33,3% (3/9) de los casos con un fármaco y en el 55,6% (5/9) restante, con 2; solo un niño necesitó más de 2fármacos. El tiempo medio de control de la taquicardia desde el diagnóstico en los pacientes sin RGE asociado fue de 6 días (IC 95%: 2,16–9,84) con una mediana de 3 días. Sin embargo, el tiempo medio de control desde el diagnóstico de los pacientes que presentaban RGE fue de 7,6 días (IC 95%: 4,14–10,9) con una mediana de 7 días, con un valor de p de 0,024 (fig. 1).
DiscusiónEste estudio se realizó en recién nacidos diagnosticados de TSV, valorando su asociación con RGE. Los pacientes con TSV en el período neonatal tuvieron hasta en el 50% RGE, y esa asociación generó una mayor dificultad para el control de la taquicardia.
La TSV es una dolencia poco prevalente en el recién nacido, su inicio puede pasar desapercibido, su sintomatología es incierta en muchas ocasiones y habitualmente es de difícil control, aunque tiene un pronóstico a medio-largo plazo muy favorable, pues un alto porcentaje se encuentran asintomáticos y sin medicación al año de vida20. Se ha visto en este estudio una alta incidencia de cardiopatía (más del 50% de los pacientes presentaban alguna alteración estructural del corazón) con respecto a otros estudios, en los cuales presentaron entre un 7 y un 19,7% de antecedentes de cardiopatía21,22. Sin embargo, no se trataba de cardiopatías graves y no hubo ningún fallecimiento. De hecho, solo 4 (22,2%) presentaron datos de insuficiencia cardíaca, lo que contrasta con la cifra de 48% reflejada en otros estudios21.
El tratamiento empleado para el control de la taquicardia no difiere de las guías clínicas del American College of Cardiology, American Heart Association y de la European Society of Cardiology, ni en la fase aguda ni en la de mantenimiento8. El manejo dependió principalmente de la condición del paciente. El fármaco inicial en todos los pacientes fue la adenosina, dado que todos los pacientes estaban estables desde el punto de vista hemodinámico. En el tratamiento de mantenimiento, las nuevas vertientes apoyan la flecainida como uno de los fármacos más efectivos para el control a largo plazo de las TSV neonatales, ya que es altamente efectiva a la hora de prevenir las recurrencias y, además, tiene pocos efectos secundarios en pacientes con corazones sanos. En los pacientes de este estudio, la flecainida asociada con un betabloqueante ha sido la más usada y altamente efectiva en el control de la arritmia. Hasta en el 71,4% de los casos, se han necesitado 2 o más fármacos para el control de la taquicardia. Tras un adecuado ajuste de la medicación y de las dosis, suelen mantenerse asintomáticos hasta lograr su retirada. Etheridge y Judd señalaron que el 76% de sus pacientes seguidos hasta la edad de un año ya no precisaban medicación y estaban libres de TSV20.
Se ha encontrado una asociación significativa entre el RGE y la TSV en los recién nacidos (p=0,01). Este hecho se podría explicar por la relación anatómica entre el esófago y el corazón, ya que la porción torácica del esófago se encuentra justo detrás de la aurícula izquierda, y el posible estímulo ácido a ese nivel actuaría como desencadenante o perpetuante de la TSV. En el momento actual, publicados en nombre de la Sociedad Europea de Cardiología, se discuten los posibles mecanismos arritmogénicos al nivel auricular en pacientes con RGE, como que sea secundario a la inflamación, por alteración de la estimulación autonómica o por irritación mecánica debida a la proximidad anatómica23. Además, se ha notado que el no diagnóstico del RGE dificultaría el manejo de la TSV. El tiempo para el control de la taquicardia resultó ser superior en los pacientes que asociaban RGE frente a aquellos que no tenían RGE, lo que parece indicar que el control de la arritmia se complica cuando lleva asociado el reflujo.
Este estudio confirma por primera vez la relación causal del RGE en los neonatos con TSV. Pese al pequeño tamaño muestral, es importante tener en cuenta este factor de riesgo para poder optimizar su tratamiento y tener una evolución más favorable. Son necesarios estudios prospectivos y multicéntricos para apoyar estos resultados y determinar el grado de influencia o relación del RGE en el desarrollo de TSV en el período neonatal.
ConclusionesEste estudio demuestra la relación de RGE con TSV en el período neonatal y que esta asociación genera mayor dificultad para el control farmacológico de la taquicardia. Por ello es importante tener presente en los recién nacidos con TSV la posibilidad de RGE y su correcto tratamiento para acortar el tiempo de la arritmia y evitar posibles complicaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.