Paciente varón de 12 años y 8 meses de edad, con antecedente de tumor de Wilms izquierdo correctamente tratado a los 3 años, asintomático posteriormente. Ingresado 63 días antes por cuadro de obstrucción intestinal por vólvulo, reintervenido tras 28 días por peritonitis plástica con resección de 200 y 60cm de intestino delgado, quedando 63cm sanos. En decimotercer día tras cierre de yeyunostomía y colocación de reservorio venoso central (RVC) (Port-a-Cath® [silicona]). Recibe tratamiento con nutrición parenteral, heparina, ácido ursodesoxicólico y analgesia. Presenta súbitamente, dolor centrotorácico opresivo irradiado al cuello, que cede con metamizol; tras 90 min, reinicia dolor de mayor intensidad acompañado de un vómito bilioso, con disminución aguda del nivel de consciencia y deterioro del estado general: FC 162 lpm con tonos apagados, presión arterial no invasiva (PANI) 72/41mmHg (< p3), no capta pulsioximetría, frecuencia respiratoria 35rpm con respiración superficial; palidez cutáneo-mucosa, frialdad acra, relleno capilar de 3 s, no se palpan pulsos periféricos, hipoventilación bibasal; GCS 11-12 (O2-3 V4 M5) sin focalidad neurológica; abdomen distendido pero depresible, sin signos de irritación peritoneal.
Se inicia expansión volumétrica por RVC sin mejoría hemodinámica. Se traslada a Unidad de Cuidados Intensivos Pediátricos, donde se realiza ecocardiografía por intensivista al ingreso, evidenciando derrame pericárdico global de 35mm con colapso de la aurícula derecha. En la radiografía de tórax realizada 12 días antes se objetiva punta de RVC en cavidades derechas sobrepasando el istmo cavotricuspídeo (fig. 1). Se sospecha taponamiento cardiaco relacionado con perforación de miocardio por el RVC que no refluye y se decide sellar; se canaliza vía femoral derecha, iniciando expansión volumétrica con respuesta parcial (FC 150 lpm, GCS 14-15, agitado y PANI 80/35). Precisa sedación por agitación para pericardiocentesis, por lo que se decide intubación por inestabilidad hemodinámica bajo secuencia rápida de intubación, presentando parada cardiorrespiratoria de 4 min. Se realiza pericardiocentesis ecoguiada por vía subxifoidea, extrayendo 200ml de líquido de características organolépticas y analíticas compatibles con nutrición parenteral: lechoso, blanquecino, leucocitos 1.700/mm3 (85% polimorfonucleares), hematíes 35/mm3, glucosa 1.242mg/dl, proteínas 0,4 g/dl, lactato deshidrogenasa 15 U/l.
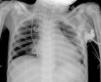
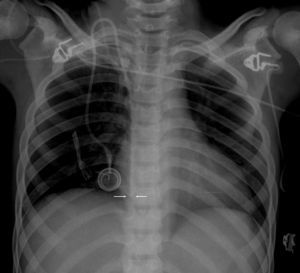
Radiografía de tórax realizada el día de la colocación del reservorio venoso central tipo Port-a-Cath® 13 días antes del episodio de taponamiento. Se evidencian silueta cardiaca y parénquimas pulmonares sin alteraciones. Punta de catéter alojada en la aurícula derecha sobrepasando el sitio teórico del istmo cavotricuspídeo. Se puede observar cómo la punta del catéter está centrada sin angulación.
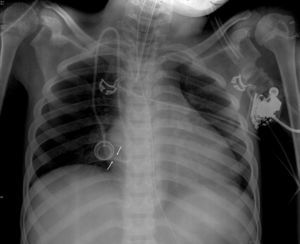
La radiografía de tórax muestra cardiomegalia global y punta de RVC intraauricular en forma de «J», con convexidad hacia la cara medial de las cavidades derechas (fig. 2).
Radiografía de tórax realizada el día del taponamiento cardiaco. Parénquimas pulmonares sin alteraciones, cardiomegalia global con borde cardiaco izquierdo borrado. Se evidencia punta de catéter en zona teórica de aurícula derecha pero se puede observar cómo el trayecto final hace forma de «J» con la punta orientada hacia la cara lateral lo que puede ser un hallazgo de perforación miocárdica (o riesgo de presentarla), tal y como describe Towbin2.
Se normalizan las constantes hemodinámicas sin soporte vasoactivo. Tras 24 h, se realiza drenaje pericárdico quirúrgico, objetivando restos de nutrición parenteral (220ml) y punta de RVC en espacio pericárdico retirándose. Se extuba tras 24 h con exploración neurológica normal.
La incidencia estimada del taponamiento cardiaco iatrogénico asociado a catéter venoso central (CVC) es variable (0,0001-1,4%) pero la mortalidad muy elevada (45-100%)1–4.
Suele presentar características comunes, siendo más frecuente en el periodo neonatal, durante la inserción del catéter o poco después1,3–6, en catéteres de poliuretano o polietileno por ser un material más rígido7 y si la localización de la punta del CVC está en la aurícula o el ventrículo derechos (80% de episodios)2,5,7. Otros factores son: el calibre1, el estrechamiento de la parte distal del CVC2, el desplazamiento del CVC (siendo más frecuente en el CVC de inserción periférica8 y menos en abordaje subclavio1,5), así como el ángulo de la punta con la pared del miocardio, siendo más frecuente si es más perpendicular2,4, como ocurre en catéteres de abordaje venoso izquierdo1,5.
El mecanismo patogénico más frecuente es la lesión directa del miocardio, habitualmente durante la inserción3–6. La lesión diferida puede deberse a microtraumatismos repetidos de la punta2,9, lesión mucosa por decúbito2 o endotelial por daño osmótico por sustancias hiperosmolares1,2, aunque este mecanismo no parece suficiente, precisando disrupción previa del miocardio por otro mecanismo. El ritmo de infusión determinará la cuantía del derrame y la velocidad de instauración.
La primera radiografía objetivaba la punta en cavidades derechas, centrada y sin angulación (fig. 1) y la segunda mostraba angulación y desviación de la punta hacia la derecha (fig. 2). Probablemente, existió migración de la punta del RVC que condicionaría una herida por decúbito, facilitando la lesión química (nutrición parenteral hiperosmolar [1280 mOsm/l]). Esto justificaría el taponamiento cardiaco pese a presentar características poco habituales en cuanto a edad, momento en que se produce y material del RVC.
La necesidad de comprobación radiológica y la ubicación están discutidas6,10; se suele recomendar en vena cava superior o venas braquiocefálicas, ya que los territorios extracardiacos presentan menos complicaciones graves5,6. Este caso apoya la importancia de comprobar la localización si existen factores de riesgo (duración prolongada, administración de sustancias hiperosmolares, abordaje izquierdo), pareciendo razonable evitar la localización intraauricular en el CVC de estas características.
El tratamiento no debe retrasarse, reforzando la importancia de formación básica en técnicas diagnósticas como la ecocardiografía por parte del intensivista pediátrico.
Presentación previa en el XXVIII Congreso de la Sociedad Española de Cuidados Intensivos Pediátricos (Pamplona, 16 al 18 de mayo del 2013) como comunicación oral breve bajo el título «Taponamiento pericárdico iatrogénico en paciente portador de reservorio venoso central».