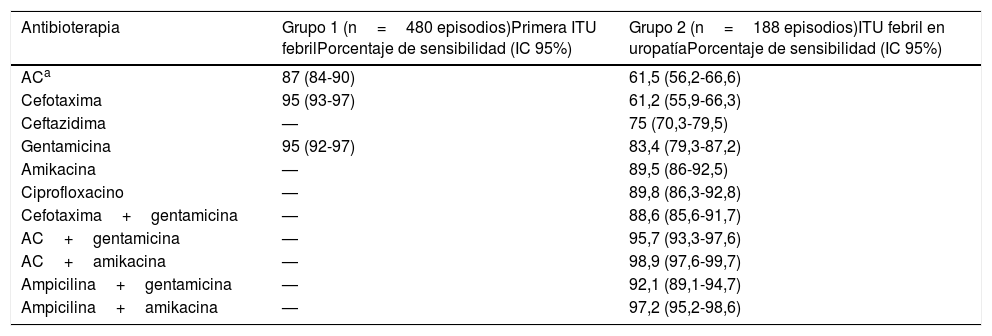
En el artículo de Piñero Pérez et al., «Recomendaciones sobre el diagnóstico y tratamiento de la infección urinaria»1, los autores realizan sus recomendaciones de tratamiento empírico en la tabla 5 para la infección del tracto urinario (ITU) alta o pielonefritis, tanto sin ingreso como con ingreso hospitalario, refiriéndose a la población en general. En nuestra opinión, existe una diferencia significativa en cuanto a microorganismos aislados y resistencias entre los lactantes con su primera ITU alta, y aquellos que la presentan teniendo antecedentes de uropatía conocida, ya estén intervenidos o instrumentalizados en el entorno sanitario, con o sin profilaxis previa, siendo un porcentaje importante de los episodios, de repetición. Presentamos nuestra experiencia (datos no publicados) de microorganismos aislados en pielonefritis durante 5 años en nuestro hospital (2013-2017) para mostrar que cualquier propuesta de consenso sobre tratamiento empírico de pielonefritis debería ajustarse a poblaciones seleccionadas, además de tener en cuenta las variaciones en las resistencias locales. En las tablas presentadas se observa una diferencia claramente significativa en los aislamientos microbiológicos de ambos grupos (tabla 1). Un análisis bayesiano tipo weighted-incidence syndromic combination antibiograms (WISCA)2–4 sobre la sensibilidad a los distintos antibióticos generalmente indicados empíricamente, así como a combinaciones de biterapia (tabla 2), muestra como en el grupo de primera infección urinaria febril sin antecedentes conocidos de uropatía se mantiene una aceptable sensibilidad a amoxicilina-clavulánico (87%) en nuestro medio, lo que nos permite su uso empírico con seguridad, tanto oral como intravenosa. En cambio, en el grupo con uropatía conocida, las resistencias en monoterapia de amoxicilina-clavulánico, cefotaxima, ceftazidima y gentamicina superan el umbral de seguridad (38,5, 38,8, 25 y 18%, respectivamente) probablemente con relación a que aproximadamente la mitad de los aislamientos se trataba de enterobacterias no coli, Pseudomonas aeruginosa y Enterococcus, añadido a un porcentaje del 17% de productores de betalactamasas de espectro extendido. A la vista de los resultados, nosotros optamos por una terapia empírica con amoxicilina-clavulánico tanto oral sin ingreso hospitalario, como intravenosa con ingreso, en el primer grupo, con buenos resultados validados en el último año y que obviaría los problemas de desabastecimiento temporales de cefalosporinas (cefuroxima axetilo y cefixima). En cuanto al segundo grupo, la biterapia con ampicilina o amoxicilina-clavulánico en combinación con gentamicina o amikacina alcanza sensibilidades de hasta el 99% permitiendo el ahorro de otras opciones empíricas de mayor espectro e inducción de resistencias, como cefalosporinas de tercera generación, quinolonas y carbapenémicos. Su empleo estaría, no obstante, condicionado a un filtrado glomerular normal, monitorización de niveles y sustitución por alternativa según antibiograma cuanto antes. Estamos de acuerdo con las conclusiones de los autores respecto a que «la selección de la antibioterapia empírica inicial se basará en el patrón local de susceptibilidad. Calidad de la evidencia: I. Fuerza de la recomendación a favor: A». Sin embargo, convendría añadir que, como ocurre en nuestro medio, el patrón local de susceptibilidad también varía considerablemente con relación a las características intrínsecas de la población seleccionada a la que va dirigido el tratamiento empírico. Nuestra propuesta es que se distingan, al menos, estos 2 grupos diferenciados en los futuros estudios epidemiológicos de resistencias, tratamientos empíricos y recomendaciones de consenso.
Etiología de las ITU altas, en lactantes de un mes a 4 años de edad
| Microorganismo aislado | Grupo 1Primera ITU febrilN.° de episodios (%) | Grupo 2ITU febril en uropatíabN.° de episodios (%) |
|---|---|---|
| Escherichia colia | 442 (92) | 100 (53,2) |
| Otros | 38 (8) | 88 (46,8) |
| Todos | 480 | 188 |
ITU: infección del tracto urinario.
WISCA
| Antibioterapia | Grupo 1 (n=480 episodios)Primera ITU febrilPorcentaje de sensibilidad (IC 95%) | Grupo 2 (n=188 episodios)ITU febril en uropatíaPorcentaje de sensibilidad (IC 95%) |
|---|---|---|
| ACa | 87 (84-90) | 61,5 (56,2-66,6) |
| Cefotaxima | 95 (93-97) | 61,2 (55,9-66,3) |
| Ceftazidima | — | 75 (70,3-79,5) |
| Gentamicina | 95 (92-97) | 83,4 (79,3-87,2) |
| Amikacina | — | 89,5 (86-92,5) |
| Ciprofloxacino | — | 89,8 (86,3-92,8) |
| Cefotaxima+gentamicina | — | 88,6 (85,6-91,7) |
| AC+gentamicina | — | 95,7 (93,3-97,6) |
| AC+amikacina | — | 98,9 (97,6-99,7) |
| Ampicilina+gentamicina | — | 92,1 (89,1-94,7) |
| Ampicilina+amikacina | — | 97,2 (95,2-98,6) |
AC: amoxicilina-clavulánico; IC 95%: intervalo de confianza del 95%; ITU: infección del tracto urinario; WISCA: weighted-incidence syndromic combination antibiograms.
Trabajo presentado como 2 comunicaciones orales en el IX Congreso de la Sociedad Española de Infectología Pediátrica (SEIP). Sevilla 8-10 de marzo de 2018.