La hipotermia terapéutica (HTT) es el único tratamiento que ha demostrado aumentar la posibilidad de supervivencia libre de secuelas en los recién nacidos (RNs) afectos de encefalopatía hipóxico-isquémica (EHI), recomendándose iniciarla lo antes posible. Lo más frecuente es que los pacientes tributarios de HTT no nazcan en los centros de referencia (CR) .requiriendo ser transportados.
MétodosEstudio observacional descriptivo prospectivo de RNs con EHI moderada-grave trasladados en hipotermia terapéutica no servo-controlada por los dos equipos de transporte neonatal y pediátrico terrestres de Cataluña (abril 2018-noviembre 2019).
Resultados51 pacientes. Mediana de tiempo de estabilización 68 minutos (p25-75, 45 – 85min), traslado 30 minutos (p25-75, 15 – 45min). Media de edad a la llegada al CR 4 horas y 18 minutos (DE 96min). Medidas terapéuticas adoptadas: apagar la incubadora 43 (84,3%), bolsas de hielo 11 (21,6%) y ambas 11 (21,5%) pacientes. Se consiguió la temperatura rectal (TR) diana en 19 (37,3%) pacientes. No hubo diferencias en el sobre-enfriamiento según las medidas usadas para la aplicación de la HTT no servo-controlada (HTTnc). La duración del traslado no se relacionó con diferencias en la estabilización de la temperatura ni en la consecución de la temperatura objetivo.
ConclusionesLa monitorización de la TR en el centro emisor es un pilar fundamental en la estabilización del paciente y la aplicación de la HTTnc. Existe una clara área de mejora en la eficacia de la HTTnc durante el transporte. La HTT servo-controlada sería una opción para poder ofrecer las mismas posibilidades terapéuticas a los RNs extramuros de los CR.
Therapeutic hypothermia (TH) improves survival and neurological prognosis in hypoxic-ischemic encephalopathic (HIE) babies, being better the sooner TH is implemented. HIE babies are born more frequently in a non-cooling centre and need to be referred.
MethodsProspective-observational study (April 18–November 19). Newborns (≥34 weeks of gestational age (GA) and >1800g) with moderate/severe HIE on non-servocontrolled therapeutic hypothermia by the two neonatal transport teams in Catalonia.
Results51 newborns. The median stabilisation and transport time were 68min (p25–75, 45–85min) and 30min (p25–75, 15–45min), respectively. The mean age at arrival at the receiving unit was 4h and 18min (SD 96.6). The incubator was set off in 43 (84%), iced-packs 11 (21.5%) and both (11, 21.5%). Target temperature was reached in 19 (37.3%) babies. There was no differences in the overcooling in relation to the measures applied. The transport duration was not related with temperature stabilisation or target temperature reachiness.
ConclusionsRectal temperature monitorisation is compulsory for the stabilisation and the application of non-servocontrolled hypothermia during transport. There is still time for improving in the administration of this treatment during transport. Servo-controlled hypothermia would be a better alternative to improve the management of HIE babies.
La encefalopatía hipóxico-isquémica (EHI) es un síndrome heterogéneo caracterizado por la disfunción temprana del sistema nervioso central de los recién nacidos (RNs) secundaria a un evento hipóxico-isquémico, manifestándose como un nivel reducido de conciencia o convulsiones, a menudo acompañado de dificultad para iniciar y mantener la respiración, y por depresión del tono y los reflejos1–4. Tiene tres fases: fallo energético primario, latente (caracterizada por una recuperación transitoria del metabolismo oxidativo), y fallo energético secundario. En esta última, que típicamente empieza aproximadamente 6 horas tras el evento, se produce la acumulación de aminoácidos excitadores, el daño oxidativo y el daño inflamatorio. El daño cerebral secundario conduce a la muerte celular programada durante horas y días; su gravedad está estrechamente relacionada con el riesgo de alteración final en el neurodesarrollo5. La hipotermia terapéutica (HTT), que tiene aplicación durante la fase latente3,4,6, es el único tratamiento que ha demostrado aumentar la posibilidad de supervivencia libre de secuelas en los RNs afectos de EHI moderada/grave6–8, con un número de pacientes a tratar para evitar un caso de discapacidad o muerte relativamente bajo (NNT=7)7,9. En nuestro país, este tratamiento se aconseja desde 2011, centralizando su manejo en centros de referencia (CR)1,3.
La incidencia de EHI moderada/grave en nuestro medio es de 0,77/1.000 RNs vivos2. Se estima que nacen 55 RNs afectos de EHI moderada/grave al año en Cataluña. Lo más frecuente es que los pacientes tributarios de HTT no nazcan en los CR, siendo de suma importancia su manejo y estabilización óptimos en el centro emisor (CE) y durante el traslado neonatal (TN) hasta el CR donde recibirán los cuidados definitivos4,10. A pesar del aumento de la eficacia de la HTT en cuanto a disminución de morbilidad, probablemente secundaria a la inclusión de un mayor número de pacientes con EHI moderada y el inicio precoz del tratamiento11,12, la EHI sigue siendo una causa considerable de morbimortalidad neonatal siendo la causa más importante de discapacidad por años ajustados de vida en el mundo3,4. Los factores que influyen en su eficacia son el momento de inicio, la temperatura diana (TD) conseguida y la duración3,11,13,14. Sería recomendable iniciarla lo antes posible4,15, también en aquellos RNs que precisen transporte al CR, con el inicio en el CE y la continuación durante el TN. Será prioritario identificar a los pacientes candidatos a HTT con el control de los potenciales factores comórbidos, estableciéndose la llamada cadena de neuroprotección lo antes posible, dentro del marco de las 6 horas de oro16. En el CR se revalorará si el paciente es candidato a continuar con el tratamiento, ya que este dispondrá de más información de la evaluación repetida en el tiempo de la clínica neurológica y más herramientas diagnósticas como el electroencefalograma integrado por amplitud y la ecografía transfontanelar. Varios estudios describen la dificultad para discernir en una única valoración clínica entre la EHI leve y moderada, pudiéndose catalogar de leve inicialmente y presentando una evolución compatible con una moderada3,4,17–20. Además, los RNs con EHI leve también pueden presentar aumento de la morbilidad a largo plazo, siendo todavía desconocido el papel de la HTT en su tratamiento3,17–22.
Los equipos de TN y pediátrico (ETNP) deben ofrecer un transporte efectivo y seguro del RN con EHI, que permita un inicio temprano de la HTT, evite el riesgo de sobre-enfriamiento u otras complicaciones, y garantice la llegada lo antes posible al CR. El Sistema de Emergencias Médicas de Cataluña cuenta con dos unidades pediátricas terrestres, ambas situadas en Barcelona (Hospital Sant Joan de Déu y Hospital Vall d’Hebrón), que cubren un área de 33.000km2 con 70.000 nacimientos/año, en el territorio de Catalunya y Andorra. Realizan aproximadamente 1.400 traslados/año (50% neonatales). El ETNP incluye un/a técnico/a en emergencias sanitarias especializado/a en transporte pediátrico, un/a enfermero/a pediátrica y un/a pediatra, todos con formación en neonatología.
El objetivo de este estudio es describir el manejo de la hipotermia no servo-controlada (HTTnc) en los pacientes RNs con EHI tributarios de esta terapia y trasladados por los ETNP.
MétodosEstudio observacional descriptivo prospectivo que recoge los pacientes con criterios de hipoxia-isquemia perinatal y clínica compatible con EHI moderada-grave trasladados por los ETNP terrestres de abril 2018 a noviembre de 2019.
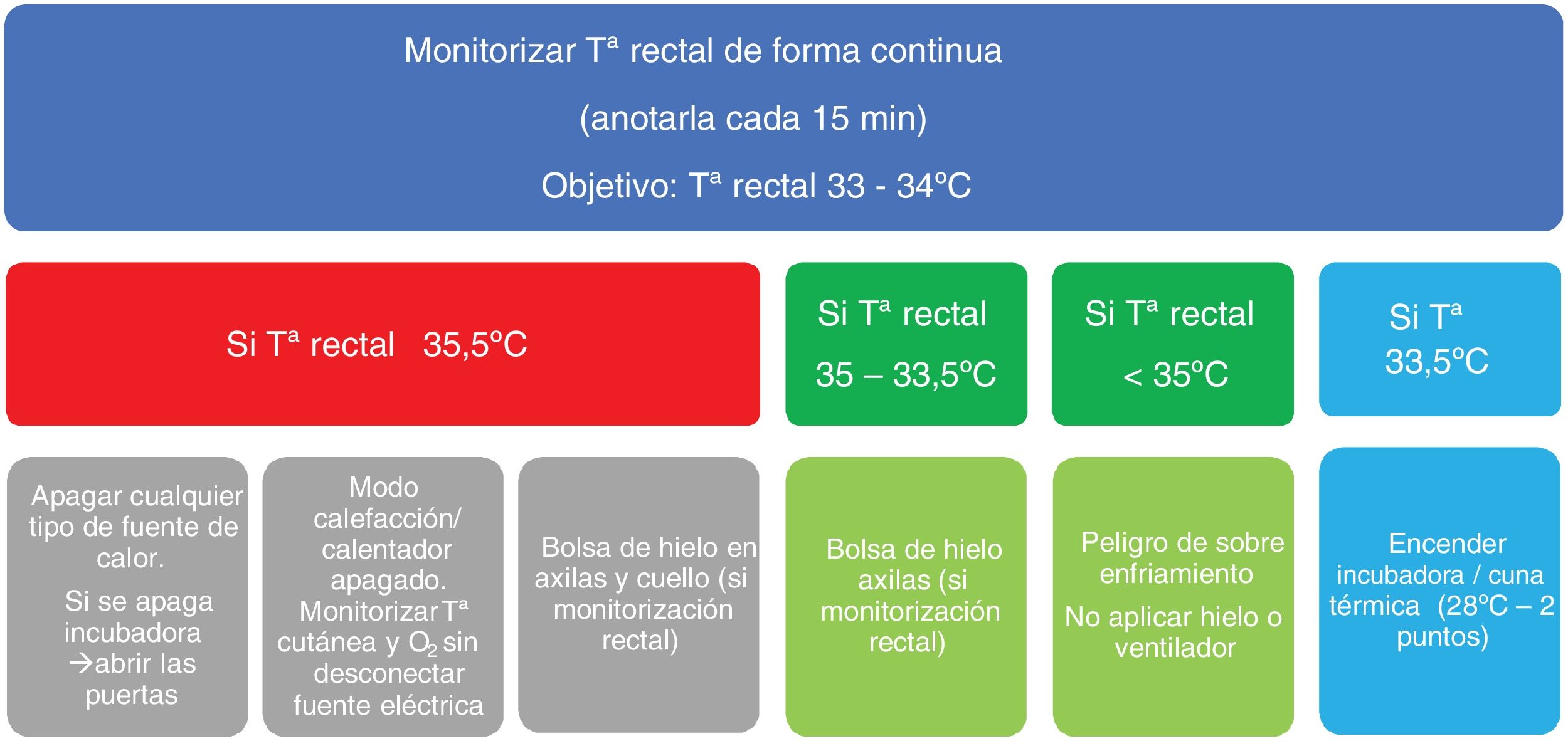
Previamente al inicio del estudio, se consensuó el protocolo de aplicación de la HTTnc (fig. 1) y se realizó formación en el uso de la escala de valoración de EHI Alfredo García-Álix.
El estudio fue aprobado por el CEIC de ambos hospitales (PIC137-17 y ID-RT065). Se firmó consentimiento informado por parte de los representantes legales para la inclusión de datos.
Se incluyeron los RNs ≥ 34 semanas de edad gestacional (SG) con peso> 1.800 g candidatos a HTT. Los criterios diagnósticos de hipoxia-isquemia perinatal fueron: Apgar<5 a los 5 minutos de vida, pH <7 o exceso de base <-16 mmol/L en muestra de sangre fetal, umbilical o venosa en la primera hora de vida, necesidad de reanimación avanzada (presión positiva de más de 5 minutos, intubación, masaje cardíaco, fármacos) o colapso postnatal. La valoración de la encefalopatía se realizó mediante una exploración neurológica exhaustiva, valorando el nivel de conciencia, el tono muscular, las respuestas motoras, los reflejos, la presencia de movimientos anómalos (clonus, sacudidas, temblores, convulsiones) y las características pupilares. Además, se recogieron los datos demográficos perinatales, los tratamientos aplicados y las temperaturas axilares (TA) y/o rectales (TR) a la llegada y salida del CE, durante el transporte (cada 15 minutos) y a la llegada al CR. La TR fue monitorizada de manera constante mediante la sonda rectal Smiths medical level 1®. Las TRs se categorizaron en sobre-enfriamiento (<33°C), diana (33 – 34°C) y caliente (>34°C). Se consideró estabilidad de la TR durante el traslado cuando ésta no cambió de categorización. Se recopilaron los tiempos de estabilización (llegada-salida CE) y de traslado (salida CE-llegada CR).
Los criterios de exclusión fueron encefalopatía neonatal no relacionada con un acontecimiento hipóxico-isquémico al nacimiento, malformación congénita mayor o sospecha de síndrome genético cromosómico, enfermedad metabólica congénita, enfermedad neuromuscular (incluidas lesiones de medula espinal), edad gestacional <34 SG y/o peso menor a 1.800 g.
Se realizó un análisis descriptivo de los pacientes incluidos. De las variables cuantitativas se obtuvo la media, la desviación típica y el error estándar junto con los valores mínimo y máximo. De las variables cuantitativas con distribución no normal, se calculó la mediana y el rango intercuartil. La comparación de las proporciones se realizó mediante el test de chi-cuadrado y el test exacto de Fisher cuando fue necesario. Para variables cuantitativas con distribución no normal se realizó la evaluación el test de Kruskal-wallis y U de Mann Whitney. La significación estadística se obtiene con p ≤ 0,05 con prueba de contraste bilateral. Se utilizó el programa SPSS v.24.
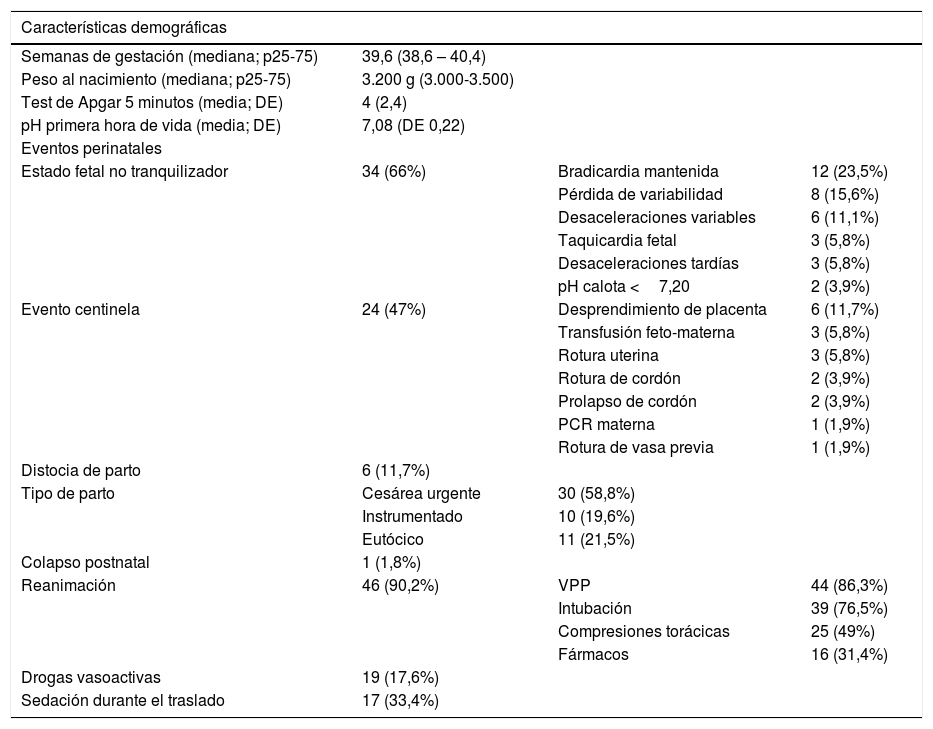
ResultadosCumplieron criterios de EHI 59 RNs. Se excluyeron 8 por falta de datos (todos con ventilación mecánica y 6 con drogas vasoactivas). Se incluyeron 51 pacientes cuyas características demográficas y perinatales se resumen en la tabla 1. Cinco (9,8%) pacientes tuvieron entre 34–36 SG. Treinta y cuatro (66%) pacientes presentaron un test de Apgar <5 a los 5 minutos y 32 (62,7%) pacientes una acidosis significativa en la primera hora de vida. Diez (19,6%) registraban complicaciones durante el embarazo, siendo la más frecuente (4 pacientes) la diabetes gestacional. El nivel de conciencia fue normal en 12 (22,2%), letárgico en 11 (21,6%), embotado en 11 (21,6%), coma en 8 (14,8%), estuporoso en 7 (13,7%) y desconocido 2 (3,8%). Presentaron hipotonía 27 (52,9%) e hipertonía 12 (23,5%). En 11 pacientes (21,6%) no se pudo realizar una correcta valoración neurológica por precisar sedoanalgesia. Doce (23,5%) presentaron convulsiones, 8 clónicas y 5 sútiles.
Descripción de las características demográficas y perinatales de los RNs trasladados con EHI moderada-grave con aplicación de hipotermia
| Características demográficas | |||
|---|---|---|---|
| Semanas de gestación (mediana; p25-75) | 39,6 (38,6 – 40,4) | ||
| Peso al nacimiento (mediana; p25-75) | 3.200 g (3.000-3.500) | ||
| Test de Apgar 5 minutos (media; DE) | 4 (2,4) | ||
| pH primera hora de vida (media; DE) | 7,08 (DE 0,22) | ||
| Eventos perinatales | |||
| Estado fetal no tranquilizador | 34 (66%) | Bradicardia mantenida | 12 (23,5%) |
| Pérdida de variabilidad | 8 (15,6%) | ||
| Desaceleraciones variables | 6 (11,1%) | ||
| Taquicardia fetal | 3 (5,8%) | ||
| Desaceleraciones tardías | 3 (5,8%) | ||
| pH calota <7,20 | 2 (3,9%) | ||
| Evento centinela | 24 (47%) | Desprendimiento de placenta | 6 (11,7%) |
| Transfusión feto-materna | 3 (5,8%) | ||
| Rotura uterina | 3 (5,8%) | ||
| Rotura de cordón | 2 (3,9%) | ||
| Prolapso de cordón | 2 (3,9%) | ||
| PCR materna | 1 (1,9%) | ||
| Rotura de vasa previa | 1 (1,9%) | ||
| Distocia de parto | 6 (11,7%) | ||
| Tipo de parto | Cesárea urgente | 30 (58,8%) | |
| Instrumentado | 10 (19,6%) | ||
| Eutócico | 11 (21,5%) | ||
| Colapso postnatal | 1 (1,8%) | ||
| Reanimación | 46 (90,2%) | VPP | 44 (86,3%) |
| Intubación | 39 (76,5%) | ||
| Compresiones torácicas | 25 (49%) | ||
| Fármacos | 16 (31,4%) | ||
| Drogas vasoactivas | 19 (17,6%) | ||
| Sedación durante el traslado | 17 (33,4%) |
RN: Recién nacido; EHI: Encefalopatía hipóxico-isquémica; DE: desviación estándar; PCR: parada cardiorrespiratoria; VPP: ventilación con presión positiva.
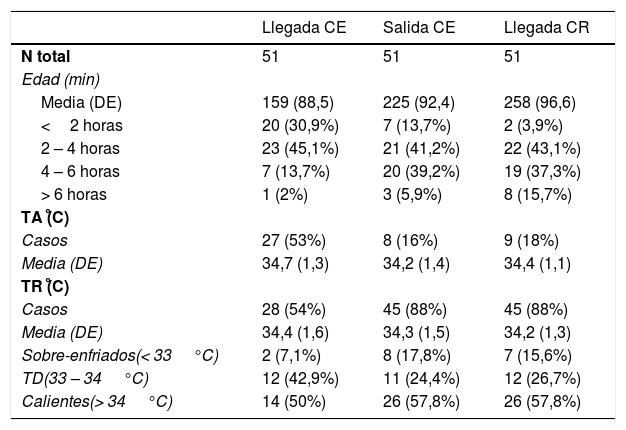
La mediana de tiempo de estabilización fue de 68 minutos (p25-75, 45–85min) y de traslado de 30 minutos (p25-75, 15–45min); con un tiempo de traslado <15min en 12 pacientes (23,5%), entre 15–45min en 26 pacientes (51%) y> 45 minutos en 13 pacientes (25,5%). Se muestran las medias de edad en la tabla 2, siendo la media de edad a la llegada al CR de 4 horas y 18 minutos (DE 96min).
Monitorización y categorización de las temperaturas durante el transporte
| Llegada CE | Salida CE | Llegada CR | |
|---|---|---|---|
| N total | 51 | 51 | 51 |
| Edad (min) | |||
| Media (DE) | 159 (88,5) | 225 (92,4) | 258 (96,6) |
| <2 horas | 20 (30,9%) | 7 (13,7%) | 2 (3,9%) |
| 2 – 4 horas | 23 (45,1%) | 21 (41,2%) | 22 (43,1%) |
| 4 – 6 horas | 7 (13,7%) | 20 (39,2%) | 19 (37,3%) |
| > 6 horas | 1 (2%) | 3 (5,9%) | 8 (15,7%) |
| TA (̊C) | |||
| Casos | 27 (53%) | 8 (16%) | 9 (18%) |
| Media (DE) | 34,7 (1,3) | 34,2 (1,4) | 34,4 (1,1) |
| TR (̊C) | |||
| Casos | 28 (54%) | 45 (88%) | 45 (88%) |
| Media (DE) | 34,4 (1,6) | 34,3 (1,5) | 34,2 (1,3) |
| Sobre-enfriados(< 33°C) | 2 (7,1%) | 8 (17,8%) | 7 (15,6%) |
| TD(33 – 34°C) | 12 (42,9%) | 11 (24,4%) | 12 (26,7%) |
| Calientes(> 34°C) | 14 (50%) | 26 (57,8%) | 26 (57,8%) |
TA: temperatura axilar. TD: temperatura diana. TR: temperatura rectal. CE: centro emisor, CR: centro de referencia. DE desviación estándar.
Las medidas terapéuticas adoptadas para la aplicación de la HTTnc fueron: apagar la incubadora en 43 (84,3%), bolsas de hielo en 11 (21,6%) y ambas en 11 (21,6%) pacientes. Se consiguió la TR diana en 19 (37,5%) pacientes, de los cuáles 12 (23,5%) lo hicieron en este rango de temperatura. La mediana de edad de llegada al CR fue de 70min (p25-75: 50–180).
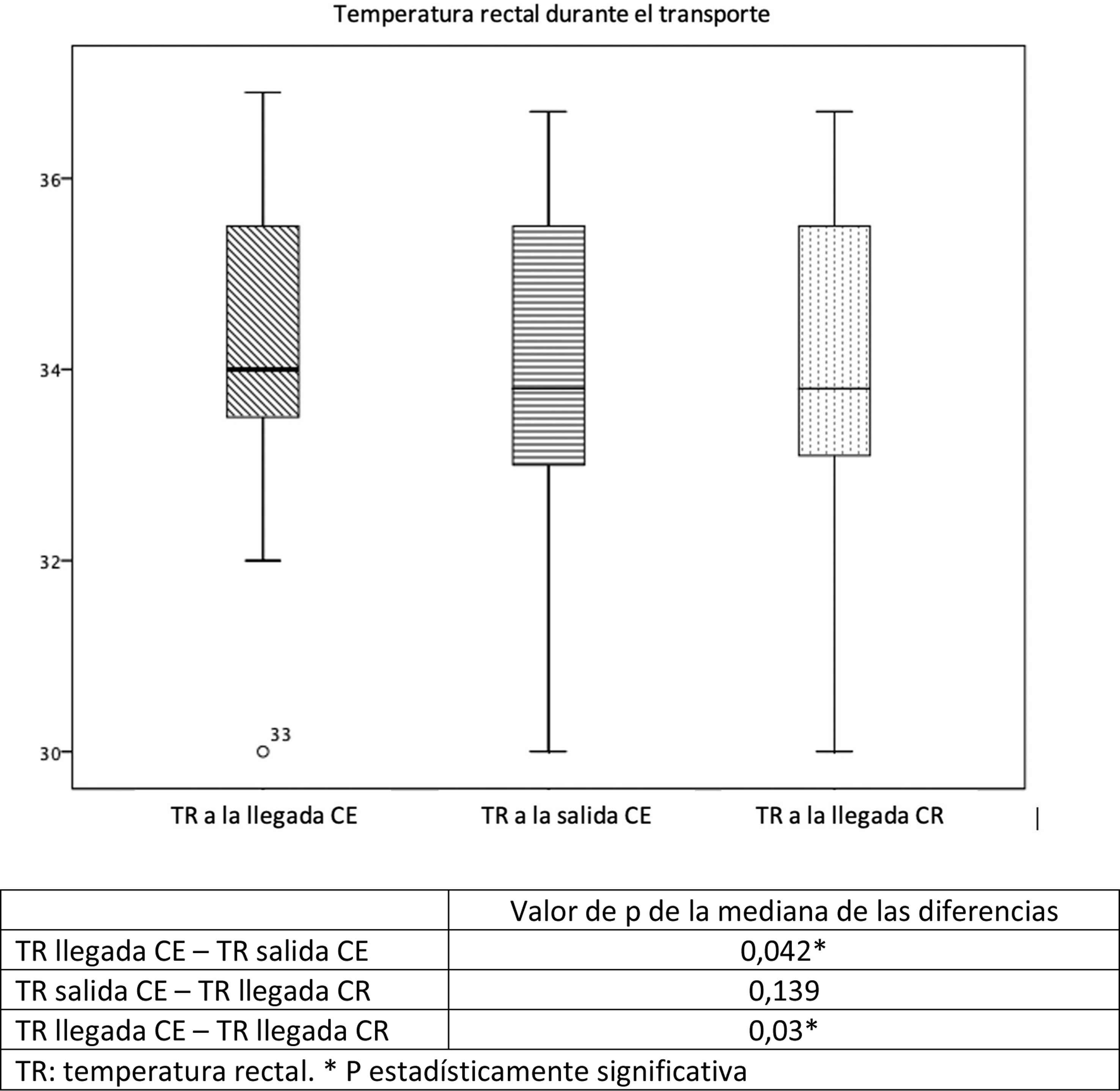
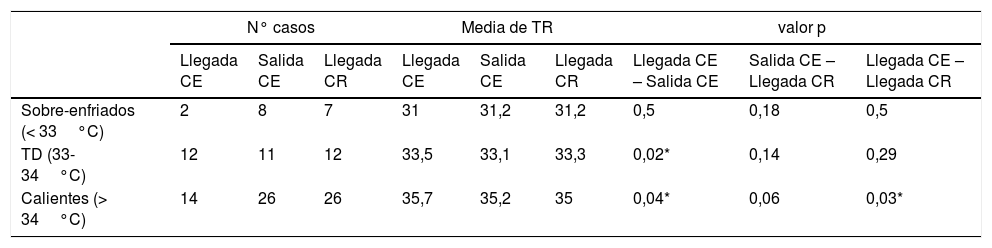
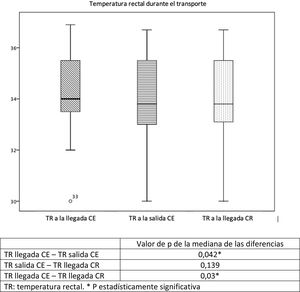
La tabla 2 y figura 2 muestran un resumen de las temperaturas recogidas. La tabla 3 muestra la tendencia de las TRs durante la estabilización y el traslado. Aunque los pacientes categorizados como calientes no alcanzaran la TD, si se consiguió un descenso significativo de la TR desde la llegada del equipo al CE hasta la entrega del paciente en el CR; esta diferencia no se aprecia al comparar las TRs solo durante el traslado. Tampoco se observó un cambio significativo en la TR de los pacientes sobre-enfriados o en TD. No hubo diferencias en el sobre-enfriamiento según las medidas usadas para la aplicación de la HTTnc. En 37 pacientes se pudo evaluar la diferencia de la TR según las medidas aplicadas; apagar las fuentes externas de calor disminuyó 2,7°C la TR y si además se la aplicaba hielo de forma externa, se añade un descenso de 1,7°C. Tampoco se encontraron diferencias entre la estabilidad de la temperatura ni en la consecución de la TD y la duración del traslado.
Estabilidad de la TR durante el traslado
| N° casos | Media de TR | valor p | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Llegada CE | Salida CE | Llegada CR | Llegada CE | Salida CE | Llegada CR | Llegada CE – Salida CE | Salida CE – Llegada CR | Llegada CE – Llegada CR | |
| Sobre-enfriados (< 33°C) | 2 | 8 | 7 | 31 | 31,2 | 31,2 | 0,5 | 0,18 | 0,5 |
| TD (33-34°C) | 12 | 11 | 12 | 33,5 | 33,1 | 33,3 | 0,02* | 0,14 | 0,29 |
| Calientes (> 34°C) | 14 | 26 | 26 | 35,7 | 35,2 | 35 | 0,04* | 0,06 | 0,03* |
TD: temperatura diana. TR: temperatura rectal; CE: centro emisor, CR: centro de referencia. DE desviación estándar.
No hubo diferencias entre las TRs y la gravedad del paciente (intubación, masaje cardíaco, necesidad de inotrópicos) o el uso de sedación.
DiscusiónEste es el primer estudio prospectivo de pacientes afectos de EHI tratados con HTTnc trasladados por un equipo de transporte pediátrico y neonatal especializado en territorio español. Los eventos perinatales y las características de los pacientes son similares a los descritos en la literatura1,23.
A pesar de que la HTTnc ha demostrado ser efectiva y segura durante el transporte24–27, y se inició de manera constante en el CE, sólo un cuarto de los pacientes llegaron al CR a TD, siendo nuestros resultados acordes con la bibliografía (25-30%)10,24,28. Además en algunos de ellos se consiguió la TD en algún momento pero no llegaron al CR en esta categoría. Cabe destacar que aunque en los RNs con EHI existe un alto riesgo de sobre-enfriamiento debido a su tendencia natural a mantener una TR alrededor de 34,5°C8,29,30 y que la aplicación de HTTnc con bolsas de hielo se ha relacionado con sobre-enfriamiento, cuando no se monitoriza la TR/central de manera continua o discontinua cada 15-20 minutos25,31,32, el porcentaje de pacientes sobre-enfriados no fue tan alto como el descrito en otros estudios (10-30%)25,26,28,33. Probablemente no se observaran diferencias entre el porcentaje de sobre-enfriados y las medidas aplicadas debido a la monitorización continua de la TR.
Existe una dificultad para alcanzar la TD en los pacientes categorizados de sobre-enfriamiento con los métodos no servo-controlados. Además, hay que poner especial énfasis en evitar la hipertermia, que por cada incremento de 1°C de la temperatura central (TC) a partir de 37°C, la odds ratio para muerte o discapacidad neurológica moderada-grave se incrementa hasta 4 veces16,34. Más de dos tercios de los pacientes llegaron calientes al CR, similar al descrito en otros artículos25,31. Sin embargo, sí que presentaron una disminución de medio grado en la suma de las fases de estabilización y traslado con respecto a cada una de ellas por separado, lo que podría indicar que las medidas terapéuticas aplicadas sí disminuyen la TC si se aplican desde el primer momento en el CE y se continúan durante el traslado, aunque no de manera óptima ni a la velocidad deseada para alcanzar y mantener la TD en 30-60 minutos24,31. El tiempo de estabilización fue un poco más corto que el descrito por otros equipos de transporte24,35.
En nuestra serie, y acorde con el resto de literatura relacionada, no hubo mortalidad durante el transporte y la tasa de complicaciones durante el transporte interhospitalario de RNs con EHI fue baja, indicando que el transporte de estos pacientes en HTTnc, a pesar de la complejidad, es seguro, siempre y cuando sea realizado por equipos especializados y siguiendo protocolos basados en la evidencia.
Cabe destacar que sólo la mitad de los casos presentan una monitorización de la TC en el CE lo que ha dificultado la valoración del impacto de las medidas aplicadas para el enfriamiento. Otros estudios han reflejado también dificultades para la monitorización de la TC cuando no se dispone de los recursos necesarios al aplicar la HTTnc, viéndose en nuestro estudio un no despreciable porcentaje de pacientes sobre-enfriados a la llegada del equipo de transporte probablemente secundario de la aplicación de medidas de enfriamiento sin una estrecha monitorización de la TC1,30–32. Una posible explicación sería la necesidad de un manejo avanzado de la vía aérea e inserción de vías centrales, que podría demorar la monitorización hasta completada la estabilización inicial y previo a la salida hacia el CR. Paradójicamente, los resultados de nuestra serie demuestran que donde se puede aplicar de manera más efectiva la HTTnc es durante la estabilización en el CE. A pesar de esto, el número de pacientes monitorizados por el equipo de transporte aumentó progresivamente a lo largo del estudio. Esto refleja la importancia de la formación continuada de los equipos de transporte especializados y su vinculación con unidades de cuidados intensivos referentes1. Recalcar que tanto la TR como la esofágica son buenos indicadores de la TC cerebral, pero ni la TA ni la timpánica, se correlacionan de manera segura con la TR en situación de hipotermia6,32.
Otra de las limitaciones fue la pérdida de 8 pacientes graves que recalca la dificultad de la estabilización de estos pacientes y además añadir otro ítem más como el manejo de la HTTnc. Además añadir la dificultad en la evaluación de la exploración neurológica del RN tanto por el personal del CE como por el equipo de transporte. La utilización de escalas para la valoración y graduación de la EHI ofrece una aproximación estandarizada, sistemática y organizada, homogeneizando la caracterización de la gravedad para profesionales con diferente grado de entrenamiento en la valoración de este tipo de pacientes. La complejidad a la hora de evaluar el estado neurológico de un RN que en la mayoría de unidades de cuidados intensivos neonatales ya ha generado una subespecialidad, aunque no oficialmente reconocida, refleja la importancia del soporte a los equipos que tienen que evaluar estos pacientes1,4,9,36. Debido a ello, si existen dudas para catalogar la EHI como leve o moderada, sería recomendable iniciar la HTT lo antes posible y trasladar el paciente al CR. No existe evidencia respecto a los efectos beneficiosos o perjudiciales de disminuir la temperatura por debajo de la normotermia incluso hasta el rango de hipotermia a un RN con asfixia perinatal sin esperar a establecer que padece una EHI moderada-grave1,37, habiéndose descrito la fluctuación temporal del estado neurológico de los pacientes asfícticos dificultando su evaluación en un momento puntual y sin otras herramientas diagnósticas como el electroencefalograma integrado por amplitud y la ecografía transfontanelar3,4,17–20.
Lo más importante de nuestro estudio es que demuestra que iniciando la HTTnc y monitorización frecuente de la TR ya desde la llegada del equipo de transporte al CE se consigue un descenso significativo de la TR, cosa que no ocurre si se realiza sólo durante el traslado. Cabría suponer que si se realiza ya desde la primera atención por el personal del CE el descenso aún podría ser mayor. Sin embargo, a pesar de que las características territoriales de nuestra región conllevan que la mayoría de los neonatos trasladados lleguen al CR antes de las 6 horas de vida (hecho que en otros equipos de transporte no es frecuente31–33), sólo la mitad lo hicieron antes de las 4 horas de vida. La Vermont Oxford Neonatal Encephalopathy describe que más de un 60% de los RNs con EHI nacen en centros no especializados en la realización de HTT38 existiendo una demora de hasta 2 horas en la consecución de la TD en los RNs extramuros de los CR3,12,24,27. Por lo tanto, existe una falta de equidad respecto a los nacidos en CR puesto que se ha evidenciado que la HTT es más efectiva cuanto antes se consiga el rango terapéutico tras la agresión hipóxico-isquémica1,3,31,33,39.
Múltiples estudios han demostrado que la HTT servo-controlada (sc) durante el TN es factible, segura y más eficiente que la HTTnc, acortando la edad y el tiempo en que se consigue la TD y manteniendo una temperatura más estable con menor riesgo de sobre-enfriamiento9,24,28,31–33,39. También demuestran que el mantenimiento de la TD durante el transporte es más difícil que en la unidad de cuidados intensivos32,40. Los estudios muestran resultados dispares tras las introducción de la HTTsc en transporte respecto al tiempo de estabilización, algunos más largo atribuible a una preparación más minuciosa para un traslado más seguro y, otros, por contran, reflejan uno menor consecuencia del uso de sistemas automáticos servo-controlados que permiten centrarse en la estabilización24,28,32,40. Por último añadir que el coste de la HTTsc en transporte en comparación con el coste estimado para el sistema de salud en costes directos e indirectos de un niño/a afecto de parálisis cerebral justificaría la implementación de este tratamiento en transporte4.
ConclusionesLos ETNP ofrecen unos adecuados tiempos de respuesta en el paciente con sospecha de EHI moderada-grave, llegando la mayoría de pacientes al CR dentro de las primeras 6 horas de vida. Es importante la monitorización de la TC desde el inicio de la HTTnc en el CE. Existe una clara área de mejora en la eficacia de la HTTnc durante el transporte. La HTTsc sería una opción para una estabilización inicial más exquisita, mejorando el control de la temperatura, alcanzando la TD más precozmente, haciendo más efectiva la cadena de neuroprotección y llevando las mismas posibilidades terapéuticas a los RNs extramuros de los CR.
Trabajo presentado en el EAPS Virtual Congress, octubre 2020.