La parotiditis recurrente juvenil (PRJ) es un cuadro clínico infrecuente que afecta habitualmente a niños entre los 3 y los 6 años de edad. Se caracteriza clínicamente por episodios recidivantes de inflamación uni o bilateral de la glándula parótida, acompañados ocasionalmente de fiebre y malestar general, intercalados con intervalos de remisión de semanas o meses en los que el niño está asintomático1. La etiología es desconocida, aunque se ha asociado con infecciones virales (virus de Epstein-Barr [VEB], citomegalovirus [CMV]), enfermedades autoinmunitarias (síndrome de Sjögren) e inmunodeficiencias (virus de la inmunodeficiencia humana [VIH], déficit aislado de IgA)2.
Las células natural killer (NK) constituyen una tercera población linfocitaria diferente de los linfocitos T y B, pertenecientes al sistema inmune innato. Su principal característica es la capacidad de actuar frente al crecimiento y expansión de células tumorales y frente a células infectadas por virus3,4.
Hasta el momento actual no se ha descrito la asociación entre el déficit de células NK y el desarrollo de PRJ.
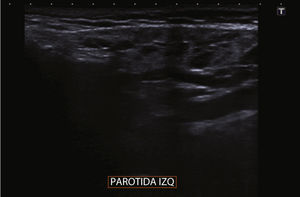
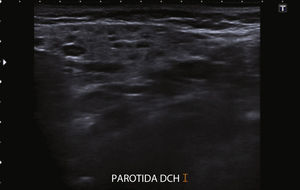
Se trata de una niña de 9 años de edad sana y sin antecedentes personales ni familiares de inmunodeficiencia ni infecciones de repetición. En el último año presenta con frecuencia mensual, episodios de inflamación de ambas parótidas, de 1-2 días de duración, con predominio del dolor durante la masticación, sin asociar fiebre ni otra sintomatología infecciosa. La ecografía cervical es compatible con parotiditis crónica recidivante, ya que muestra múltiples quistes y adenopatías intraparotídeas (figs. 1 y 2).
Se realiza estudio analítico incluyendo hemograma, bioquímica, inmunoglobulinas, anticuerpos antinucleares, factor reumatoide, anti-Ro, anti-La, enzima convertidor de angiotensina, cloro en sudor, anticuerpos antitransglutaminasa, poblaciones linfocitarias y estudio serológico frente a VIH, VEB, virus de la hepatitis B y C (VHB y VHC), CMV y paramixovirus. Además de la presencia de anticuerpos IgG frente a paramixovirus ligeramente elevados en relación con correcta vacunación, se objetivó déficit aislado de linfocitos NK (4% del total de poblaciones linfocitarias; 72 cél/μl, valor de referencia 200-400 cel/μl) que se confirmó en nuevo control analítico a los 2 meses.
El diagnóstico de PRJ es fundamentalmente clínico, apoyado en técnicas de imagen. En los últimos años la ecografía5 ha desplazado a la sialografía, ya que muestra una elevada sensibilidad sin necesidad de irradiar al paciente.
La etiología de la PRJ parece ser multifactorial. Diversos factores como infecciones virales, inmunodeficiencia, sarcoidosis, enfermedad celíaca, fibrosis quística del páncreas, malformaciones de la glándula parotídea o estasis de flujo salival, han sido asociados a esta enfermedad, aunque en la mayoría de las ocasiones no se llega a determinar una causa específica. Hasta el momento actual no existen estudios que relacionen directamente la PRJ con el déficit aislado de células NK como sucede en nuestra paciente.
La ausencia de células NK se ha visto asociada a diferentes infecciones virales (VIH, VHB, VHC, herpes simple [VHS] y paramixovirus)3,6. Además, la severidad de dichas infecciones parece estar en relación con el grado de déficit de células NK describiéndose infecciones virales fulminantes en caso de su ausencia4. En este sentido, a pesar de que nuestra paciente cuenta con un nivel muy bajo de NK no refería haber padecido infecciones virales importantes. A la vista de este hallazgo sin embargo, en caso de presentar un nuevo proceso de carácter vírico se podría plantear la posibilidad de ser más enérgicos con el tratamiento, siempre que el tipo de agente etiológico lo permitiese (p. ej., empleo de aciclovir oral en caso de infección cutánea por VHS).
Dado que la evolución natural de la PRJ es en general hacia la curación espontánea llegado el período puberal, el tratamiento médico es conservador5,7 y se basa en el empleo, durante los episodios, de antiinflamatorios, sialogogos (cítricos o ácidos), aumento de ingesta de líquidos y, en ocasiones, antibióticos frente a grampositivos. El tratamiento quirúrgico sólo sería necesario en casos aislados cuya evolución es tórpida. En la actualidad, se ha visto que la neuronectomía timpánica5 es la terapia quirúrgica con mayor efectividad y menor morbilidad siendo la parotidectomía total el último escalón terapéutico.
La determinación rutinaria de poblaciones linfocitarias probablemente no resulte justificada ante el carácter benigno de esta patología. Aún así, dado que este es el primer caso en el que se describe la asociación entre el déficit de células NK y la PRJ, sería interesante plantear estudios más amplios, con la inclusión de casos control, con el fin de poder establecer una posible relación causal.