Aunque la principal indicación de la craniectomía descompresiva (CD) es la hipertensión intracraneal (HTIC) secundaria a traumatismo craneoencefálico1,2 (TCE), también existen otras indicaciones como la HTIC de origen hipóxico-isquémico3, hemorrágico4 e infeccioso5–10. Describimos el caso de 2 pacientes con encefalitis en los que se realizó craniectomía para el manejo de la HTIC.
Caso 1. Niño de 7 años que ingresa por HTIC secundaria a meningoencefalitis. La tomografía computarizada craneal (TC) muestra hipodensidad occipito-parietal izquierda, con importante efecto masa y signos incipientes de herniación. Tras iniciar tratamiento antibiótico y antivírico, se coloca un sensor de presión intracraneal (PIC), objetivándose cifras superiores a 40mmHg incontrolables con el protocolo terapéutico habitual (sedación-analgesia, relajación, hiperventilación moderada, soluciones hipertónicas, coma barbitúrico). A las 24 horas, se realiza una CD con apertura de la duramadre, que permite buen control de la PIC. A los 6 días se extuba. Las serologías realizadas resultan positivas para Mycoplasma pneumoniae. La resonancia magnética (RM) cerebral muestra persistencia de lesión isquémica con edema en área temporo-occipito-parietal izquierda, efecto masa a través de la craniectomía y mejoría de los signos de herniación. Buena evolución neurológica. Al alta presenta leve hemiparesia derecha y afasia mixta de predominio motor que persiste a los 10 meses, momento en el que se realiza craneoplastia sin incidencias.
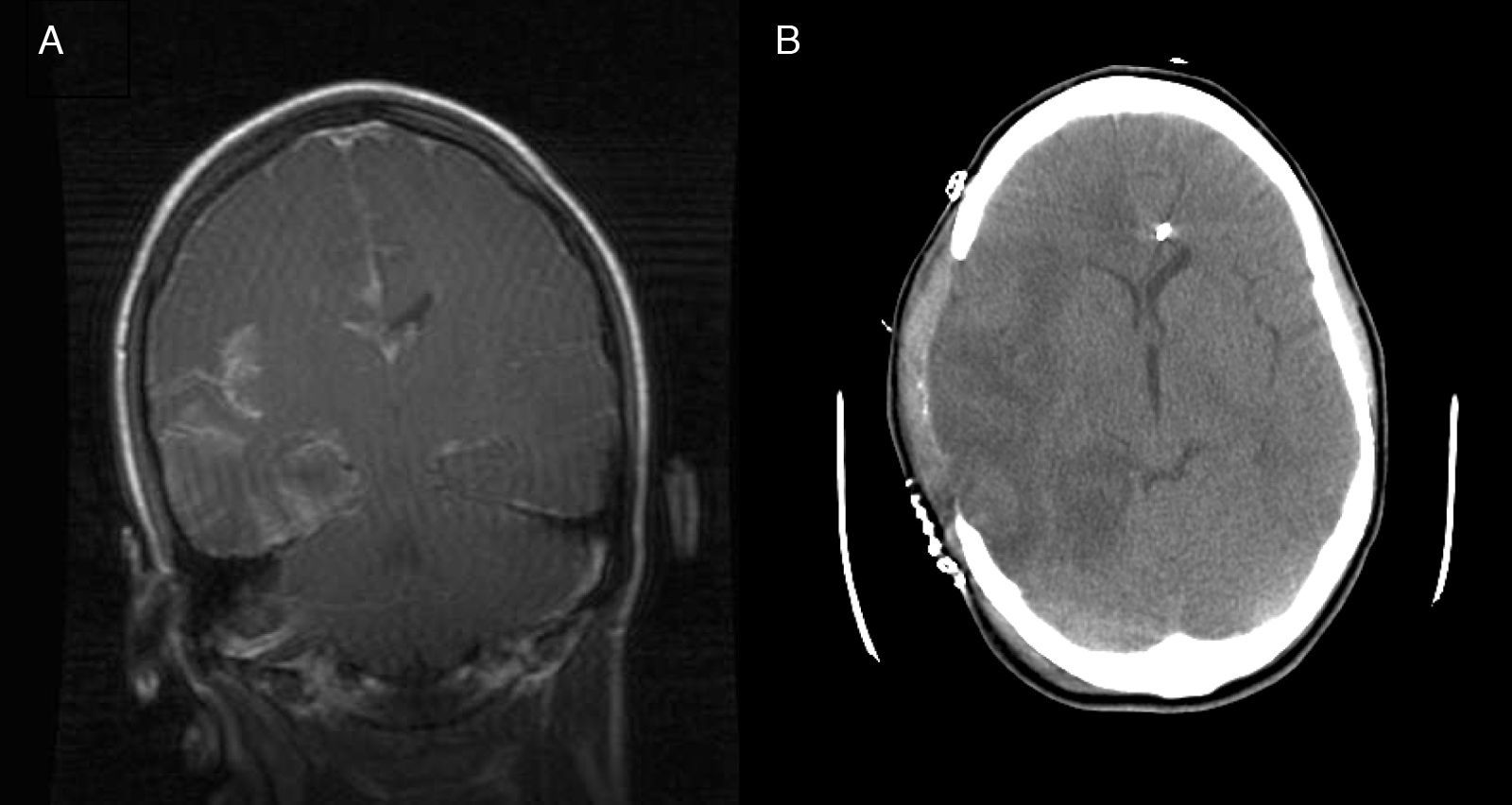
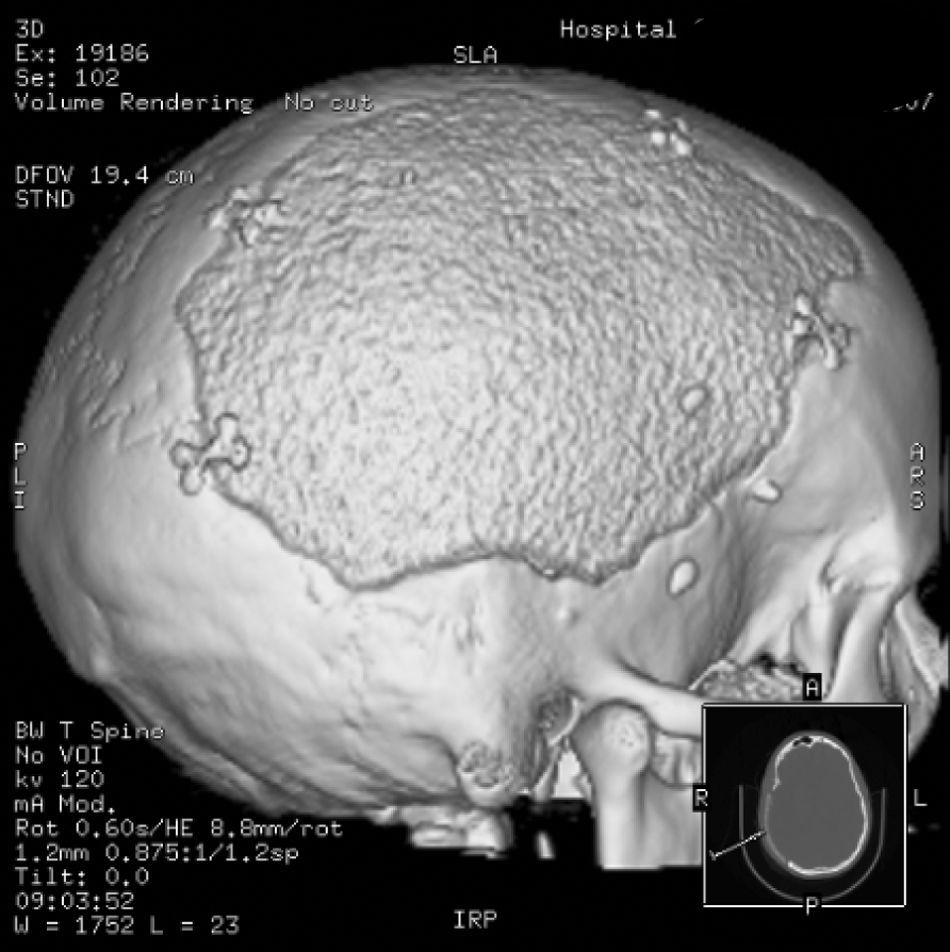
Caso 2. Adolescente de 16 años que ingresa en la UCI por fluctuación del nivel de consciencia en contexto de encefalitis. Consulta por fiebre, cefalea y diplopía. La TC muestra hipodensidad temporal derecha. El análisis del LCR fue normal, aunque con PCR a virus herpes simple tipo 1 (VHS-1) positiva. A las 24 horas inicia disminución del nivel de consciencia; se repite la TC que objetiva lesión temporal derecha cortical e importantes signos de edema cerebral e incipiente herniación (fig. 1A). Se coloca un sensor de PIC intraparenquimatoso que evidencia presiones de 30mmHg sin respuesta a medidas farmacológicas, por lo que se practica CD con apertura de la duramadre y buen control posterior de la PIC. A los 7 días se extuba y mantiene el nivel de consciencia conservado. La RM muestra cambios evolutivos secundarios a encefalitis herpética con abombamiento del parénquima a través de la craniectomía y mejoría de la compresión sobre el sistema ventricular (fig. 1B). Completa 21 días de tratamiento con aciclovir. Como secuelas neurológicas al alta destaca hemiparesia izquierda leve, paresia del sexto par craneal bilateral y epilepsia bien controlada con carbamazepina. A los 6 meses se realiza craneoplastia sin incidencias (fig. 2). Pasados 9 meses tras el ingreso, la paciente presenta una resolución de la hemiparesia y el estudio cognitivo es normal (leve déficit de memoria inmediata y comprensión lectora).
Hoy en día está aceptado el uso de la CD para el tratamiento de la HTIC refractaria secundaria a TCE1,2 así como la relación entre el daño neurológico y el momento de realización de la CD, siendo esta más efectiva si se practica dentro de las primeras 48 horas1. Nuestros pacientes presentaron PIC superior a 30mmHg, mantenida y refractaria al tratamiento, que disminuyó tras la CD, que en los dos casos se realizó en las 48 horas siguientes al inicio del deterioro neurológico. Ambos presentaron buena evolución neurológica con leves secuelas.
La mayoría de los casos descritos en la literatura son encefalitis herpéticas5-10 (la más frecuente y con una elevada morbimortalidad), que desarrollaron HTIC refractaria a pesar del tratamiento con aciclovir y medidas médicas, igual que nuestra segunda paciente. Se subraya la importancia de realizar un tratamiento efectivo y precoz de la HTIC para disminuir la mortalidad y las secuelas neurológicas. No existen diferencias sobre el manejo en adultos y pacientes pediátricos. Taferner et al.8 reportan el buen resultado en cuatro pacientes que requirieron CD en el contexto de meningoencefalitis, 2 de ellas secundarias a VHS-1 y 2 a M. pneumoniae, como en nuestro primer caso. Defienden la realización temprana de la CD incluso antes de desarrollar el edema masivo, con la consecuente herniación. Se pretende así salvar la mayor parte de tejido cerebral y conseguir una recuperación total con adecuada rehabilitación. Como conclusiones, recomendamos hacer un seguimiento intensivo de los pacientes con encefalitis y detectar de forma temprana a los que inicien deterioro neurológico y sean tributarios de monitorización de la PIC y de tratamiento de la HTIC, para establecer unas medidas efectivas frente la HTIC. En caso de no poder controlarla, la CD parece una alternativa terapéutica que no debería demorarse.