La tuberculosis osteoarticular representa un 30% de todas las formas de tuberculosis extrapulmonar y asienta en la columna vertebral en el 50% de los casos1,2.
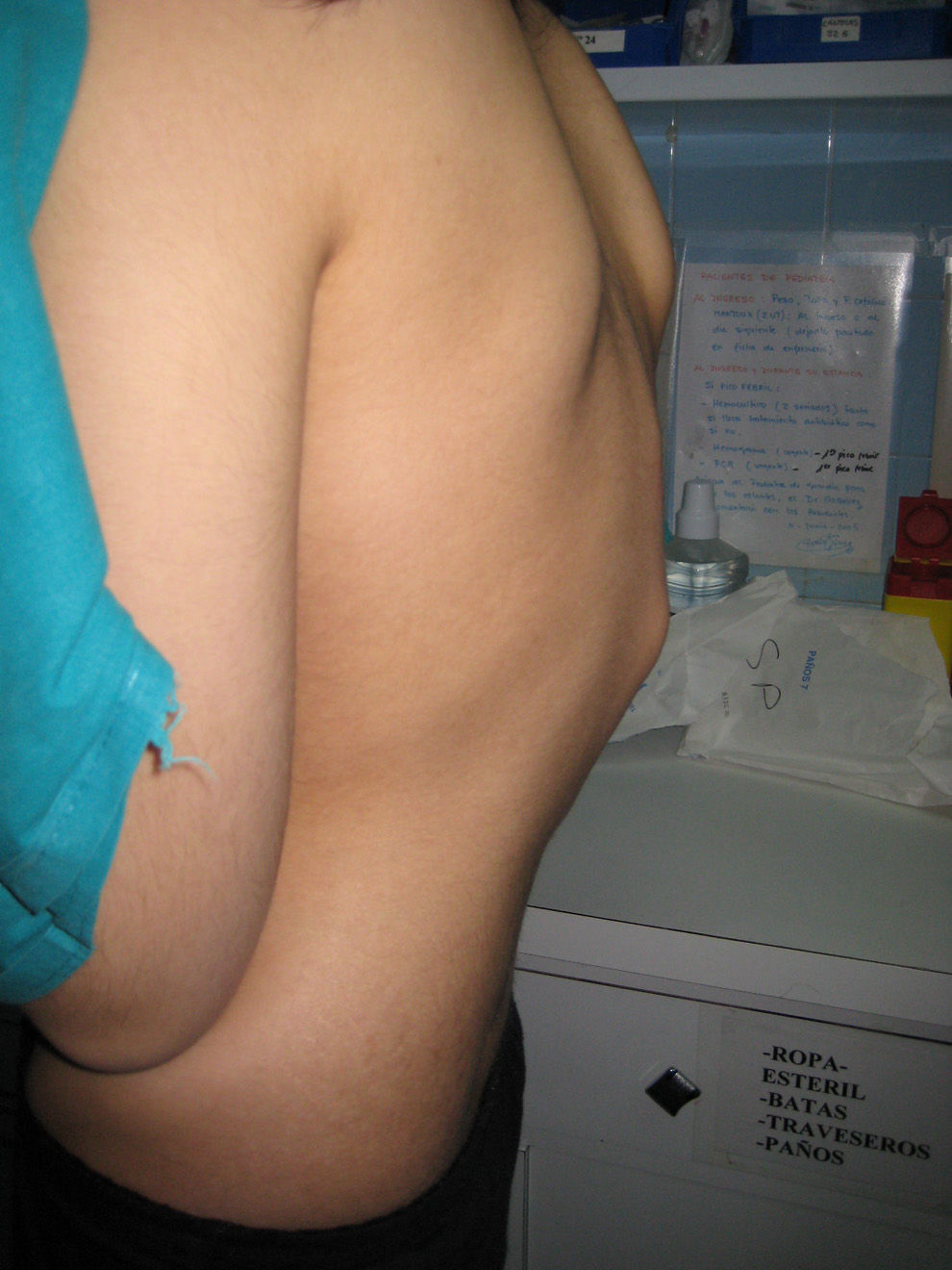
Presentamos el caso de una paciente de 15 años de edad, natural de Pakistán, con tumefacción dolorosa de rodilla y tobillo izquierdo asociada a raquialgia cervical, dorsal y lumbosacra de 8 meses de evolución. Se había desarrollado en ella una limitación de la movilidad dorsal y asociaba deformidad vertebral que provocó una importante cifosis (fig. 1). Inicialmente presentó picos febriles nocturnos que persistieron durante los primeros 6 meses de la enfermedad, síndrome constitucional con pérdida ponderal de 10kg y astenia. No presentaba afectación ocular, cutánea, respiratoria ni digestiva.
No había antecedentes personales de interés y únicamente refería el antecedente de tuberculosis pulmonar en un familiar hacía 5 años; en la infancia se la había vacunado de BCG en su país de origen.
En la exploración física destacaba delgadez importante, pérdida de masa muscular y hábito asténico, con percentil 3 de peso respecto a percentil 75 de talla. En la exploración osteoarticular se apreció tumefacción moderada con dolor y limitación de la rodilla izquierda, leve tumefacción no dolorosa del tobillo izquierdo y protrusión dorsal dolorosa con limitación importante de la movilidad y de la flexoextensión del raquis.
Entre las pruebas complementarias realizadas destaca elevación de proteína C reactiva (PCR) (54,8mg/l) y velocidad de sedimentación globular de 112mm/h con hemograma normal. El estudio inmunológico realizado, incluidos factor reumatoide, inmunoglobulinas, complemento y anticuerpos antinucleares no mostró alteraciones. La serología infecciosa fue negativa. La prueba de la tuberculina fue positiva y mostró una induración de 20mm a las 48h.
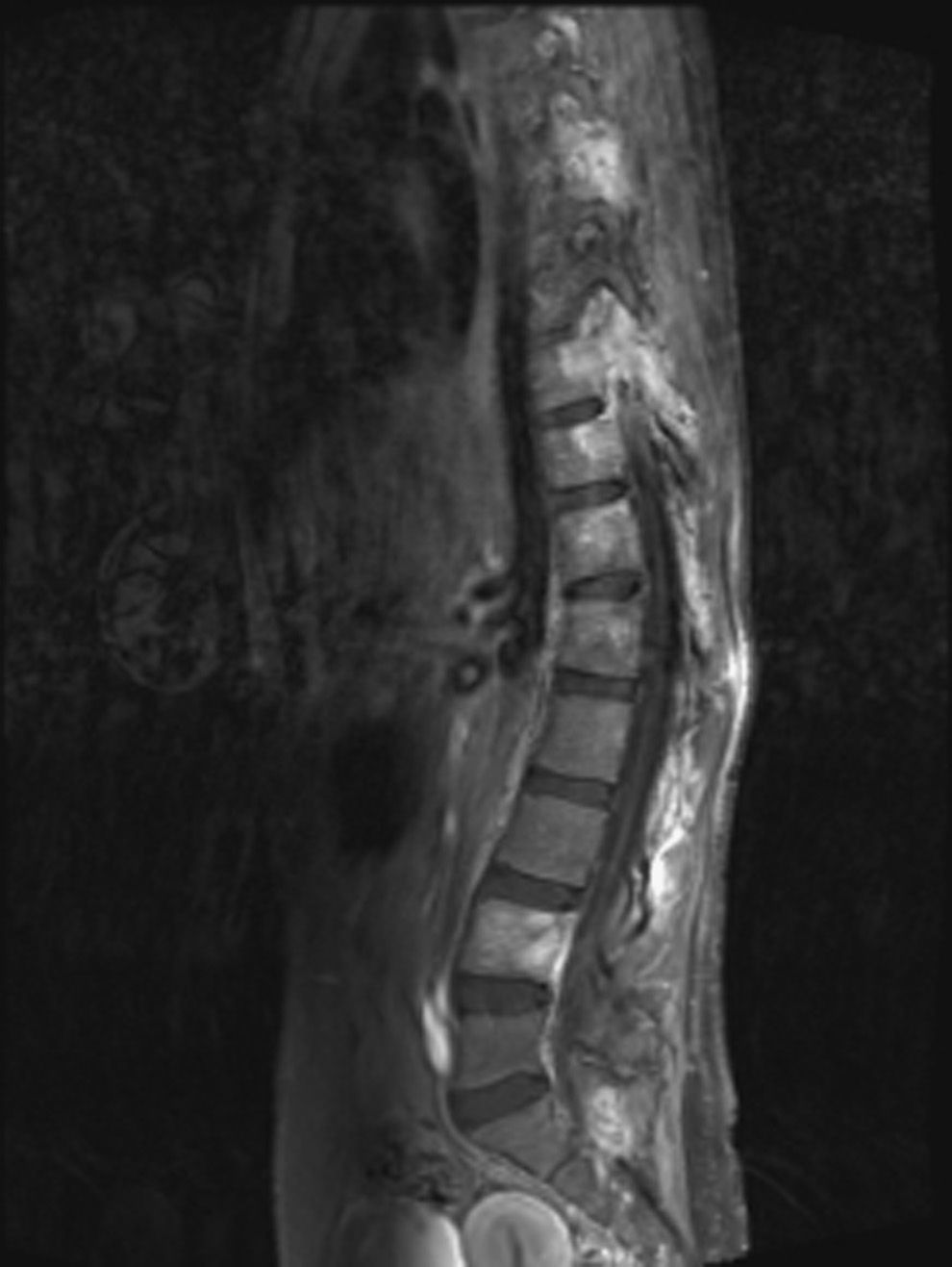
La ecografía Doppler detectó la presencia de derrame, hiperemia e hipertrofia sinovial en la rodilla izquierda. La radiografía simple del raquis mostraba la presencia de múltiples lesiones líticas vertebrales en apófisis espinosas, uniones costovertebrales y zonas posteriores de los somas vertebrales desde T10 a L4. La radiografía simple de tórax fue normal. Se completó el estudio mediante serie ósea y gammagrafía, en las que se detectó un mayor número de lesiones líticas en vértebras, costillas, pubis y radio. La tomografía computarizada permitió detectar calcificaciones adenopáticas pulmonares y sirvió como guía para la biopsia vertebral. La resonancia magnética identificó las lesiones óseas citadas, la afectación de la musculatura paravertebral y la presencia de derrame a la altura de la articulación coxofemoral izquierda (fig. 2).
El estudio anatomopatológico de las lesiones líticas vertebrales y el aspirado de médula ósea permitieron descartar histiocitosis y malignidad y confirmar la presencia de lesiones granulomatosas caseificantes.
El diagnóstico de sospecha fue de tuberculosis osteoarticular, dados los hallazgos de la anatomía patológica, la presencia de calcificaciones adenopáticas pulmonares y la positividad de la prueba de Mantoux, a pesar de no conseguirse la demostración del bacilo tuberculoso mediante la tinción Ziehl-Neelsen y el cultivo de micobacterias en medio de Löwenstein-Jensen y en medios líquidos para incubación en sistemas radiométricos (Bactec®, frascos 13A y 12B) de muestras de esputo inducido, del material obtenido a través de la punción aspirativa de las lesiones óseas vertebrales y del líquido sinovial obtenido mediante artrocentesis evacuadora de la rodilla izquierda.
Se inició tratamiento antituberculoso con cuádruple terapia (isoniazida, rifampicina, pirazinamida, etambutol), y se observó mejoría llamativa de los parámetros clínicos y de laboratorio, con normalización progresiva de los reactantes de fase aguda durante el primer mes de tratamiento. Se constató mejoría radiológica con disminución de las áreas de infiltración de los pedículos vertebrales a partir de los 6 primeros meses de tratamiento.
El tratamiento fue bien tolerado; los primeros 4 meses recibió el cuádruple tratamiento y posteriormente recibió isoniazida y rifampicina hasta completar 15 meses de tratamiento, dada la amplitud del número de lesiones y la extensa afectación osteoarticular evidenciada al inicio.
Actualmente, la paciente realiza una vida normal, está en tratamiento ortopédico con corsé de Boston y recibe pamidronato intravenoso a dosis de 0,75mg/kg/día durante 3 días consecutivos cada 3 meses como tratamiento sintomático del dolor secundario a las lesiones líticas vertebrales3.
La artropatía de Poncet se caracteriza por la presencia de poliartritis reactiva, simétrica, que afecta a grandes y pequeñas articulaciones4,5. Se trata de una artritis aséptica mediada por mecanismo inmune, por lo que no se aísla la micobacteria en el líquido o tejido sinovial6–8.
El interés de nuestro caso radica en la asociación de una enfermedad de Pott atípica con gran agresividad destructiva, un número importante y extenso de lesiones líticas que requirió realizar un diagnóstico diferencial con procesos tumorales y la artropatía de Poncet con afectación principalmente de grandes articulaciones.