Introducción
Las entidades, algunas congénitas y otras adquiridas, que pueden originar un cuadro clínico de obstrucción bronquial por compresión extrínseca, son: adenopatías, tumores mediastínicos, quistes mediastínicos (broncogénicos), cardiomegalia y dilatación de vasos y anillos vasculares.
Adenopatías
El agrandamiento de los nódulos linfáticos hiliares y mediastínicos puede ocasionar la compresión de los bronquios adyacentes. Este agrandamiento suele ser el resultado de una infección de los pulmones y/o la pleura, o más raramente consecuencia del drenaje descendente en los bronquios de una infección del tracto respiratorio superior. Quizá su etiología más común siga siendo la tuberculosis, pero también lo son otras infecciones bacterianas, virales y micóticas, así como causas no infecciosas: sarcoidosis, inmunodeficiencias incluyendo el sida, leucosis y linfomas, y metástasis de tumores tales como el tumor de Wilms, neuroblastoma, retinoblastoma, sarcoma osteogénico y teratoma de testículo1 (tabla 1).
Los grupos ganglionares afectados con más frecuencia se encuentran en el mediastino medio: ganglios paratraqueales, carinales e interbronquiales. El grupo carinal es el que más a menudo provoca síntomas, pues son los ganglios que suelen alcanzar mayor tamaño2.
Las manifestaciones clínicas derivadas de la compresión bronquial producida por las adenopatías pueden ser muy variadas: tos habitualmente seca, a veces con carácter quintoso o coqueluchoide, disnea, sibilancias, disfonía, disfagia, etc. Pero en la mayoría de casos no se encuentran síntomas clínicos, siendo las adenopatías un hallazgo casual radiológico al realizar una radiografía de tórax en el contexto del estudio de una enfermedad general3.
En esa radiografía de tórax pueden visualizarse condensaciones homogéneas con bordes bien delimitados, que pueden confundirse con la silueta cardíaca; zonas de hiperinsuflación o por el contrario, zonas atelectásicas (pudiendo coexistir ambas) como expresión de los trastornos de la ventilación ocasionados por la obstrucción bronquial, bien parcial, bien total, ocasionada por las adenopatías2 (fig. 1).
Figura 1. Caso de tuberculosis con importante participación de las adenopatías mediastínicas.
En tiempos pasados, técnicas radiológicas como las radiografías simples hipervoltadas, las tomografías, el esofagograma y la broncografía permitían observar las adenopatías y los fenómenos compresivos que provocaran: impresiones esofágicas, estrechamientos, alargamientos o desplazamientos de la luz bronquial. Sin despreciarlas, hoy día la realización de una tomografía computarizada (TC) aclara de forma sencilla estas alteraciones.
Tumores del mediastino
Los quistes y tumores del mediastino (tabla 2) pueden originarse de cualquiera de las estructuras contenidas en él o derivarse de anomalías de su desarrollo embrionario. Se localizan en los diferentes compartimentos en los que tradicionalmente se ha subdividido el mediastino: superior, anterior, medio y posterior (fig. 2).
Figura 2. Esquema de los compartimentos del mediastino, visto desde la derecha.
En muchas ocasiones, no ofrecen síntomas y resultan ser un hallazgo casual al practicar un examen radiológico de tórax rutinario u otros motivos. Pero otras veces, según el tamaño que alcance la lesión y de su localización, existirán síntomas derivados de la compresión y/o desplazamiento de las estructuras vecinas al tumor. La compresión traqueal, bronquial o del parénquima pulmonar cursará con sibilancias, estridor, tos seca, cianosis o disnea. Si los sibilantes se localizan en una zona pulmonar, será menos probable (aunque no descartables totalmente) que se trate de enfermedades "generalizadas" como asma, bronquiolitis, etc. Si la compresión afecta el nervio laríngeo, puede observarse una tos característica (tos laríngea) y/o ronquera o afonía4.
En la radiografía de tórax pueden observarse imágenes con dos "componentes": uno, la propia masa tumoral, y otro, las imágenes derivadas de las alteraciones ventilatorias que se deriven de la compresión del árbol bronquial, zonas localizadas o generalizadas de atelectasia y/o hiperinsuflación5.
Los tumores neurogénicos son los más frecuentes. Hasta el 50 % de todos los tumores mediastínicos; les siguen, en orden de frecuencia (el 25 %), los de origen embrionario, y el resto se reparten entre los de origen tímico, ganglionar, vascular, linfático.
Los tumores neurogénicos pueden ser clasificados como sigue:
1. Neurofibroma y neurilemoma:
a)Schwannoma maligno.
2. Tumores de origen simpático.
a)Neuroblastoma.
b)Ganglioneuroma.
c)Ganglioneuroblastoma.
d)Feocromocitoma.
3. Quemodectoma.
De localización preferente en el mediastino posterior, pueden ser asintomáticos, sobre todo los de tipo benigno, o fundamentalmente dar síntomas neurológicos (dolor radicular, paraplejía, etc.), pero también respiratorios: disnea, tos seca persistente, infecciones respiratorias6.
Su aspecto radiológico es redondeado, oval o con formas envolventes. Las calcificaciones en el interior del tumor, más a menudo en las formas malignas, no son raras7.
Su tratamiento es la extirpación quirúrgica, si es posible, y la radioterapia, la cual puede ocasionar entre otras secuelas, fibrosis pulmonar8.
Los tumores teratoides del mediastino se clasifican en: teratoma quístico benigno, teratoma sólido benigno y teratoma maligno (o carcinoma).
Los teratomas quísticos benignos o quistes dermoides mediastínicos se localizan en el mediastino anterior. Contienen elementos ectodérmicos (pelo, glándulas sudoríparas, sebáceas y dientes), pero también tejidos mesodérmicos y endodérmicos.
Los teratomas quísticos son más frecuentes que los sólidos y, entre éstos, la incidencia de malignidad alcanza el 20 %. Aunque a veces son asintomáticos, en otros casos provocan síntomas respiratorios: tos, disnea, etc., e incluso su rotura, que si se produce en el interior del árbol bronquial ocasiona la expectoración del material de su contenido como pelos, etc. La imagen radiológica suele ser redondeada, de bordes nítidos y a menudo con calcificaciones en su interior9.
La hiperplasia tímica, aunque no es un tumor, es la afectación más frecuente del timo, órgano de función aún no bien aclarada y situado en el mediastino superoanterior. Su localización, escasa traducción sintomática y la edad del paciente (menor de 1 año) son los mejores elementos para su diagnóstico. La imagen radiológica de la hiperplasia tímica en ocasiones es muy característica, dibujando el denominado signo de la vela tímica7.
Los timomas benignos, los teratomas y las neoplasias malignas son raros en los niños10.
Por último, los tumores mesenquimatosos, derivados de vasos, linfáticos, grasa, etc., incluyen hemangioma cavernoso, hemangiopericitoma, angiosarcoma e higroma quístico, lipoma y liposarcoma, todos ellos infrecuentes.
Quistes mediastínicos
Los quistes mediastínicos representan anormalidades del desarrollo embriológico del proceso de ramificación traqueoesofágica. Su clasificación incluye quistes broncogénicos, duplicaciones quísticas esofágicas y quistes gastroentéricos.
Los quistes broncogénicos son los más importantes por frecuencia, el 10 % de todas las masas mediastínicas, y por la sintomatología que ocasionan. Por su localización, en cualquiera de los compartimentos del mediastino pueden ser paratraqueales, carinales, hiliares, esofágicos e, incluso, intrapulmonares (fig. 3).
Figura 3. Localización más frecuente de los quistes broncogénicos: paratraqueales (A), hiliares (B), carinales (C), esofágicos (D) e intrapulmonares (E).
Suelen ser masas únicas, ovaladas, de entre 2 y 10 cm de diámetro. Su anatomía patológica demuestra que contienen todos los tejidos normalmente presentes en la tráquea y los bronquios (tejido conjuntivo, glándulas mucosas, cartílago, músculo liso y están revestidos por epitelio columnar seudoestratificado ciliado o epitelio estratificado escamoso). Su interior está lleno tanto de un líquido claro similar al agua como de un material viscoso similar a la gelatina11.
Los quistes broncogénicos son asintomáticos en aproximadamente el 20 % de los casos. La sintomatología ofrecida por el resto es muy variada, según su localización, siendo los carinales los que más fácilmente cursan con ella: son frecuentes las infecciones respiratorias del tracto superior, las molestias vagas en la región subesternal, la dificultad respiratoria (tos, respiración ruidosa o estridor, disnea, sibilantes e incluso cianosis), y alteraciones en la deglución o disfagia por el compromiso esofágico. Si el quiste comunica con el árbol traqueobronquial puede traducirse en imágenes del mismo con niveles hidroaéreos y acompañarse de expectoración de material purulento cuando se infecta. Esto último también ocasiona hemoptisis de causa inexplicada12.
La radiografía simple de tórax muestra la imagen de una masa única, de bordes bien definidos, esférica y de densidad homogénea similar a la cardíaca. Las calcificaciones son inusuales. Antaño, el esofagograma (fig. 4) y la broncografía servían para delimitar la extensión, localización y los fenómenos de compresión o desplazamiento sobre los bronquios adyacentes; hoy día una TC (fig. 5) consigue precisar de manera más sencilla estos extremos13.
Figura 4. Esofagograma donde se evidencia y delimita la masa de un quiste broncogénico.
Figura 5. TC con una imagen mucho más nítida y precisa del mismo quiste broncogénico de la radiografía de la figura 4.
El tratamiento de los quistes broncogénicos es siempre su exéresis quirúrgica, pues raramente se tendrá su confirmación diagnóstica antes de la toracotomía, y porque su infección, hemorragia y crecimiento, comprometiendo estructuras vecinas, son riesgos innecesarios11.
Las duplicaciones o quistes esofágicos tienen su localización en el mediastino posterior, sobre todo en el lado derecho. Habitualmente asintomáticos, cursan en ocasiones con disfagia y regurgitaciones. Su tratamiento es quirúrgico por las mismas razones que en el caso de los quistes broncogénicos13.
Los quistes gastroentéricos también tienen su localización en el mediastino posterior. Pueden ser de dos tipos: con mucosa gástrica activa o no. Su sintomatología dependerá de la compresión sobre las estructuras torácicas y de su sangrado, a veces masivo13.
Cardiomegalia y dilatación de vasos
La obstrucción bronquial es una de las consecuencias asociadas más a menudo en el curso evolutivo de los pacientes con cardiopatía. La dilatación de las arterias pulmonares y/o de la aurícula izquierda, resultado de la derivación izquierda-derecha presente en muchas de las cardiopatías más frecuentes (comunicación interventricular, comunicación interauricular, despolarización auricular prematura) y, típicamente, en una anomalía de anatomía peculiar, la agenesia de la válvula pulmonar, conduce a problemas respiratorios derivados de:
1. Compresión extrínseca de un bronquio por las arterias pulmonares hipertensas y dilatadas, por la aurícula izquierda dilatada, o por ambas.
2. Cambios bronquiales intraluminares, por la anormal retención de secreciones.
3. Compresión del parénquima pulmonar por una cardiomegalia, resultado del fallo cardíaco congestivo que puede ocasionarla14.
De las relaciones anatómicas entre los bronquios, la aurícula izquierda y los grandes vasos, podemos deducir la topografía de la repercusión bronquial (fig. 6). La rama izquierda de la arteria pulmonar pasa por encima del bronquio principal izquierdo y se dirige después hacia atrás, ro deando el bronquio del lóbulo superior izquierdo. La arteria pulmonar derecha tiene relaciones anatómicas con el bronquio del lóbulo medio. Y la aurícula izquierda está situada inmediatamente por debajo de la bifurcación traqueal. Así pues, las zonas afectadas más frecuentemente por la compresión bronquial son las tributarias del bronquio principal izquierdo, bronquio del lóbulo superior izquierdo y bronquio del lóbulo medio15.
Figura 6. Esquema de las relaciones anatómicas de los grandes vasos y el árbol traqueobronquial. TAP: tronco de la arteria pulmonar.
Si la compresión bronquial provoca una obstrucción completa o casi completa, son más frecuentes las atelectasias de tipo crónico o recurrente, las neumonías de repetición y las bronquiectasias secundarias. Si, por el contrario, la obstrucción es parcial, priman las zonas lobulares de hipoventilación o, por un efecto valvular, de enfisema. En cualquier caso, atelectasias y enfisema o zonas de hipoventilación pueden coexistir en el mismo pulmón7.
Anillos vasculares
Constituyen un numeroso grupo de variantes anatómicas, aunque algunas anomalías no llegan a constituir un verdadero anillo, del cayado aórtico, de sus arterias tributarias y de la arteria pulmonar, capaces de producir compresión traqueal y/o esofágica. Se originan a partir de alteraciones en el desarrollo embrionario de los arcos braquiales, que provocan la persistencia de vasos que normalmente regresan, o la regresión de otros que deberían persistir16.
Sólo se citan aquí aquellos que se observan con más frecuencia (figs. 7 a 11), algunos sintomáticos siempre y otros sólo ocasionalmente. Entre los primeros:
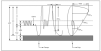
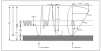
Figura 7. Arco aórtico derecho con conducto izquierdo.
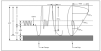
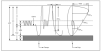
Figura 8. Doble arco aórtico.
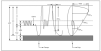
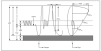
Figura 9. Sling de la arteria pulmonar.
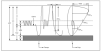
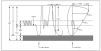
Figura 10. Arteria innominada anómala.
Figura 11. Arteria subclavia derecha aberrante.
1. Arco aórtico derecho con conducto (o ligamento) arterioso patente izquierdo.
2. Doble arco aórtico.
3. Arteria pulmonar izquierda aberrante (o sling de la arteria pulmonar).
Entre los que ocasionan síntomas ocasionalmente se encuentran:
1. Arteria innominada anómala o arteria carótida izquierda.
2. Arteria subclavia derecha aberrante.
El común denominador de todas estas anomalías es la compresión y estrechamiento del complejo traqueoesofágico. La compresión de la vía aérea, intratorácica, cursa con obstrucción del flujo de aire, fundamentalmente espiratorio, provocando atrapamiento aéreo, hiperinsuflación y, en general, estridor espiratorio como síntoma de presentación en la mayoría de los casos. Si la compresión es muy grave, la obstrucción es fija y el estridor tanto espiratorio como inspiratorio. Por otra parte, la obstrucción de la vía aérea ocasiona la retención de secreciones y, en consecuencia, infecciones broncopulmonares recurrentes y fenómenos atelectásicos. No es extraña así la auscultación de sibilancias espiratorias y también inspiratorias y estertores.
La compresión esofágica se manifestará como disfagia, regurgitaciones y vómitos, así como exacerbación de la tos y de la dificultad respiratoria, incluso crisis de sofocación, cianosis o apnea refleja, coincidente con las tomas de alimento (el paso del bolo alimenticio producirá una protrusión sobre la parte membranosa de la tráquea, pues la compresión del anillo vascular sobre el esófago impide la dilatación de éste hacia atrás). Suelen ser niños con retraso pondoestatural y que adoptan una característica posición con la cabeza en hiperextensión, con el fin de mitigar la obstrucción.
Así pues, un lactante con distrés respiratorio crónico o estridor, que se exacerba con la posición o la alimentación y presenta infecciones respiratorias de repetición, debe suponer un alto índice de sospecha para el diagnóstico de anillo vascular17.
El diagnóstico se confirma fundamentalmente mediante las diferentes técnicas de imagen. La radiografía simple de tórax puede mostrar una columna aérea traqueal con estrechamientos y los campos pulmonares zonas de hiperinsuflación generalizadas (p. ej., todo el pulmón derecho, en el caso del sling de la pulmonar) y/o de atelectasia. El esofagograma resulta ser una exploración imprescindible que pondrá de manifiesto diferentes patrones (tabla 3) con los defectos de llenado provocados por la compresión vascular. Es necesaria la realización de angiografía para confirmar el diagnóstico18.
La fibrobroncoscopia demuestra la compresión de la vía aérea y su carácter pulsátil, así como la posibilidad de traqueomalacia secundaria. Por esta razón, es conveniente realizarla previamente o en el momento de la corrección quirúrgica, comprobando la liberación de la compresión y el grado de malacia residual, presente hasta en el 50 % de los casos.
El único tratamiento eficaz de los anillos vasculares, cuando son sintomáticos, es la cirugía. Es necesario advertir que, como consecuencia de la malacia residual, a pesar de su corrección quirúrgica, la sintomatología del anillo (estridor), aunque atenuada, persiste durante semanas e, incluso, meses después19.
*Nicolás Cobos Barroso - Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Universitario Materno-Infantil Vall d'Hebron. Barcelona. Amparo Escribano Montaner - Unidad de Neumología Infantil. Hospital Clínico Universitario. Universidad de Valencia. Gloria García Hernández - Sección de Neumología y Alergia Pediátricas. Hospital 12 de Octubre. Madrid. Eduardo González Pérez-Yarza - Unidad de Neumología Infantil. Hospital Donostia. Servicio Vasco de Salud-Osakidetza. San Sebastián. Santos Liñán Cortés- Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Universitario Materno-Infantil Vall d'Hebron. Barcelona. Martín Navarro Merino - Sección de Neumología Infantil. Hospital Universitario Virgen de la Macarena. Sevilla. Concepción Oliva Hernández - Unidad de Neumología. Departamento de Pediatría. Hospital Ntra. Sra. de la Candelaria. Santa Cruz de Tenerife. Javier Pérez Frías - Sección de Neumología Pediátrica. Hospital Materno-Infantil Carlos Haya. Málaga. Josep Sirvent Gómez - Unidad de Neumología Pediátrica. Hospital Juan Canalejo. A Coruña. José Ramón Villa Asensi - Sección de Neumología Infantil. Hospital Universitario Infantil del Niño Jesús. Madrid.