La punción lumbar (PL) es un procedimiento que se realiza con frecuencia durante el período neonatal. Efectuar correctamente esta técnica puede evitar gran parte de sus complicaciones.
ObjetivoEvaluar el procedimiento de PL en neonatos en los hospitales españoles, estudiando el tipo de material empleado y la sedoanalgesia utilizada.
Material y métodosEstudio transversal basado en una encuesta escrita distribuida por correo electrónico a través de la Red de Hospitales Segurneo-SEN y la Sociedad Española de Neonatología, que recogía datos sobre la técnica de PL en neonatos.
ResultadosSe analizaron 301 encuestas respondidas. La mayoría de profesionales utilizaban aguja tipo trocar con estilete como primera opción (89,7%). No obstante, cuando la PL era fallida o hemática el 32,2% cambiaba el tipo de aguja. Del total de médicos, 143 reflejaron su sensación subjetiva sobre el tipo de aguja: el 41,3% solo empleaban agujas tipo trocar, al 32,2% la técnica les resultaba más fácil empleando agujas de tipo «palomilla», para el 7,7% existía menor probabilidad de PL hemática o fallida usando agujas de tipo «palomilla», el 10,5% elegían aguja dependiendo del tamaño del neonato, y un 8,4% eran indiferentes a utilizar un tipo u otro de aguja. El 99% de los encuestados usaban algún tipo de analgesia. Las medidas más utilizadas fueron anestésicos tópicos (90,3%) y sacarosa (82,2%).
ConclusionesActualmente, el procedimiento de PL en neonatos se realiza de forma mayoritaria utilizando agujas tipo trocar con estilete y con un uso extendido de diferentes medidas analgésicas para llevar a cabo la técnica.
Lumbar puncture (LP) is a frequent procedure during the neonatal period. Correctly performing this technique can avoid many of its complications.
ObjectiveTo evaluate the LP procedure in neonates in Spanish hospitals, studying the type of material and the sedation-analgesia used.
Material and methodsCross-sectional study conducted in Spain gathering data through a survey research distributed by email through the Segurneo-SEN Hospital Network and the Spanish Neonatal Society. Data on the LP technique in neonates were collected.
ResultsA total of 301 participants were analysed. Most professionals used a trocar needle with a stylet as the first option (89.7%); however, when the LP failed or was blood-stained, 32.2% changed the type of needle. A total of 143 doctors gave their subjective feeling about the type of needle: they only use trocar needles with stylet (41.3%), the technique is easier using scalp-vein needles (32.2%), there is less probability of a blood-stained LP, or failed using scalp-vein needles (7.7%), they choose the type of needle depending on the size of the new-born (10.5%), indifference when using one type or another needle (8.4%). Almost all (99%) of the surveyed doctors used some type of analgesia. The most widely used measures were topical anaesthetics (90.3%) and sucrose (82.2%).
ConclusionsCurrently, the LP procedure in the neonatal period is mainly performed with a trocar needle with a stylet and with the widespread use of different analgesic measures.
El análisis del líquido cefalorraquídeo es un procedimiento que se realiza con frecuencia durante el período neonatal, como parte de la evaluación diagnóstica que precisa un recién nacido con sospecha de sepsis o, en otros casos, con fines terapéuticos. La muestra de líquido cefalorraquídeo se obtiene realizando una punción lumbar (PL), procedimiento en el que se accede al espacio subaracnoideo espinal a nivel de la cauda equina utilizando una aguja. La técnica fue descrita por primera vez por Quincke en 18911,2.
La PL es un procedimiento con escasas contraindicaciones: hipertensión intracraneal, diátesis hemorrágica, infección de partes blandas en el punto de punción e inestabilidad cardiopulmonar. No obstante, se trata de un procedimiento invasivo que no está exento de complicaciones, algunas de ellas en relación con una mala técnica. Las más frecuentes son el dolor de espalda a nivel del punto de la punción y la cefalea pospunción. Otras complicaciones menos habituales, pero que también se han descrito en el período neonatal, son: síntomas neurológicos transitorios (disestesias, parálisis nerviosa), procesos infecciosos y hemorrágicos locales, herniación cerebral, fuga de líquido cefalorraquídeo hacia el espacio epidural, desarrollo de tumores raquídeos epidermoides (asociados al uso de agujas sin estilete) o hipoxia en recién nacidos (por obstrucción de la vía aérea al mantener la postura en flexión para realizar el procedimiento). La mayoría de efectos adversos son leves y se resuelven espontáneamente sin ninguna intervención, sin embargo, en ocasiones requieren diagnóstico y tratamiento urgentes1–9.
Durante años los profesionales han venido empleando dos tipos de agujas para realizar PL en el período neonatal: agujas tipo trocar con estilete y agujas de punción venosa sin estilete tipo «palomilla» o «mariposa»10,11. Aunque el uso de las agujas sin estilete para realizar PL está actualmente contraindicado ha sido una práctica sorprendentemente extendida en neonatos, especialmente en los pacientes de pequeño tamaño. Una revisión en 2004 mostró que casi un tercio de los miembros de la Sección de Medicina de Emergencias Pediátricas de la Asociación Americana de Pediatría utilizaban agujas sin estilete para realizar PL12. En España, una revisión realizada en 2012 mostró que la aguja más usada en el período neonatal en diferentes hospitales españoles era la aguja tipo «palomilla»13. Un trabajo actual de 2020 relaciona el empleo de agujas con estilete de menor diámetro (aguja Quincke 22G comparada con 25G) con una menor incidencia de PL traumática en neonatos, sugiriendo la selección de agujas de menor tamaño para este grupo de pacientes14.
Pero además de la variabilidad en el tipo de material empleado para la técnica, también existen diferencias en cuanto a la sedoanalgesia utilizada para realizar la PL. El alivio del dolor es un derecho del ser humano y en los últimos años existe una creciente concienciación de los profesionales sanitarios al respecto. Los avances en neurobiología y medicina clínica han establecido que el feto y el recién nacido pueden experimentar dolor agudo y crónico15. Debemos incorporar en las Unidades de Neonatología protocolos de manejo del dolor que incluyan medidas farmacológicas y no farmacológicas para su alivio16.
En el pasado, existían firmes reticencias al empleo de agentes anestésicos o analgésicos en los recién nacidos que venían justificadas por diversos motivos, bien por el pensamiento de que el neonato no experimentaba dolor por insuficiente mielinización de las vías nerviosas, o porque los anestésicos podían suponer un riesgo de inestabilidad en algunos recién nacidos. No fue hasta 1987 cuando la Academia Americana de Pediatría, la Sección de Anestesia y Cirugía, Anestesia Neonatal y el Comité de Fetos, Recién Nacidos y Medicamentos, promovieron el manejo del dolor en el neonato17. Si analizamos la analgesia neonatal de forma específica en el procedimiento de la PL, debemos tener en cuenta que el empleo de la anestesia tópica, hoy en día tan estandarizado, tenía importantes detractores a finales de los 90. Inicialmente se pensaba que los anestésicos locales podían oscurecer los puntos de referencia anatómicos y dificultar la técnica con mayor riesgo de PL traumática18. Igualmente preocupaba su empleo en neonatos por el potencial riesgo de metahemoglobinemia derivado de la capacidad de los metabolitos de la prilocaína de oxidar la hemoglobina19,20. En pocos años, la evidencia demostró que el uso de anestesia local durante la realización del procedimiento de PL no solo era recomendable sino que se asociaba a una mayor tasa de éxito de la PL18,21–23. No obstante, muchas de las guías clínicas actuales sobre la prevención y el tratamiento del dolor en neonatos durante el procedimiento de la PL únicamente se refieren al empleo de anestésicos tópicos, que anestesian la piel pero no el tejido subcutáneo, y/o la administración de sacarosa, medidas que podrían resultar insuficientes24–26. Algunos autores han defendido la infiltración local de lidocaína para realizar PL en neonatos y lactantes18,27. Otros estudios sobre el procedimiento de PL llevados a cabo en el ámbito de la anestesia y la oncología pediátricas apoyan el uso de analgésicos y anestésicos intravenosos para realizar la técnica28–31.
En base a estos datos, y como parte de un trabajo más amplio realizado en neonatos que requirieron realización de PL, se planteó el presente estudio.
Material y métodosRealizamos un estudio transversal cuyo objetivo era evaluar el procedimiento de PL en el período neonatal, estudiando el material y la analgesia empleados para efectuar la técnica. Para ello, se elaboró un cuestionario anónimo escrito que se distribuyó en el período comprendido desde mayo a julio de 2019 entre médicos especialistas en pediatría y residentes de pediatría que llevaban a cabo su labor asistencial en hospitales españoles. Se difundió mediante correo electrónico a través de la Red de hospitales Segurneo-SEN y la Sociedad Española de Neonatología y la participación fue voluntaria.
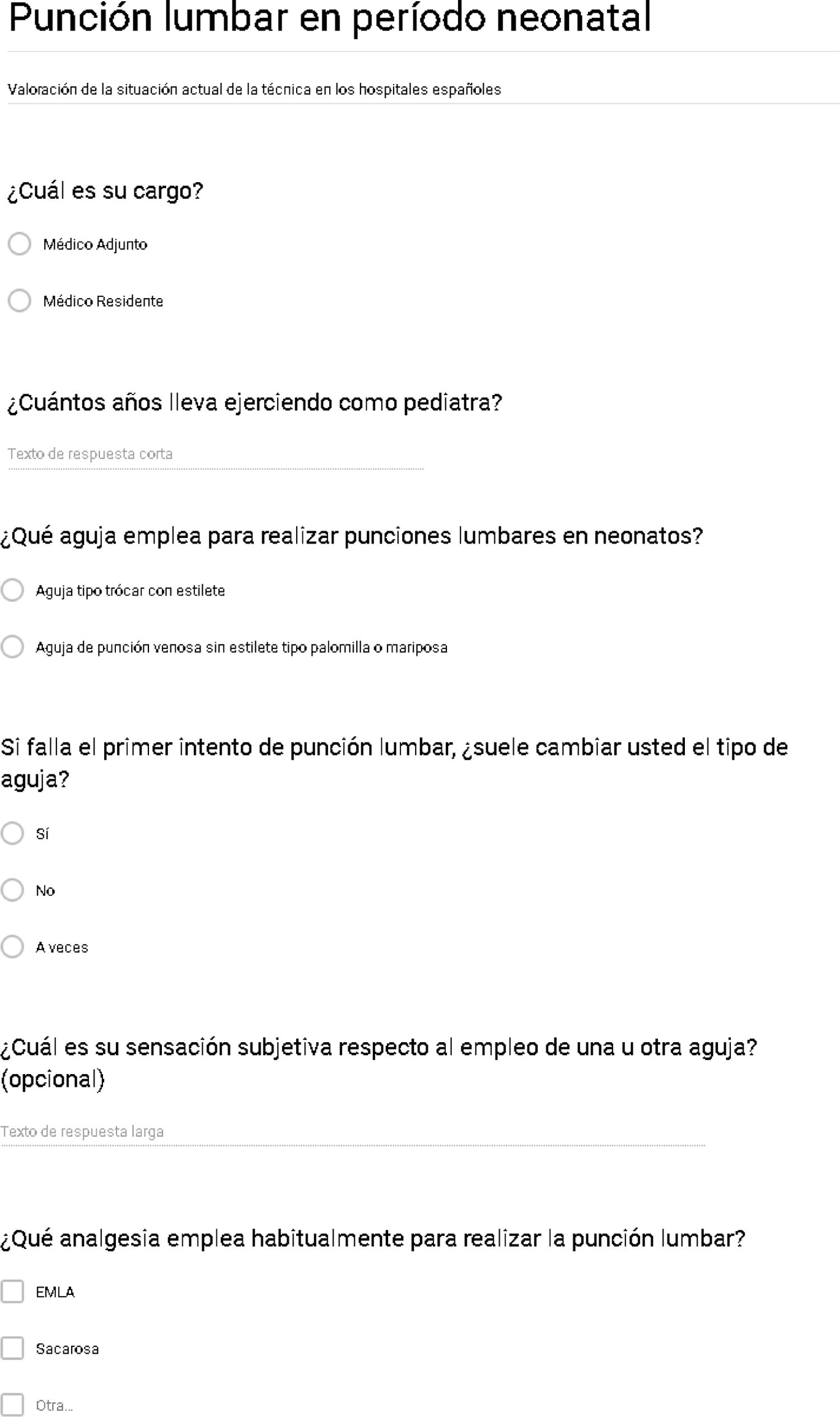
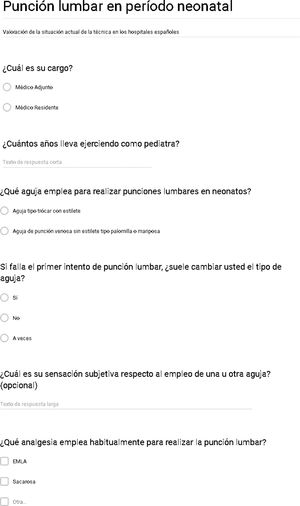
El cuestionario constaba de 6 preguntas (fig. 1). Las 2 primeras preguntas recogían los datos relativos a la experiencia profesional (categoría profesional y años de experiencia). Las 2 preguntas siguientes hacían referencia al tipo de aguja utilizada para realizar punciones lumbares en el período neonatal, cuál utilizaban como primera opción y si se modificaba el tipo de aguja en el caso de que el primer intento fallara. La 5.a pregunta evaluaba la sensación subjetiva del médico respecto al empleo de un tipo u otro de aguja, con un campo abierto para desarrollar la respuesta. La 6.a y última pregunta se refería al uso de analgesia para realizar el procedimiento.
Se realizó el análisis estadístico utilizando el programa SPSS versión 24.0. Las variables cualitativas se presentaron con su distribución de frecuencias y porcentaje, mientras que las variables cuantitativas mediante su media y desviación estándar, cuando seguían una distribución normal, o bien con mediana y rango intercuartílico, en situaciones de no normalidad. Se comparó la técnica en función de los años de experiencia profesional considerando significación estadística una p<0,05. La relación entre las variables continuas y las variables cualitativas se determinó mediante el test de la T de Student para muestras independientes. Previamente se realizó el test de homogeneidad de varianzas de Levene, cuando las variables seguían una distribución normal en los grupos a comparar, o bien el test no paramétrico de la U de Mann-Whitney, en caso de distribución no normal. Para el estudio de la posible relación entre variables cualitativas se utilizó o bien el test de Chi cuadrado o bien el test exacto de Fisher, el más adecuado en cada uno de los casos estudiados.
ResultadosCumplimentaron el cuestionario 301 médicos pertenecientes a diversos hospitales españoles (tabla 1). Del total, 2 de ellos (0,7%) no respondieron a la pregunta de cuál era su cargo, 290 (96,3%) eran pediatras titulados y 9 (3%) residentes de pediatría y sus áreas específicas. No participaron en el estudio médicos de otras especialidades. Los años de experiencia profesional de los médicos encuestados mostraron una distribución no normal, con una mediana de 14 años y un rango intercuartílico de 8 a 20 años.
Resultados globales
| N=301 (100%) | |
|---|---|
| Años de experiencia, mediana (RIQ) | 14 (8-20) |
| Adjunto | 14,5 (9-20) |
| Residente | 3,0 (1,5-3,5) |
| Cargo | n=299 |
| Adjunto | 290 (96,3%) |
| Residente | 9 (3,0%) |
| Aguja empleada | n=301 |
| «Palomilla» | 31 (10,3%) |
| Trocar | 270 (89,7%) |
| Cambio del tipo de aguja | n=301 |
| No | 204 (67,8%) |
| Sí | 43 (14,3%) |
| A veces | 54 (17,9%) |
| Sensación subjetiva del médico | n=143 |
| Solo usan trocar | 59 (41,3%) |
| Mayor facilidad con «palomilla» | 46 (32,2%) |
| Más éxitos con «palomilla» | 11 (7,7%) |
| Depende del tamaño del neonato | 15 (10,5%) |
| Es indiferente el tipo de aguja | 12 (8,4%) |
| Analgesia durante el procedimiento | n=301 |
| No | 3 (1%) |
| Sí | 297 (99%) |
| Sacarosa | n=301 |
| No | 56 (18,6%) |
| Sí | 245 (81,4%) |
| Otras medidas no farmacológicas | n=301 |
| No | 280 (93%) |
| Sí | 21 (7%) |
| Anestesia tópica en crema | n=301 |
| No | 32 (10,6%) |
| Sí | 269 (89,4%) |
| Fármacos sistémicos | n=301 |
| No | 289 (96%) |
| Sí | 12 (4%) |
RIQ: rango intercuartílico.
El tipo de aguja más utilizada para realizar PL en período neonatal fue la aguja tipo trocar con estilete (89,7%). Cuando fallaba el primer intento de PL o resultaba hemática, el 32,2% de los pediatras modificaban el tipo de aguja empleada, el 14,3% lo hacían habitualmente y el 17,9% en algunas ocasiones.
Con respecto al apartado de campo libre en el cuestionario referido a la sensación subjetiva del médico al emplear un tipo u otro de aguja se recogieron 143 respuestas que se pueden agrupar en los siguientes apartados:
- •
59 de los médicos (41,3%) refirieron que únicamente emplean agujas tipo trocar con estilete.
- •
46 de los médicos (32,2%) refirieron que utilizando la aguja de tipo «palomilla» la técnica resultaba más fácil de realizar, alegando que existe un mejor control al manipular este tipo de aguja y que es más sencillo identificar el espacio subaracnoideo al introducir la aguja.
- •
11 de los médicos (7,7%) manifestaron que usando la aguja de tipo «palomilla» existía menor probabilidad de PL hemática o fallida.
- •
15 de los médicos (10,5%) escogieron un tipo u otro de aguja dependiendo del tamaño del neonato, usando la aguja de punción venosa sin estilete tipo «palomilla» en los neonatos de menor peso y en prematuros.
- •
Para 12 de los médicos (8,4%) resultaba indiferente utilizar un tipo u otro de aguja en la práctica.
Con respecto al tipo de analgesia empleada para realizar el procedimiento de la PL en neonatos, el 99% de los encuestados usaban algún tipo de medida analgésica. Las medidas más ampliamente utilizadas fueron:
- •
Anestésicos tópicos en crema (lidocaína con o sin prilocaína): 269 (89,4%).
- •
Sacarosa: 245 (81,4%).
- •
Otras medidas no farmacológicas (succión, medidas de contención, administración de leche materna): 21 (7%).
- •
Fármacos sistémicos intravenosos (fentanilo, remifentanilo, morfina, midazolam, óxido nitroso, paracetamol): 12 (4%).
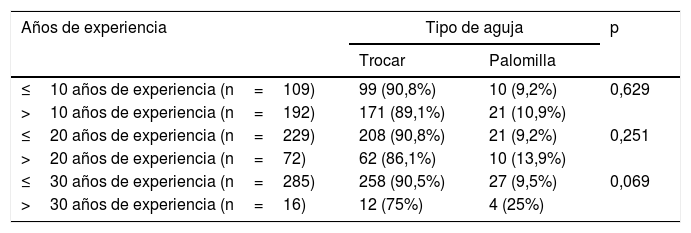
Los médicos que usaban aguja de tipo «palomilla» tenían una media de experiencia de 17,7 años (±10,26), mientras que en los que utilizaban aguja tipo trocar la media fue de 14,8 años (±8,51), aunque la diferencia no fue estadísticamente significativa (p=0,08).
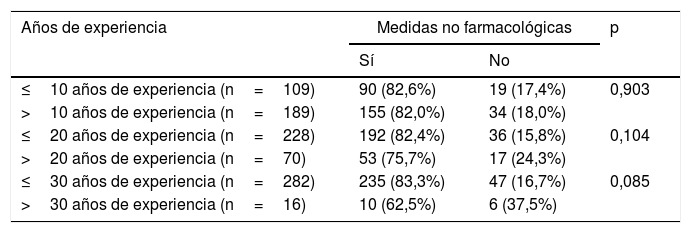
Los médicos que usaban medidas no farmacológicas para el control del dolor durante el procedimiento tenían una media de experiencia de 14,8 años (±8,41), mientras que los que no las usaban tenían una media de 16,3 años (±9,59), no siendo esta diferencia estadísticamente significativa (p=0,28).
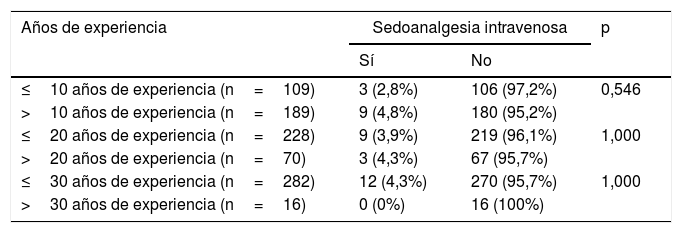
Con respecto al uso de analgésicos intravenosos para el control del dolor durante el procedimiento, los médicos que los utilizaban tenían una media de experiencia de 16,5 años (±6,58), mientras que en los que no los usaban la media fue de 15,8 años (±8,78); la diferencia tampoco fue estadísticamente significativa (p=0,55).
Posteriormente se establecieron 3 puntos de corte (10, 20 y 30 años de experiencia) para distribuir a los médicos en 3 grupos y se compararon el tipo de aguja empleada, las medidas no farmacológicas para el control del dolor y el uso de sedoanalgesia intravenosa (tablas 2-4). Las diferencias no fueron estadísticamente significativas, aunque los médicos con más de 30 años de experiencia tendían a emplear la aguja de tipo «palomilla» con mayor frecuencia (p=0,069) y a utilizar menos las medidas no farmacológicas para control del dolor (p=0,085).
Tipo de aguja empleada para el procedimiento de punción lumbar en período neonatal en función de los años de experiencia
| Años de experiencia | Tipo de aguja | p | |
|---|---|---|---|
| Trocar | Palomilla | ||
| ≤10 años de experiencia (n=109) | 99 (90,8%) | 10 (9,2%) | 0,629 |
| >10 años de experiencia (n=192) | 171 (89,1%) | 21 (10,9%) | |
| ≤20 años de experiencia (n=229) | 208 (90,8%) | 21 (9,2%) | 0,251 |
| >20 años de experiencia (n=72) | 62 (86,1%) | 10 (13,9%) | |
| ≤30 años de experiencia (n=285) | 258 (90,5%) | 27 (9,5%) | 0,069 |
| >30 años de experiencia (n=16) | 12 (75%) | 4 (25%) | |
Medidas no farmacológicas para el control del dolor durante el procedimiento de punción lumbar en período neonatal en función de los años de experiencia
| Años de experiencia | Medidas no farmacológicas | p | |
|---|---|---|---|
| Sí | No | ||
| ≤10 años de experiencia (n=109) | 90 (82,6%) | 19 (17,4%) | 0,903 |
| >10 años de experiencia (n=189) | 155 (82,0%) | 34 (18,0%) | |
| ≤20 años de experiencia (n=228) | 192 (82,4%) | 36 (15,8%) | 0,104 |
| >20 años de experiencia (n=70) | 53 (75,7%) | 17 (24,3%) | |
| ≤30 años de experiencia (n=282) | 235 (83,3%) | 47 (16,7%) | 0,085 |
| >30 años de experiencia (n=16) | 10 (62,5%) | 6 (37,5%) | |
Sedoanalgesia farmacológica intravenosa para el control del dolor durante el procedimiento de punción lumbar en período neonatal en función de los años de experiencia
| Años de experiencia | Sedoanalgesia intravenosa | p | |
|---|---|---|---|
| Sí | No | ||
| ≤10 años de experiencia (n=109) | 3 (2,8%) | 106 (97,2%) | 0,546 |
| >10 años de experiencia (n=189) | 9 (4,8%) | 180 (95,2%) | |
| ≤20 años de experiencia (n=228) | 9 (3,9%) | 219 (96,1%) | 1,000 |
| >20 años de experiencia (n=70) | 3 (4,3%) | 67 (95,7%) | |
| ≤30 años de experiencia (n=282) | 12 (4,3%) | 270 (95,7%) | 1,000 |
| >30 años de experiencia (n=16) | 0 (0%) | 16 (100%) | |
La complejidad de las unidades neonatales y las características de sus pacientes son factores que incrementan la concienciación sobre la seguridad del paciente de los profesionales sanitarios que trabajan en estas áreas. En los últimos años se han logrado numerosos avances en materia de prevención de errores de medicación y control de infecciones nosocomiales32,33. No obstante, se debe dar una importancia similar a los eventos adversos secundarios a las técnicas y los procedimientos que efectuamos en las unidades neonatales y que pueden originar errores potencialmente graves en este grupo de pacientes tan vulnerables34.
La PL es uno de los procedimientos diagnóstico-terapéuticos más realizados en neonatología. En la actualidad, la mayoría de las guías clínicas actuales desaconsejan emplear las agujas de punción venosa para este fin13, no obstante, se han utilizado de forma frecuente en las Unidades de Neonatología hasta hace pocos años12,13. Como se aprecia en nuestro estudio, y comparado con los resultados de la revisión española de 2012, en los últimos años se observa una reducción importante del empleo de estas agujas como primera opción a la hora de realizar PL en neonatos en los hospitales españoles (40% frente al 10,3%)13. Sin embargo, aún preocupa un porcentaje nada despreciable de profesionales que usan agujas tipo «palomilla» como alternativa cuando falla el primer intento de PL (32,2%). Este hecho quizás viene motivado porque algunos profesionales se familiarizaron con el empleo de la aguja de tipo «palomilla» durante su formación, cuando el uso de la aguja con estilete no estaba tan estandarizado. Otros pediatras argumentan una mayor sensación de seguridad en la técnica cuando se realiza con aguja de tipo «palomilla». Según los resultados de nuestro trabajo, los médicos con más años de experiencia tendían a usar la aguja de tipo «palomilla» con mayor frecuencia, probablemente porque tienen más destreza con este tipo de aguja, aunque la diferencia no fue estadísticamente significativa.
En cuanto al manejo del dolor, se ha convertido en una parte crucial de los cuidados neonatales puesto que existe evidencia de que un insuficiente tratamiento del mismo durante las fases críticas de la maduración neurológica desencadena importantes consecuencias fisiológicas y puede causar secuelas sobre el neurodesarrollo del niño35–37. La revisión realizada en 2004 en Estados Unidos mostraba que dos tercios de los médicos de la Sección de Medicina de Emergencias Pediátricas de la Asociación Americana de Pediatría no usaban analgesia de forma rutinaria para realizar PL en neonatos12. Nuestro trabajo demuestra que la práctica totalidad de los pediatras encuestados (99%) utilizan algún tipo de medida analgésica para controlar el dolor durante la PL. Los médicos con más años de experiencia tendían a usar menos frecuentemente medidas no farmacológicas para el control del dolor, si bien esta diferencia no fue estadísticamente significativa. Las cremas anestésicas y la sacarosa fueron las medidas más ampliamente utilizadas, tal y como se describe en la mayoría de las guías clínicas actuales sobre la prevención y el tratamiento del dolor en neonatos24–26. Llama la atención que tan solo un 7% de los médicos encuestados emplean 2 o más medidas no farmacológicas de forma combinada, una estrategia que resulta más eficaz para el control del dolor que el utilizar exclusivamente una medida aislada38. No obstante, estas medidas podrían resultar insuficientes en un procedimiento invasivo, estresante y doloroso como es la PL. En los últimos años, diversos estudios en el ámbito de la anestesia y la oncología pediátricas apoyan el uso de analgésicos y anestésicos intravenosos para realizar la técnica de PL28–31. Algunas guías sugieren la utilización de sedoanalgesia sistémica para realizar este procedimiento en neonatos, especialmente en pacientes con ventilación mecánica16,39. En nuestra encuesta, solo el 4% utilizaba sedoanalgesia farmacológica diferente a la tópica, en su mayoría opiáceos. Uno de los motivos puede ser el miedo a los efectos adversos derivados del uso de estos fármacos durante el período neonatal. Esto nos lleva a pensar, de nuevo, que puede ser insuficiente la sensación de seguridad respecto a la utilización de estos fármacos en las unidades neonatales.
Una de las limitaciones de este estudio es que desconocemos el centro de trabajo y la comunidad a la que pertenecen los profesionales que respondieron a la encuesta, puesto que no se recogió ese dato. A pesar de que las vías de difusión de la encuesta son abiertas a todo nuestro territorio, no es posible saber si la muestra es representativa de la práctica a nivel nacional. Por otra parte, la inmensa mayoría de los profesionales que respondieron a la encuesta (96,3%) eran pediatras titulados, tan solo un 3% eran residentes de pediatría. Esta distribución tan desigual de la muestra es probablemente debida a que las vías de difusión de la encuesta (Red de hospitales Segurneo-SEN y la Sociedad Española de Neonatología) son instituciones a las que clásicamente se afilian pediatras ya titulados.
Otra limitación de nuestro trabajo es que no se preguntó sobre la existencia de protocolos específicos en la unidad para la realización de esta técnica y respecto al uso de sedoanalgesia específica. Hubiera sido interesante analizarlo para ver si el tipo de material o el amplio uso de alguna medida analgésica durante el procedimiento pudieran estar influidos por la implantación de estos protocolos.
Los resultados de nuestro estudio reflejan el conocimiento por parte de los pediatras españoles acerca del correcto procedimiento de la PL en el período neonatal y sugieren una mayor sensibilización de los profesionales sanitarios sobre las posibles complicaciones y el control del dolor producido por esta técnica en los recién nacidos. No obstante, reconocemos como un área de mejora el abandono definitivo en nuestras unidades del uso de las agujas de tipo «palomilla» para este procedimiento y la optimización de las técnicas analgésicas. El uso de protocolos escritos y listas de comprobación específicas para la realización de cada técnica, el manejo de la sedoanalgesia más apropiada y la monitorización del paciente constituyen, junto con la práctica en modelos de simulación, el abordaje más completo para mejorar la seguridad de esta y otras técnicas en neonatología.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todos los profesionales que han colaborado respondiendo y/o difundiendo la encuesta.