La invaginación intestinal es una enfermedad obstructiva potencialmente grave que se produce cuando un segmento del intestino se introduce en el interior de otro segmento intestinal distal vecino. La tríada clásica de vómitos, dolor abdominal y hematoquecia aparece en menos de un 25% de los casos. Existen formas de presentación atípica, con clínica sistémica y/o neurológica predominante. La alteración brusca de la consciencia puede ser el único signo clínico en lactantes.
ObjetivosConocer la frecuencia y la naturaleza de las manifestaciones neurológicas de la invaginación intestinal y describir las características específicas de este subgrupo de pacientes.
Pacientes y métodosRevisión retrospectiva de las historias clínicas de 351 niños diagnosticados de invaginación intestinal entre los años 2000 y 2012. En todos los pacientes analizamos: datos epidemiológicos generales, sintomatología digestiva y neurológica, duración del cuadro clínico y eficacia del tratamiento.
ResultadosEn 15 de los 351 pacientes totales (4,27%) se recogieron distintos síntomas y signos neurológicos, destacando la letargia (66,66%), seguida por los episodios paroxísticos, hipotonía global, debilidad aguda y fluctuación del nivel de consciencia. Un 60% de estos pacientes tenían solo clínica neurológica y un 73,3% de ellos necesitaron cirugía.
ConclusionesSe debe considerar la invaginación intestinal en el diagnóstico diferencial de los lactantes y niños pequeños que acuden al Servicio de Urgencias con cuadros de letargia, hipotonía, debilidad aguda, alteración brusca del nivel de conciencia y/o episodios paroxísticos, aunque no exista ninguno de los signos clásicos de presentación de la enfermedad. Un diagnóstico precoz en estos casos puede evitar el desarrollo de complicaciones vasculares intestinales irreversibles.
Intussusception is a potentially severe obstructive disease that occurs when a more proximal portion of bowel invaginates into a more distal part of the bowel. Patients with intussusception often present with a wide range of non-specific systemic symptoms, with less than one quarter presenting with the classic triad of vomiting, abdominal pain, and bloody stools. An acute change in level of consciousness could be the only clinical symptom of this disorder.
ObjectivesTo ascertain the frequency and nature of the neurological symptoms in children with intussusception, and to describe the characteristics of the patients presenting in this atypical way.
Patients and methodsWe retrospectively reviewed the records of 351 children presenting with intussusception from 2000 to 2012. General epidemiological data, abdominal and neurological signs and symptoms, duration of symptoms and effectiveness of treatment, were analysed in all patients.
ResultsOf the 351 patients studied, 15 (4.27%) had one or more neurological symptoms recorded at presentation, with lethargy being the most frequent (66.66%), followed by hypotonia, generalized weakness, paroxysmal events, and fluctuating consciousness. Sixty per cent of these fifteen patients showed isolated neurological symptomatology, and eleven of them (73.3%) needed a laparotomy to reduce the intussusception.
ConclusionsIntussusception should be considered in the differential diagnosis in infants and young children presenting as a pediatric emergency with lethargy, hypotonia, generalized weakness, paroxysmal events and/or sudden changes in consciousness, even in the absence of the classical symptoms of intussusception. An early recognition of intussusception may improve the global prognosis and avoid ischaemic intestinal sequelae.
La invaginación intestinal o intususcepción es una enfermedad obstructiva potencialmente grave, que se produce cuando un segmento del intestino se introduce en el interior de otro segmento intestinal distal vecino. La combinación clásica de vómitos, dolor abdominal, hematoquecia y masa abdominal palpable es infrecuente en el niño, sobre todo entre los lactantes más pequeños1–4.
Existen formas de presentación atípica, con clínica sistémica y/o neurológica en un primer plano semiológico. Se han descrito diversos síntomas y signos neurológicos en los niños con invaginación, destacando la alteración de consciencia, que puede presentarse en ausencia de otra clínica, lo cual puede dificultar y demorar el correcto diagnóstico4.
El objetivo de este trabajo es conocer la frecuencia de las manifestaciones neurológicas como forma de presentación de invaginación intestinal, las características de las mismas y la evolución natural de este grupo específico de pacientes.
Pacientes y métodosSe realizó una revisión retrospectiva de las historias clínicas de los 351 pacientes pediátricos diagnosticados consecutivamente de invaginación intestinal entre enero de 2000 y enero del 2012.
En todos los pacientes se analizaron: edad, sexo, motivo de consulta en el Servicio de Urgencias, manifestaciones neurológicas, clínica digestiva, signos de afectación sistémica, necesidad de ingreso en la Unidad de cuidados Intensivos Pediátricos (UCIP), pruebas complementarias realizadas, diagnósticos iniciales, duración del cuadro clínico antes del diagnóstico y tratamientos médicos o quirúrgicos practicados.
En todos los casos, se realizaron: radiografía simple de abdomen (en bipedestación y en decúbito supino) y ecografía abdominal. Además, en 10 casos se realizó electroencefalograma (EEG), en 9 punción lumbar, en 8 ecografía cerebral, en 7 estudios serológicos y de reacción en cadena de la polimerasa para agentes neurotropos (herpesvirus, enterovirus y adenovirus), en 6 tomografía computarizada craneal, en 3 estudios de metabolismo intermediario (aminoácidos, ácidos orgánicos, metabolismo del piruvato y acilcarnitinas) y en 3 determinación de tóxicos depresores del sistema nervioso central (SNC) en orina.
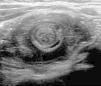
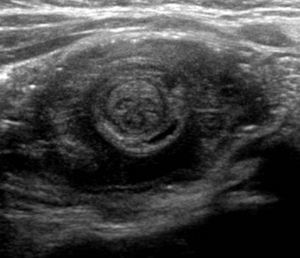
El diagnóstico de invaginación intestinal se realizó en todos los casos por la evidencia de signos característicos en el estudio de ecografía abdominal (fig. 1).
La alteración del nivel de consciencia se puso de manifiesto de forma objetiva mediante el empleo de la escala de coma para lactantes de Raimondi modificada (véase la tabla 1).
Escala de Raimondi modificada (para el coma en lactantes)
| Parámetros | Respuesta observada | Puntuación |
| Respuesta ocular (O) | Mejor respuesta ocular | 4 puntos |
| Persigue con la mirada | 4 puntos | |
| Músculos extraoculares intactos | 3 puntos | |
| Pupilas reactivas | ||
| Músculos extraoculares afectados | 2 puntos | |
| Pupilas fijas | ||
| Parálisis músculos extraoculares | 1 punto | |
| Pupilas fijas | ||
| Respuesta verbal (V) | Mejor respuesta verbal | 3 puntos |
| Llora | 3 puntos | |
| Respiración espontánea | 2 puntos | |
| Apnea | 1 punto | |
| Respuesta motora (M) | Mejor respuesta motora | 4 puntos |
| Flexiona y extiende | 4 puntos | |
| Alejamiento del dolor | 3 puntos | |
| Hipertonía fija | 2 puntos | |
| Flaccidez fija | 1 punto | |
| Respuesta total de la escala | Mejor respuesta total | 11 puntos |
Se seleccionó a aquellos pacientes que consultaron en el Servicio de Urgencias por presentar síntomas y signos neurológicos en un primer plano y se compararon con aquellos casos de invaginación intestinal sin semiología neurológica evidente.
ResultadosDatos epidemiológicos y clínicos de la muestra global: en la tabla 2, se comparan los resultados epidemiológicos de los 351 pacientes totales con invaginación intestinal, desglosando los datos del grupo con manifestaciones neurológicas predominantes respecto a aquellos casos sin clínica neurológica.
Resultados epidemiológicos del grupo de 351 pacientes con invaginación intestinal
| Totales | Sin clínica neurológica predominante | Con clínica neurológica predominante | Significación estadística (p) | |
| Número de pacientes | 351 | 336/351 (95,73%) | 15/351 (4,27%) | |
| Edades | 1-36 meses (mediana: 8,5) | 1-22 meses (mediana: 7,6 meses) | 4-36 meses (mediana: 11,5 meses) | |
| Sexo | Varones: 210/351 (59,8%) | Varones: 205/336 (61%) | Varones: 5/15 (33,3%) | 0,032 |
| Mujeres: 141/351 (40,1%) | Mujeres: 131/336 (39%) | Mujeres: 10/15 (66,6%) | ||
| Clínica digestiva | 281/351 (80%) | 275/336 (81,8%) | 6/15 (40%) | 0,000 |
| Hematoquecia | 172/351 (49%) | 167/336 (49,7%) | 5/15 (33,3%) | 0,215 |
| Necesidad de ingreso en UCI | 33/351 (9,4%) | 25/336 (7,4%) | 8/15 (53,3%) | 0,000 |
| Diagnóstico tardío (> 24 h evolución) | 57/351 (16,2%) | 47/336 (13,9%) | 10/15 (66,6%) | 0,000 |
| Necesidad de cirugía | 59/351 (16,8%) | 48/336 (14,3%) | 11/15 (73,3%) | 0,000 |
| Secuelas digestivas | 15/351 (4,3%) | 12/336 (3,6%) | 3/15 (20%) | 0,021 |
UCI: Unidad de Cuidados Intensivos.
Datos epidemiológicos y clínicos de la muestra de niños con invaginación intestinal con clínica neurológica predominante:
- –
Frecuencia de manifestaciones neurológicas: en 15 de los 351 pacientes totales (4,27%), se recogieron distintos síntomas y signos neurológicos.
- –
Tipo de manifestaciones neurológicas: letargia (10/15 casos: 66,6%), episodios paroxísticos tipo espasmos (5/15: 33,3%), hipotonía con debilidad global llamativa (8/15: 53,3%), fluctuación del nivel de consciencia (7/15: 46,6%), ataxia aguda (2/15: 13,3%) y midriasis pupilar bilateral (2/15: 13,3%).
- –
Motivo de consulta en el Servicio de Urgencias: alteración del nivel de consciencia (12/15: 80%), episodios paroxísticos (2/15: 13,3%) y ataxia aguda (1/15: 6,6%).
- –
Edades: entre 4-36 meses (mediana: 11,5 meses).
- –
Sexo: varones: 5/15 (33,3%); mujeres: 10/15 (66,6%).
- –
Tiempo de evolución del proceso: el diagnóstico de invaginación intestinal se realizó en todos los casos en este grupo con más de 12 h de evolución del cuadro clínico, destacando 10/15 casos (66,6%) con diagnóstico tras más de 24 h del comienzo de los síntomas y 4/15 casos (26,6%) tras más de 48 h. Este dato contrasta con el tiempo de evolución al diagnóstico en el grupo de pacientes con formas de presentación más típicas, en que el 86,1% de los casos fueron diagnosticados en las primeras 24 h. La diferencia en el tiempo necesario para llegar al diagnóstico de invaginación intestinal en los 2 grupos ha demostrado ser estadísticamente significativa con una p<0,05 (p=0,000).
- –
Clínica digestiva: en 6/15 casos (40%) existía clínica de vómitos, dolor abdominal y/o diarrea: los otros 9 pacientes (60%) presentaron exclusivamente clínica neurológica.
- –
Hematoquecia: en 5/15 pacientes (33,3%) existió hemorragia digestiva de presentación diferida, con sangre roja en heces, tras más de 24 h de evolución del cuadro clínico.
- –
Afectación neurológica grave: hasta 8/15 pacientes (53,3%) necesitaron ingreso inicial en la UCIP por alteración grave del nivel de consciencia (puntuación total en la escala de Raimondi menor o igual a 7).
- –
Diagnósticos iniciales: al ingreso, los pacientes con síntomas neurológicos fueron diagnosticados de síndrome encefalítico (6/15 casos: 40%), espasmos epilépticos (3/15: 20%), sospecha de enfermedad metabólica (2/15: 13,3%), síncope vasovagal (2/15: 13,3%) e intoxicación medicamentosa (2/15: 13,3%).
- –
Necesidad de cirugía: en 11/15 casos (73,3%), la invaginación intestinal requirió tratamiento quirúrgico tras fracaso del intento de reducción de la obstrucción mediante enema de suero salino fisiológico. En el grupo de pacientes con clínica típica, solo el 14,3% requirió intervención quirúrgica. La diferencia entre ambos grupos es estadísticamente significativa, con una p<0,05 (p=0,000).
- –
Secuelas digestivas crónicas: 3/15 (20%) presentaron malabsorción intestinal como secuela evolutiva.
- –
Otros tratamientos empleados: en 7/15 casos (46,6%), se inició tratamiento con aciclovir por vía intravenosa por sospecha de encefalitis.
- –
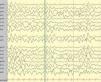
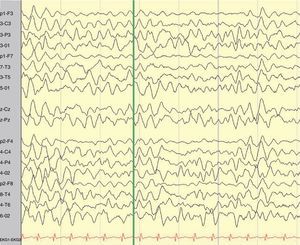
Resultados de pruebas complementarias neurológicas: no se objetivaron alteraciones en las pruebas de neuroimagen, estudios metabólicos, cribado de infección primaria del SNC, ni en los estudios toxicológicos. En 3 de los 10 pacientes (30%) en los que se realizó EEG se puso de manifiesto una lentificación global del trazado de base (fig. 2).
La clásica asociación clínica de dolor abdominal intermitente, vómitos, sangre roja en heces y evidencia de masa abdominal palpable ocurre de forma infrecuente, refiriéndose tan solo en un 7,5-40% del total de los niños con invaginación intestinal1. Por otra parte, más de un 20% de los niños afectados no muestran dolor abdominal en ningún momento de su evolución clínica, complicando aún más el diagnóstico de este cuadro1,2. De este modo, en más de un 60% de los casos de invaginación intestinal en la edad pediátrica, sobre todo en lactantes menores de 6 meses o en niños mayores de 18 meses, el diagnóstico puede demorarse por la presencia de una sintomatología atípica sistémica (simulando sepsis o shock hipovolémico) y/o neurológica (coma, síndrome encefalítico y/o episodios paroxísticos)1,3.
Existen pocas publicaciones que analicen las características epidemiológicas, clínicas y evolutivas de aquellos pacientes con invaginación intestinal en los que predomina la clínica de disfunción neurológica4–13 y la gran mayoría de estas son artículos que refieren tan solo 1-2 casos cada uno5–13.
Se desconoce así cuál es la frecuencia real de la semiología neurológica entre los niños con invaginación intestinal. En la revisión realizada por Kleizen et al.4 en el año 2009 se describen diversos síntomas de disfunción neurológica en el 17% de los 58 casos estudiados. La alteración neurológica puede encontrarse combinada con síntomas digestivos o bien de forma aislada, dominando totalmente el cuadro clínico, como se refería en el 1,7% de los casos de la serie de Kleizen et al4. En nuestra serie, estudiamos un grupo muy amplio de pacientes con invaginación intestinal (n=351) con respecto a las otras publicaciones4 y hallamos una cifra de manifestaciones neurológicas de 15/351 casos (4,27%), claramente inferior a la cifra anteriormente reseñada, probablemente debido al hecho de considerar una población mucho mayor de casos. Por otra parte, la cifra de 9/351 casos (2,5%) de niños con clínica neurológica aislada es un porcentaje ligeramente superior al de la serie de Kleizen et al4. Así, en nuestra población, el 60% de los niños con semiología neurológica no presentaba ningún signo digestivo o sistémico que pudiera orientarnos a sospechar una posible invaginación intestinal.
La alteración de la consciencia, con grados variables desde la somnolencia al coma, es el síntoma neurológico más comúnmente referido en la literatura, con cifras que oscilan entre el 19 y el 34% del total de las invaginaciones (mediana: 27%), según las distintas series3,4,14. Por otra parte, también se han descrito otras manifestaciones neurológicas variadas, incluyendo4–16: hipotonía global, debilidad aguda, apatía, agitación psicomotriz, fluctuación del nivel de consciencia, episodios paroxísticos, ataxia aguda, cefalea aguda y alteraciones autonómicas, como midriasis o miosis bilateral. En nuestra serie, el signo neurológico más frecuente fue también la alteración del nivel de consciencia (hasta un 66,6% de los casos con manifestaciones neurológicas y un 2,8% del total de los casos de invaginación intestinal). De forma similar a lo publicado anteriormente por otros autores, los otros signos neurológicos más frecuentemente referidos fueron la hipotonía global, la debilidad flácida generalizada y los episodios paroxísticos. Con respecto a estos últimos, se trataba de 5 lactantes de 3-6 meses de edad que presentaban episodios referidos como espasmos en flexión, agrupados en salvas en 2 de ellos, con estudios de EEG rigurosamente normales. Por otra parte, hemos de reseñar en este estudio la presencia de signos escasamente comunicados, como son las alteraciones pupilares o la ataxia aguda, que pueden dificultar aún más el diagnóstico diferencial y orientar erróneamente nuestras pesquisas con el fin de excluir una intoxicación, una metabolopatía o una enfermedad estructural del SNC.
Aunque las publicaciones iniciales sobre el tema referían las manifestaciones neurológicas como una complicación evolutiva y tardía de la invaginación intestinal, probablemente relacionada con la afectación sistémica ligada al abdomen agudo y al shock hipovolémico5,9, los estudios más recientes demuestran que la alteración de consciencia no se relaciona con el tiempo de evolución de la enfermedad intestinal15,16. En nuestra serie, las manifestaciones neurológicas fueron un signo de afectación precoz que se presentó al comienzo del cuadro clínico y motivó la consulta inicial en el Servicio de Urgencias. De hecho, destaca que estos niños fueron traídos a Urgencias por sus padres refiriendo un motivo de consulta neurológico, como son la alteración del nivel de consciencia y reactividad (80%), los episodios paroxísticos con sospecha de crisis epilépticas (13,3%) o la marcha inestable (6,6%).
La semiología neurológica puede coincidir con la clínica digestiva característica (vómitos, dolor abdominal intermitente, masa abdominal palpable y/o sangre roja en heces), o bien puede preceder a esta, o incluso puede reemplazarla totalmente, pasando a ser el único tipo de cuadro clínico (formas neurológicas aisladas)4,5,10,15. Así, cuando las manifestaciones neurológicas son el signo predominante o único de disfunción, el clínico se ve obligado a realizar un extenso diagnóstico diferencial10,15,16 con el fin de excluir otras causas de encefalopatía aguda de tipo infeccioso, estructural, vascular, hidroelectrolítico, tóxico, endocrinológico, autoinmune, metabólico o epiléptico. En nuestra serie, las pruebas complementarias solicitadas y los diagnósticos iniciales de los pacientes reflejan claramente este enfoque, destacando que un 40% de los pacientes con clínica neurológica se diagnosticó como síndrome encefalítico, un 20% como espasmos epilépticos, un 13,3% como sospecha de enfermedad metabólica, un 13,3% como intoxicación medicamentosa y otro 13,3% como síncope vasovagal. Esta orientación sesgada hacia una potencial encefalopatía aguda fue especialmente importante en el grupo de 8 pacientes (53,3%) que necesitaron ingreso inicial en la UCIP por alteración grave del nivel de consciencia (puntuación total en la escala de Raimondi menor o igual a 7). Se debe destacar que estos pacientes críticos desarrollaron la referida encefalopatía aguda sin presentar ningún desequilibrio hidroelectrolítico ni gasométrico, ni tampoco presentaban alteración hemodinámica ni signos de shock hipovolémico o séptico que pudieran explicar el cuadro neurológico.
Por otra parte, la presentación predominante o exclusiva en forma de clínica neurológica puede hacer que se demore el correcto diagnóstico y tratamiento de la invaginación intestinal, con las posibles secuelas digestivas y sistémicas derivadas de este retraso4,6,10,15. Así, en la serie de Kleizen et al.4 la gran mayoría de los pacientes con clínica neurológica se diagnosticó de invaginación intestinal tras más de 48 h de evolución clínica, con necesidad de cirugía en hasta el 67% de estos niños. En nuestro grupo de pacientes también hubo retraso de diagnóstico dado que el diagnóstico de invaginación intestinal se realizó en un 66,6% tras más de 24 h de evolución y en un 26,6% tras más de 48 h, diferencia estadísticamente significativa (p=0,000) en la comparación con el grupo sin clínica neurológica. Además, la presentación con clínica neurológica supuso un factor de riesgo para la necesidad de cirugía, ya que un 73,3% de los pacientes de este grupo precisaron cirugía frente al 14,3% en el grupo sin clínica neurológica, diferencia de nuevo estadísticamente significativa (p=0,000).
Existen hipótesis variadas sobre cuál puede ser la causa de la encefalopatía aguda en la invaginación intestinal y así se han descrito múltiples teorías etiopatogénicas5,6,9,10,15, incluyendo: la absorción de metabolitos tóxicos exógenos o endógenos a través de una barrera mucosa intestinal dañada por la isquemia, la liberación de neuropéptidos o citocinas al torrente sanguíneo, la deshidratación y el desequilibrio hidroelectrolítico y un posible origen neurógeno reflejo a distancia («distrofia refleja intestinal»), aunque ninguna de estas teorías ha sido probada en su totalidad. Tenenbein y Wiseman10 publicaron en 1987 el caso de un lactante con invaginación intestinal con letargia, hipotonía global, debilidad generalizada y miosis pupilar bilateral, aunque sin dolor abdominal evidente. En este paciente, los síntomas de encefalopatía revirtieron tras la administración de naloxona por vía intravenosa, por lo cual dedujeron que la clínica neurológica de este caso parecía estar mediada por secreción de opioides endógenos. Aunque otros autores4 han insistido en la presencia de signos de disfunción neurológica vegetativa, como las referidas alteraciones pupilares, la ausencia de la normal percepción del dolor visceral y las fluctuaciones de la presión arterial, no se ha conseguido replicar de forma fidedigna la disfunción del sistema de opioides endógenos en los niños con invaginación intestinal17.
También se han descrito formas de encefalopatía aguda en lactantes y niños pequeños afectados de otras causas de abdomen agudo distintas de la invaginación intestinal, incluyendo15,16 apendicitis aguda, malrotación, vólvulos y hernias estranguladas. Todos estos casos presentaban clínica neurológica relacionada con la fase de isquemia aguda del intestino delgado y normalizaron la disfunción neurológica al restaurarse el normal flujo vascular intestinal. Es por este motivo que en la actualidad4 haya tomado de nuevo fuerza la teoría de la encefalopatía aguda mediada por la isquemia intestinal, con la potencial liberación al torrente sanguíneo de citocinas, hormonas vasoactivas, neuropéptidos y opioides endógenos que tendrían un efecto depresor directo del SNC de forma independiente a la presencia de shock séptico o hipovolémico.
Como conclusión práctica al respecto, queremos resaltar la importancia de considerar la invaginación intestinal en el diagnóstico diferencial de los lactantes y niños pequeños que acuden al Servicio de Urgencias con cuadros de letargia, hipotonía, debilidad generalizada, fluctuación del nivel de consciencia y/o episodios paroxísticos, aunque no exista ninguno de los signos clásicos de presentación de la enfermedad intestinal. Un diagnóstico precoz en estos casos evitaría la realización de pruebas complementarias innecesarias, a la vez que mejoraría el pronóstico al limitar el desarrollo de complicaciones vasculares intestinales irreversibles y de las posibles complicaciones sistémicas derivadas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.