El clínico usa con frecuencia la cuenta total de leucocitos en sangre, la velocidad de sedimentación globular (VSG) y la proteína C reactiva (PCR) para tratar de detectar infecciones bacterianas serias (IBS) en lactantes con fiebre sin foco aparente. El objetivo es evaluar los valores diagnósticos de estas pruebas en lactantes con fiebre.
Pacientes y métodosAnálisis de pacientes de 0 a 90 días de edad, previamente sanos, evaluados por fiebre sin foco. El desenlace de interés fue la presencia o ausencia de una IBS (uroinfección, bacteriemia, neuroinfección, neumonía, enteritis) y su relación con la cuenta de leucocitos, VSG y PCR.
ResultadosCumplieron criterios de inclusión 103 pacientes. De éstos, 22 (21,3%) presentaron una IBS, siendo la uroinfección la más común. Los neutrófilos totales y los leucocitos resultaron en valores del área bajo la curva de las características operador receptor (abc-ROC) de 0,6 (intervalo de confianza del 95 % [IC 95 %] : 0,46-0,73) y 0,55 (IC 95 %: 0,44-0,68), respectivamente. La sensibilidad y especificidad de la cuenta de neutrófilos ≥10.000/μl fue del 9% (IC 95%: 1-21) y del 92,5 % (IC 95 %: 86-98), respectivamente, mientras que la cuenta total de leucocitos ≥15.000/μl presentó un 13,6% (IC 95 %: 1-28) y un 85 % (IC 95 %: 77-93), respectivamente. La PCR presentó el abc-ROC de 0,71 (IC 95 %: 0,55-0,86) con punto de corte a 2 mg/dl (sensibilidad del 53 % [IC 95 %: 29-76] y especificidad del 85% [IC 95 %: 75-94]), mientras que la VSG ≥20 mm/h concluyó con abc-ROC de 0,53 (IC 95%: 0,37-0,7), sensibilidad del 38 % (IC 95 %: 16-62) y especificidad del 75 % (IC 95 %: 65-85).
ConclusionesNinguno de estos parámetros, comúnmente usados por los clínicos, alcanza valores diagnósticos aceptables para detectar IBS en niños de 0 a 90 días de edad con fiebre.
Total white blood cell count (WBC), erythrosedimentation rate (ESR) and C-reactive protein (CRP) are frequently used by primary care physicians attending infants < 90 days old with fever without localizing signs to distinguish those with a serious bacterial infection (SBI). The main objective of this study was to obtain the diagnostic values of these parameters in infants with fever.
Patients and methodsWe analyzed previously healthy infants aged 0 to 90 days old and fever with no source of infection admitted to the emergency room and/or hospitalized. The main outcome measure was the presence or absence of a SBI (urinary tract infection, bacteremia, meningitis, pneumonia, enteritis) and diagnostic values of WBC, ESR and CRP.
ResultsA total of 103 infants met the inclusion criteria. Of these, 22 infants (21.3%) had a SBI, the most common being urinary tract infection. Absolute neutrophil count (ANC) and WBC had an area under the ROC curve (AUC) of 0.6 (95% CI: 0.46-0.73) and 0.55 (95 % CI: 0.44-0.68) respectively. An ANC ≥10,000/μl had a sensitivity and specificity of 9% (95 % CI: 1-21) and 92.5 % (95 % CI: 86-98) respectively. A WBC ≥15,000/μl had a sensitivity and specificity of 13.6 % (95 % CI: 1-28) and 85 % (95 % CI: 77-93) respectively. CRP showed an AUC of 0.71 (95 % CI: 0.55-0.86) and a best cut-off point of 2 mg/dL (sensitivity 53 % [95 % CI: 29-76] and specificity of 85 % [95 % CI: 75-94]). ESR ≥20 mm/hour had an AUC, sensitivity and specificity of 0.53 (95 % CI: 0.37-0.7), 38 % (95 % CI: 16-62) and 75% (95 % CI: 65-85) respectively.
ConclusionsNone of these parameters alone, commonly used by physicians, is a reliable diagnostic tool to rule out SBI in infants < 90 days old with fever without source of infection.
Determinar la causa de fiebre en pacientes de 0 a 90 días de edad es de los problemas diagnósticos más frecuentes a los que se enfrenta el pediatra de atención primaria y de urgencias1.
La fiebre en el lactante menor de 3 meses de edad representa una entidad clínica a la que hay que enfrentarse de manera distinta. Variados aspectos fisiopatológicos, etiológicos y epidemiológicos difieren del resto de la población2; los principales radican en el sistema inmunitario aún no desarrollado en su totalidad, con una capacidad disminuida de opsonización, y una pobre respuesta de los macrófagos para combatir a las bacterias encapsuladas3.
Frente a un caso de fiebre sin foco obvio en un lactante menor de 3 meses, el clínico debe hacer frente a una serie de decisiones importantes que debe tomar. La primera de ellas es determinar si la causa es una infección bacteriana seria (IBS) o bien un agente viral menos peligroso y que requiere un menor abordaje diagnóstico y terapéutico. Las IBS comprenden un grupo de entidades clínicas que pueden poner en riesgo al paciente4. Dentro de las mismas se halla la infección de vías urinarias, meningitis, bacteriemia oculta, neumonía, enteritis bacteriana, artritis séptica, osteomielitis y las infecciones de tejidos blandos.
Otra decisión importante que debe considerarse es la necesidad de exámenes de laboratorio, muchas veces incómodos y costosos, y que tienen el riesgo de que pueda pasarse por alto una infección, con las serias consecuencias que ello conlleva. Tales exámenes incluyen la punción lumbar para descartar meningitis, el hemocultivo para investigar la bacteriemia y el sondeo vesical para la detección de infecciones urinarias. La administración de antibióticos profilácticos es otra dicotomía encontrada dentro del proceso de toma de decisiones, así como la pregunta frecuente de si el caso debe tratarse en el área hospitalaria o de forma ambulatoria. Todos estos factores hacen necesario correlacionar la experiencia clínica con los estudios de laboratorio que se obtienen de forma inmediata.
Se ha intentado determinar mediante criterios clínicos y de laboratorio qué niños están en riesgo elevado de presentar IBS, para lo cual se han descrito distintas reglas de decisión clínica, como los criterios de Rochester5,6, Boston7 y los criterios de Filadelfia2,4, todos ellos con buena sensibilidad y una moderada especificidad para la detección de IBS. A pesar de estos criterios, los clínicos utilizan con mucha frecuencia la cuenta total de leucocitos, la velocidad de sedimentación globular (VSG) y la proteína C reactiva (PCR) como soporte o filtro para guiar una conducta diagnóstica y terapéutica8.
Viendo el uso frecuente de estos parámetros de laboratorio, se propuso realizar un estudio de la certeza diagnóstica de la cuenta de leucocitos, la PCR y la VSG para detectar IBS en lactantes de 0 a 90 días de edad con fiebre sin una fuente obvia de infección.
MATERIAL Y MÉTODOSEl presente estudio se llevó a cabo en el Departamento de Pediatría del Hospital San José-Tec de Monterrey. Se hizo un análisis retrospectivo de todos aquellos pacientes de 0 a 90 días de vida que eran admitidos en el área de hospitalización y urgencias por presentar fiebre sin foco aparente, definidos como pacientes con temperatura mayor de 38°C medida con termómetro rectal o axilar de mercurio ya fuera por una enfermera del área de hospitalización o urgencias o por los padres o cuidadores en el hogar, y que no presentaban datos de infección en la exploración física y el interrogatorio inicial.
Se excluyeron aquellos pacientes con datos de síndrome de shock séptico (pobre llenado capilar/perfusión, hipotensión, alteración del estado mental, etc.) o que el clínico considerara suficientemente grave como para pasar a la unidad de terapia intensiva. También se excluyeron aquéllos con diagnóstico y/o antecedentes de prematuridad (los nacidos antes de las 37 semanas de gestación), malformaciones mayores, trastornos metabólicos hereditarios, enfermedad crónica diagnosticada (p. ej., fibrosis quística, inmunodeficiencias, etc.), hospitalización 48h antes de su admisión o que hayan presentado la fiebre después de su ingreso en el hospital. También se excluyó a aquellos pacientes a los que se les había administrado antibiótico previamente a su llegada al hospital, o en los que fue imposible obtener la información a partir del expediente clínico y, por ende, no se pudo hacer un diagnóstico final certero de infección bacteriana.
En una hoja de recogida de datos se recopiló la información sobre los resultados de los valores de la biometría hemática (hemoglobina, hematocrito, leucocitos totales, neutrófilos totales y plaquetas), PCR y VSG globular. En la hoja se vaciaron y analizaron otros parámetros, tales como el examen general de orina (leucocitos, eritrocitos, nitritos, tinción de Gram), urocultivo, hemocultivo, examen del líquido cefalorraquídeo (recuento de leucocitos y eritrocitos, glucosa, proteínas, tinción de Gram, pruebas antigénicas de aglutinación y cultivo bacteriano), examen coprológico (citología, cultivo bacteriano e investigación de parásitos) y radiografía de tórax. La PCR se mide en nuestro hospital mediante el método de turbidimetría; para la VSG se usó el método sistematizado de Wintrobe, y para la cuenta de leucocitos se usó un contador automatizado Coulter® (Beckman Coulter, Inc., Estados Unidos) y la cuenta diferencial fue realizada bajo el microscopio por los técnicos del laboratorio.
Las definiciones empleadas para la clasificación de los pacientes con infección bacteriana seria y la definición de una infección viral se encuentran en la tabla 1.
Definiciones utilizadas para los pacientes en el estudio
| Infección bacteriana seria | Infección bacteriana que involucra órganos o sistemas que ponen en riesgo la vida: infección urinaria, meningitis, bacteriemia/septicemia, neumonía, enteritis, artritis/osteomielitis y las infecciones de tejidos blandos |
| Bacteriemia oculta/septicemia | Presencia de bacterias patógenas en sangre en un paciente con fiebre sin datos de focalización. Se incluyen patógenos conocidos como contaminantes (p. ej., Staphylococcus epidermis) |
| Infección de vías urinarias | Cultivo positivo para una bacteria patógena de vías urinarias con una cantidad confiable de ufc/ml, a saber:Aspiración suprapúbica: crecimiento de cualquier número de ufcCateterismo vesical: a partir de 10.000 ufc/mlBolsa recolectora: a partir de 100.000 ufc/ml |
| Meningitis | Cultivo de LCR positivo para bacteria patógena. Aumento de la celularidad en LCR con cultivo negativo, pero con hemocultivo positivo. Aumento de la celularidad en el LCR con cultivo negativo pero con tinción positiva o pruebas antigénicas de aglutinación positivas. Se excluyen patógenos conocidos como contaminantes (p. ej., S. epidermidis) |
| Gastroenteritis | Manifestaciones clínicas de diarrea y coprocultivo positivo para bacterias patógenas |
| Infección viral | Aquellos pacientes con diagnóstico clínico viral y con una adecuada evolución clínica concordante con el mismo diagnóstico, reportando cultivos negativos para bacterias patógenas. Incluye la meningitis aséptica (cultivo de LCR y aglutinaciones negativas, aunque tenga aumento de celularidad y con hemocultivo negativo) |
LCR: líquido cefalorraquídeo; ufc: unidades formadoras de colonias.
Basándose en estas definiciones, se crearon dos grupos de pacientes de acuerdo con el desenlace de interés: aquéllos con una ISB y aquéllos sin ésta, es decir, con una infección catalogada como viral. En los grupos se analizaron las variables clínicas y de laboratorios antes mencionados buscando diferencias entre ambos.
Para las características generales de la población de estudio, los datos continuos fueron expresados como medias y desviaciones estándar y se compararon sus valores entre ambos grupos (con y sin IBS) mediante el uso de la prueba t de Student para variables continuas y la prueba de chi al cuadrado para variables categóricas. Los valores p < 0,05 se consideraron significativos y todos los análisis fueron de dos colas. Mediante una prueba de regresión logística binaria se analizaron todas las variables en conjunto, y se tomó como variable dependiente el resultado dicotómico de IBS o ausencia de ésta, así se obtendrían valores de odds ratio con sus respectivos intervalos de confianza del 95% [IC 95%]. De las variables continuas en estudio (es decir, la cuenta total de leucocitos, neutrófilos, PCR y VSG) se obtuvieron las curvas ROC (receiver operating characteristic) y el área bajo la curva ROC (abc-ROC) de las mismas con el IC 95 %, considerándose un valor de 0,7 o mayor como significativo. Mediante la curva se obtuvo también un punto de corte (obtenido a partir del punto más “alto y a la izquierda” de la curva) para convertir la variable continua en una variable dicotómica y así crear tablas de contingencia para determinar la sensibilidad y especificidad con sus IC 95 %. La estadística descriptiva fue evaluada mediante el programa Excel® de Microsoft® y el paquete estadístico para las ciencias sociales de Windows®, versión 13.0 (SPSS®, Inc., Chicago, IL).
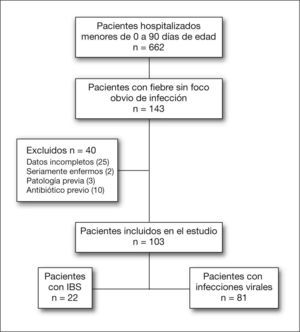
RESULTADOSDurante el período de diciembre de 2003 a diciembre de 2005 se hospitalizaron 662 pacientes. En la figura 1 se aprecia el flujo de pacientes, las razones de exclusión y el número de pacientes finalmente incluidos en el análisis. Los pacientes excluidos por enfermedad conocida fueron 3 lactantes que presentaron varicela, tirosinemia y valvas uretrales posteriores.
Llenaron criterios de inclusión un total de 103 pacientes. De éstos, el 21,3% presentaron una IBS. Los diagnósticos finales y la frecuencia de cada una de las infecciones bacterianas serias se indican en la tabla 2.
Diagnósticos finales de los 103 pacientes incluidos en el estudio con fiebre y sin foco obvio de infección
| Diagnóstico final | Número de pacientes (%) |
| Infección bacteriana seria | 22 (21,3) |
| Infección de vías urinarias | 14 (13,5) |
| Gastroenteritis bacteriana | 3 (2,9) |
| Infección de tejidos blandos | 2 (1,94) |
| Meningitis bacteriana | 2 (1,9) |
| Bacteriemia oculta | 1 (0,97) |
| Infecciones virales | 81 (78,6) |
| Infección respiratoria alta inespecífica | 24 (23,3) |
| Gastroenteritis virales | 22 (21,3) |
| Bronquiolitis | 18 (17,4) |
| Meningitis aséptica | 16 (15,5) |
| Neumonía | 1 (0,97) |
De los 103 pacientes incluidos, 49 eran del sexo femenino (47,6%). La edad media del grupo fue de 50 días (rango de 3 a 90 días, rango intercuartil de 27 a 70 días); 27 pacientes (26,2 %) eran menores de un mes de edad. No se hallaron diferencias entre los grupos con y sin IBS en cuanto a la edad o el sexo (p = 0,22). No hubo muertes dentro del grupo de pacientes en estudio.
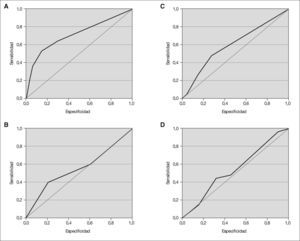
Las áreas bajo la curva ROC de las variables en estudio se aprecian en la figura 2. Los valores de sensibilidad, especificidad, cocientes de probabilidad y valores predictivos de cada una de estas variables se muestran en la tabla 3.
Areas bajo la curva ROC (abc-ROC) de las distintas pruebas de laboratorio estudiadas en el lactante con fiebre sin foco para detectar infección bacteriana seria. A. Proteína C reactiva. B. Velocidad de sedimentación eritrocitaria. C. Cuenta total de neutrófilos en sangre. D. Cuenta total de leucocitos en sangre.
Valores diagnósticos de las variables estudiadas
| Variable | Sensibilidad(%) | Especificidad(%) | VPP(%) | VPN(%) | LRpos | LRneg |
| Leucocitos en sangre | 13,6 | 85 | 20 | 78 | 0,92 | 1,01 |
| ≥ 15 × 103/μl | (1 a 28) | (77 a 93) | (1 a 40) | (70 a 87) | (0,28 a 2,9) | (0,84 a 1,2) |
| Neutrófilos absolutos en biometría hemática | 9 | 92,5 | 25 | 79 | 1,2 | 0,98 |
| ≥ 10 × 103/μl | (1 a 21) | (86 a 98) | (5 a 55) | (7 a 87) | (0,26 a 5,6) | (0,84 a 1,13) |
| Velocidad de sedimentación globular | 38,8 | 75 | 30 | 81 | 1,5 | 0,81 |
| ≥ 30mm/h | (16 a 62) | (65 a 85) | (11 a 50) | (71 a 91) | (0,75 a 3,2) | (0,55 a 1,2) |
| Proteína C reactiva* | 53 | 85 | 52,9 | 85 | 3,5 | 0,55 |
| ≥ 2mg/dl | (29,2 a 76,6) | (75 a 94,5) | (29 a 76,6) | (75,2 a 94,5) | (1,6 a 7,6) | (0,3 a 0,92) |
Entre paréntesis se coloca el intervalo de confianza del 95%.
LRneg: cociente de probabilidad negativo; LRpos: cociente de probabilidad positivo; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
De las variables que se analizaron, la cuenta total de leucocitos presentó un abc-ROC de 0,55 (IC 95%: 0,44-0,68). A un punto de corte de 15.000 leucocitos/μl se obtuvo una baja sensibilidad y una alta especificidad. Del grupo total de 103 pacientes con fiebre, 15 presentaron más de 15.000 leucocitos/μl, de éstos sólo 3 presentaron una IBS. Un total de 12 pacientes presentaron menos de 5.000 leucocitos/μl, de los cuales sólo 1 presentó una IBS. De los 76 pacientes con valores normales de leucocitos en sangre (esto es, de 5.000 a 15.000 leucocitos/μl) 18 (23,6 %) presentaron una IBS.
La cuenta total de neutrófilos obtuvo una abc-ROC de 0,59 (IC 95 %: 0,46-0,73); el punto de corte de 10.000 neutrófilos/ μl resultó con poca sensibilidad aunque con una alta especificidad.
La VSG resultó con una abc-ROC de 0,53 (IC 95%: 0,37-0,7) y también con una modesta especificidad y baja sensibilidad a un punto de corte de 30mm/h.
De todos estos parámetros, la PCR presentó el mejor desempeño diagnóstico, con una abc-ROC de mayor tamaño con 0,71 (IC 95%: 0,55-0,86). El valor o punto de mayor sensibilidad combinada con una mejor especificidad fue de 2mg/dl. A un valor de corte de 8mg/dl se alcanza la mayor especificidad (96,2%; IC 95%: 91–100) pero con una pobre sensibilidad (11,7%; IC 95%: 3,5-27), mientras que a un punto de corte de 1mg/dl (el estándar usado por la mayoría de los clínicos) se alcanza la mayor sensibilidad (64%; IC 95%: 42–87) con una moderada especificidad (69%; IC 95%: 57–82).
DISCUSIÓNYa sea siguiendo una guía de atención clínica o su propia experiencia, los clínicos de atención primaria, urgenciólogos o pediatras, en su mayoría ordenan un recuento de leucocitos en sangre para determinar el riesgo de una infección seria en lactantes con fiebre8,9. De forma anecdótica, esto es cierto en la mayoría de los casos en nuestra comunidad. La confianza hacia estos parámetros de laboratorio muchas veces es extrema y en ellos recae la mayor parte de la responsabilidad diagnóstica.
Estudios recientes han presentado resultados similares al nuestro, demostrando el riesgo de confiar en una cuenta normal de leucocitos como escrutinio para descartar ya sea cualquiera de las IBS10 o, específicamente, bacteriemia11 o meningitis12.
En el ambiente clínico se han usado otras herramientas diagnósticas o guías clínicas que dan un valor importante a la cuenta de leucocitos para distinguir a los niños con IBS. Tal es el caso de los criterios de Rochester, Boston y de Filadelfia, los cuales consideran que un número ya sea menor de 5.000 o mayor de 15.000 leucocitos/μl (20.000 en los criterios de Boston) es de alto riesgo para presentar una IBS. Estos criterios usan, además, otros factores tales como la apariencia clínica, la cantidad de formas inmaduras en sangre (leucocitos en banda), la cuenta de leucocitos en orina, así como tinción de Gram y la evaluación del líquido cefalorraquídeo. A pesar de la existencia de estas guías clínicas, los facultativos las siguen usando en menos de la mitad de los casos que atienden9, sin quebrantar la calidad de la atención y sin aumento en los costos13, lo que habla de clínicos que siguen usando un abordaje individual que no es solamente deseable, sino también recomendado.
La VSG es un parámetro del que poco se hace referencia en la literatura médica contemporánea pero que clásicamente se ha usado en nuestra práctica como forma de escrutinio para descartar una IBS. Los estudios clínicos sobre este método diagnóstico son escasos y concluyen un bajo valor diagnóstico14,15, como se demostró en nuestros resultados (v. tabla 3 y fig. 2B).
La PCR ha sido evaluada con más ahínco en distintos trabajos16–18 y ha demostrado valores de sensibilidad del 63-80% y especificidad del 79-91%, con distintos puntos de corte, rangos de edades y metodologías entre los estudios. Los valores obtenidos en nuestro trabajo fueron similares a los rangos reportados, con una sensibilidad del 58 % y una especificidad del 85 %, aunque el punto de corte era inferior al marcado por estos estudios; por ejemplo, Pulliam et al16 marcan un punto de corte de 7mg/dl, mientras que nuestro trabajo marca como mejor punto el de 2mg/dl.
Otros reactantes de fase aguda han sido estudiados para detectar sepsis e infecciones serias en adultos y niños, tales como la interleucina-6 y la procalcitonina. Esta última es el parámetro más prometedor, del cual se reportan sensibilidades del 90–98 % y especificidades del 85–95 % para detectar sepsis en este grupo de edad19,20; no se incluyó en nuestro estudio porque los facultativos no lo solicitaron en esta cohorte de pacientes.
Nuestro estudio presenta distintas limitaciones. Su naturaleza retrospectiva no nos permitió describir la apariencia clínica con la que los lactantes llegaron al área hospitalaria que, aunque se trata de un parámetro subjetivo, está considerado una parte importante del diagnóstico en distintas guías clínicas21. Además, existe la posibilidad del sesgo de selección por los lactantes que pudieron haber llegado a urgencias y se dieron de alta sin haberse incluido en este trabajo, mermando así la representabilidad en otras áreas ambulatorias; en tal caso, el valor que se elevaría sería principalmente el de niños “sanos” –es decir, sin IBS–, elevando probablemente la especificidad con poca o nula modificación de la sensibilidad. La prevalencia de IBS en nuestro estudio fue del 21,3%, comparable a lo reportado en otros estudios y que algunos autores consideran “alto” para un ambiente ambulatorio22. Pensamos que esta incidencia es válida para un grupo de pacientes visto en las salas de urgencias, y se recomienda que el clínico tome siempre en cuenta la representabilidad o validez externa en su ámbito, es decir, que las características del paciente visto en éste y otros estudios (por lo tanto, su probabilidad pretest) sean similares a lo que tendrá que afrontar en la vida real.
De nuestra cohorte inicial de niños con fiebre, a 10 ya se les había administrado antibióticos de forma ambulatoria sin la realización de un protocolo completo de sepsis; esta práctica tan común en nuestro medio de iniciar el antibiótico de forma ambulatoria a lactantes con fiebre sin focalización consideramos que debe desecharse hasta no tener un diagnóstico certero o haber tomado cultivos, ya que complica la evaluación diagnóstica (p. ej., al sospechar una meningitis parcialmente tratada) y no representa ventaja alguna. Estos 10 niños resultaron negativos en sus cultivos; sin embargo, pudieron representar falsos negativos, y por ende, más lactantes enfermos, aumentando así la sensibilidad de la prueba.
Es nuestra recomendación utilizar los resultados de éste y otros estudios sobre pruebas diagnósticas mediante el uso de cocientes de probabilidad (likelihood ratios) usando un pensamiento bayesiano; esto implica el uso de pruebas diagnósticas orientadas a cada paciente en particular usando la mejor evidencia disponible en la literatura médica y la probabilidad pretest en cada paciente. Por ejemplo, en un niño visto en el área de emergencias, con una probabilidad pretest del 15 % de presentar una IBS, un parámetro único de PCR de 3mg/dl elevaría la probabilidad a un 38 %, situación que tal vez le haría pensar en iniciar con antibiótico o escudriñar otros diagnósticos para la toma de decisiones.
En conclusión, el tratamiento del lactante con fiebre sin foco sigue siendo un reto. Nuestros resultados confirman que los valores de laboratorio aquí descritos por sí solos no pueden usarse como herramientas de escrutinio en un lactante con fiebre. Es aún necesario tomar en cuenta el resto de factores descritos, tales como la apariencia clínica, el estado actual de inmunización, la epidemiología de cada centro de atención, la edad, entre otros21. Esto puede ayudar a decidir sobre puntos importantes aún en debate en la literatura médica, tales como la administración o no de antibiótico, el tratamiento ambulatorio frente al hospitalario, la realización o no de otros estudios diagnósticos como la punción lumbar o cultivos de sangre, y los costes económicos totales. En este estudio, así como en la evidencia a la fecha encontrada, hasta el momento no existe un punto de corte formado por uno o más factores clínicos o de laboratorio que separe los lactantes de alto riesgo de los de bajo. Si la tendencia es seguir usando el instinto clínico y las pruebas de laboratorio, es de ayuda conocer los valores diagnósticos con mayor o menor certeza y precisión para la toma eficiente de decisiones.