Estudios recientes publicados en ANALES DE PEDIATRÍA han descrito el impacto de la pandemia COVID-19 en la incidencia de exacerbaciones asmáticas y de bronquiolitis en los servicios de urgencias pediátricos (SUP)1,2. Sin embargo, no se ha estudiado su repercusión sobre la incidencia de episodios de laringitis aguda (LA) y su gravedad.
Se plantea un estudio transversal, retrospectivo, de los episodios de LA atendidos en un SUP entre enero de 2018 y diciembre de 2022. Se analizaron las visitas mensuales por LA, definidas según el código J04.0 del CIE-10, y el número de ingresos hospitalarios. Asimismo, se compararon las características de los episodios de LA durante los periodos epidémicos antes y después de la pandemia: presentación clínica, tratamientos administrados y evolución. Para la comparación se realizó un muestreo aleatorio simple estratificado. El análisis estadístico se hizo con STATA v.17. El protocolo de manejo de los pacientes con LA en el SUP no se modificó durante el periodo estudiado.
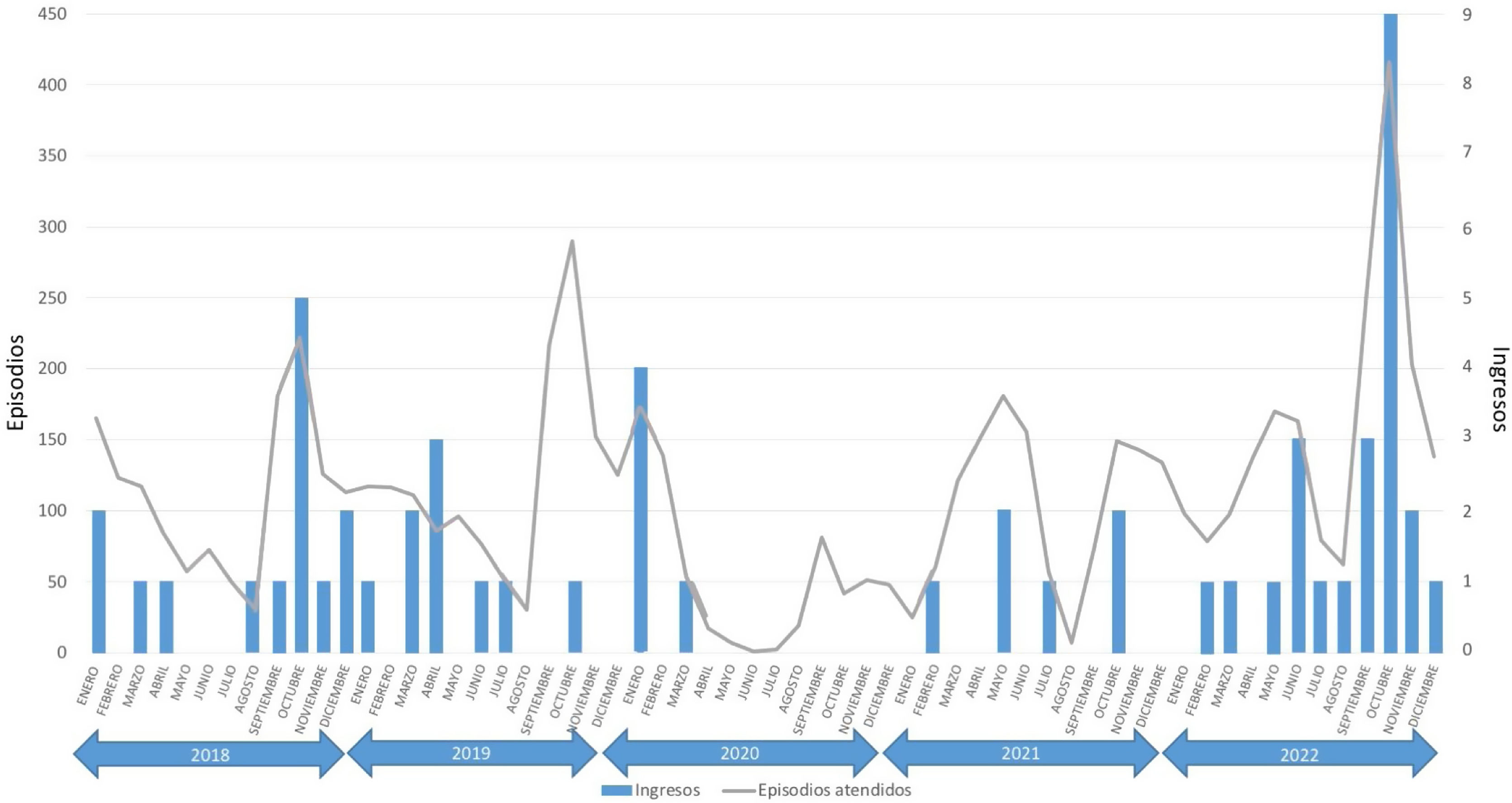
En los cinco años analizados se identificaron tres periodos epidémicos (fig. 1). Dos de ellos antes de la pandemia COVID-19 (septiembre-octubre de 2018 y septiembre-octubre de 2019) y uno tras la pandemia (septiembre-octubre de 2022). El número de episodios atendidos fue mayor en la epidemia del año 2022 (2018: 404 episodios [3,8% del total de episodios atendidos]; 2019: 507 episodios [4,8% del total]; 2022: 669 episodios [5,1% del total]). Se incluyeron para el análisis 601 episodios (37,8% del total de episodios de LA atendidos).
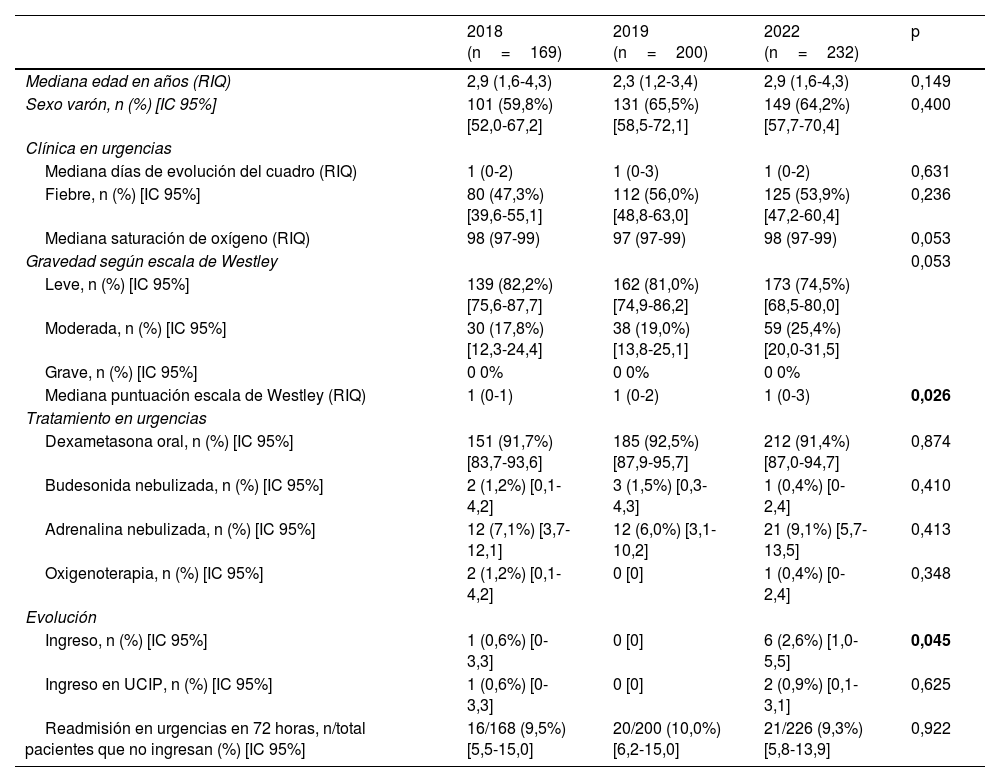
Los resultados de comparar las características de los episodios de LA atendidos antes y después de la pandemia COVID-19 se muestran en la tabla 1. La mediana de la puntuación numérica de la escala de Westley fue mayor en la primera epidemia de LA tras la pandemia COVID-19, así como la tasa de ingreso.
Comparación de datos demográficos, clínicos, tratamiento y evolución de los episodios de laringitis aguda atendidos en el SUP en el periodo a estudio (2018-2022)
| 2018 (n=169) | 2019 (n=200) | 2022 (n=232) | p | |
|---|---|---|---|---|
| Mediana edad en años (RIQ) | 2,9 (1,6-4,3) | 2,3 (1,2-3,4) | 2,9 (1,6-4,3) | 0,149 |
| Sexo varón, n (%) [IC 95%] | 101 (59,8%) [52,0-67,2] | 131 (65,5%) [58,5-72,1] | 149 (64,2%) [57,7-70,4] | 0,400 |
| Clínica en urgencias | ||||
| Mediana días de evolución del cuadro (RIQ) | 1 (0-2) | 1 (0-3) | 1 (0-2) | 0,631 |
| Fiebre, n (%) [IC 95%] | 80 (47,3%) [39,6-55,1] | 112 (56,0%) [48,8-63,0] | 125 (53,9%) [47,2-60,4] | 0,236 |
| Mediana saturación de oxígeno (RIQ) | 98 (97-99) | 97 (97-99) | 98 (97-99) | 0,053 |
| Gravedad según escala de Westley | 0,053 | |||
| Leve, n (%) [IC 95%] | 139 (82,2%) [75,6-87,7] | 162 (81,0%) [74,9-86,2] | 173 (74,5%) [68,5-80,0] | |
| Moderada, n (%) [IC 95%] | 30 (17,8%) [12,3-24,4] | 38 (19,0%) [13,8-25,1] | 59 (25,4%) [20,0-31,5] | |
| Grave, n (%) [IC 95%] | 0 0% | 0 0% | 0 0% | |
| Mediana puntuación escala de Westley (RIQ) | 1 (0-1) | 1 (0-2) | 1 (0-3) | 0,026 |
| Tratamiento en urgencias | ||||
| Dexametasona oral, n (%) [IC 95%] | 151 (91,7%) [83,7-93,6] | 185 (92,5%) [87,9-95,7] | 212 (91,4%) [87,0-94,7] | 0,874 |
| Budesonida nebulizada, n (%) [IC 95%] | 2 (1,2%) [0,1-4,2] | 3 (1,5%) [0,3-4,3] | 1 (0,4%) [0-2,4] | 0,410 |
| Adrenalina nebulizada, n (%) [IC 95%] | 12 (7,1%) [3,7-12,1] | 12 (6,0%) [3,1-10,2] | 21 (9,1%) [5,7-13,5] | 0,413 |
| Oxigenoterapia, n (%) [IC 95%] | 2 (1,2%) [0,1-4,2] | 0 [0] | 1 (0,4%) [0-2,4] | 0,348 |
| Evolución | ||||
| Ingreso, n (%) [IC 95%] | 1 (0,6%) [0-3,3] | 0 [0] | 6 (2,6%) [1,0-5,5] | 0,045 |
| Ingreso en UCIP, n (%) [IC 95%] | 1 (0,6%) [0-3,3] | 0 [0] | 2 (0,9%) [0,1-3,1] | 0,625 |
| Readmisión en urgencias en 72 horas, n/total pacientes que no ingresan (%) [IC 95%] | 16/168 (9,5%) [5,5-15,0] | 20/200 (10,0%) [6,2-15,0] | 21/226 (9,3%) [5,8-13,9] | 0,922 |
Las cifras en negrita hacen referencia a valores significativos.
Respecto a la microbiología de los doce pacientes ingresados con LA en septiembre y octubre de 2022, ningún paciente fue positivo para SARS-CoV-2 por test rápido de antígeno o reacción en cadena de la polimerasa. En tres casos se realizó un panel de virus respiratorios, detectándose una coinfección de virus parainfluenza1 /rinovirus, una coinfección de virus parainfluenza2 /rinovirus y un virus parainfluenza2.
Las estrictas medidas higiénicas y sanitarias empleadas para contener la pandemia COVID-19 han modificado la forma de presentación de algunas enfermedades. Se hipotetiza que, fruto de una «deuda inmunitaria», podrían estar produciéndose cuadros infecciosos respiratorios, tanto víricos como bacterianos, de mayor intensidad y gravedad3. La epidemia anual de LA se producía clásicamente en los meses de otoño en relación con la infección por virus parainfluenza. En nuestro centro, en la primera epidemia de LA tras la pandemia COVID-19, el número absoluto de episodios fue mayor al de las epidemias previas y, por primera vez desde que se tienen estadísticas, la LA fue uno de los 10 diagnósticos más frecuentes en el SUP.
Durante los periodos epidémicos estudiados no se identificó ningún caso de LA grave, probablemente porque, según la estratificación utilizada a partir de la escala de Westley, se necesita presentar cianosis o un nivel de conciencia alterado en la exploración para ser clasificada como grave4. Sin embargo, los pacientes atendidos durante la primera epidemia de LA tras la pandemia COVID-19 sí presentaron una puntuación numérica en la escala de Westley más alta. Esto se tradujo en una mayor tasa de ingreso, aunque su impacto en la planta de hospitalización fue reducido porque la gran mayoría de cuadros se pudieron seguir manejando de forma ambulatoria.
Dado que en nuestro SUP el estudio microbiológico únicamente se realiza en aquellos pacientes que precisan ingreso, no se puede valorar el impacto del SARS-CoV-2 en el conjunto del periodo epidémico. La variante ómicron se ha asociado a un aumento de los casos de LA por SARS-CoV-2 respecto a variantes anteriores5. Si las LA por SARS-CoV-2 son más graves que las LA producidas por otros virus sigue siendo objeto de controversia5,6. En nuestro centro, durante el periodo epidémico analizado ninguno de los cuadros que precisaron ingreso fue positivo a SARS-CoV-2.
A pesar de las limitaciones derivadas de ser un estudio retrospectivo y unicéntrico, se concluye que la deuda inmunitaria adquirida fruto de las medidas aplicadas para contener la pandemia COVID-19 también ha podido afectar a la presentación de los casos de LA, al igual que ha ocurrido con otras infecciones respiratorias. Sin embargo, el impacto sobre la actividad asistencial es limitado, dado que la gran mayoría de los cuadros se han podido seguir manejando ambulatoriamente.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Trabajo presentado como poster en la XXVII Reunión de la Sociedad Española de Urgencias Pediátricas. Las Palmas de Gran Canaria. 18-20 de mayo de 2023.