Introducción
Haemophilus influenzae es un cocobacilo gramnegativo pleomorfo, aerobio y anaerobio facultativo que puede poseer o no cápsula. Su cápsula posee polisacáridos específicos que posibilitan su clasificación en 6 tipos (a-f) y Haemophilus influenzae tipo b (Hib) es el más invasor de todos. Las cepas del tipo b son las causantes de al menos el 95 % de las infecciones invasoras en niños menores de 5 años con elevada morbimortalidad 1,2. Las diferentes formas de enfermedad son el resultado de la compleja interacción entre las defensas del niño condicionadas por la edad y la virulencia del microorganismo, y desempeñan un papel importante factores socioeconómicos y étnicos 3.
La situación ha cambiado drásticamente en aquellos países que de forma universal realizan la vacunación frente a este microorganismo 4,5 e incluso en aquellos que no vacunaron a toda la población, al disminuir la colonización faríngea de los portadores. El espectacular descenso de enfermedad invasora por Hib comenzó incluso antes de la comercialización de la vacuna, lo cual sugiere que otros factores no relacionados con la vacunación pueden afectar a la epidemiología de la enfermedad 6. En los últimos años han aparecido publicaciones que alertan sobre el aumento de portadores menores de 5 años 7, reemergencia de la enfermedad invasora en niños correctamente vacunados e incluso en adultos 8. Entre los diferentes tipos de enfermedad invasora se encuentra la infección de piel y tejidos blandos, infección generalmente leve, pero potencialmente grave dada la laxitud del tejido celular subcutáneo, debido a la elevada probabilidad de desarrollar bacteriemia 9. La sintomatología clínica se manifiesta por la presencia en la zona afectada de calor, rubor, tumefacción y aumento de la sensibilidad local. El diagnóstico etiológico se basa en el aislamiento del microorganismo en sangre y/o en el exudado de la lesión 10. La instauración precoz de antibioterapia empírica por vía intravenosa es fundamental para evitar complicaciones graves.
En este trabajo se presentan 15 casos de infección de piel y tejidos blandos por Hib diagnosticados en nuestro hospital desde 1973 hasta julio de 2003 y se comenta la evolución clínica y la gravedad de las complicaciones.
Pacientes y métodos
Los criterios diagnósticos de infección de piel y tejidos blandos fueron: a) síntomas y signos clínicos de infección de piel y tejidos blandos (calor local, edema, eritema y aumento de sensibilidad), y b) aislamiento del microorganismo en el hemocultivo y/o cultivo del exudado de la lesión, obtenido mediante punción con aguja 10. Los datos recogidos fueron: edad al diagnóstico, antecedentes o factores de riesgo, localización de la lesión, características del microorganismo, tratamiento instaurado, complicaciones y secuelas.
En los casos en que se realizó hemocultivo, la sangre se inoculó en frascos de medio líquido Pedi-bact incubados a 37 °C y con lectura automatizada (sistema Bact-Alert de Organon Teknika®) y cuando hubo crecimiento se visualizó el microorganismo con tinción de naranja de acridina y/o con el método Gram y se realizaron subcultivos en medio líquido de tioglicolato y placas de agar-chocolate en dióxido de carbono (CO2). La siembra del exudado de la lesión se hizo en medio líquido de tioglicolato, agar-sangre y agar-chocolate, incubándose a 37 °C y el agar-chocolate, en atmósfera de 5-7 % de CO2. También se realizó cultivo prolongado en medios líquidos de Bactec Plus Aerobic® y Bactec Plus Anaerobic® a 37 °C con lectura automatizada, para microorganismos de crecimiento lento o difícil y/o sometidos a tratamiento antibiótico previo. La identificación y la serotipificación de las cepas de H. influenzae se llevó a cabo por métodos microbiológicos habituales. La producción de betalactamasas se detectó por el método de la cefalosporina cromógena (Nitrocefin®). La sensibilidad frente a los distintos antibióticos de uso habitual se realizó por método de difusión en agar-chocolate y ocasionalmente realizando concentración inhibitoria mínima por métodos habituales manuales y/o automáticos (Microscan® o Vitek®) o por el método de E-test.
Resultados
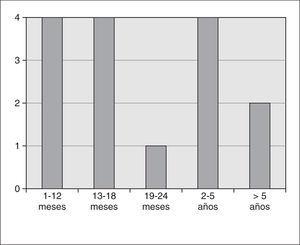
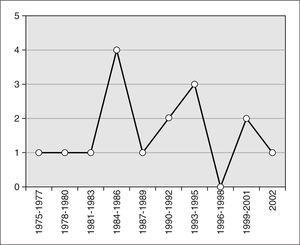
En un período de 30 años (1973-2003) 257 niños presentaron infección invasora por Hib de los cuales en 15 (5,8 %) era infección de piel y tejidos blandos. En nuestro medio, ocupó el cuarto lugar dentro de las infecciones documentadas por este microorganismo, después de la meningitis, la neumonía bacteriémica y la epiglotitis. Trece eran niños (86,7 %) y 2 niñas (13,3 %). La edad se muestra en la figura 1, siendo el 66,7 % de los niños menores de 2 años. La figura 2 muestra el año de presentación de la enfermedad. En 8 casos (53,3 %) existían antecedentes de infección respiratoria del tracto superior, venopunción en 2 casos, lesión cutánea por picadura de insecto en una, traumatismo en otro, bacteriemia en otro y en 2 casos no se encontró ningún factor asociado. La localización de la infección se refleja en la tabla 1. Se aisló Hib en sangre en 10 casos (66,6 %), en cinco (33,3 %) en el exudado de la lesión y en ambos en un caso.
Figura 1.Edad de presentación de la infección de piel y tejidos blandos.
Figura 2. Año de presentación de la infección de piel y tejidos blandos.
Todos los enfermos recibieron tratamiento antibiótico, en cuatro de ellos como única terapéutica y 11 niños (73 %) precisaron drenaje quirúrgico. Los antibióticos al inicio de la infección se administraron por vía parenteral en todos los casos, y se cambiaron posteriormente a vía oral al iniciarse la mejoría clínica. Nueve niños recibieron tratamiento con amoxicilina-ácido clavulánico. En un caso (año 1975) el tratamiento inicial (penicilina y cloxacilina) se cambió por ampicilina y gentamicina al complicarse la infección de piel y tejidos blandos con infección del SNC y otro caso (año 1984) tratado con ampicilina y cloxacilina inicialmente se cambió a cloranfenicol al conocerse que el microorganismo era productor de betalactamasas. Los 3 casos restantes se trataron con cefuroxima-axetilo y otro con cefradina. De los 3 niños que presentaron infección de piel y tejidos blandos en 2001 y 2002, tras la introducción de la vacuna, uno de ellos tenía un absceso en el cuello secundario a quiste de conducto tirogloso y había recibido la primovacunación (3 dosis), aunque no la dosis de recuerdo. Los otros 2 niños eran inmigrantes y no habían sido vacunados; uno presentaba un absceso cervical anterior secundario a quiste tirogloso con fístula del seno piriforme y otro celulitis en pierna izquierda. Los 12 restantes tuvieron la infección en la era prevacunal.
Dos niños con celulitis de mejilla izquierda y brazo derecho, respectivamente, tuvieron como complicación grave una meningitis por Hib (13,3 %). Un niño con celulitis de la mano derecha quedó con limitación de la movilidad como secuela (6,7 %).
Discusión
El patógeno Hib es uno de los aislados con más frecuencia en las infecciones de piel y tejidos blandos de niños menores de 5 años 11, junto con Staphylococcus aureus y Streptococcus betahemolítico del grupo A. Su incidencia es mayor en lactantes, sobre todo entre los 2 meses y 2 años 12,13, semejante a lo encontrado en nuestra serie, donde el 66,7 % de los niños eran menores de 2 años. El cuadro clínico suele ser de inicio brusco, acompañándose de leucocitosis, fiebre y afectación del estado general; por el contrario, en las infecciones de piel y tejidos blandos causadas por S. aureus y S. pyogenes la sintomatología suele ser local y la fiebre y el aspecto tóxico del niño aparecen en fases más tardías de la infección 14. La localización más frecuente es la cabeza y afecta generalmente a mejillas 15.
La piel suele ser la localización final de una invasión sistémica del microorganismo, generalmente procedente del tracto respiratorio superior 16, como sucedió en más de la mitad de nuestros casos (53,3 %). En el 88,9 % de las celulitis de la cara, la invasión se produjo a través de la mucosa bucal o por vía hematógena. En el resto de casos se demostró un antecedente de rotura de la barrera cutánea, similar a lo referido por otros autores 17.
La frecuencia con que la celulitis facial por Hib produce bacteriemia es elevada 17, oscilando entre 40 y 56 % 17,18. La celulitis orbitaria es menos frecuente y en su patogenia se han señalado tres posibles vías: a) extensión de la infección de los senos paranasales 19, sobre todo del etmoides; b) extensión desde un lugar vecino (conjuntivitis, dacriocistitis, impétigo u otra infección cutánea), y c) a través del torrente sanguíneo 20,21. Las localizaciones facial y orbitaria se consideran las de mayor gravedad por el peligro de invasión meníngea 13,18,19, que puede producirse hasta en el 10 % de los casos 12. En nuestra revisión, la celulitis facial (bucal, orbitaria y periorbitaria) fue la más frecuente con 7 casos (46,7 %), de los cuales en cinco se aisló el microorganismo en el hemocultivo (71 %). Aunque existen opiniones contradictorias 22, diversos autores defienden la realización de punción lumbar en las celulitis de esta localización, con objeto de descartar meningitis 18, ya que puede pasar inadvertida en la fase inicial de la enfermedad 16-18. En nuestra serie 2 niños (13,3 %) de 10 y 14 meses, uno con celulitis de la extremidad superior derecha y otro de mejilla izquierda respectivamente, desarrollaron meningitis. Ambos estaban siendo tratados de su celulitis con antibióticos de mala difusión meníngea pero de probada eficacia en las infecciones de piel y tejidos blandos. Nos queda la duda de si una punción lumbar precoz hubiera permitido el diagnóstico de infección del SNC como en el caso descrito por Gómez-Barreto 21, o si en el caso de ser normal, nos hubiera dado una falsa tranquilidad. Nuestra actitud va a favor de realizar una estrecha vigilancia del niño, teniendo siempre presente la posibilidad de efectuar una punción lumbar ante la mínima sospecha de diseminación meníngea 11,16,19. Así mismo, dado que es una grave enfermedad que puede comprometer la vida del niño 16 se defiende la utilización inicial de antibióticos con buena penetración en el SNC, para evitar correr riesgos innecesarios.
El porcentaje de aislamientos en hemocultivo es elevado 16; en nuestra serie alcanzó el 66,7 %, lo que demuestra su gran utilidad diagnóstica. El aislamiento en el exudado de la lesión oscila entre el 23 y el 75 % 10, y fue del 33,3 % en nuestro estudio.
Las cefalosporinas de tercera generación (cefotaxima, ceftriaxona) son el tratamiento empírico de elección en infecciones faciales 23,24. En niños con sinusitis la duración del tratamiento no debe ser inferior a 2-3 semanas mientras que en otros casos 10-14 días puede ser suficiente. El tratamiento quirúrgico es necesario cuando exista un absceso que deba ser drenado.
De los 3 casos que presentaron la infección en la era posvacunal, uno no recibió la dosis de recuerdo y los otros dos no habían sido vacunados. A pesar de que la vacuna está incluida en el calendario desde 1997, todavía algunos niños no la reciben o no completan la pauta completa. Estos niños tienen mucha más probabilidad de padecer enfermedad invasora o ser portadores de Hib que pueden transmitir la enfermedad.
En algunos países están resurgiendo nuevos casos, incluso en niños mayores y adultos 8, por lo que no debe ser una enfermedad olvidada. Diversos estudios muestran un aumento de su incidencia en los últimos años y sugieren causas como la ausencia completa o parcial de la vacunación, infecciones por Hib, factores del huésped y de la vacuna, etc. 6,7. Dado el incremento de población inmigrante no vacunada y que los fallos vacunales son posibles, sobre todo en pacientes con déficit inmunológico de IgG o subclases, en particular IgG2, IgA o IgM 25, se debe concienciar a todas las familias de la importancia de la vacunación y seguir una vigilancia epidemiológica de los portadores para su total erradicación.