Diseñar un Mapa de Riesgos (MR) como herramienta para identificar y gestionar los riesgos en Urgencias Pediátricas y analizar el impacto de las acciones de mejora desarrolladas a partir de los riesgos identificados, en el nivel de riesgo para la Seguridad del Paciente (SP).
MetodologíaUn grupo de trabajo multidisciplinar revisó todo el proceso asistencial aplicando la herramienta Análisis Modal Fallos y Efectos (AMFE). Fases del proyecto: 1ª) MR 2017 y planificación acciones de mejora. 2ª) Desarrollo e implantación de acciones de mejora. 3ª) MR 2019. 4ª) Análisis: evolución del MR e impacto de las acciones de mejora.
ResultadosEn el MR 2017 se identificaron 106 modos de fallo (MF) (54,7% riesgo alto o muy alto). Se aplicaron criterios de priorización para seleccionar las acciones de mejora que debían planificarse. Se planificaron 19 acciones de mejora, con responsables y plazos, que permitían abordar 46 MF prioritarios. Se implantaron el 100%. En el MR 2019 se identificaron 110 MF (48,2% riesgo alto) y se objetivó una reducción global del nivel de riesgo del 20%. Analizando los 46 MF prioritarios que se habían abordado mediante las 19 acciones de mejora planificadas, se comprobó que el 60% habían pasado de nivel de riesgo alto a medio y que se había reducido el nivel de riesgo tanto a nivel global (-27,8%) como desglosado por procesos.
ConclusiónEl AMFE es una herramienta útil para identificar riesgos, analizar el impacto de las estrategias de mejora y monitorizar el nivel de riesgo de un servicio clínico complejo. Las acciones de mejora desarrolladas han logrado reducir el nivel de riesgo de nuestros procesos, mejorando la SP.
To design a risk map (RM) as a tool for identifying and managing risks in the paediatric emergency department and to assess the impact of the improvement actions developed based on the identified risks in terms of the level of risk to patient safety.
MethodologyA multidisciplinary working group reviewed the entire care process by applying the Failure Mode and Effects Analysis (FMEA) tool. Project phases: 1) RM 2017 and planning of improvement actions; 2) Development and implementation of improvement actions; 3) RM 2019; 4) Analysis: evolution of the RM and impact of improvement actions.
ResultsA total of 106 failure modes (FMs) were identified in the 2017 RM (54.7% high- or very high risk). We applied prioritization criteria to select the improvement actions to plan. Nineteen improvement actions were planned, with assigned responsible parties and deadlines, to address 46 priority FMs. One hundred percent were implemented. In the 2019 RM, we identified 110 FMs (48.2% high risk) and found an overall reduction of the risk level of 20%. Analysing the 46 priority FMs that had been addressed by the 19 planned improvement actions, we found that 60% had changed from high to medium risk level and that the risk level had decreased, both overall (–27.8%) and by process.
ConclusiónThe FMEA is a useful tool to identify risks, analyse the impact of improvement strategies and monitor the risk level of a complex clinical care department. The improvement actions developed succeeded in reducing the level of risk in the processes in our unit, improving patient safety.
La Seguridad del Paciente (SP) (Material suplementario: Anexo 1. Glosario abreviaturas) debe ser un aspecto prioritario para aquellas organizaciones sanitarias que buscan la excelencia en la atención que ofrecen a sus pacientes. Hoy en día se considera un deber establecer estrategias dirigidas a garantizar la SP mediante la implantación de planes de gestión de riesgos y prácticas seguras dirigidas a prevenir eventos adversos (EA)1.
El estudio EVADUR2 (Estudio de Eventos Adversos ligados a la Asistencia en los Servicios de Urgencias de Hospitales Españoles), patrocinado por la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES), puso de manifiesto la situación de la SP en los Servicios de Urgencias Hospitalarios (SUH) a nivel nacional. Según sus resultados, el 12% de los pacientes atendidos en urgencias sufría al menos un EA, de los cuales, el 70% eran potencialmente evitables.
Las características particulares de los SUH (variedad y complejidad de procesos asistenciales, atención simultánea de un número de pacientes sin límite definido que acuden por patologías de diversa naturaleza y complejidad, pueden tener enfermedades previas y habitualmente son desconocidos para los profesionales que les atienden; presión del factor tiempo y escasa información clínica para la toma de decisiones; condiciones laborales y aspectos organizativos) los convierten en una de las áreas asistenciales de mayor riesgo para la SP1,3–5.
Por otra parte, los pacientes pediátricos tienen ciertas peculiaridades que les hacen más vulnerables a sufrir un EA, como la variabilidad de las constantes vitales en función de la edad, las características anatómicas, fisiológicas y de desarrollo específicas de cada grupo de edad o el cálculo de dosis de fármacos según el peso corporal5.
Desde el año 2014 nuestra unidad de Urgencias Pediátricas (UP) trabaja en un sistema integrado de Gestión de Calidad y Gestión de Riesgos para la SP, certificado según las Normas UNE-EN-ISO-9001:2015 y UNE-179003. Nuestro sistema de gestión de riesgos se sustenta en dos estrategias complementarias: la gestión reactiva de incidentes notificados de forma voluntaria, mediante un análisis centrado en el sistema y enfocado al desarrollo de barreras que impidan su repetición; y la gestión proactiva, que analiza riesgos y daños potenciales o comprobados para el paciente durante su proceso asistencial1,6,7, identificando los puntos críticos para la SP con el objetivo de anticiparse, poniendo en marcha prácticas seguras que minimicen la probabilidad de que ocurra un EA.
El Mapa de Riesgos (MR) es una herramienta proactiva que nos permite, mediante informaciones descriptivas e indicadores adecuados, realizar un análisis periódico de los riesgos de un sistema y verificar la eficacia de las intervenciones programadas una vez implementadas1. Los referentes de seguridad de la unidad tenían experiencia previa en la elaboración de MR y habían utilizado la herramienta Análisis Modal Fallos y Efectos (AMFE)8 a pequeña escala para revisar algunos subprocesos con la participación multidisciplinar de profesionales de otros servicios («Prescripción electrónica» con el Servicio de Farmacia y «Pruebas urgentes de microbiología» con el Servicio de Microbiología).
Los objetivos de este proyecto han sido identificar y gestionar los riesgos de una unidad de UP de un hospital de tercer nivel asistencial mediante la elaboración de un MR, así como verificar el impacto de las acciones de mejora desarrolladas en la SP.
MetodologíaPara diseñar el MR se utilizó la metodología AMFE aplicada sobre el Mapa de Procesos de UP (Appendix BMaterial suplementario: Anexo 2). Se revisaron todos los procesos operativos planteando tres preguntas:
- •
¿Qué puede fallar? Modos de fallo (MF) o riesgos para la SP.
- •
¿Qué efectos podría tener ese fallo sobre el paciente? Efectos.
- •
¿Por qué se podría producir ese fallo? Causas (Clasificación de factores contribuyentes National Patient Safety Agency9).
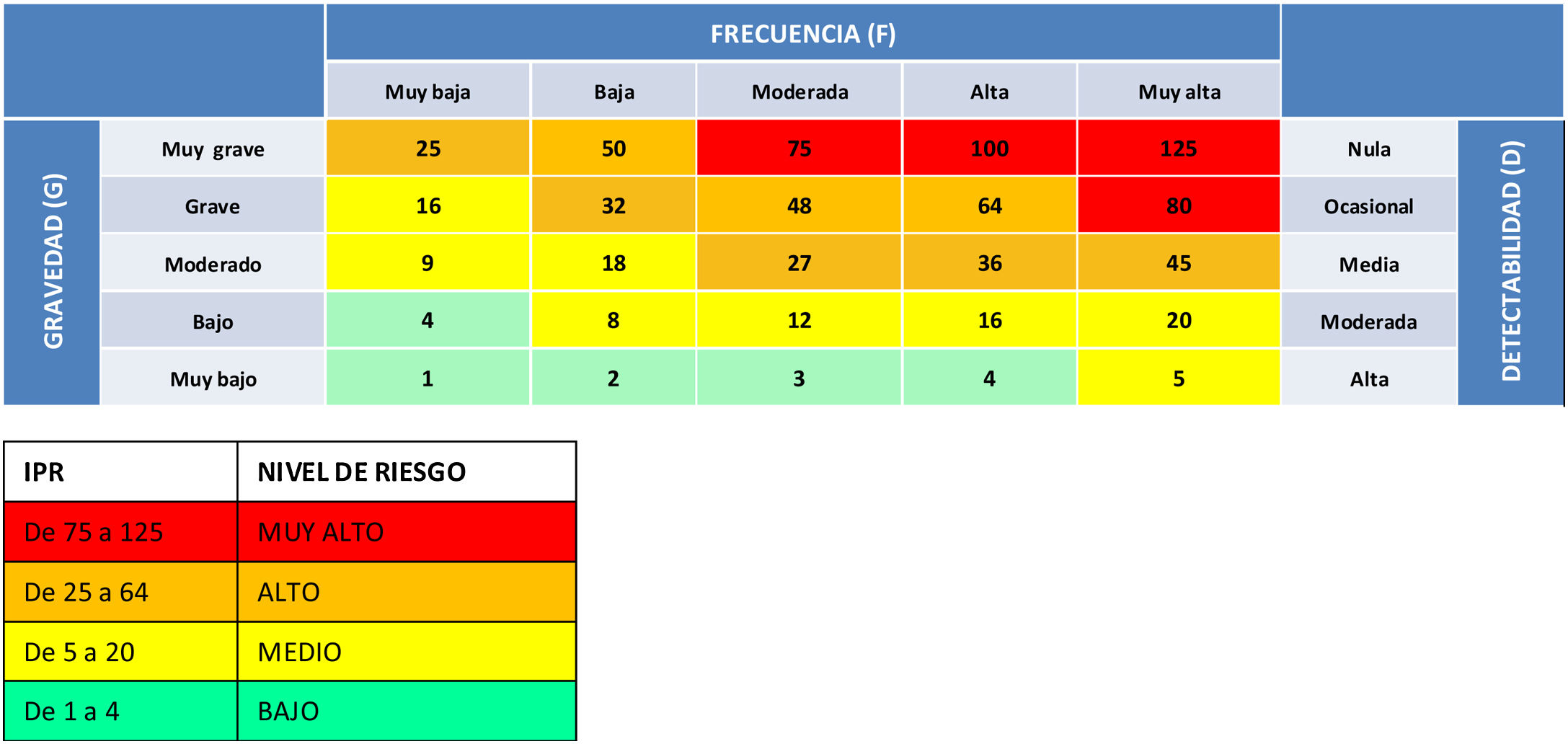
Posteriormente, se valoró cada uno de los MF identificados puntuando su frecuencia (F), gravedad (G) y detectabilidad (D) en una escala de 1 a 5 (tabla 1). A partir de estas puntuaciones se calculó el Índice de Priorización de Riesgo (IPR = FxGxD), una puntuación que nos permite estimar de forma teórica el nivel de riesgo asociado a cada MF (tabla 2), con el fin de priorizar la gestión de aquéllos con mayor impacto en la SP.
Criterios de puntuación de gravedad (G), frecuencia (F) y detectabilidad (D). Tomado del documento interno: «Procedimiento de gestión proactiva de riesgos» (código GP-HGM-01)
| Gravedad: ¿cuál es la probabilidad de que el modo de fallo tenga repercusión en el paciente y le produzca un daño grave? | ||
|---|---|---|
| Muy grave | Modo de fallo muy crítico que afecta a la seguridad del producto o del proceso, con efectos irreparables en los resultados de la organización y en el rendimiento del sistema. Daño catastrófico (muerte) o grave en la asistencia sanitaria de carácter permanente (pérdida de miembro, lesión física u orgánica relevante de carácter permanente) | 5 |
| Grave | Modo de fallo que puede ser muy crítico para la seguridad del producto o del proceso, con efectos que comprometen gravemente los resultados de la organización y el rendimiento del sistema. Daño grave en la asistencia sanitaria de carácter no permanente (necesidad de cuidados críticos, necesidad de cirugía) | 4 |
| Moderado | Modo de fallo de relativa importancia para la seguridad del producto o del proceso, con efectos que podrían comprometer los resultados de la organización y el rendimiento del sistema. Daño moderado en la asistencia sanitaria (necesidad de tratamiento adicional, necesidad de procedimiento no quirúrgico adicional, prolongación significativa de tiempo de estancia) | 3 |
| Bajo | Modo de fallo de repercusión irrelevante para la seguridad del producto o del proceso, que no afectaría de manera significativa a los resultados de la organización ni al rendimiento del sistema. Daño leve en la asistencia sanitaria, pero puede requerir medidas de seguimiento y observación | 2 |
| Muy bajo | Modo de fallo de pequeña importancia, no cabe esperar que origine un efecto real sobre los resultados de la organización y el rendimiento del sistema. No produce daño en la asistencia sanitaria | 1 |
| Frecuencia: ¿cuál es la probabilidad de que ocurra el modo de fallo? | ||
|---|---|---|
| Muy alta | Fallo casi inevitable. Frecuencia semanal (de rutina, una o más veces todas las semanas) | 5 |
| Alta | Fallo muy probable. Frecuencia mensual (alguna vez al mes todos los meses) | 4 |
| Moderada | Fallo probable. Frecuencia trimestral o semestral (varias veces al año) | 3 |
| Baja | Fallo ocasional. Frecuencia anual (alguna vez en los últimos 3 años) | 2 |
| Muy baja | Fallo aislado. Frecuencia: alguna vez en la experiencia de la organización | 1 |
| Detectabilidad: ¿cuál es la probabilidad de que seamos capaces de detectar el fallo antes de que alcance al paciente? | ||
|---|---|---|
| Nula | El fallo no puede ser detectado antes de que se produzca el efecto y es casi seguro que alcanzará al paciente | 5 |
| Ocasional | El fallo es de tal naturaleza que resulta difícil detectarlo con los procedimientos establecidos antes de producir el efecto | 4 |
| Media | El fallo es detectable, posiblemente en las últimas fases del proceso, pero en algunas ocasiones escapa a los controles produciendo un evento adverso. No siempre sería detectado antes de que se produzca el efecto | 3 |
| Moderada | El fallo, aunque es obvio y fácilmente detectable, podría en alguna ocasión escapar a los primeros controles, aunque sería detectado casi siempre en las últimas fases del proceso antes de que se produzca el efecto | 2 |
| Alta | El fallo es obvio. Resulta muy improbable que no sea detectado por los controles existentes y frenado antes de producir el evento adverso en el paciente | 1 |
Formación de un Grupo de Trabajo (GT) multidisciplinar (médicos y personal de enfermería) integrado por referentes de Seguridad, responsables de calidad y consultores de la Unidad Funcional de Gestión de Riesgos.
Elaboración del MR 2017. Se revisó el Mapa de Procesos de la unidad aplicando la metodología descrita (AMFE) y registrando toda la información en una plantilla realizada con el programa Excel (Matriz de Riesgos; Material suplementario: Anexo 3). Para la identificación de los MF se utilizaron las siguientes fuentes de información:
- •
Brainstorming, análisis y consenso de los participantes
- •
Revisión de incidentes notificados a través de la plataforma de comunicación telemática de incidentes de seguridad y errores de medicación de la Comunidad de Madrid (CISEMadrid) o en los briefings de seguridad10.
- •
Experiencias previas (MR de «Prescripción electrónica» y «Pruebas urgentes de microbiología».
- •
Evaluación de la experiencia de los pacientes (quejas/reclamaciones, encuestas de calidad percibida y grupos focales11).
La puntuación de F, G y D se asignó por consenso entre todos los miembros del GT. Finalmente se calculó el IPR de cada MF y se estratificaron los MF según el nivel de riesgo (tabla 2). Esta clasificación en cuatro niveles de riesgo según el IPR se tomó del documento interno «Procedimiento de gestión proactiva de riesgos» (código GP-HGM-01), elaborado por la Unidad Funcional de Gestión de Riesgos de la institución.
Planificación de acciones de mejora (AM) para aquellos MF considerados prioritarios por su nivel de riesgo (muy alto o alto). Se establecieron criterios de priorización para la implantación de AM: nivel de riesgo a abordar (IPR), impacto potencial de cada AM en la reducción global del riesgo (algunas AM permiten abordar varios MF simultáneamente), coherencia con las líneas estratégicas de la organización y viabilidad (recursos disponibles).
2ª Fase. Desarrollo e implantación de AMPara cada una de las AM planificadas se asignaron responsables y plazos de implantación, realizando seguimiento periódico de cada una de ellas, según lo establecido en el Sistema de Gestión de Calidad y Gestión de riesgos de la unidad.
3ª Fase. Mapa de Riesgos 2019Elaboración del MR 2019. El mismo GT que había elaborado el MR de 2017 se reunió en 2019 para actualizar el MR aplicando la misma metodología y considerando que la implantación de nuevas aplicaciones informáticas (herramienta de triage pediátrico [TRIPED-GM], historia clínica electrónica [HCIS] y prescripción electrónica [FARHOS]) había supuesto cambios en algunos procesos operativos, que podían condicionar nuevos MF.
4ª Fase. Análisis de la evolución del MRComparación de los MF identificados en 2017/2019: distribución por procesos, estratificación del riesgo, nivel de riesgo global y desglosado por procesos.
Verificación de la implantación de las AM planificadas (a partir del MR 2017).
Análisis del impacto de las AM implantadas en el nivel de riesgo para la SP.
Presentación de resultadosLas variables categóricas se presentaron como frecuencias absolutas y porcentajes.
En cada uno de los MR (2017 y 2019) se describió el número de MF identificados de forma global y desglosados por procesos, así como la estratificación del riesgo (número absoluto y proporción de MF clasificados para cada nivel de riesgo). El nivel de riesgo global y desglosado por procesos se estimó mediante el sumatorio y la mediana de las puntuaciones IPR asignadas a cada uno de los MF identificados.
Para evaluar el impacto de las AM se analizaron específicamente aquellos MF que se habían abordado mediante las AM planificadas e implantadas, comparando el perfil de estratificación de riesgo y calculando la reducción relativa en el nivel de riesgo (sumatorio de las puntuaciones IPR de cada MF global y desglosado por procesos).
ResultadosEn la tabla 3 se recogen el número de MF total y desglosado por procesos, así como el nivel de riesgo global y desglosado por procesos para los MR de 2017 y 2019. En 2017 se identificaron 106 MF, de los que el 54,7% (58) fueron estratificados como nivel de riesgo alto (57) o muy alto (1) (tabla 4). Gestionar este volumen de riesgos resultaba inasumible y por lo tanto se aplicaron los criterios de priorización descritos en la metodología para planificar estrategias de mejora. Finalmente se planificaron 19 AM (tabla 5) que permitían abordar 46 MF prioritarios por su nivel de riesgo. En 2019 se identificaron 110 MF de los cuáles, el 48,2% (53) fueron estratificados como riesgo alto (tabla 4).
Comparación de los Mapas de Riesgos 2017/2019: número de riesgos y nivel de riesgo (mediana de las puntuaciones IPR) global y desglosado por procesos
| Proceso | Número de modos de fallo | Nivel de riesgo(Sumatorio de IPR) | Nivel de riesgo(Mediana IPR) | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 2017 | 2019 | 2017 | 2019 | 2017 | 2019 | ||||
| Registrar-clasificar | 9 | 10 | + 11,1% | 243 | 262 | + 7,8% | 20 | 24 | + 20,0% |
| Asistir emergencia Vital | 3 | 3 | - | 92 | 115 | + 25,0% | 20 | 45 | + 125,0% |
| Asistir prioridad 2-5 | 12 | 13 | + 8,3% | 476 | 428 | -10,1% | 42 | 32 | -23,8% |
| Observar | 10 | 9 | -11,1% | 344 | 251 | -27,0% | 27 | 24 | -11,1% |
| Pruebas Complementarias | 25 | 27 | + 8,0% | 756 | 735 | -2,8% | 30 | 27 | -10,0% |
| Tratamiento | 32 | 31 | -3,1% | 881 | 858 | -2,6% | 24 | 24 | - |
| Gestionar Alta | 15 | 17 | + 13,3% | 537 | 513 | -4,5% | 30 | 24 | -20% |
| GLOBAL | 106 | 110 | + 3,8% | 3.329 | 3.142 | -5,6% | 30 | 24 | -20% |
IPR: Índice de priorización de riesgo.
Acciones de mejora planificadas a partir del Mapa de Riesgos 2017
| ACCIONES DE MEJORA |
| 1. Plan de contingencia en papel (gestión de incidencias informáticas) |
| 2. Protocolo de identificación inequívoca del paciente con sistema de identificación de alergias/intolerancias (alimentarias y medicamentosas) mediante pegatina (roja/blanca) en la pulsera identificativa del paciente |
| 3. Desarrollo, implantación y validación de una nueva escala de triage pediátrico patentada (TRIPED-GM) |
| 4. Programa de simulación multidisciplinar de trabajo en equipo en la atención al niño con patología urgente |
| 5. Distribución de roles en la atención al paciente crítico (al inicio de cada turno) |
| 6. Recuperación de la figura del «gestor de la UO» (supervisión y gestión de flujo de pacientes en la UO) |
| 7. Implantación de Prescripción electrónica FARHOS (con acceso directo desde la Historia Clínica electrónica) en la UO y formación del personal médico y de enfermería (en colaboración con el Servicio de Farmacia) |
| 8. Protocolos de Prescripción electrónica con cálculo automatizado de dosis y limitación de dosis máxima |
| 9. Chalecos para minimizar interrupciones durante la prescripción/preparación de medicación |
| 10. Formación en el protocolo de los «5 correctos» para la administración de medicación |
| 11. Procedimiento de órdenes verbales de medicación en situaciones de emergencia (circuito cerrado con doble comprobación de fármaco, dosis y vía de administración) |
| 12. Herramienta SBAR para la transferencia de información clínica de pacientes pendientes en los cambios de turno |
| 13. Talleres de Humanización y comunicación efectiva en el ámbito sanitario |
| 14. Procedimiento de extracción de muestras biológicas (impresión de pegatinas y confirmación de las muestras necesarias previamente al procedimiento de extracción) |
| 15. Registro de trazabilidad de muestras urgentes de Microbiología |
| 16. Procedimiento de «traslado seguro» |
| 17. Intensificación de la supervisión de los médicos residentes (plan de acogida y adjunto-gestor de la UO) |
| 18. Talleres de punción lumbar para los médicos residentes de nueva incorporación |
| 19. Aplicación de la herramienta AMFE al subproceso «gestionar ingreso en planta de hospitalización» con carácter multidisciplinar y participación de la Sección de Hospitalización Pediátrica y los Servicios de Admisión y Limpieza. |
AMFE: análisis modal de fallos y efectos; UO: Unidad de Observación; SBAR: acrónimo «situation», «background», «assessment», «recommendation».
Al analizar la evolución de nuestro MR se comprobó que el número total de MF se había incrementado un 3,8% en 2019 (110 MF frente a 106 en 2017). Sin embargo, tal como se muestra en la tabla de estratificación del riesgo (tabla 4), este incremento se produjo a expensas de MF clasificados como riesgo medio y bajo, reduciéndose un 6,5% el porcentaje de MF clasificados como riesgo alto o muy alto (de 54,7% en 2017 a 48,2% en 2019).
Globalmente, el nivel de riesgo, estimado por la mediana de las puntuaciones IPR, se redujo un 20% en el MR 2019. En el análisis desglosado por procesos se constató una reducción del nivel de riesgo en todos ellos, exceptuando únicamente los procesos «Registrar-clasificar» y «Asistir emergencia vital» (tabla 3).
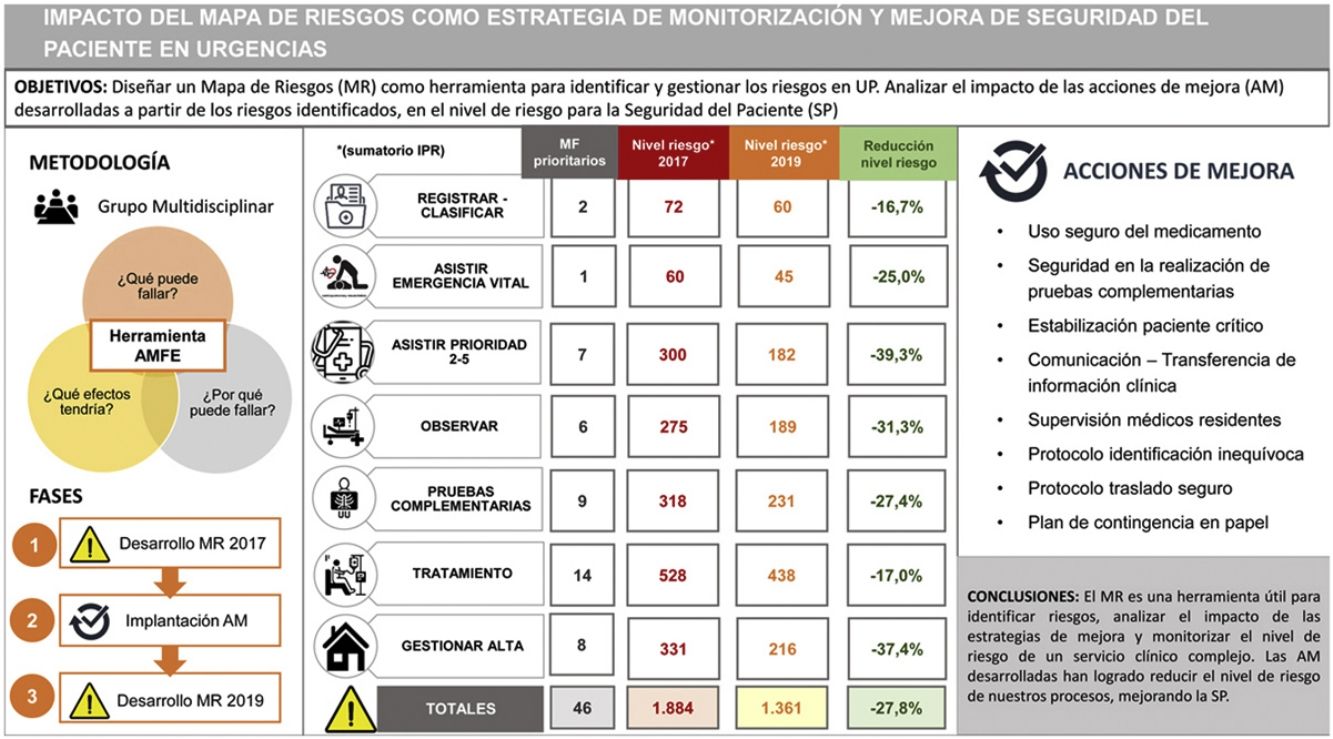
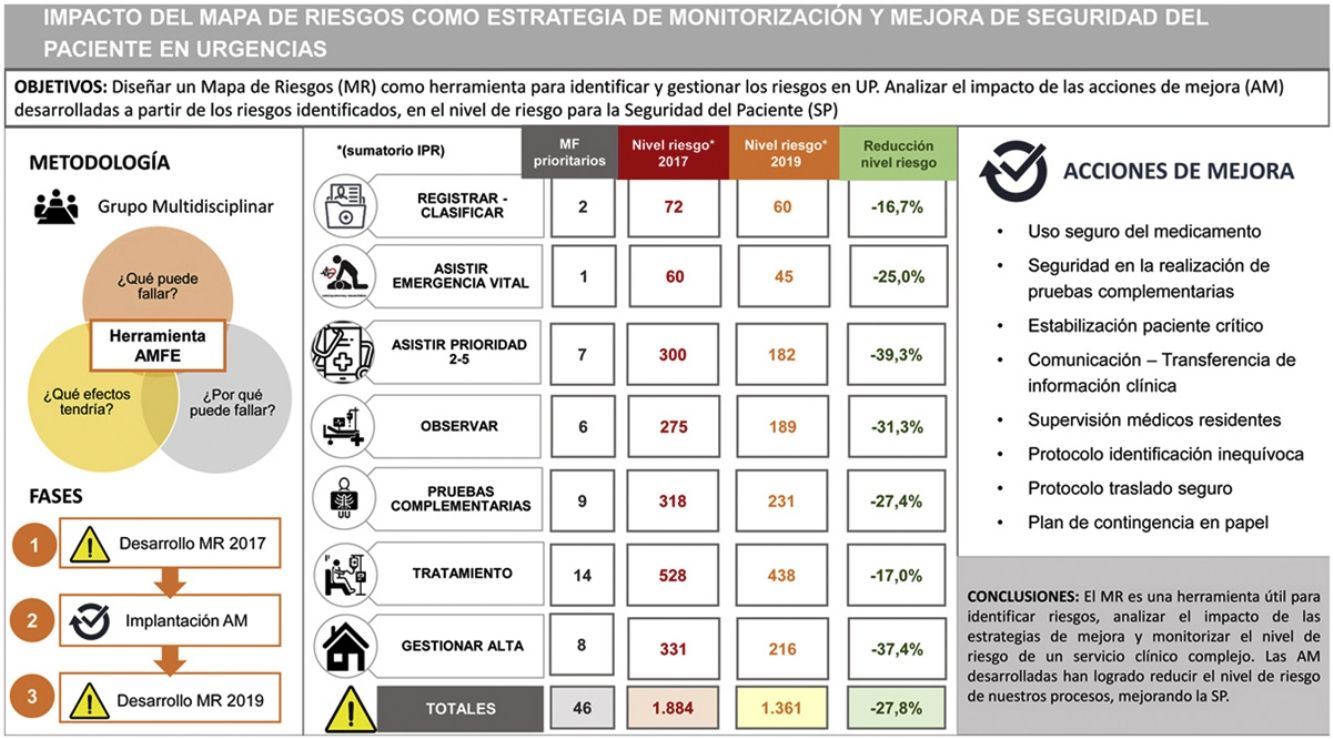
Todas las AM planificadas a partir de los riesgos identificados en 2017 habían sido implementadas. Para evaluar el impacto de las 19 AM que se habían desarrollado se analizaron específicamente los 46 riesgos prioritarios (MF) que se pretendía abordar mediante dichas estrategias. El 60% de estos MF pasaron de un nivel de riesgo «alto» en 2017 a un nivel de riesgo «medio» en 2019. La tabla 6 refleja el impacto de las acciones de mejora en los 46 MF que se habían tratado, con una reducción del nivel de riesgo tanto a nivel global (-27,8%) como en el análisis desglosado por procesos.
Impacto de las acciones de mejora desarrolladas en los riesgos tratados: comparación del nivel de riesgo (sumatorio de IPRs) global y desglosado por procesos, considerando específicamente los 46 riesgos tratados
| Proceso | Número de MF | Nivel de riesgo(sumatorio de IPR) | ||
|---|---|---|---|---|
| 2017 | 2019 | Reducción del nivel de riesgo | ||
| Registrar-clasificar | 2 | 72 | 60 | -16,7% |
| Asistir emergencia vital | 1 | 60 | 45 | -25,0% |
| Asistir prioridad 2-5 | 7 | 300 | 182 | -39,3% |
| Observar | 6 | 275 | 189 | -31,3% |
| Pruebas complementarias | 9 | 318 | 231 | -27,4% |
| Tratamiento | 14 | 528 | 438 | -17,0% |
| Gestionar alta | 8 | 331 | 216 | -37,4% |
| GLOBAL | 46 | 1.884 | 1.361 | -27,8% |
IPR: Índice de priorización de riesgo; MF: modos de fallo.
Numerosas publicaciones avalan la utilidad de la herramienta AMFE como instrumento para evaluar sistemáticamente procesos complejos, identificando áreas de riesgo y proporcionando la base para el diseño de intervenciones que minimicen la probabilidad de que ocurran EA, contribuyendo así a mejorar la SP en los SUH1,4,12. Se han publicado algunas experiencias en el diseño de MR en el ámbito de Urgencias Pediátricas5,7.
No obstante, tal como señala Orrego12, el entusiasmo inicial por desarrollar metodologías de análisis no debería convertirlas en el eje de la estrategia de seguridad de una organización, sin tener presente que la importancia se debería centrar en las propuestas de mejora y el rediseño de procesos para mejorar su seguridad. Varios trabajos13-16 señalan la pertinencia de revisar las puntuaciones IPR para comprobar la eficacia de las acciones correctivas planificadas a partir de un AMFE13–16. Sin embargo, a nivel nacional, solamente hemos identificado un estudio que utiliza el AMFE para analizar el impacto de un conjunto de acciones de mejora diseñadas para reducir errores de prescripción en un hospital de alta resolución17. Por lo tanto, este es el primer trabajo que aplica la herramienta AMFE como instrumento de seguimiento para monitorizar la evolución del nivel de riesgo global en un servicio clínico complejo.
En el marco de la certificación en gestión de riesgos para la SP (UNE-179003), la elaboración y revisión periódica del MR constituye una estrategia proactiva que complementa a la gestión reactiva, basada en el análisis de los incidentes notificados en la unidad. De hecho, existe un paralelismo entre la distribución por procesos de los MF identificados en el MR (1° Tratamiento, 2° Pruebas complementarias) y el perfil de los incidentes notificados en la unidad14 (distribución por procesos de las notificaciones en el Periodo 1 de estudio: 1° Tratamiento 35,8%, 2° Pruebas complementarias 32,1%). Esta distribución de MF es similar a la descrita en los MR diseñados en otras unidades de UP de ámbito nacional5,7 y también concuerda con la literatura, siendo los «errores de medicación» los incidentes/EA más frecuentes en el ámbito pediátrico18,19.
La actualización periódica de nuestro MR aplicando la herramienta AMFE nos ha permitido conocer el impacto de las AM planificadas y monitorizar la evolución del nivel de riesgo de la unidad a nivel global y en cada uno de nuestros procesos operativos. El MR 2019 mostró un aumento del número total de riesgos con respecto a 2017, probablemente con relación al rediseño de algunos procesos debido a la implantación de nuevas aplicaciones informáticas (triage, historia clínica electrónica y prescripción electrónica) que dieron lugar a nuevos MF, y también al entrenamiento en la metodología de los miembros del GT, que son cada vez más sensibles a la detección de riesgos, principalmente aquéllos de nivel medio y bajo, permitiendo una revisión de los procesos cada vez más exhaustiva. A pesar del incremento en el número total de MF se constató que el nivel de riesgo de la UP disminuyó considerablemente en 2019, como se demuestra en el perfil de estratificación de riesgo (reducción del 6,5% de MF clasificados como riesgo alto o muy alto), así como en el nivel de riesgo estimado por la mediana de las puntuaciones IPR, que se redujo un 20% en el MR 2019. Probablemente esta reducción global del riesgo se haya producido gracias a que la adopción de medidas correctoras dirigidas a riesgos muy altos conlleva, indirectamente, la reducción de otros riesgos de menor impacto1. En el análisis desglosado por procesos solamente aumentó el nivel de riesgo en los procesos «Registrar-clasificar» y «Asistir emergencia vital». En el caso de «Registrar-clasificar» se incluye un MF no contemplado en el MR 2017 (Demora en el registro administrativo; IPR 48). En el caso de «Asistir emergencia vital» uno de los MF recogido en el MR 2017 (Falta de entrenamiento en la estabilización de paciente crítico; IPR 60) se desglosa en dos MF en el MR 2019, considerando la implicación de diferentes factores contribuyentes (Falta de conocimiento/entrenamiento en algoritmos de estabilización de paciente crítico; IPR 60 y Problemas de coordinación/falta de entrenamiento en habilidades de trabajo en equipo; IPR 45, siendo este último MF el que había sido abordado mediante las AM planificadas). El número total de MF de este proceso se mantiene porque en el MR2019 desaparece un MF del MR2017 («error en la identificación de muestras», al considerarse información duplicada con el proceso «pruebas complementarias»). Se considera que estas diferencias justifican el incremento de nivel de riesgo en estos procesos.
La mayoría de las AM planificadas a partir de los riesgos identificados en el MR 2017, se podrían agrupar en cinco bloques: uso seguro del medicamento, seguridad en la realización de pruebas complementarias, estabilización de paciente crítico, comunicación-transferencia de información clínica y supervisión de médicos residentes. Además, se desarrollaron otras prácticas seguras de carácter transversal, que afectan a todos los procesos, como el protocolo de identificación inequívoca del paciente, el protocolo de «traslado seguro» y el plan de contingencia en papel para afrontar incidencias informáticas. Consideramos que la clave para haber logrado implantar todas las AM planificadas residió en los criterios de priorización, seleccionando aquellas estrategias que se consideraron factibles, alineadas con las líneas estratégicas de la organización y con mayor impacto potencial en el nivel de riesgo, así como en la asignación de responsables y plazos intermedios de seguimiento.
El análisis de los MF que se habían abordado mediante dichas AM demostró una reducción en el nivel de riesgo global y desglosado por procesos. La disminución en el nivel de riesgo se consiguió mediante dos tipos de estrategias: unas enfocadas a reducir la probabilidad de que ocurra un determinado MF (la simulación multidisciplinar de trabajo en equipo, que mejora las competencias de los profesionales para trabajar de forma coordinada durante la estabilización de un paciente crítico o los protocolos de prescripción electrónica con cálculo automático de dosis y limitación de dosis máxima, que disminuyen el riesgo de errores de prescripción) y otras que, considerando que el «error» es inherente a nuestra práctica clínica, pretenden mejorar nuestra capacidad de detectarlo antes de que alcance al paciente (el circuito cerrado de órdenes verbales de medicación en el Box Vital o la figura del gestor de observación para mejorar la supervisión de los médicos residentes).
Los puntos fuertes de este trabajo residen en la utilización de la herramienta AMFE, no sólo con un enfoque diagnóstico (MR 2017) sino como instrumento de seguimiento que, desde un espíritu de mejora continua, permite monitorizar el nivel de riesgo de un servicio clínico complejo, contribuyendo a mejorar la SP. Consideramos que puede ser útil para otros SUH al proporcionar sugerencias de estrategias de mejora, así como un modelo de gestión de riesgos que pueden ser exportables a otros servicios, adaptándolos a las particularidades de cada uno.
Como limitaciones cabe destacar que el AMFE es un ejercicio teórico que está sujeto a una cierta subjetividad individual que puede condicionar el análisis de causas y la valoración del nivel de riesgo16. Por otra parte, la elaboración del MR supone un coste considerable en tiempo y recursos, y su éxito depende en buena medida del compromiso de los miembros del GT y de la organización para realizar reuniones periódicas y productivas20 (en nuestro caso, cada MR supuso cinco jornadas laborales de cada uno de los miembros del GT). Finalmente, al tratarse de un proyecto unicéntrico los riesgos identificados en el MR están relacionados con el entorno y las circunstancias propias del servicio en el que se desarrolla. Sería interesante la realización de estudios similares en otros SUH con un sistema consolidado de gestión de riesgos con el fin de contrastar sus resultados.
ConclusionesLa elaboración de un MR permite detectar los puntos críticos para la SP durante el proceso asistencial. El AMFE es una herramienta útil para identificar de riesgos para la SP en unidades asistenciales, analizar el impacto de las estrategias de mejora desarrolladas a partir de los riesgos identificados y monitorizar el nivel de riesgo de un servicio clínico complejo. El desarrollo de acciones de mejora ha tenido un impacto significativo en la reducción del nivel de riesgo de nuestros procesos, contribuyendo a mejorar la SP.
El trabajo ha sido presentado en las siguientes reuniones científicas: XXXVII Congreso de la Sociedad Española de Calidad Asistencial. San Sebastián. Octubre 2019. VIII Jornada AMCA, Asociación Madrileña de Calidad Asistencial. Madrid. Diciembre 2019. Primer Premio a la Mejor Comunicación. XXV REUNIÓN SEUP, Sociedad Española de Urgencias Pediátricas. Virtual. Marzo 2021.