Presentamos el caso de un varón de 9 años, sin antecedentes de interés, que es remitido por edema palpebral de 5 días de evolución, sin clínica acompañante.
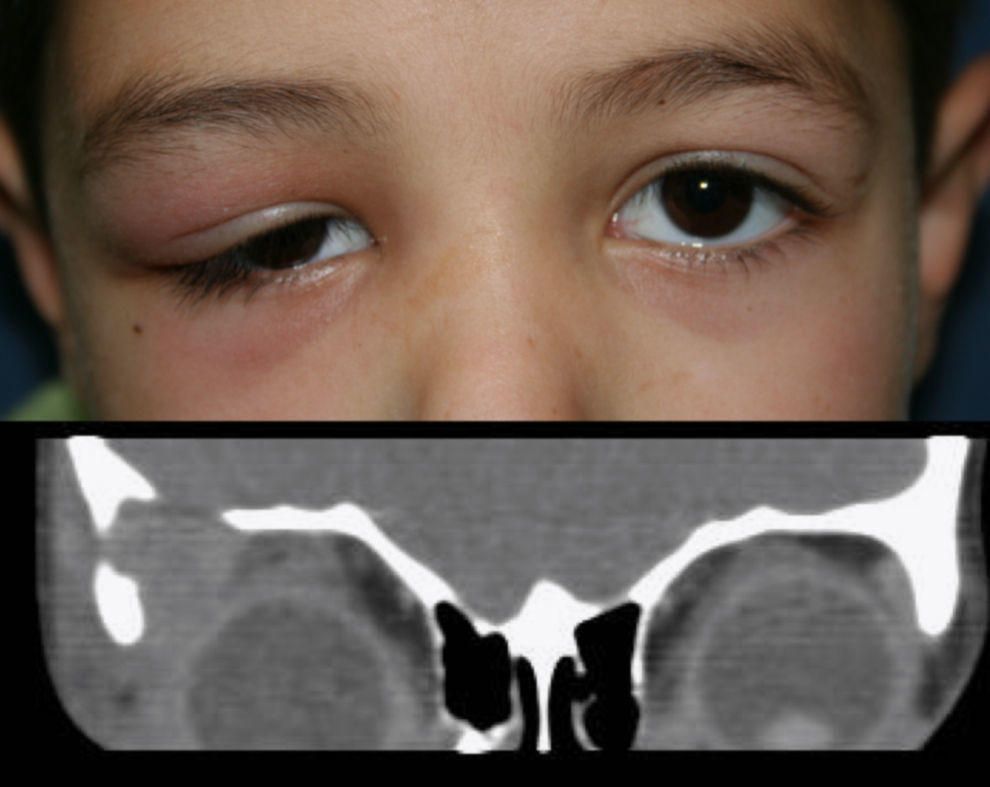
La exploración oftalmológica mostraba una ptosis mecánica superior con un tumor en fosa temporalsuperior, levemente doloroso a la palpación, no adherido a planos profundos, que no afectaba a la motilidad ocular extrínseca. El párpado superior, con forma de «s» itálica, se presentaba edematoso y con leve hiperemia, pero sin calor ni afectación subcutánea sugestiva de celulitis (fig. 1). El resto del examen era normal.
Se solicita una TC orbitaria que muestra una lesión en fosa temporal superior homogénea, osteolítica y extraconal, sin grasa en su interior, y que capta contraste periféricamente y desplaza la glándula lagrimal, posteriormente (fig. 1). Los estudios analíticos solo muestran una eosinofilia de 8,2%.
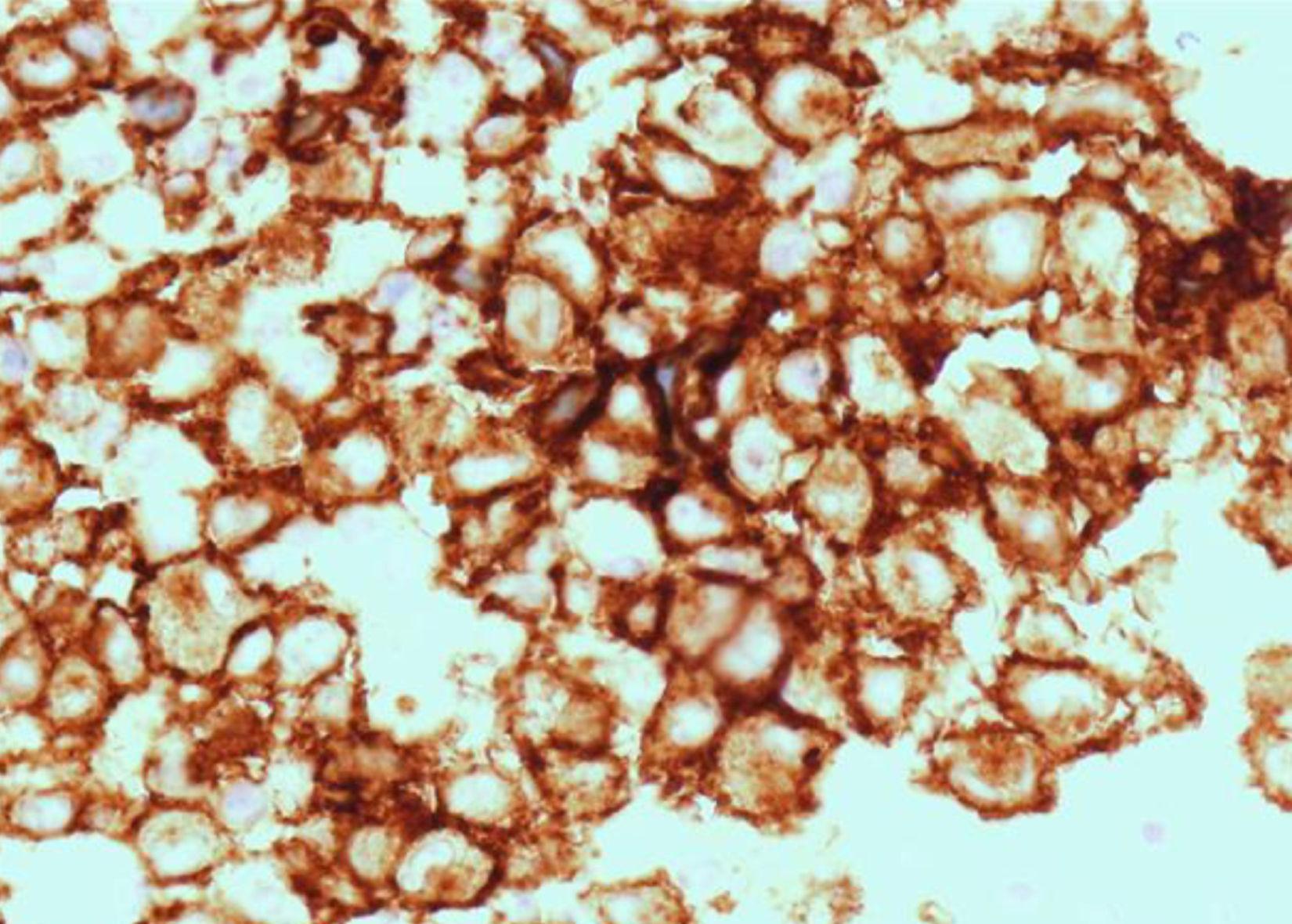
Se intervino mediante una incisión de blefaroplastia superior y la biopsia intraoperatoria objetivó una proliferación de células mononucleadas, con núcleos irregulares y hendidos y abundante citoplasma eosinófilo (sugestivo de histiocitosis de células de Langerhans [HCL]), que se confirmó mediante inmunohistoquímica, siendo dichas células positivas con proteína S-100 y CD1a (fig. 2).
Con el diagnóstico de certeza se inicia el estudio de extensión (radiología de esqueleto, recuento hematológico, sideremia, índice de saturación de transferrina y ferritina sérica y estudio de orina) y se comienza el tratamiento quimioterápico con vinblastina intravenosa semanal y prednisona durante un mes. Posteriormente recibió 6 ciclos cada 3 semanas de vinblastina (una dosis) y prednisona durante 5 días. Actualmente, el paciente se encuentra sin recidivas ni complicaciones.
DiscusiónAunque el granuloma eosinófilo (GE) es la HCL orbitaria más frecuente1,3, solo supone un 1% de los tumores orbitarios5. Los signos típicos se caracterizan por una masa superotemporal con ptosis palpebral superior1–5,7, siendo más raras la clínica inflamatoria y la afectación neurológica1–3,5–9 y muy rara la intraocular1,5.
El diagnóstico clínico es difícil2 y se necesitan pruebas complementarias. La TC (cuya sensibilidad es mayor que la radiografía convencional8) suele mostrar una masa uniforme que respeta el globo ocular y destruye la cortical ósea1–4,8,10, debido al aumento de citoquinas del tipo interleucina 1 y prostaglandina E2, que promueven la erosión ósea7.
El diagnóstico de certeza viene dado por la histopatología: microscopía óptica típica y positividad para CD1A o aparición en microscopía electrónica de gránulos de Birbeck, que, aunque patognomónicos, solo aparecen en un 15 – 40% de los casos3.
Respecto al diagnóstico diferencial, la clínica permite distinguirlo de una celulitis orbitaria6 (un 17% reciben erróneamente antibiótico sistémico1), ya que el GE no cursa con fiebre ni muestra infiltración del tejido subcutáneo, además de ser un proceso subagudo y localizado en su mayoría en la fosa superotemporal1,2,6,8. Las pruebas de imagen ayudan a diferenciar una dacrioadenitis, un quiste dermoide con rotura capsular o tumoraciones óseas, y la histología nos diferenciaría leucemias u otros tumores1–3.
Los GE solitarios tienen un buen pronóstico y hasta hace poco bastaba con realizar una escisión quirúrgica con curetaje de los bordes1,3–5,7,8,10. Tras los estudios multicéntricos LCH I, II y III3,7, comparando diferentes tratamientos, se definieron «lesiones de riesgo de afectación del sistema nervioso central» como asociadas a mayor frecuencia de afectación neurológica, principalmente de diabetes insípida (DI)3,4,7–10. Los factores de riesgo para desarrollar DI eran la afectación multiorgánica, edad <2 años, falta de respuesta a tratamiento inicial y lesiones faciales (como la orbitaria)3,4,7–10; aunque algún estudio asegura que sólo la afectación multiorgánica y la implicación de estructuras faciales como la oreja demuestran asociación con DI7,9,10.
La incidencia de DI en HCL es de 6% al inicio y 20% a los 5 años9, de modo que la aplicación de quimioterapia pretende disminuir este porcentaje9, y cuanto antes se administre el tratamiento, tendrá menor morbilidad8. La quimioterapia habitual, demostrada como más eficaz y mejor tolerada4,5, consiste en la asociación de vinblastina y prednisona.
En cuanto a otros tratamientos, la radioterapia está prácticamente abandonada por conllevar potencial oncogénico4. El uso de glucocorticoides intralesionales está descrito con buenos resultados2,4,5,7. Se postula que su acción es debida a la inhibición de las citoquinas alteradas7.
Sí está consensuado el realizar un estudio de extensión consistente en examen radiológico de esqueleto periódicamente, análisis de orina y sangre, siendo los indicadores de reactivación la alteración de la VSG, hipergammaglobulinemia y alteración de la densidad urinaria3,5,8.
Como conclusión, el GE solitario orbitario es una entidad rara que requiere un abordaje multidisciplinar y cuya indicación de tratamiento sistémico es controvertida y está en continua revisión.