Existen factores clínicos o sociodemográficos que pueden tener un impacto en el confort del paciente crítico pediátrico. El objetivo principal fue determinar el grado de disconfort de los pacientes pediátricos ingresados en las UCIP de diversos hospitales nacionales y analizar su relación con variables sociodemográficas y clínicas, sedoanalgesia y síndrome de abstinencia.
MétodosEstudio observacional, analítico, transversal y multicéntrico en 5 hospitales españoles. Se valoró el grado de analgosedación mediante el sensor BIS y las escalas de dolor adaptadas a la edad pediátrica, una vez por turno durante 24h. El grado de abstinencia se determinó con la escala Withdrawal Assessment Tool (WAT-1), una vez por turno durante 3 días consecutivos. Además, se valoró simultáneamente el grado de disconfort mediante la COMFORT Behavior Scale-versión española (CBS-ES).
ResultadosSe incluyeron un total de 261 pacientes críticos pediátricos con una mediana de edad de 1,61años (RIQ=0,35-6,55). Se objetivaron puntuaciones globales de disconfort de 10,79±3,7 en el turno de mañana versus 10,31±3,3 en el de noche. Se observó asociación estadística al comparar al grupo de pacientes analgosedados con el grupo de no analgosedados en ambos turnos (χ2: 45,48; p=0,001). A la vez, también se observó una relación estadísticamente significativa (p<0,001) entre puntuaciones bajas de disconfort y menor desarrollo de síndrome de abstinencia.
ConclusionesExiste una parte de la población estudiada que padece disconfort, por lo que se hace necesario el desarrollo de protocolos específicos guiados por instrumentos válidos y testados en la práctica clínica, como la COMFORT Behavior Scale-versión española.
There are clinical and sociodemographic factors that have an impact on the comfort of the critically ill paediatric patient. The main aim of this study was to determine the level of discomfort of paediatric patients admitted to different national hospitals, and to analyse its correlation with sociodemographic and clinical variables, analgosedation, and withdrawal syndrome.
MethodsAn observational, analytical, cross-sectional, and multicentre study was conducted in five Spanish hospitals. The level of analgosedation was assessed once per shift over a 24h period, using a BIS sensor, and pain with scales adapted to paediatric age population. The intensity of withdrawal syndrome was determined using the Withdrawal Assessment Tool (WAT-1) scale once per shift for 3 days. Discomfort level was simultaneous assessed using COMFORT Behaviour Scale-Spanish version (CBS-S).
ResultsA total of 261 critically ill paediatric patients with median age of 1.61 years (IQR=0.35-6.55) were included. An overall discomfort score of 10.79±3.7 was observed during morning compared to 10.31±3.3 observed during the night. When comparing analgosedation and non-analgosedation groups, statistically differences were found in both shifts (χ2: 45.48; P=.001). At the same time, an association was observed (P<.001) between low discomfort scores and development of withdrawal syndrome development assessed with WAT-1.
ConclusionsAs there is a percentage of the studied population with discomfort, specific protocols need to be developed, guided by valuated and clinically tested tools, like the COMFORT Behaviour Scale-Spanish version.
Las Unidades de Cuidados Intensivos Pediátricos (UCIP) son áreas asistenciales que poseen la capacidad de aplicar tratamientos complejos a pacientes que presentan un estado de salud grave. El abordaje integral del paciente ingresado en una UCIP es usualmente invasivo y agresivo, derivado de los procedimientos diagnósticos y terapéuticos que se llevan a cabo. Este hecho puede conllevar en el paciente pediátrico sensaciones de miedo, dolor y estrés, factor este último con un impacto considerable en la recuperación de la salud, dadas las consecuencias que puede tener si es prolongado en el organismo de un niño/a críticamente enfermo/a, así como disconfort, tanto físico como psicológico1–3.
Algunos autores abogan por mantener a los pacientes críticos despiertos, facilitando su cooperación y la movilización precoz como estrategia para minimizar efectos secundarios farmacológicos, como el síndrome de abstinencia y el síndrome post-unidad de cuidados intensivos4. Aun así, la analgesia y sedación siguen siendo dos aspectos esenciales a tener en cuenta durante el manejo clínico del confort de estos pacientes5. Tal y como apuntan Caballero et al., la sedación del paciente crítico comprende un paquete de medidas focalizadas en el adecuado manejo de la analgesia, el delirium, la humanización del cuidado, la movilización precoz del paciente y la promoción de un sueño nocturno5–7. El empleo de fármacos analgésicos y sedantes en las UCIP no está exento de complicaciones, especialmente las derivadas de la infra- o sobresedación. Una de las más habituales es el síndrome de abstinencia que se relaciona con una disminución rápida o el cese brusco del fármaco sedoanalgésico, aumentando el estrés y complicando la evolución del paciente y su estancia en la UCIP. Además, la infra- o sobresedación del paciente también puede prolongar el tiempo de ventilación mecánica, generar morbilidades, aumentar los costes sanitarios por mayor tiempo de estancia. Por este motivo, valorar adecuadamente el grado de analgosedación del paciente crítico pediátrico y aplicar estrategias seguras e individualizadas que garanticen su confort deviene un aspecto esencial que todo profesional de críticos debería tener en especial consideración8,9. Actualmente, se disponen de instrumentos válidos de valoración del dolor pediátrico adaptados a la edad y estado neurológico del paciente, como la Face, Legs, Activity, Cry, Consolability (FLACC)10 o la escala indicadora de conductas de dolor (Behavioral Pain Scale), así como del grado de sedación, como la Motor Activity Assessment Scale, la Sedation-Agitation Scale, la Richmond Agitation Sedation Scale11, la Ramsay, la COMFORT12 y la validada al español como la COMFORT-Behavior Scale-versión española (CBS-ES)3.
A pesar de que, en el contexto de las UCIP, los conceptos de confort y disconfort se asocian casi exclusivamente a un adecuado abordaje de la analgosedación, existen otros factores clínicos o sociodemográficos que pueden tener un impacto en este. Conocer qué variables pueden tener relación en el grado de disconfort del paciente que ingresa en una UCIP ayudaría al equipo en el diseño de protocolos individualizados de atención integral al paciente crítico, que permitirían disminuir la variabilidad en este campo y ajustar aún más las dosis de analgosedación para alcanzar un nivel óptimo y evitar situaciones de infra- o sobreanalgosedación5,8, así como de síndrome de abstinencia. Actualmente, existen pocas investigaciones que relacionen el grado de disconfort del paciente crítico y las diversas variables sociodemográficas y clínicas que pueden influir, motivo por el cual se creyó justificado y de interés el presente estudio.
En el presente artículo se detallan los resultados correspondientes a la fase 2 del estudio multicéntrico COSAIP, cuyos objetivos fueron: (1) determinar el grado de disconfort de los pacientes pediátricos ingresados en las UCIP de diversos hospitales del territorio nacional español y (2) analizar la relación entre el grado de disconfort y las variables sociodemográficas y clínicas, analgosedación y síndrome de abstinencia.
Material y métodosDiseño y lugar de estudioSe llevó a cabo un estudio observacional, analítico, transversal y multicéntrico en las UCIP de 5 hospitales españoles, de mayo de 2018 a enero de 2020. Se incluyeron los hospitales universitarios siguientes: Hospital Universitario Sant Joan de Déu de Barcelona, Corporació Sanitària Parc Taulí, Hospital Universitario 12 de Octubre y Hospital Universitario La Paz de Madrid y Hospital Universitario Carlos Haya de Málaga.
MuestraMediante un muestreo no probabilístico y consecutivo se incluyeron pacientes de 7 días de edad a 18 años ingresados en las UCIP anteriormente descritas que cumplieron los siguientes criterios de selección:
Criterios de inclusión:
- 1.
Aceptación y firma del consentimiento informado.
- 2.
Pacientes ingresados en las UCIP contexto de estudio durante un período mínimo de 24h.
- 3.
Pacientes intubados a los que se les fuera a administrar analgosedación de forma continua durante un mínimo de 24h.
Criterios de exclusión:
- 1.
Pacientes con edad inferior a 7 días.
- 2.
Pacientes pediátricos en situación terminal.
- 3.
Barrera idiomática importante con el paciente y/o la familia.
Se seleccionaron como variables sociodemográficas y clínicas las siguientes: edad (en años), sexo, patología de base, motivo de ingreso en la UCIP, tipo de fármacos de analgosedación, tipo de ventilación, turno laboral (mañana [8:00-20:00h] o noche [20:01-7:59h]) en el que se realizaba la valoración, valoración del grado de disconfort, valoración de la sedoanalgesia, familiar que acompañaba al paciente, así como tiempo de estancia en la UCIP (en días).
Se utilizó el Bispectral Index Sedation (BIS) para valorar el grado de sedación13. Este establece una probabilidad baja de sobresedación con puntuaciones entre 40 y 604,14, valores que se tuvieron como referencia a la hora de determinar un estado correcto de sedación en el paciente pediátrico. A la vez, se emplearon las escalas de valoración del dolor adaptadas a la edad del paciente crítico pediátrico siguientes: PAIN (<1mes de vida), FLACC (>1mes, hasta 4 años y no colaboradores), escala de caras (>4años) y la numérica (>8años). También se utilizó la Withdrawal Assessment Tool-1 (WAT-1), que valora en diversas franjas temporales 11 síntomas con una puntuación máxima de 12 puntos y establece que el enfermo padece síndrome de abstinencia con puntuaciones ≥3puntos15,16.
Finalmente, se valoró el grado de disconfort mediante la CBS-ES, formada por tres dimensiones con dos factores cada una de ellas: (1) «Alerta y Movimiento Físico», (2) «Calma/Agitación» y «Respuesta Respiratoria/Llanto», y (3) «Tono Muscular» y «Tensión Facial». Dicha escala establece que con puntuaciones ≤10puntos el paciente está sin disconfort; entre 11-22, padece disconfort; y puntuaciones ≥23puntos, el niño/a está en disconfort grave3.
Proceso de recogida de datosSe diseñó un cuaderno de recogida de datos ad hoc, aprobado entre todo el equipo investigador, que incluía: el consentimiento informado, las variables sociodemográficas, clínicas y los 4 instrumentos a emplear. El proceso de recogida de datos se inició tras una formación específica vía telemática a todo el equipo investigador sobre los objetivos de la investigación y los instrumentos a utilizar. Posteriormente, cuando un paciente cumplía con los criterios de selección se solicitaba a la familia el consentimiento informado verbal y escrito. Una vez aceptada la participación, se registraba en el documento ad hoc los datos sociodemográficos y clínicos del paciente.
A los pacientes a los que no se les estaba administrando analgosedación en perfusión continua se les valoró el grado de disconfort mediante la CBS-ES y el de dolor empleando la escala más apropiada según la edad del paciente.
Cuando al paciente se le estaba infundiendo fármacos sedantes y analgésicos de forma conjunta, en bomba de infusión continua y durante un mínimo de 24h, se registró el valor BIS del monitor, los de la escala de dolor adaptada a la edad del paciente y los resultados de la CBS-ES. Dichas observaciones se llevaron a cabo una vez por turno (mañana y noche) durante las primeras 24h tras ser incluido el paciente en el estudio. El valor del BIS se dio por válido si obtenía un índice de calidad de la señal (ICS)≥95.
En relación con el síndrome de abstinencia, este se determinó en pacientes que habían estado analgosedados durante un período mínimo de 3 días consecutivos. Dichas determinaciones se llevaron a cabo cuando a los pacientes ya no se les estaba administrando fármacos analgésicos y sedantes en perfusión continua, empleando la escala WAT-1 y registrando simultáneamente el grado de disconfort mediante la CBS-ES, una vez por turno durante 3 días consecutivos.
Análisis estadísticoLos datos recogidos se almacenaron en una base de datos creada con el programa estadístico SPSS v.23 de IBM®.
Las variables numéricas se expresaron mediante estadísticos descriptivos (media, desviación típica, mediana o cuartiles) y las categóricas en tablas de frecuencias con porcentajes.
Para cuantificar si había relación entre dos variables numéricas se utilizó la correlación de Spearman, y en el caso de una variable numérica y otra ordinal, el estadístico de gamma de Goodman y Kruskal. Para comparar los resultados entre una variable numérica y otra categórica se empleó el t-test para comparar las medias, el test no paramétrico de Kruskal-Wallis y el de la U de Mann-Whitney, según su distribución. Para calcular dicha relación entre dos variables categóricas se empleó el test de la Chi-cuadrado de Pearson.
Se asumió un intervalo de confianza del 95% y los datos se consideraron estadísticamente significativos si el p-valor era ≤0,001.
Consideraciones éticasSe obtuvieron los correspondientes certificados del Comité de Ética e Investigación Clínica de todos los centros colaboradores. Además, se tuvieron en cuenta los principios de la Declaración de Helsinki (2009), los del Informe Belmont y la Ley Orgánica 1/1996 de protección jurídica del menor, así como la Ley 41/2002 básica y reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
Se aseguró una participación voluntaria mediante la obtención del consentimiento informado del familiar. Durante el manejo de la información se tuvo en cuenta la Ley Orgánica de Protección de Datos de Carácter Personal de España LORTAD (Ley Orgánica 15/1999 del 13 de diciembre), por lo que todos los datos tuvieron carácter confidencial y el manejo de la información se realizó preservando la intimidad mediante la codificación de cada sujeto de estudio.
ResultadosCaracterísticas sociodemográficas y clínicas de la muestraLa muestra final del estudio estuvo compuesta por 261 pacientes, de los cuales el 53,64% (n=140) eran varones con una mediana de edad de 1,61años (RIQ: 0,35-6,55). El problema patológico que motivó más ingresos en las UCIP analizadas fue el respiratorio, en un 36,78% (n=96), seguido del posquirúrgico en un 26,82% (n=70). Del total de pacientes incluidos en el estudio, el 32,95% (n=86) estaba afecto de una patología crónica, siendo la más prevalente la cardiopatía congénita en un 16,09% (n=42).
En relación con el tipo de ventilación, el 55,56% de la muestra recibía ventilación mecánica, siendo la ventilación mecánica no invasiva el siguiente dispositivo respiratorio más utilizado (9,96%, n=26). El 70,11% de los pacientes estaban con analgosedación continua, siendo el midazolam (40,23%, n=105) y la metadona (36,40%, n=95) los fármacos más empleados. La estancia de los pacientes en las UCIP obtuvo una mediana de 5 días (2-12) (tabla 1).
Características sociodemográficas y clínicas de la muestra (n=261)
| Características | Valores |
|---|---|
| Sexo, n (%) | |
| Femenino | 121 (46,4) |
| Masculino | 140 (53,6) |
| Edad (años), mediana (RIQ) | 1,61 (0,3-6,5) |
| Patología crónica, n (%) | |
| Sí | 86 (32,9) |
| No | 175 (67,1) |
| Tipo de patología crónica, n (%) | |
| Cardiopatía congénita | 42 (16,1) |
| Neuromuscular | 13 (5) |
| Síndrome de Down | 7 (2,7) |
| Respiratoria | 7 (2,7) |
| Metabólica | 7 (2,7) |
| Renal | 6 (2,3) |
| Neurológica | 2 (0,8) |
| Inmunodeficiencia | 1 (0,4) |
| Perdidos | 1 (0,4) |
| Motivo de ingreso, n (%) | |
| Respiratorio | 96 (36,8) |
| Posquirúrgico | 70 (26,8) |
| Infeccioso | 23 (8,8) |
| Oncológico | 14 (5,4) |
| Otros: procedimientos invasivos | 58 (22,2) |
| Sedoanalgesia, n (%) | |
| Sí | 183 (70,1) |
| No | 78 (28,9) |
| Tipo de sedoanalgesiaa, n (%) | |
| Midazolam | 105 (40,2) |
| Metadona | 95 (36,4) |
| Fentanilo | 42 (16,1) |
| Dizepam | 36 (13,8) |
| Sinogan | 19 (7,3) |
| Clonidina | 18 (7) |
| Remifentanilo | 15 (5,7) |
| Cloruro mórfico | 15 (5,7) |
| Hidrato de cloral | 13 (5) |
| Dexmedetomidina | 12 (4,6) |
| Propofol | 4 (2,9) |
| Clorpromazina | 13 (5) |
| Otros | 17 (6,5) |
| Acompañante familiar, n (%) | |
| Madre | 146 (55,94) |
| Padre | 63 (24,14) |
| Ambos | 31 (11,88) |
| Otros | 3 (1,15) |
| Perdidos | 18 (6,9) |
| Nivel de estudios familiar, n (%) | |
| No estudios | 8 (3,07) |
| Estudios básicos | 68 (26,05) |
| Formación profesional | 51 (19,54) |
| Estudios universitarios | 57 (21,84) |
| Perdidos | 77 (29,50) |
| Profesión familiar, n (%) | |
| Calificado | 48 (18,39) |
| Técnicos | 25 (9,58) |
| Directivos | 1 (0,38) |
| Trabajo oficina | 17 (6,51) |
| Vendedores | 15 (5,75) |
| Conductores | 1 (0,38) |
| Artesanos | 5 (1,92) |
| Obreros | 24 (9,20) |
| Otros | 44 (16,86) |
| Perdidos | 81 (31,03) |
| Estancia (en días), mediana (RIQ) | 5 (2-12) |
RIQ: rango intercuartil.
El 93,1% (n=243) de los pacientes pediátricos estaban acompañados por algún familiar, siendo la madre en el 55,94% (n=146) de los casos el acompañante principal. La edad media global de todos los familiares fue de 37,05±7,7años; el 26,05% (n=68) tenían estudios básicos, seguido del 21,84% (n=57) que eran universitarios.
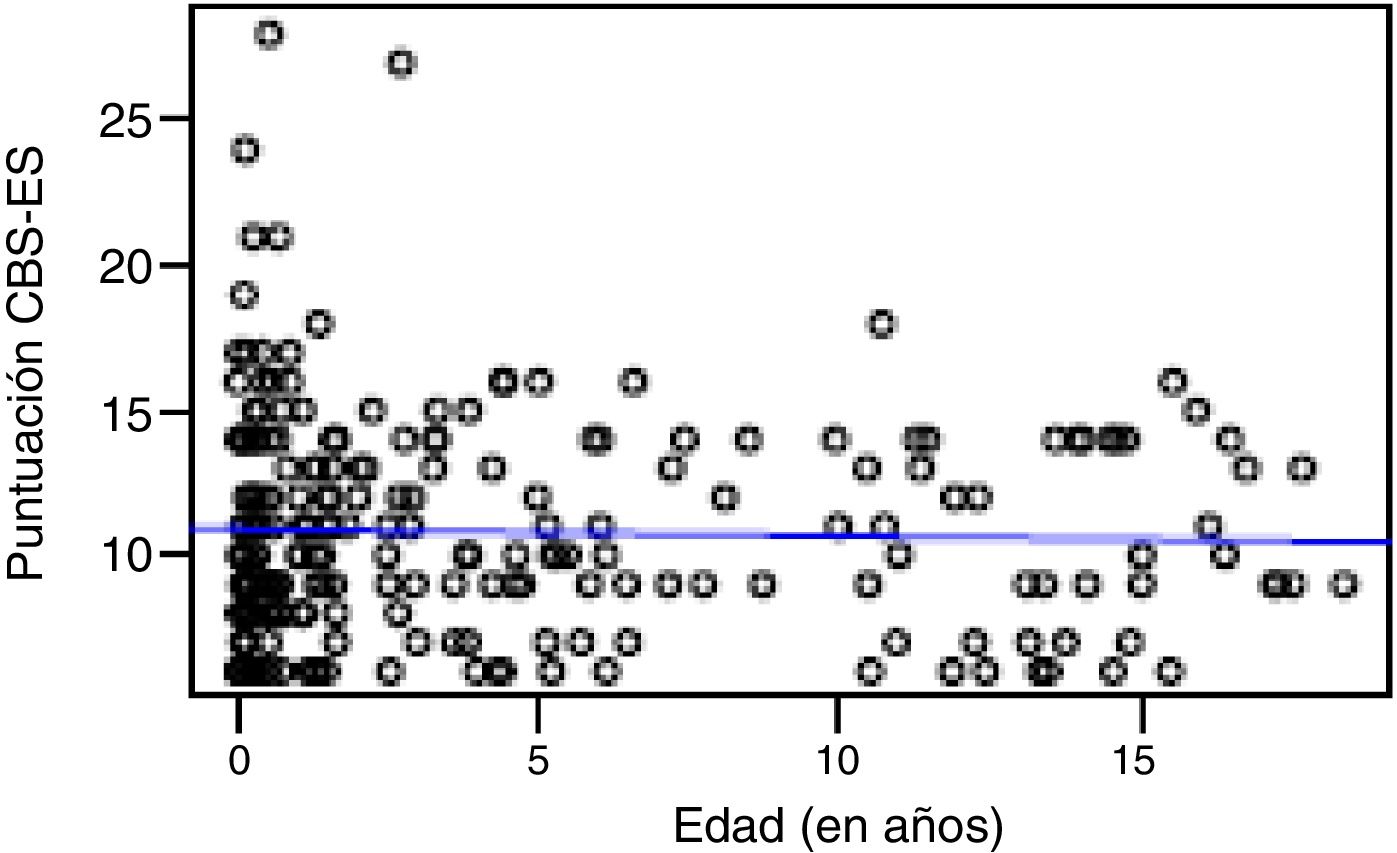
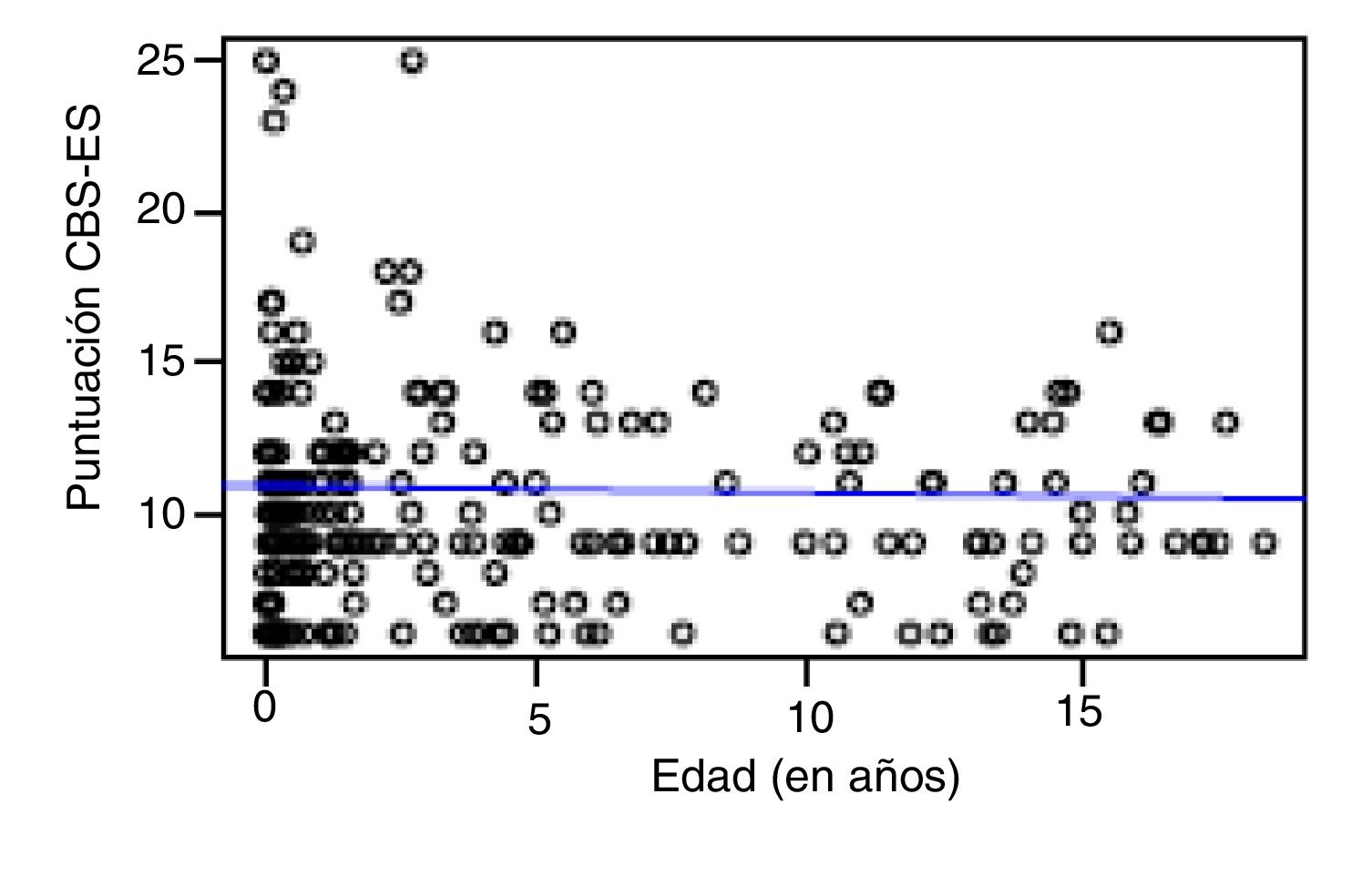
Correlación entre grado de disconfort, variables sociodemográficas y clínicasSe objetivaron puntuaciones globales de disconfort en el total de la muestra de 10,79±3,7 en el turno de mañana versus 10,31±3,3 en el de noche. El 62% (n=85) de los niños y el 61,3% (n=73) de las niñas estaban confortables (puntuaciones≤10puntos en la CBS-ES), no observándose relación estadísticamente significativa entre el grado de disconfort y el sexo (χ2: 0,01; p=0,90). Al analizar el grado de disconfort y la variable edad diferenciando entre turnos laborales (mañana y noche) no se observaron diferencias estadísticamente significativas, ni en el turno de mañana (Rho 0,03; p=0,56) ni en el de noche (Rho −0,01; p=0,86) (figs. 1 y 2).
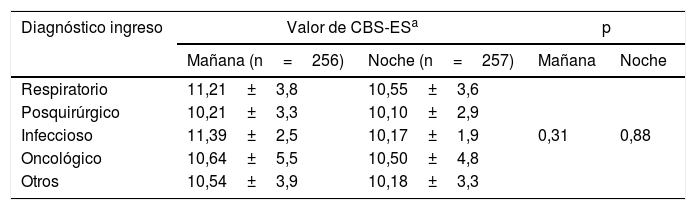
En el turno de mañana, el motivo infeccioso fue el que obtuvo grados de disconfort más elevados, con una puntuación en la CBS-ES de 11,39±2,5, seguido del respiratorio, con valores de 11,21±3,8 puntos. Al analizar los mismos datos en el turno de noche, se objetiva que el motivo respiratorio fue el que más disconfort generó en los pacientes (10,55±3,6 puntos), seguido del oncológico (10,50±4,9 puntos). Al comparar los datos obtenidos en la CBS-ES y las diversas patologías de ingreso no se obtuvo asociación estadísticamente significativa, ni en el turno de mañana (χ2: 4,72; p=0,31), ni en el de noche (χ2: 1,17; p=0,88) (tabla 2).
Puntuaciones de disconfort diferenciadas entre diagnóstico de ingreso y turno laboral (n=256)
| Diagnóstico ingreso | Valor de CBS-ESa | p | ||
|---|---|---|---|---|
| Mañana (n=256) | Noche (n=257) | Mañana | Noche | |
| Respiratorio | 11,21±3,8 | 10,55±3,6 | ||
| Posquirúrgico | 10,21±3,3 | 10,10±2,9 | ||
| Infeccioso | 11,39±2,5 | 10,17±1,9 | 0,31 | 0,88 |
| Oncológico | 10,64±5,5 | 10,50±4,8 | ||
| Otros | 10,54±3,9 | 10,18±3,3 | ||
CBS-ES: COMFORT Behavior Scale-versión española.
Se incluyeron en el estudio un total de 85 pacientes con afectación crónica en el turno de mañana, objetivándose unos niveles de disconfort de 10,61±3,5 puntos en la CBS-ES en comparación con los 10,88±3,8 puntos del grupo que no tenía ninguna patología de base, no hallándose relación estadísticamente significativa al comparar ambos grupos (χ2: −0,55; p=0,58). Al realizar el mismo análisis en el turno de noche, se observó que 84 pacientes estaban afectos de patología crónica, con niveles de disconfort de 10,65±2,9 versus los 10,14±3,4 puntos de los que no la sufrían, sin asociación estadísticamente significativa (χ2: 3,22; p=0,07).
Al analizar los datos relacionados con los niveles de disconfort globales de la muestra desglosándolos por turno laboral, aunque se objetivaron niveles menores en el turno de noche (10,31±3,3) respecto al de mañana (10,79±3,7), no se observó relación estadísticamente significativa al comparar los pacientes con y sin disconfort entre turnos (χ2: 4,34; p=0,03).
Finalmente, los pacientes que padecieron disconfort estuvieron ingresados una media de 232,85h (48-300) versus las 285,52h (48-336) de los que estuvieron confortables, no observándose asociación estadísticamente significativa entre horas de ingreso y grado de disconfort (U de Mann-Whitney: 2.627; p=0,26).
Correlación entre grado de disconfort, analgosedación y síndrome de abstinenciaEl 70,11% (n=183) de los pacientes estaban recibiendo analgosedación en el momento de la determinación de los niveles de disconfort, objetivándose valores medios de BIS de 51,31±15,0 puntos en el turno de mañanas y de 50,86±15,5 en el de noche. En relación con el dolor, el 93,87% de los pacientes del turno de mañana y el 94,64% de los de noche estaban sin dolor. La media de dolor obtenida en el total de la muestra fue de 1,06±0,33 puntos en el turno de mañana versus los 1,05±0,25 puntos en el de noche. El 2,68% (n=7) de los pacientes analizados durante la mañana padecían dolor leve, seguido del 1,15% (n=3) que fue moderado y el 0,38% (n=1) intenso. En relación con el turno de noche se observaron grados de dolor leve en el 3,07% (n=8) y moderado en el 0,77% (n=2).
Se objetivaron puntuaciones medias en la CBS-ES de 9,97±3,8 puntos en el turno de mañana y de 9,79±3,3 en el de noche en el grupo de pacientes que estaban recibiendo analgosedación continua. Por el contrario, se hallaron valores medios de 12,65±2,7 y de 11,53±2,9 puntos en la CBS-ES en el grupo de pacientes que no la estaban recibiendo. Al comparar ambos grupos se objetivó una asociación estadísticamente significativa entre grado de disconfort y la analgosedación en ambos turnos laborales (χ2: 45,48; p=0,001).
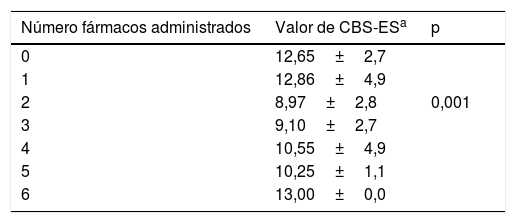
Se llevó a cabo un análisis para determinar si el número de fármacos influía en el grado de disconfort del paciente crítico pediátrico y se observó que las menores puntuaciones de disconfort se encontraron en aquel grupo de pacientes a los que se les estaba administrando 2 fármacos (n=94; 36,7%). Al analizar la relación entre número de fármacos administrados y grado de disconfort, se observaron diferencias estadísticamente significativas (? −0,594; p=0,001) (tabla 3).
Puntuaciones de disconfort según número de fármacos administrados
| Número fármacos administrados | Valor de CBS-ESa | p |
|---|---|---|
| 0 | 12,65±2,7 | |
| 1 | 12,86±4,9 | |
| 2 | 8,97±2,8 | 0,001 |
| 3 | 9,10±2,7 | |
| 4 | 10,55±4,9 | |
| 5 | 10,25±1,1 | |
| 6 | 13,00±0,0 |
CBS-ES: COMFORT Behavior Scale- versión española.
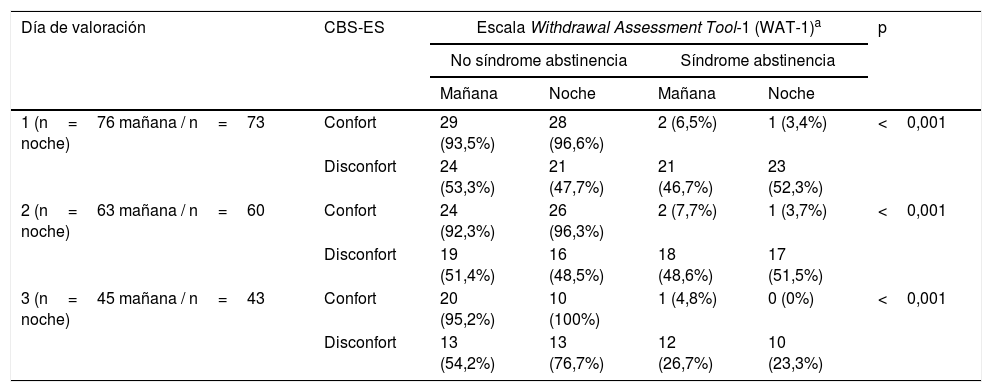
Finalmente, en relación con el síndrome de abstinencia se observaron puntuaciones medias en la escala WAT-1 de 1,54 puntos (0-9) en el turno de mañanas y de 1,60 (0-9) en el de noche. Desglosando estos datos por días de valoración se objetivaron niveles medios de 1,61 (0-9) puntos el primer día; 1,65 (0-6) el segundo, y de 1,24 (0-6) puntos el tercer día de valoración en el turno de mañana. En relación con el turno de noche se registraron valores medios de 1,81 (0-9) el día uno de valoración; de 1,55 (0-6) el segundo día y de 1,26 (0-5) el tercer día. Por lo que a los datos de disconfort determinados mediante la CBS-ES se refiere, se registraron puntuaciones de 12,96±3,3; 12,73±3,3 y de 11,71±2,7 puntos en el primer, segundo y tercer día, respectivamente, del turno de mañana. En el turno de noche se obtuvieron valores de 12,77±3,7; 12,37±3,0 y de 12,05±2,8 en las mismas temporalidades. Al comparar las puntuaciones de la WAT-1 y las de disconfort obtenidas en la CBS-ES se objetivó que, a menor puntuación en la CBS-ES, menor presencia de síndrome de abstinencia, con asociación estadística significativa tanto en el turno de mañanas (χ2: 14,06; p=0,001) como en el de noche (χ2: 18,88; p=0,001) (tabla 4).
Correlación de puntuaciones obtenidas en la CBS-ES y el WAT-1 según día de determinación y turno laboral
| Día de valoración | CBS-ES | Escala Withdrawal Assessment Tool-1 (WAT-1)a | p | |||
|---|---|---|---|---|---|---|
| No síndrome abstinencia | Síndrome abstinencia | |||||
| Mañana | Noche | Mañana | Noche | |||
| 1 (n=76 mañana / n=73 noche) | Confort | 29 (93,5%) | 28 (96,6%) | 2 (6,5%) | 1 (3,4%) | <0,001 |
| Disconfort | 24 (53,3%) | 21 (47,7%) | 21 (46,7%) | 23 (52,3%) | ||
| 2 (n=63 mañana / n=60 noche) | Confort | 24 (92,3%) | 26 (96,3%) | 2 (7,7%) | 1 (3,7%) | <0,001 |
| Disconfort | 19 (51,4%) | 16 (48,5%) | 18 (48,6%) | 17 (51,5%) | ||
| 3 (n=45 mañana / n=43 noche) | Confort | 20 (95,2%) | 10 (100%) | 1 (4,8%) | 0 (0%) | <0,001 |
| Disconfort | 13 (54,2%) | 13 (76,7%) | 12 (26,7%) | 10 (23,3%) | ||
Confort: puntuaciones de 6-10 puntos. Disconfort: puntuaciones de 11-23 puntos.
CBS-ES: COMFORT Behavior Scale-versión española.
Sistematizar la evaluación del grado de analgosedación en el paciente crítico pediátrico debe ser una de las prioridades de los profesionales que trabajan en las UCIP13, aunque también el nivel de disconfort. El constructo del confort como un aspecto en el que confluyen diversos factores tanto físicos como psicológicos propios del paciente, así como sociales y estructurales de las unidades de críticos, debería ser valorado de forma rutinaria en las UCIP durante toda la asistencia sanitaria3. La COMFORT Behavior Scale17–21, escala adaptada al contexto español3, puede ser útil en este sentido.
La presente investigación es una de las primeras que determina los niveles de disconfort del paciente crítico pediátrico ingresado en 5 UCIP del territorio español. Así, se observó que el 62% (n=85) de los niños y el 61,3% (n=73) de las niñas estaban con ausencia de disconfort, en comparación con el 50,6% (n=89) de los niños y el 49,4% (n=87) de las niñas del único estudio hallado21. En ninguna de las investigaciones se halló relación entre el grado de disconfort y la variable sexo, aunque un estudio estima que factores sociodemográficos como la edad y el sexo podrían tener un impacto en la percepción dolorosa y en el disconfort22. A pesar de que no se ha hallado literatura específica en el campo pediátrico que pueda explicar cómo puede influir la edad de este grupo de pacientes en el grado de disconfort, una investigación llevada a cabo en población adulta objetiva niveles más elevados de dolor y disconfort en pacientes jóvenes23. A esto, se observa que a más edad por parte del paciente pediátrico, más percepción de hostilidad del entorno de críticos. Por este motivo, y aunque estos datos apuntan a la necesidad de objetivar de forma rutinaria los niveles de disconfort en el paciente pediátrico24, debería profundizarse en futuras investigaciones sobre esta posible interrelación entre disconfort y edad, puesto que esto ayudaría a individualizar mucho más la atención ofertada en las UCIP.
Al comparar los datos obtenidos en la CBS-ES y las diversas patologías de ingreso no se obtuvo significación estadística, ni en el turno de mañana (p=0,26), ni en el de noche (p=0,97), en la misma línea que un estudio previo21. Los mismos hallazgos fueron encontrados al comparar los grupos de pacientes con y sin patología crónica y grado de disconfort. La dosis farmacológica de analgésicos administrados a ambos grupos (con y sin patología crónica) podría ser una de las explicaciones a estos hallazgos, aunque futuras investigaciones deberían ratificar dicha hipótesis.
El grado de analgosedación es un aspecto esencial en el manejo del confort del paciente crítico pediátrico25. Esto se corrobora con el hecho de que en el presente estudio los pacientes que no recibían fármacos analgésicos y sedantes padecieron niveles superiores de disconfort, hallándose significación estadística al compararlos con el grupo de pacientes a los que se les estaba administrando. Diversas investigaciones apuntan cómo guiar las pautas de analgosedación mediante protocolos de confort, y empleando escalas como la COMFORT Behavior Scale o la COMFORT Scale se reduce el tiempo de ventilación mecánica, la necesidad de fármacos y, por consiguiente, de eventos adversos relacionados, como podría ser el síndrome de abstinencia, así como la estancia en la UCIP1,26–29.
Finalmente, en relación con el síndrome de abstinencia, se observaron puntuaciones medias de la escala WAT-1 de 1,54 (0-9) en el turno de mañanas y de 1,60 (0-9) en el turno de noche. Por tanto, la incidencia de síndrome de abstinencia es baja en comparación con otra investigación donde se registró la presencia de este cuadro clínico en el 50% de los casos analizados30. Además, Fernández Carrión et al. apuntan a la perfusión continuada de midazolam y fentanilo como los fármacos más predisponentes a generar síndrome de abstinencia30, hecho que no se analizó en nuestro caso.
Al comparar los valores obtenidos en la WAT-1 con las puntuaciones de disconfort de la CBS-ES se objetivó que, a menor puntuación en la CBS-ES, menor presencia de síndrome de abstinencia, con significación estadística. Esto apunta a que situaciones de confort determinadas mediante la CBS-ES corresponden a un porcentaje menor de síndrome de abstinencia, por lo que la CBS-ES podría ser un instrumento útil para determinar situaciones de disconfort relacionadas con el síndrome de abstinencia farmacológica, de igual forma que con el grado de analgosedación. En este punto es importante remarcar que, tal y como se comentó en el apartado introductorio, el grado de disconfort del paciente crítico pediátrico puede estar influido por diversos factores (inputs medioambientales, dinámicas de trabajo de las unidades de críticos, presencia de familiares, variables clínicas y sociodemográficas, etc.) y no únicamente por los relacionados con el grado de analgosedación. Este hecho explica el motivo por el cual se obtuvieron puntuaciones>10 puntos en la CBS-ES al analizar grado de disconfort y síndrome de abstinencia.
Finalmente, sorprende que los pacientes con disconfort estuvieran ingresados en la UCIP durante menor tiempo. Una posible explicación sería las bajas puntuaciones medias obtenidas en la CBS-ES en el grupo de pacientes con disconfort (10,79±3,7 puntos en el turno de mañana versus 10,31±3,3 en el de noche), pero esta hipótesis debería estudiarse con más profundidad en futuras investigaciones.
LimitacionesEl rango amplio de edad, pero con predominio de pacientes <2años, y el hecho de no haber llevado a cabo un análisis desglosado por grupos etarios conlleva que la interrelación entre el grado de disconfort y la variable edad pueda estar sesgada. Además, el no haber teniendo en cuenta qué tipo de fármaco analgésico o sedante conlleva más confort en el paciente crítico pediátrico, así como el tiempo de infusión y su relación con el síndrome de abstinencia, comporta otra de las limitaciones de la presente investigación. Todo ello abre una nueva línea de investigación que indague qué grupo de pacientes críticos pediátricos padecen mayor grado de disconfort, así como la efectividad farmacológica de algunos medicamentos en el grado de disconfort y la aparición de eventos adversos como el síndrome de abstinencia. El no hallar escalas de analgosedación pediátricas adaptadas con estudios psicométricos publicados en la población española ha conllevado que la mayoría de centros valoren el grado de sedación mediante el sensor BIS, con las limitaciones inherentes al sensor.
ConclusionesEl 61,7% de los pacientes incluidos en el estudio estaban confortables, pero existe una parte que padecía disconfort. Por este motivo, uno de los puntos más relevantes a tener en cuenta en la práctica clínica es el de poder detectar los pacientes con disconfort y tratarlos para que este porcentaje disminuya. Según los datos obtenidos del sensor BIS y las escalas del dolor, la mayoría de ellos se encontraban con adecuados niveles de analgosedación. Además, las bajas puntuaciones obtenidas en la WAT-1 apuntan al uso adecuado de fármacos en el manejo clínico del paciente crítico pediátrico analizado. Aun así, existe una parte de la población estudiada que padecía disconfort, por lo que se hace necesario el desarrollo de protocolos específicos guiados por instrumentos válidos y testados en la práctica clínica, como la CBS-ES.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecer a todo el equipo investigador su entusiasmo y ayuda durante todo el proceso de recogida de datos y a los pacientes pediátricos y familias que aceptaron participar en el estudio.