Moderadora: Enriqueta Román
30
ENFERMEDAD CELÍACA: HISTORIA DE TRES GENERACIONES
M. Burreros, D, Fuentes, C. Miranda, C. Camarero, L. Suárez y H. Escobar
Hospital Ramón y Cajal. Universidad de Alcalá de Henares. Madrid.
Introducción. La enfermedad celíaca (EC) tiene un espectro de manifestaciones clínicas que abarca desde la sintomatología clásica, hasta las formas silentes que no presentan síntomas ni signos y se llega al diagnóstico en el contexto de situaciones de despistaje.
Para ilustrar la variabilidad de la expresión clínica se describe la historia de tres pacientes: abuelo, madre y nieta de ocho años, los tres con diagnóstico de EC.
Pacientes. El abuelo, de 70 años, fue estudiado por aumento de ASAT/ALAT, sin evidencia de afectación hepática. Estaba totalmente asintomático. Entre los antecedentes personales refería que había sido tratado en varias ocasiones de anemia ferropénica.
Dentro del protocolo de estudio de aumento de ASAT/ALAT se solicitó determinación de Anticuerpos antiendomisio(AE) que fueron positivos, se realizó biopsia intestinal que presentaba atrofia subtotal. Comenzó dieta sin gluten, normalizando las enzimas hepáticas.
La madre, de 40 años, asintomática, fue estudiada al conocerse que su padre era celiaco. Los AE fueron positivos y la biopsia intestinal mostró atrofia de las vellosidades. Desde que está con dieta sin gluten refiere que ha mejorado su estado general y que le ha desaparecido un cansancio y cierto grado de meteorismo que ella consideraba normal.
La niña, de 8 años de edad, asintomática, fue evaluada con AE, que fueron positivos y la biopsia intestinal mostró atrofia subtotal. Actualmente sigue dieta sin gluten sin notar modificaciones.
Comentarios. Es muy posible que la EC sea más prevalente de lo que actualmente conocemos. Existen varias causas que pueden retrasar o dificultar su diagnóstico: la existencia de formas clínicas de presentación diferentes a la clásica, los casos oligosintomáticos, los casos silentes, los posibles errores en el despistaje y el hecho de subestimar su frecuencia.
Como se muestra en esta familia, el abuelo estuvo asintomático durante casi 70 años y las alteraciones de los últimos años: anemia ferropénica y elevación de enzimas hepáticas (ALAT/ASAT), por los que se llegó al diagnóstico, eran signos atípicos. La hija de 40 años, no había sido consciente de tener ningún síntoma, pero cuando se sometió a dieta sin gluten se dio cuenta de que se encontraba mejor, mucho menos cansada y el meteorismo que consideraba normal, desapareció.
La nieta de 8 años, estaba asintomática y sin alteraciones analíticas excepto los anticuerpos antiendomisio positivos y no mostró cambios al seguir la dieta sin gluten.
En el momento actual hay múltiples síntomas y signos que a cualquier edad deben obligarnos a descartar una EC.
Cuando se realiza el diagnóstico, es obligado despistar la enfermedad en el entorno familiar aunque todos estén aparentemente sanos, ya que el 20-35% de pacientes con EC tienen parientes afectos y un 10% son familiares de primer grado.
31
ESTUDIO DEL GEN MICA Y DE HLA-DRB1 EN FAMILIAS VASCAS CON ENFERMEDAD CELÍACA
A. Martín-Pagola, J.R. Bilbao, J.C. Vitoria, P. Zubillaga, L. Ortiz y L. Castaño
Unidad de Investigación y Gastroenterología Infantil. Hospital de Cruces. Bilbao. Complejo Hospitalario.
Introducción. La contribución de los genes HLA de clase II en el cromosoma 6p21 al riesgo genético de enfermedad celiaca (EC) ha sido ampliamente estudiada. Recientemente, un polimorfismo de repeticiones del triplete CTG en el gen MICA (situado en la región HLA, entre los genes TNFA y HLA-B) se ha asociado con varias patologías autoinmunes, incluyendo diabetes tipo 1 (DM1) y la enfermedad de Addison.
Objetivo. Analizar la contribución del polimorfismo del exón 5 de MICA a la susceptibilidad a EC y construir haplotipos MICA--HLA-DRB1 para comprobar si el efecto observado es independiente al riesgo asociado a los genes HLA de clase II.
Pacientes y métodos. Se estudiaron 37 familias de origen vasco con algún caso de EC (38 pacientes y 72 familiares de primer grado). El polimorfismo de número de repeticiones CTG en el exón 5 de MICA se analizó por PCR fluorescente y electroforesis, mientras que el tipado de HLA-DRB1 se realizó con métodos de SSO inversa y SSP (Dynal Biotech, Ltd., Reino Unido). Para los estudios de asociación se utilizó la estrategia AFBAC (Affected Family Based Controls) en la que se comparan las frecuencias de los alelos "patogénicos" (los de los celíacos) y los no-patogénicos (los otros alelos de la familia) mediante la χ2 o el test exacto de Fischer. El equilibrio de Hardy-Weinberg para ambos loci así como la existencia de desequilibrio de ligamiento en los haplotipos se realizó con los programas Genepop y LinkDos.
Resultados. En las familias vascas con EC, el alelo HLA-DRB1*0301 se asoció con aumento de riesgo (OR: 7,38; IC95%: 3,07-18,12) mientras que HLA-DRB1*1501 ejercía un efecto protector (OR: 0,06; IC: 0,00-0,41). Por otro lado, el alelo A4 de MICA mostraba asociación positiva (OR: 4,69; IC: 1,4-20,1) mientras que para el alelo A9 se observó una tendencia hacia la protección (OR: 0,18; IC: 0,02-0,93), que perdía significatividad cuando se aplicó la corrección de Bonferroni. Se detectó desequilibrio de ligamiento en los haplotipos A5.1-DRB1*0301 [asociado con riesgo (OR: 4,6; IC: 1,8-13,6)], A4-DRB1*0301 y A6-DR7.
Conclusiones.1) Tanto HLA-DRB1 como MICA se asocian con susceptibilidad genética a EC. 2) No se puede demostrar la contribución independiente de MICA a la enfermedad, dado que el alelo de riesgo A4 (y también A5.1 --asociado con riesgo a otras enfermedades) se encuentra en desequilibrio de ligamiento con HLA-DR3. 3) La susceptibilidad genética a EC asociada a la región HLA, al menos en vascos, es muy similar a la que se observa en DM1, con alelos de riesgo y de protección comunes a ambas patologías.
32
CARACTERIZACION FUNCIONAL DE LA SUBPOBLACION DE LINFOCITOS INTRAEPITELIALES INTESTINALES "NK-LIKE", AUSENTES EN LA ENFERMEDAD CELÍACA
F. León, L. Sánchez, C. Miranda, C. Camarero y G. Roy
Hospital Ramón y Cajal. S de Inmunología y Servicio de Pediatría. Universidad de Alcalá de Henares.
Introducción. Los linfocitos intraepiteliales intestinales (LIE) CD7+CD3 o NK-like (carentes de receptor TcR) constituyen un 40% de los LIE totales en controles pediatricos. Esta subpoblación se halla prácticamente ausente en la Enfermedad Celíaca activa (EC), y su funcionalidad e implicación patogénica se desconocen.
Método. Los LIE fueron aislados de biopsias de sujetos control, en los que se demostró ausencia de enteropatía, y de fragmentos de mucosa duodenal resecados en intervenciones de obesidad mórbida por la técnica de Scopinaro. Se evaluaron, mediante citometría de flujo, diversos marcadores fenotípicos, el contenido en citocinas y la citoxicidad ejercida sobre la línea K-562.
Resultados. a) Los LIE CD3- muestran un peculiar perfil de activación, así como marcadores y receptores característicos del linaje NK; b) Los LIE CD3- presentan una capacidad de síntesis de citocinas pro-inflamatorias (tipo I) (IFN-γ > TNF-α > IL-2); y c) los LIE CD3- expandidos en presencia de IL-2 muestran una potente capacidad citolítica en ensayos de citotoxicidad tipo NK (células K-562 como diana sensible), muy superior a la de los LIE CD3+.
Conclusión. Esta es la primera caracterización funcional de los LIE NK-like intestinales en humano (i-NK), que representan una fracción numérica importante de los LIE intestinales, con capacidad secretora pro-inflamatoria y potencial citotóxico, todo ello compatible con un linaje NK.
33
CONTROL ANALÍTICO DE PRODUCTOS ALIMENTICIOS DESTINADOS A LA POBLACIÓN CELÍACA
E. Simón, V. Navarro, A. Fernández-Quintela y A.S. del Barrio
Departamento de Nutrición y Bromatología. Facultad de Farmacia. Universidad del País Vasco. Vitoria.
La intolerancia al gluten es la enfermedad crónica intestinal más frecuente en Europa. La prevalencia de esta enfermedad se sitúa en 1 por cada 250 habitantes, aunque algunos investigadores indican una prevalencia de 1/100 habitantes (Catassi, 2001). El tratamiento de la enfermedad consiste en la eliminación del gluten de la dieta de por vida, consiguiendo así una remisión total de los síntomas, mientras que el seguimiento de dietas bajas pero no exentas de gluten se relacionan con la aparición de síntomas y enfermedades asociadas. En la elaboración de alimentos específicos para la población celiaca existen diversos puntos críticos susceptibles de provocar la contaminación con gluten de estos productos. Esta contaminación resulta más probable en aquellos alimentos elaborados a base de trigo u otros cereales, lo que obliga a un control periódico de los productos elaborados para asegurar la ausencia de gluten. En espera de los nuevos límites máximos de gluten permitidos por el Codex Alimentarius, las últimas comunicaciones apuntan a un límite único de 20 ppm de gluten para estos alimentos.
El objetivo de este trabajo fue analizar 215 alimentos que se declaran sin gluten pertenecientes al grupo de alimentos "Cereales y derivados" comercializados para los pacientes celiacos. Se empleó la técnica de ELISA, basada en el método de la AOAC (Skerritt, 1991), cuyo límite de detección es de 10 ppm de gluten.
Los resultados indican que en el 37% de las muestras analizadas (79 productos) se detectó presencia de gluten. Más de la mitad de las muestras que resultaron positivas (52%) contenían gluten por encima de 20 ppm (41 productos). De éstos, 23 productos (29% sobre el total de positivos) presentaron niveles superiores a 80 ppm. Así mismo, es especialmente reseñable que 12 productos (15% de las muestras positivas y 5,6% del total analizado) presentaron valores superiores a 200 ppm de gluten. En conclusión, cabe destacar que, al menos 1 de cada 20 productos específicos se consideraría no apto para el consumo del individuo celíaco y, 1 de cada 5 productos presenta niveles superiores a los límites aceptados en la actualidad. Estos datos sugieren la necesidad de un mayor control en la producción de estos alimentos.
Referencias
Catassi C. Proc. 15th Meeting Working Group on prolamin analysis and toxicity. Tübingen, 2001: 27-8.
Skerritt J, Hill AS. J. Assoc. Off. Anal. Chem. 1991; 74: 257-64.
34
LOS DEFECTOS DE ESMALTE DENTARIO NO SON ESPECÍFICOS DE LA ENFERMEDAD CELÍACA
P. Beltri*, M. Molina**, J. Sarria**, P. Muñoz**, G. Prieto** e I. Polanco**
*Universidad Europea de Madrid.** Servicio de Gastroenterología Hospital Universitario La Paz. Madrid.
Introducción. La especificidad de los defectos de esmalte dentario (hipoplasias e hipocalcificaciones) en pacientes celiacos sigue siendo discutida. Es posible que otras patologías también sean responsables de dichos defectos.
Objetivo. Evaluar la incidencia y tipo de defectos del esmalte dentario en pacientes celiacos y controles.
Material y métodos. Se estudiaron 162 pacientes celiacos con una edad media de 10,3 años (rango 13 m-34 años) y 79 controles con una media de edad de 22,7 años (rango 8-33 años) La exploración de la cavidad oral se realizó por un odontólogo pediátrico (PB) con luz artificial y la ayuda de un espejo y sonda dental. Se examinaron tanto los dientes temporales como los permanentes. Los defectos del esmalte se clasificaron en cuatro grados de acuerdo con Aine y cols1.
Resultados. Se encontraron defectos del esmalte en 75 de los 162 pacientes celiacos (46,3%) y en 34 de los 79 controles (43%). Las diferencias no fueron estadísticamente significativas.
En cuanto al grado de lesión en dientes permanentes, en pacientes celiacos un 53,3% eran lesiones de hipocalcificación (grado I) que se manifestaban como manchas blancas, un 31% de los dientes tenían hipoplasias leves (grado II) y el 30% tenían hipoplasias moderadas. Sin embargo en los dientes permanentes afectados de los controles el 94% de las lesiones de esmalte encontradas eran hipocalcificaciones
Conclusiones.1) Los defectos del esmalte dentario no son específicos de la enfermedad celiaca. 2) Los defectos del esmalte llamados "cronológicos" están en relación con el estadio de desarrollo dentario en que ocurre cualquier enfermedad aguda o crónica y con la gravedad de los síntomas.
1. Aine L y cols: Dental enamel defects in celiac disease. J Oral Pathol Med 1990;19:241-5.
35
ESTUDIO POBLACIONAL DE LA PREVALENCIA DE AUTOANTICUERPOS DE ENFERMEDAD CELIACA EN UN POBLACIÓN INFANTIL REPRESENTATIVA DE NAVARRA
F. Sánchez-Valverde1, E. Aznal1, M. Palacios2, B. Hernandez3, J.E. Olivera1, D. Martínez1 y F. Urzainki1
1Servicio de Pediatría Hospital Virgen del Camino. 2Servicio de Bioquímica Hospital de Navarra. 3Servicio de Genética Hospital Virgen del Camino. Pamplona.
La prevalencia de Enfermedad Celíaca (EC) en una población varía dependiendo de si nos referimos solo a las formas de presentación clásica o incluimos los estudios de screening en grupos de riesgo, pudiendo estar comprendida entre 1/1200 y 1/800. En cualquier caso existen formas silentes de la EC cuya única forma de diagnóstico es a través de estudios poblacionales.
Objetivo. Conocer la prevalencia de Acs Ig-A Antitransglutaminasa humana (IgA ATG-h), Acs IgA Antigliadina (IgA AGA) y Acs IgA Antiendomisio (IgA AEM) en una muestra de sueros representativa de la población Navarra de 4 a 17 años.
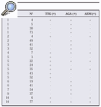
Material y métodos. Características de la muestra: muestreo probabilístico por conglomerados mediante técnica de estratificación polietápica para conseguir un mínimo de individuos por edades y sexo en cada grupo de edad entre 4 y 7 años. Métodos: Se realizó estudio analítico en 1157 sueros determinando IgA ATG-h, IgA AGA e IgA AEM. Los Acs IgA ATG-h se valoraron por una técnica comercial disponible (Cormedica) que usa un sustrato de transglutaminasa de origen humano. Los Acs IgA EMA se cuantificaron por fluorescencia indirecta utilizando como sustrato antigénico, porción distal de esófago de mono (Cormédica). Los Acs AGA se cuantificaron por un método immunoenzimático. Se siguieron en las tres determinaciones las indicaciones de la casa comercial.
Resultados: Véase tabla.
Presentaron Acs Ig A ATG-h positivos 11 casos (0,98%), Ig A AGA 15 (1,28%), y Ig A AEM 7 casos (0,62%). En 5 casos eran positivos los 3 autoanticuerpos y en 7 casos eran positivos los IgA ATG-h, y AEM. En series previas publicadas por nosotros1 la especificidad de los tres autoanticuerpos positivos en estudios de Screening es del 100% y en el caso de la presencia de IgA ATG positiva y de AEM positivo la especificidad es de 75%. Con estas cifras podemos extrapolar una posible prevalencia en la población infantil Navarra de EC de entre 1/231 (5 casos con los tres Autoanticuerpos positivos) y 1/ 220 (7 casos con 2 autoanticuerpos y 75% de especificidad). La IgA AGA ha mostrado una pobre concordancia con los otros autoanticuerpos.
Conclusiones.1) La prevalencia "deducida" de EC en nuestra población se puede extrapolar, a la vista de la especificidad de nuestros metodos serologicos entre 1/231 (3 autoanticuerpos positivos) y 1/220 (2 autoanticuerpos positivos). 2) Estas cifras coinciden con lo publicado en diversos estudios poblacionales. En Navarra sobre una población de 135.947 niños de 4 a 17 años habría 588-618 celiacos silentes.
1. Sánchez-Valverde F et al "Antibodies to tissue trasnsglutaminase in the study of prevalence of Celiac Disease among first degree relatives and comparison with antibodies to gliadin and endomysium" JPGN 2000, Supl. 2, s144.
36
COLITIS COLÁGENA E INFECCIÓN POR AEROMONAS HYDROPHILA
C. Camarero, F. León, E. Colino, C. Redondo, M. Alonso, H. Escobar, L. Suárez y G. Roy
Hospital Ramón y Cajal. Universidad de Alcalá de Henares. Madrid.
Desde su descripción por Lindström en 1976 la colitis colágena se ha observado con frecuencia en la población adulta pero solo se ha descrito previamente en 4 niños.
Comunicamos los hallazgos clinico-patológicos de dos niñas con colitis colágena y revisamos 4 casos adicionales previamente publicados. Las características clínicas, similares a las referidas en pacientes adultos, se recogen en la tabla de la página siguiente.
Las 2 niñas aquí descritas tuvieron infección por Aeromonas Hydrophila en el coprocultivo al inicio de los síntomas y en 2 y 3 ocasiones respectivamente en la evolución posterior. El inmunofenotipo (Citometría de Flujo) de los linfocitos interepiteliales (LIE) y de la lámina propia (LLP), de la mucosa cólica mostró un incremento de la proporción de LIE CD4+CD25+ en una paciente y, aumento de los LIE a expensas de los CD8+ en la segunda niña.
Conclusiones.1) la colitis colágena aunque excepcional, debe incluirse en el diagnóstico diferencial de la diarrea acuosa en niños, una vez descartadas otras causas más frecuentes. 2) Las características clínicas son similares a las escritas en los adultos. 3) Los hallazgos observados en estas pacientes sugieren el posible papel patogénico de Aeromonas Hydrophila a través de diferentes mecanismos, autoinmunidad vs infección, en el desarrollo de la colitis colágena. 4) El tratamiento con bismuto, que ha conseguido la remisión clínica e histológica en algunos pacientes adultos no ha sido eficaz en una de las niñas aquí descrita.
37
BIOFEEDBACK ANO-RECTAL COMO TRATAMIENTO DE LOS TRASTORNOS GRAVES DE LA MOTILIDAD ANO-RECTAL
E. Englert, E. Camacho y V. Varea
Sección de Gastroenterología y Nutrición. Servicio de Pediatría. Hospital Sant Joan de Déu.
El Biofeedback es una técnica terapéutica de aprendizaje en la que se monitoriza un proceso fisiológico, mostrando la información al paciente por métodos visuales y/o auditivos, de manera que comprenda lo que es normal para rectificar si lo realiza de forma anómala. Esta técnica ha demostrado ser eficaz ante determinadas alteraciones de la motilidad ano-rectal, mediante la utilización de métodos manométricos con refuerzo visual y sensitivo. Las condiciones para la inclusión de pacientes son: 1) Manometría previa en la que se aprecie mínima contracción de los esfínteres, así como mínima sensibilidad a la distensión del balón intrarrectal. 2) Edad superior a 4 años. 3) Colaboración del paciente y voluntad de aprendizaje. Indicaciones: Incontinencia idiopática o secundaria a alteraciones de la conducta, neuropatías y miopatías, Incontinencia tras procesos quirúrgicos, Estreñimiento crónico idiopático importante, Estreñimiento por contracción paradójica de la musculatura voluntaria del suelo pélvico (anismo).
Se incluyeron 12 pacientes (6 varones, 6 niñas) de edades entre 4 y 13 años, que presentaban: estreñimiento con ensuciamiento en 8 casos, estreñimiento aislado en 1, y en 3 incontinencia, con diagnóstico de incontinencia idiopática en 1 paciente, por alteración de la conducta en 1, por neuropatías en 5, tras cirugía ano-rectal en 3, anismo en 2. Se suspendió el tratamiento en 2 pacientes, debido a patología psiquiátrica importante y falta de colaboración en niño de 4 años. En todos los demás se apreció mejoría importante en cuanto a la sintomatología y a los datos manométricos, a partir de la 2ª a la 6ª sesión con una media de 4 sesiones, independientemente de la patología de base.
Conclusiones. En nuestra experiencia, el Biofeedback ano-rectal ha demostrado ser una técnica útil y bien aceptada por familiares y pacientes afectos de trastornos severos de la motilidad ano-rectal, incluso en casos de afectación neurológica importante.
38
ASPECTOS PERINATALES DE LA HIPERSENSIBILIDAD A PROTEÍNAS DE LECHE DE VACA EN NUESTRO MEDIO
D. Martínez*, J. Rodríguez*, F. Sánchez-Valverde*, J.E. Olivera*, E. Aznal*, F. Urzainqui**, M.J. Azanza* y M. Palacios*
*Servicio de Pediatría. Hospital Virgen del Camino. Pamplona. **Centro de Salud de Berriozar. Berriozar.
Introducción. El desarrollo de hipersensibilidad a proteínas de leche de vaca (HPLV) se ha visto asociado a ciertos condicionantes perinatales como el tipo de parto (cesárea), por su interrelación con el desarrollo precoz de inmunidad intestinal en el lactante así como al contacto con alergenos (PLV) en las primeras horas de vida. El objetivo de este estudio fue valorar en nuestros pacientes la influencia de estos factores.
Material y métodos. En enero de 1995 se diseñó un protocolo de recogida de datos para los pacientes con sospecha de HPLV remitidos desde Urgencias de Pediatría, Neonatología, Atención Primaria y la consulta de Dermatología.
Se registran una serie de variables entre las que se incluyen datos de filiación, antecedentes perinatales y familiares, datos antropométricos, manifestaciones clínicas, diagnóstico y determinación de IgE específica (Caseína, Betalactoglobulina y Alfalactoalbúmina). Se codifican las variables para ser explotadas en la base de datos SPSS 10.0 para Windows NT. Los pacientes se separan en dos grupos según el diagnóstico final (HPLV IgE positiva o HPLV IgE negativa) y se comparan las variables descritas entre ambos.
Se presentan los datos de 214 pacientes entre enero de 1995 y enero del 2001.
Resultados. Total: 214 pacientes (46,3% mujeres y 53,6% varones). La edad media al diagnóstico fue de 5,3 meses. Fueron controlados durante una media de 14,7 meses en la consulta de Gastroenterología Infantil.
El 96,7% de los embarazos fue a término, 2,9% pretérmino y 0,5% postérmino. El parto fue mediante cesárea en el 47,6% de los casos. En nuestro Hospital la media de cesáreas de entre todos los partos durante los últimos cinco años ha sido del 16%. En el 100% de las cesáreas y en el 33,7% de los partos eutócicos se administró al menos un "biberón pirata" en la maternidad. El 14,9% de los recién nacidos estudiados comenzaron con lactancia artificial o mixta desde el nacimiento. El resto, con lactancia materna exclusiva durante una media de 92 días.
Comparando ambos grupos (HPLV Ig E+ e Ig E-) hemos encontrado diferencias estadísticamente significativas para las variables: parto por cesárea (p < 0,006), días de lactancia materna exclusiva (p < 0,001), cifra total de Ig E (p < 0,04) y administración de biberones "pirata" (p < 0,004).
Conclusiones.1) Destacar el elevado porcentaje de partos por cesárea en los pacientes de nuestro estudio, que es más significativo en el grupo Ig E positivo. 2) La lactancia materna exclusiva en más prolongada en el grupo Ig E positivo pero posiblemente actúa como factor de confusión, dado el elevado porcentaje de biberones pirata que se administran en este grupo.
39
PREVALENCIA DE RIESGO DE ATOPIA EN LA MATERNIDAD H.S. MARCOS
V. Machado y H. Antunes
Hospital de São Marcos-Braga.
Objetivo. Determinar la prevalencia de riesgo de atopia en los neonatos de la Maternidad del Hospital São Marcos.
Material y métodos: Se realizó un cuestionario a las madres de los neonatos nacidos entre el 03 y 31 de julio 2001, donde se preguntó si había asma, rinitis alérgica o dermatitis atópica, diagnosticadas por su médico en la familia (madre, padre o hermanos) del neonato. El cuestionário incluía también la edad de los padres y su profesión, número de hijos, sexo del neonato y tipo de parto. Las madres respondieron si el neonato o sus hermanos recibieron biberón de leche en la Maternidad, la duración de la lactancia materna y que tipo de leche fue introducido después.
Resultados. Se han estudiado 161 neonatos; la mediana de edades de las madres fue de 28 años (máximo: 41; mínimo: 18) y de 31 años (máx: 50; mín: 18) para los padres. No tenían hermanos 85 (52,8%) de los neonatos; 60 (37,3%) tenían un hermano. Han sido cesáreas 63 (39,1%) de los partos. Eran varones 90 (55,9%) de los niños nacidos en la Maternidad en el tiempo de estudio y 71 (44,1%) eran niñas. Pertenecían a la clase social 4, 98 (60,9%). Tenían rinitis alérgica en sus familias, 12 (7,5%) neonatos; dermatitis atópica 9 (5,6%) y 14 (9%) asma. La prevalencia de riesgo de atopia en este estudio fue 16,8%. Han recibido biberón de leche en la Maternidad 46 (28,6%) dos neonatos; 18 (23,68%) de sus hermanos han recibido biberón de leche en la Maternidad. Tenían predisposición atópica familiar 6 (3,73%) neonatos que, han sido alimentados con biberón en la Maternidad. La mediana de meses de lactancia materna para los hermanos fue 3 meses (máx: 36; mín: < 1 mes) y 12 meses (máx: 24; mín: 2) para la introducción de la leche de vaca. En las clases sociales 1 y 2 se encontraron 50% de riesgo atópico y en las clases 3, 4 y 5 se determinó 15,2% de riesgo atópico; estas diferencias son estadísticamente significativas.
Conclusión. La prevalencia de atopia se ha incrementado en los últimos años. En la muestra estudiada se determinó un valor de 16,8%. La predisposición atópica es más frecuente en familias pequeñas, que son características de la populación que se estudió. Se encontró un mayor riesgo de atopia en las clases más favorecidas, como se observa en la literatura, por su estrecha relación con el menor numero de enfermedades infecciosas. La acción preventiva precoz en la sensibilización alérgica parece ser muy importante. La promoción de la lactancia materna y el hecho de evitar la introducción de proteínas de la leche de vaca hasta los 6 meses parece ser primordial para minimizar la evolución alérgica del neonato con predisposición atópica. Es importante que las maternidades con sus prácticas de aleitamento sean lugares de prevención e no de inducción de riesgo.
40
ANGIODISPLASIA GÁSTRICA COMO CAUSA DE HEMORRAGIA DIGESTIVA
J. Martín de Carpi, V. Varea Calderón
Sección de Gastroenterología, Nutrición y Hepatología Pediátricas, H. Sant Joan de Déu, Barcelona.
Introducción. La angiodisplasia gastrointestinal es una anomalía vascular adquirida de origen desconocido que consiste en la dilatación, distorsión o estrechamiento de pequeños vasos del tubo digestivo (arteriolas, capilares o vénulas) y cuya consecuencia es la pérdida intermitente de sangre. Supone la causa más frecuente de sangrado digestivo diagnosticado por enteroscopia en la población adulta y aunque su distribución puede ser difusa a lo largo del tubo digestivo. principalmente afecta al colon. Aparece hasta en el 2% de los pacientes mayores de 65 años y existen pocos casos descritos en la infancia y adolescencia. La clínica varía según su lugar de origen, produciéndose hemorragias indoloras y autolimitadas que pueden presentarse en forma de hematemesis, melena o hematoquecia y que en ocasiones puede debutar como hemorragia franca con importante repercusión hemodinámica. Su abordaje terapéutico se realiza por medio de métodos endoscópicos, arteriográficos o farmacológicos (octreótido).
Presentamos dos pacientes de sexo femenino vistas en nuestra Sección con clínica de hemorragia digestiva y afectas de angiodisplasia gástrica.
Caso clínico 1. Paciente de 12 años de edad que acude a nuestro Hospital por haber presentado en el contexto de un cuadro febril en tratamiento con AAS, dos episodios autolimitados de hematemesis. A la exploración física se encuentra hemodinámicamente estable objetivándose la presencia de arañas vasculares en mejilla derecha y de telangiectasias en zona cervical. La exploración abdominal es normal y en el estudio analítico destaca una hemoglobina de 9,2 g/dL, un hematocrito de 22,4% con pruebas de coagulación y función plaquetar normales. Se realizó fibroesofagogastroscopia que descubrió lesión compatible con malformación vascular en antro gástrico que se confirmó mediante angiografía. Se realizó cateterismo selectivo de arteria gástrica izquierda e hiperselectivo de arteria del lecho patológico procediéndose a la embolización de la misma. En la endoscopia de control se objetivó la desaparición de la lesión previa.
Caso clínico 2. Paciente de 16 años que acude a Urgencias por presentar, en el curso de faringoamigdalitis en tto antibiótico (ceftibuteno), dos vómitos hemáticos con sensación de mareo. A su ingreso presenta una tensión arterial de 82/40 mm Hg, hemoglobina 11, 2 g/dL, hematocrito 32,9% y una exploración abdominal normal. Tras una primera carga de volumen (SSF), persiste sensación de mareo, con TA: 85/31 y empeoramiento analítico (Hcto: 28,5% y Hb: 28,5 g/dL) decidiéndose su ingreso en UCI. Persiste tendencia a la hipotensión tras nuevas cargas de volumen (SSF, Ringer, seroalbúmina) con Hcto: 22,2%, Hb: 7,4 g/dL por lo que se transfunde concentrado de hematíes. Control posterior; TA: 105/55, Hb: 9,7 g/dL, Hcto: 27,9%. La endoscopia alta realizada mostró una lesión vascular aracniforme en cúpula gástrica con resto de la mucosa normal. Se realizó angiografía en la que se observó una mínima imagen displásica a nivel de una pequeña rama de la arteria hepática izquierda que se alcoholiza. En la endoscopia de control post-tratamiento persisten las imágenes compatibles con angiodisplasia en cúpula gástrica.
Comentario. La angiodisplasia gastrointestinal es una lesión poco frecuente en edad pediátrica que debe entrar en el diagnóstico diferencial de hemorragias digestivas indoloras y autolimitadas, si bien en ocasiones su repercusión hemodinámica puede ser importante. El diagnóstico angiográfico debe ser preciso y dirigido a las ramas vasculares implicadas en la irrigación de las zonas afectas, de cara a realizar con éxito las técnicas terapéuticas adecuadas.