Deseamos felicitar a los autores del artículo «Recomendaciones sobre transporte neonatal» publicado en Anales de Pediatría 2013;79(2)1. Sin embargo, quisiéramos matizar algunos de los comentarios efectuados sobre los helicópteros. Estos presentan una serie de inconvenientes respecto a las ambulancias, pero también unas ventajas que conviene conocer.
Formación. El personal debe tener una formación específica como tripulante sanitario de helicópteros. A los conocimientos en transporte neonatal deben sumarse los de medicina aeronáutica y procedimientos en vuelo2. Nuestro equipo realiza transporte pediátrico en helicóptero de forma exclusiva desde hace 17 años. Sus miembros han realizado el curso HEMS (Helicopter Emergency Medical Service) que la normativa europea exige y, anualmente, el curso de reciclaje CRM (Cockpit Resource Management) al que obliga Aviación Civil.
Operatividad. Los helicópteros aportan un valor añadido en las patologías dependientes del tiempo de respuesta del transporte3. Los hospitales deben disponer de helisuperficies; cualquier tiempo de transferencia en ambulancia disminuye su eficacia. Sus limitaciones principales son la visibilidad y la inoperatividad nocturna.
Efectos de la altitud. Disminuye la presión atmosférica, reduciendo la presión alveolar de oxígeno (PAO2) según la fórmula: PAO2=FiO2×(Pb – PH2O) – PCO2/R (FiO2=fracción inspirada de oxígeno, Pb=presión atmosférica, PH2O=presión de vapor de agua, pCO2=presión arterial de dióxido de carbono; R=coeficiente respiratorio). La altura habitual de vuelo es de 300 m sobre el terreno, pero el factor que se debe tener en cuenta es la altitud con respecto al nivel del mar (tabla 1) Únicamente en afecciones con intercambio gaseoso gravemente comprometido y altitudes superiores a 1.500 m puede afectarse significativamente la oxigenación.
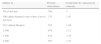
Otro parámetro que se debe considerar es la expansión de gases. La ley de Boyle muestra una relación inversa presión/volumen: P1 V1=P2 V2, pudiéndose calcular el coeficiente de cambio de volumen para cada variación de presión atmosférica (tabla 2). Estos son mínimos en las cavidades cerradas a altitudes habituales pero es recomendable abrir las sondas de aspiración gástrica, revisar presión del neumotaponamiento y drenar los neumotórax laminares en altitudes > 1.500 m o a cualquier altitud, si están ventilados4.
Coeficiente de expansión de volumen en función de la presión atmosférica a temperatura constante
| Altitud, m | Presión atmosférica | Coeficiente de variación de volumen |
| Nivel del mar | 760 | 1 |
| 300 (altura habitual vuelo sobre el nivel del mar) | 733 | 1,03 |
| 655 (altitud Madrid) | 702 | 1,08 |
| 1.000 | 674 | 1,12 |
| 1.500 | 634 | 1,19 |
| 2.000 | 597 | 1,27 |
Vibraciones. Durante el transporte, se producen vibraciones deletéreas, especialmente en el neonato5,6. Los órganos son sensibles a frecuencias entre 3-20Hz y son las frecuencias situadas entre 4-12Hz las biológicamente peligrosas.
En nuestra base, realizamos un estudio para analizar las vibraciones registradas en la incubadora durante las diferentes fases de vuelo en el modelo de helicóptero Eurocopter Bo 105 y en el Eurocopter 135. El analizador fue un Chadwick-Helmuth 192-A, registradas en tarjetas Chadwick-Helmuth Card 7223-3 de la casa Turbine Taders ltd, con una franja de: 2,5-200Hz, 0,02-2 G, 150-14.000 RPM. Se registraron las vibraciones laterales y verticales durante el despegue, el vuelo translacional y el aterrizaje. En el EC 105, se detectaron vibraciones horizontales y verticales de 30Hz en el despegue y el vuelo translacional. En el EC 135, solo de 25Hz en el plano vertical durante el despegue, todas fuera del espectro nocivo. Estos registros coinciden con otros estudios que muestran un menor nivel de vibraciones que las ambulancias, situadas entre 10 y 157.
Aceleraciones. Durante el vuelo translacional se mantienen una dirección y una velocidad constantes en el mismo plano. Los giros tienen un gran radio. Al no realizar frenadas, las aceleraciones lineales son nulas. Durante el despegue y el aterrizaje existen aceleraciones en 3 planos breves y de baja intensidad. Las aceleraciones estimadas en los 2 medios son similares, entre 0,7–0,9 G, las laterales y verticales son mayores en el helicóptero, pero en las ambulancias son muy superiores en sentido craneocaudal7.
Un concepto con mayor significación que los niveles puntuales de vibración y aceleración son los impulsos dinámicos nocivos como eventos físicamente estresantes: frecuencia de giros, aceleración/frenada, oscilación, vibraciones y nivel de ruido. Diferentes estudios registran un número de impulsos dinámicos superior para las ambulancias que para los helicópteros, uno cada 2 min versus uno cada 11, respectivamente8.
Nivel acústico. En cuanto a las vibraciones acústicas, las ambulancias registran un menor nivel que los helicópteros (67 decibelios versus 86) y por ello es imprescindible disponer de sistemas de aislamiento acústico que disminuyen el nivel sonoro a 60dB7,9.
Concluyendo, los neonatos de muy bajo peso que deben ser transportados registran una mayor mortalidad y número de complicaciones, pero sin diferencias en función del medio utilizado10. Los helicópteros complementan la eficiencia de los sistemas de transporte, si bien, por la especificidad de la fisiopatología del medio aéreo, sus tripulaciones sanitarias requieren un alto grado de especialización.