La encefalopatía hipóxica-isquémica (EHI) es un síndrome clínico de disfunción neurológica que se presenta inmediatamente después del nacimiento, tras un episodio de asfixia perinatal. Se llevó a cabo una revisión de alcance con el objetivo de evaluar la calidad metodológica de las guías de práctica clínica referente a esta patología.
MetodologíaLa evaluación se realizó mediante la herramienta AGREE II. El criterio de alta calidad metodológica se definió si todos los dominios obtuvieron una puntuación superior al 70%.
ResultadosSe incluyeron tres guías de práctica clínica, las puntuaciones más altas fueron en los dominios de «alcance y objetivo» (84,26%, SD=14,25) y «claridad de presentación» (84,26%, SD=17,86), mientras que el dominio más bajo fue «aplicabilidad» (62,50%, SD=36,62). Dos guías fueron catalogadas como de «alta calidad» y una guía como de «baja calidad».
ConclusionesFueron catalogadas dos guías analizadas como de alta calidad, sin embargo, se encontraron carencias en el dominio de aplicabilidad, además de variación metodológica entre guías elaboradas en países de ingresos medios o bajos y países con ingresos altos. Se requiere trabajar arduamente para proporcionar guías de alta calidad para abordar el manejo de la EHI en recién nacidos (RN).
Hypoxic-ischaemic encephalopathy is a clinical syndrome of neurological dysfunction that occurs immediately after birth following an episode of perinatal asphyxia. We conducted a scoping review to assess the methodological quality of clinical practice guidelines that address this condition.
MethodologyWe conducted the evaluation using the AGREE II tool. High methodological quality was defined as a score greater than 70% in every domain.
ResultsThe analysis included three clinical practice guidelines; the highest scores were in the scope and purpose domain (84.26%; SD, 14.25%) and the clarity of presentation domain (84.26%; SD, 17.86%), while the lowest score corresponded to the applicability domain (62.50%; SD, 36.62%). Two guidelines were classified as high quality and one guideline as low-quality.
ConclusionsTwo of the assessed guidelines were classified as being of high quality; however, the analysis identified shortcomings in the applicability domain, in addition to methodological variation between guidelines developed in middle- or low-income countries versus high-income countries. Efforts are needed to make high-quality guidelines available to approach the management of hypoxic-ischaemic encephalopathy in newborns.
La encefalopatía hipóxica-isquémica (EHI) es un síndrome clínico de disfunción neurológica que se presenta inmediatamente después del nacimiento, tras un episodio de asfixia perinatal, causante de daño neurológico y discapacidad1–4.
A nivel mundial, Lawn et al. identificaron que las principales causas directas de muerte neonatal son el parto prematuro (28%), las infecciones graves (26%) y la asfixia perinatal (23%)5. En países con ingresos altos, la EHI tiene una incidencia aproximadamente de uno a tres casos por 1.000 recién nacidos (RN)4. En América Latina y el Caribe, las estadísticas difieren de acuerdo con los recursos y las condiciones de vida de cada uno de los países; sin embargo, no se dispone de datos que caractericen la situación actual en la región1. En Ecuador, según el Instituto Nacional de Estadísticas y Censos, en el año 2016 la asfixia perinatal ocupó el sexto puesto de causas de mortalidad infantil y desde el año 2019 para el diagnóstico y manejo de EHI se dispone de una guía de práctica clínica (GPC)2.
Las GPC promueven intervenciones basadas en la mejor evidencia científica disponible, tienen el potencial de reducir la morbilidad, la mortalidad, mejorar la calidad de vida y orientan a los tomadores de decisiones sanitarias6,7. Por lo anterior, es fundamental que el desarrollo de GPC pasen por un riguroso proceso de elaboración, que determinen las mejores recomendaciones, que incorporen los puntos de vista de los pacientes y que considere los desafíos sanitarios. En el caso de neonatos con EHI, resulta ser especialmente importante, considerando las secuelas neurológicas irreversibles, condicionando un problema sociosanitario relevante.
Existen estudios internacionales que han evidenciado estrategias para la reducción de la asfixia perinatal y EHI4–6; una de ellas es la hipotermia terapéutica (HT) que es el estándar de atención actual para la EHI moderada a grave en entornos con recursos ricos10; sin embargo, aún no se puede afirmar con certeza si esta práctica es completamente efectiva en países de ingresos medios o bajos11,12. Esto resalta la necesidad de analizar factores externos a las GPC que influyen en la implementación de las recomendaciones.
A nivel internacional se encontró un estudio similar al nuestro, que posterior a la evaluación de GPC sobre EHI, solo recomendaron un documento por su calidad metodológica para su uso en la práctica neonatal3; sin embargo, solo incluyeron guías en inglés y árabe, por lo que es importante llenar este vacío evaluando guías en español. Se llevó a cabo una revisión de alcance debido a la necesidad de explorar y mapear sistemáticamente GPC sobre EHI nacionales e internacionales con el objetivo de evaluar la calidad metodológica de las guías aplicando el instrumento AGREE II, enfatizando el análisis en el rigor metodológico, adicionalmente mapear las recomendaciones sobre el manejo de la EHI.
MetodologíaDiseño del estudio: Revisión de alcance. Este estudio se guió por la declaración PRISMA-ScR (extensión PRISMA para revisiones de alcance)8.
El protocolo se registró en el repositorio de Open Science Framework13 (https://osf.io/agby9).
Criterios de inclusión: GPC sobre EHI del RN, de acceso libre, idioma de publicación en español, publicadas entre el 2013 y 2022, se consideraron GPC tanto nacionales como internacionales; el estatus de GPC incluyó tanto las GPC originales, como adaptadas que utilizaron un marco de adaptación formal como GRADE-ADOLOPMENT, ADAPTE, Adapted ADAPTE.
Criterios de exclusión: Tipos de publicaciones distintas a las GPC (ensayos, revisiones, opiniones, comentarios, etc.), GPC basadas en consenso/opinión de expertos, GPC de un solo autor, publicadas antes de 2013, GPC publicadas en idiomas distintos al español, GPC no disponibles públicamente en un sitio web oficial o en una publicación revisada por pares.
Fuentes de información: Se realizó una búsqueda de GPC sobre EHI en bases de datos, buscadores, centros compiladores, centros metodológicos y sociedades de Pediatría, Neonatología (tabla 1).
Sitios de búsqueda para identificación de GPC
| Bases de datos genéricas | |
| MEDLINE (PubMed) | https://pubmed.ncbi.nlm.nih.gov/ |
| Dimensions | https://app.dimensions.ai/discover/publication |
| LILACS | https://lilacs.bvsalud.org/es/ |
| Buscadores | |
| TRIP database | https://www.tripdatabase.com/ |
| Epistemonikos | https://www.epistemonikos.org/en/groups/grade_guideline |
| Centros compiladores | |
| Biblioteca de Guías de Práctica Clínica del Sistema Nacional de Salud-España | https://portal.guiasalud.es/gpc/ |
| Guías de práctica clínica - IMSS | http://www.imss.gob.mx/profesionales-salud/gpc |
| Guías de práctica clínica - MSP Ecuador | https://www.salud.gob.ec/guias-de-practica-clinica/ |
| Guías de práctica clínica - Colombia | https://www.sispro.gov.co/observatorios/oncalidadsalud/Paginas/Linea-Tematicas.aspx |
| Guías de práctica clínica - Nicaragua | https://www.minsa.gob.ni/publicaciones/direccion-general-de-regulacion-sa |
| Guías de práctica clínica - Chile | https://diprece.minsal.cl/programas-de-salud/guias-clinicas/ |
| Guías de obstetricia y ginecología | https://www.gfmer.ch/Guidelines/Neonatologia_es/Neonatologia_mt.htm |
| National Institute for Health and Care Excellence (NICE) | https://www.nice.org.uk/ |
| Institute for Clinical Systems Improvement | https://www.icsi.org/ |
| WHO guidelines | https://www.who.int/publications/who-guidelines |
| Centros metodológicos | |
| Guidelines International Network (GIN) | https://g-i-n.net/ |
| Sociedades de Pediatría, Neonatología | |
| Sociedad ecuatoriana de pediatría | https://pediatriaecuador.org/ |
| Asociación española de pediatría | https://www.aeped.es/especialidades |
| Academia americana de pediatría | https://www.aap.org/en/ |
| Asociación internacional de pediatría | https://www.ipa-world.org/index.php |
| Canadian paediatric society | https://cps.ca/en/ |
| Sociedad iberoamericana de neonatología | https://www.siben.net/ |
| Sociedad española de neonatología | https://www.seneo.es/ |
| Asociación colombiana de neonatología | https://www.ascon.org.co/ |
| Otros | |
Estrategia de búsqueda: En lenguaje natural se incluyeron los términos hypoxic ischemic encephalopathy, perinatal hypoxia, perinatal asphyxia; en lenguaje controlado MeSH: «Hypoxia-Ischemia, Brain» [MeSH], «Hypoxia, Brain» [MeSH], «Asphyxia Neonatorum» [MeSH], «Infant, Newborn» [MeSH]; y como tipo de publicación, en lenguaje natural: Clinical practice guide, Guideline, Clinical Guideline y en lenguaje controlado: «Practice Guidelines as Topic» [MeSH]. Se usaron variaciones de estas de acuerdo con cada base de datos. Se utilizaron filtros de idioma español y fecha de publicación desde el año 2013 en las bases que lo permitían y se hicieron búsquedas de texto libre en las que no.
Selección de fuentes de evidencia: Después de la búsqueda, todos los registros identificados se recopilaron en una herramienta elaborada para el efecto y se eliminaron los duplicados. Después, dos revisores independientes examinaron los títulos y resúmenes para evaluarlos según los criterios de inclusión y exclusión. Los desacuerdos se resolvieron por consenso, sin requerirse de un tercer revisor.
Proceso de creación de gráficos de datos prisma: Dos revisores extrajeron en una herramienta diseñada para este estudio (Excel) las características descriptivas de las GPC sobre EHI que incluyó el título, organización desarrolladora, año de publicación, país, idioma y método utilizado para evaluar la calidad de la evidencia.
Instrumento AGRE II: El Instrumento para la Evaluación de Guías de Práctica Clínica (AGREE), fue desarrollado para verificar la variabilidad en la calidad de las guías, evaluar la solidez metodológica y la transparencia con la que se desarrolla una guía9.
Dominio 1. Alcance y objetivo alude al propósito general de la guía, a los aspectos de salud específicos y a la población diana (ítems 1-3)9.
Dominio 2. Participación de los implicados se refiere al grado en el que la guía ha sido elaborada por los implicados o interesados y representa los puntos de vista de los usuarios a los que está destinada (ítems 4-6)9.
Dominio 3. Rigor en la elaboración hace referencia al proceso utilizado para reunir y sintetizar la evidencia, los métodos para formular las recomendaciones y para actualizarlas (ítems 7-14).
Dominio 4. Claridad de la presentación tiene que ver con el lenguaje, la estructura y el formato de la guía (ítems 15-17)9.
Dominio 5. Aplicabilidad hace referencia a las posibles barreras y factores facilitadores para su implantación, las estrategias para mejorar su adopción y las implicaciones de la aplicación de la guía en los recursos (ítems 18-21)9.
Dominio 6. Independencia editorial tiene que ver con que la formulación de las recomendaciones no esté sesgada por conflictos de intereses (ítems 22-23)9.
Evaluación AGREE II: Dos revisores evaluaron de manera independiente cada GPC mediante la herramienta AGREE II abarcando todos los dominios. Siguiendo las recomendaciones de la herramienta, las puntuaciones de los dominios se obtuvieron al sumar todos los puntos de cada ítem del dominio y estandarizando el total, como un porcentaje sobre la máxima puntuación para ese dominio9. El criterio de alta calidad se definió si todos los dominios obtuvieron una puntuación mayor al 70%.
Análisis y presentación de datos: Las características descriptivas y los resultados de las evaluaciones AGREE II de cada guía se presentan en tablas con títulos consistentes con los elementos de la herramienta de extracción de datos. El análisis estadístico se realizó en el software estadístico RStudio (versión 2023.12.0). Se calculó la media y la desviación estándar de los puntajes en cada dominio.
ResultadosMediante una búsqueda efectiva y siguiendo el flujo de la declaración PRISMA-ScR, se generaron 356 registros. Después de la selección por texto completo, se encontró que tres GPC eran elegibles para dar paso al análisis descriptivo y a la evaluación de calidad mediante la herramienta AGREE II (fig. 1).
Dos guías correspondieron al periodo entre 2013 a 2017 y una guía al periodo entre 2018 a 2022. Dos GPC fueron elaboradas en América Latina, y una en Europa. Para la evaluación de la evidencia y grado de recomendación, dos guías utilizaron el sistema Grading of Recommendations Assessment, Development and Evaluation (GRADE) y una guía utilizó el método ADAPTE (tabla 2).
Características generales de las GPC y recomendaciones sobre el manejo de la EHI
| Guía de Práctica Clínica | Organización | Año | País | Método utilizado para evaluar la calidad de la evidencia | Manejo: hipotermia terapéutica |
|---|---|---|---|---|---|
| Guía de práctica clínica del recién nacido con asfixia perinatal2. | Ministerio de salud y protección social | 2013 | Colombia | GRADE | En RN a término con asfixia perinatal moderada o severa, se recomienda el uso de hipotermia para evitar la mortalidad y discapacidad motora a los 18 meses de vida. |
| Guía de práctica clínica sobre encefalopatía hipóxica-isquémica perinatal en el recién nacido3. | Ministerio de sanidad, servicios sociales e igualdad | 2015 | España | GRADE | Se recomienda el empleo de la hipotermia en RN de edad gestacional mayor o igual a 35 semanas con EHI perinatal tanto moderada como grave para reducir el riesgo de muerte o discapacidad grave en el neurodesarrollo a los 18-24 meses de edad. |
| Encefalopatía hipóxica isquémica del recién nacido4. | Ministerio de salud pública del Ecuador | 2019 | Ecuador | ADAPTE | Se recomienda la aplicación de la hipotermia en RN de edad gestacional mayor o igual a 35 semanas con EHI perinatal tanto moderada como severa para reducir el riesgo de muerte o discapacidad grave en el neurodesarrollo a los 18 y 24 meses de edad. La hipotermia se debe realizar antes de las 6 horas de vida. |
En cuanto al manejo de la EHI, se evidenció que todas las guías recomiendan la HT para todos los pacientes con EHI moderada o grave debido a que reduce la mortalidad y discapacidad grave a los 18 meses de vida. Con relación a la edad gestacional, dos guías recomiendan la HT en el RN mayor a 35 semanas y una guía la recomienda en RN a término con asfixia perinatal (tabla 2).
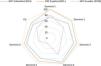
Calidad de las guíasLas puntaciones de cada GPC y por dominio se encuentran en la figura 2 y en la tabla 3.
GPC EHI/dominios del AGREE II: puntuaciones de ítems estandarizados. El gráfico muestra que en la guía de España (2015), todos los dominios están más alejados del centro, esto exhibe una calidad superior en todos los aspectos evaluados, en contraste con las guías de Colombia (2013) y Ecuador (2019).
Puntuación estandarizada para las GPC mediante herramienta AGREE II
| GPC | Alcance y objetivo (%) | Participación delos implicados (%) | Rigor en laelaboración (%) | Calidad de lapresentación (%) | Aplicabilidad (%) | Independenciaeditorial (%) | Recomendación general | Calidad |
|---|---|---|---|---|---|---|---|---|
| Colombia (2013) | 72,22 | 80,56 | 83,33 | 91,67 | 77,08 | 83,33 | Sí, con modificaciones | Alta |
| España (2015) | 100 | 94,44 | 92,71 | 97,22 | 89,58 | 91,67 | Sí, con modificaciones | Alta |
| Ecuador (2019) | 80,56 | 58,33 | 39,58 | 63,89 | 20,83 | 41,67 | No | Baja |
Dominio 1: alcance y objetivo. La puntuación fue 84,26% (SD=14,25); todas las guías (100%) superaron el puntaje de 70%.
Dominio 2: participación de los implicados. La puntuación fue de 77,78% (SD=18,22); dos guías (66,66%) superaron el puntaje de 70%.
Dominio 3: rigor en la elaboración. La puntuación fue de 71,88% (SD=28,36); dos guías (66,66%) superaron el puntaje de 70%.
Dominio 4: calidad de la presentación. La puntuación fue de 84,26% (SD=17,86); dos guías (66,66%) superaron el puntaje de 70%.
Dominio 5: aplicabilidad. La puntuación fue de 62,50% (SD=36,62); dos guías (66,66%) superaron el puntaje de 70%.
Dominio 6: independencia editorial. La puntuación fue de 72,22% (SD=26,79); dos guías (66,66%) superaron el puntaje de 70%.
Evaluación globalDel total de guías analizadas, dos se catalogaron como «recomendadas con modificaciones» y una como «no recomendada». Asimismo, identificamos dos guías como «calidad alta» y una como «calidad baja». Debido a la limitada cantidad de guías incluidas en el análisis, no se compararon las puntuaciones de las dos guías publicadas entre 2013 y 2017 con la guía publicada entre 2018 y 2022.
DiscusiónLas GPC son declaraciones desarrolladas sistemáticamente para ayudar al médico y al paciente a tomar decisiones sobre la atención médica adecuada en circunstancias clínicas específicas13,14. Además, las GPC son una herramienta valiosa para los gestores y tomadores de decisiones, ya que les proporciona orientación sobre qué recomendaciones implementar y orientan decisiones en la gestión sanitaria o en la formulación de políticas de salud7. El instrumento AGREE II es una herramienta que evalúa el rigor metodológico y la transparencia con la cual se elabora8; cuya implementación sirve como referencia para mejorar la calidad metodológica, desafortunadamente, la calidad de muchas GPC publicadas varían considerablemente, son contradictorias o están desactualizadas15.
En este estudio, se identificaron tres GPC que satisfacían los criterios de elegibilidad, de las cuales dos se catalogaron como «recomendadas con modificaciones» y de «alta calidad». En un estudio similar al nuestro, Amer et al. identificaron dos GPC sobre EHI para la evaluación de calidad AGREE II, concluyendo que una de ellas era superior en calidad metodológica3.
En esta evaluación de calidad, las puntuaciones más altas alcanzaron los dominios de «alcance y objetivo» y «claridad de presentación». En general, las tres GPC describen de manera clara ambos dominios, en relación al primero, abordan la mayoría de criterios del AGREE II, no solo señalando los propósitos o población diana sino también los aspectos de salud cubiertos, como el diagnóstico y manejo de la EHI, comunes en las tres guías; aspectos importantes ya que se relacionan directamente con el potencial impacto que puede llegar a tener en la población16; de acuerdo con el dominio de claridad de presentación, las recomendaciones son específicas y fáciles de identificar, siendo especialmente útil al momento de la toma de decisiones en la práctica asistencial.
Por otro lado, el dominio más bajo fue «aplicabilidad», resultados similares que fueron reportados en dos revisiones sistemáticas que evaluaron el rigor metodológico en GPC pediátricas3,17. Estas puntuaciones bajas pueden estar relacionados con la falta de vinculación entre la formulación de las recomendaciones y los procesos de implementación18; a más de ello, la aplicabilidad considera aspectos de estrategias de aplicación y las implicaciones sobre los recursos8, por lo que puede resultar difícil para una GPC abordarlos completamente, ya que a menudo implica decisiones en políticas de salud, las cuales suelen estar fuera del alcance de los autores, e incluso los organismos oficiales que respaldan las guías no siempre se comprometen con la implementación en su entorno nacional o comunitario.
Acerca de la participación de los implicados, las tres guías fueron desarrolladas por equipos multidisciplinarios relacionados con la EHI; además se destaca que las guías de España19 y de Colombia20 realizaron investigaciones cualitativas para incorporar los valores y preferencias de los padres de los RN con EHI en la formulación de las recomendaciones. El involucramiento de los valores y preferencias de los pacientes es importante ya que promueve la atención centrada en el paciente y asegura que las recomendaciones sean aceptables. Se puede lograr mediante la incorporación de pacientes al grupo de expertos, revisión bibliográfica sobre valores y preferencias de los pacientes, revisión externa del documento de la GPC por pacientes, entre otros21.
El dominio 3 que hace referencia al «rigor en la elaboración», se considera el predictor más sólido de la calidad general de las directrices, una puntuación alta para este dominio indica un sesgo mínimo y un desarrollo de directrices basado en evidencia22. En este estudio el promedio para este dominio fue de 71,88, en la que, dos de tres guías superaron el 70%.
Además, se encontró en este estudio que la GPC que presentó mayor rigor metodológico provenía de España, en contraste con la guía que presentó menor rigurosidad que fue elaborada en Ecuador, resultados consistentes con la revisión sistemática de Amer et al. que catalogaron como superior a la guía desarrollada por organizaciones de países con ingresos altos3. En países de ingresos medios o bajos, el desarrollo de GPC se ha adaptado lenta y gradualmente a los estándares de los países con ingresos altos21; es así que según Canelo-Aybar et al., quienes evaluaron la calidad metodológica de 17 GPC desarrolladas por el Ministerio de Salud de Perú, concluyeron que la calidad metodológica fue baja, por lo que no recomendaron su uso23; de manera similar, Esandi et al. evaluaron 101 GPC elaboradas en Argentina, cuya calidad de las directrices obtuvieron puntuaciones muy bajas en casi todos los dominios24. Estos resultados podrían atribuirse al hecho de que, en países de ingresos medios o bajos, ciertos factores como la disponibilidad limitada de recursos pueden restringir investigaciones exhaustivas afectando la rigurosidad metodológica; la falta de personal cualificado en el desarrollo de guías, el mismo sistema de salud que dificulta la implementación de las guías, son algunos de los factores que podrían estar contribuyendo a que las GPC en estos países presenten calidad metodológica baja.
En esta investigación, todas las GPC recomendaron la HT dentro del manejo del EHI, concordando con la revisión sistemática de Amer et al. donde las guías analizadas respaldaron su aplicación3. Actualmente, la HT se ha convertido en el tratamiento estándar para los RN con EHI moderada a grave25–29, además en múltiples ensayos se ha informado de mejores resultados del desarrollo neurológico a los 18 meses de edad y, actualmente, es la única estrategia neuroprotectora eficaz y segura para la EHI moderada o grave28,30,31. Por lo tanto, se respalda la recomendación de que las GPC actuales integren la HT como parte del tratamiento para los RN con EHI. No obstante, estudios realizados en países de ingresos medios o bajos han señalado que la HT tiene un impacto limitado en la reducción de la mortalidad en el RN con EHI, e incluso, uno de estos estudios concluyó que no debería indicarse en el tratamiento de la EHI en países de ingresos medios o bajos9,10, por lo que se necesitan más investigaciones a gran escala para comprender mejor la utilidad de la HT en entornos con recursos limitados. Es crucial tener en cuenta que las GPC en tales entornos, como la de Ecuador o Colombia, podrían requerir ajustes en base en las necesidades y acceso a los servicios de salud.
Dentro de las limitaciones del presente estudio se incluye la reducida disponibilidad de GPC sobre EHI que pudieron impedir una comprensión completa para el enfoque propuesto, además este estudio recopiló guías escritas en español lo que pudo ocasionar la exclusión de GPC relevantes sobre EHI. Además, aunque la evaluación con el AGREE II fue llevada a cabo por dos evaluadores, la herramienta recomienda idealmente la participación de cuatro evaluadores, lo que podría haber influido en la fiabilidad de la evaluación. Como fortaleza, se destaca el esfuerzo por encontrar la mayor cantidad posible de guías que cumplieran con los criterios de inclusión, realizando búsquedas no solo en bases de datos, sino también en diversos repositorios. Además, es un estudio innovador ya que, hasta donde sabemos, ningún estudio ha evaluado la calidad de las GPC en español sobre EHI utilizando la lista de verificación AGREE II.
ConclusionesNuestro estudio muestra que dos guías analizadas fueron catalogadas como de alta calidad. Sin embargo, se identificaron carencias en términos de aplicabilidad, además de variación metodológica entre guías elaboradas en países de ingresos medios o bajos y países con ingresos altos. Es importante que el desarrollo de guías mejore su adaptación local, considerando el sistema de salud en el que se enfoca, sin embargo, puede resultar difícil ya que a menudo implica decisiones en políticas de salud. Por lo tanto, las GPC son herramientas valiosas también para los responsables en gestiones sanitaria y tomadores de decisiones. A más de ello, considerar los valores y preferencias de los pacientes promueve una atención centrada en el paciente.
Se requiere trabajar arduamente para proporcionar guías de alta calidad para abordar el manejo de la EHI en RN, adaptadas a las condiciones locales.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaramos no tener conflicto de interés.