En la actualidad existen pocas escalas validadas para valorar la bronquiolitis aguda (BA) y escasa información de su potencia de prueba. El objetivo del presente estudio es valorar la validez de una escala de severidad de BA (ESBA) para orientar los ingresos en UCIP.
Pacientes y métodoEstudio observacional prospectivo descriptivo de lactantes previamente sanos menores de un año con BA, donde se utilizó la ESBA para contrastar la gravedad con la necesidad de ingreso en UCIP. El tamaño de la muestra se estimó en al menos 175 pacientes. El equipo investigador fue entrenado en el uso de la ESBA. Todos los pacientes del estudio fueron evaluados con la ESBA diariamente y en caso de deterioro clínico. Se analizaron y compararon las puntuaciones ESBA inicial y máxima respecto a la necesidad de UCIP. Se construyó una curva operativa de receptor, se calculó el área bajo la curva y se estimó el punto óptimo de sensibilidad/especificidad.
ResultadosSe incluyó a 190 pacientes (varón/mujer: 58%/42%). Precisaron UCIP 11 (6%). La puntuación media± DE de la ESBA-máxima para pacientes que precisaron y no precisaron UCIP fue de 10,55±1,12 y 6,35±2,3, respectivamente. Esta diferencia fue significativa (p<0,001). El ABC para la ESBA-máxima fue 0,94 (p<0,001; IC del 95%: 0,90-0,98). El punto de corte óptimo se estableció en ≥ 10 puntos, para una sensibilidad del 82% y una especificidad del 91%.
ConclusionesLa ESBA estima la gravedad de la BA respecto a la necesidad e ingreso en UCIP con una sensibilidad y especificidad de utilidad clínica.
At present, there are few validated scoring tests for assessing acute bronchiolitis (AB) severity, and limited information on their test power. The aim of the present study is to evaluate the validity of an acute bronchiolitis severity score (ABSS) to help in deciding PICU admission.
Patients and methodProspective, descriptive, observational study of previously healthy infants under 1 year of age with AB, where the ABSS was used to compare severity as regards the need for PICU admission. The sample size was estimated as at least 175 patients. The research team was trained in the use of ABSS. All patients in the study were evaluated with ABSS daily, as well as in the case of clinical deterioration. The initial and maximum ABSS scores were contrasted to the need for PICU admission. A receiver operative curve was constructed, and the area under the curve was calculated, and the optimum point of sensitivity / specificity was estimated.
ResultsThe study included a total of 190 patients (male / female: 58% / 42%). PICU was required in 11 (6%). The mean± SD ABSS-maximal score for patients who required and did not require PICU was 10.55± 1.12 and 6.35± 2.3, respectively (P<.001). The AUC for ABSS-maximal was 0.94 (P<.001, 95% CI: 0.90-0.98). The optimal cut-off point was set at ≥10 points for a sensitivity of 82% and a specificity of 91%.
ConclusionsABSS estimates the severity of AB regarding the need for PICU admission, with a sensitivity and specificity of clinical usefulness.
La valoración clínica de la afectación de un paciente con bronquiolitis aguda (BA) es de un gran interés para el clínico como paso imprescindible ante la toma de decisiones o el intercambio de información sobre lactantes con esta patología. Las escalas de valoración clínica son instrumentos de medida que, mediante la observación de determinadas variables de una enfermedad, permiten un procesamiento acumulativo de sus ítems, dando una puntuación global final. Existen varias escalas de valoración publicadas1-5 cuyo uso más extendido es la de Wood-Downes-Ferres (WDF)6,7. Dado que su enfoque inicial a la valoración clínica del asma, no se ajusta a una fisiopatología como es la de la BA y no es una escala validada ni diseñada inicialmente para el paciente con BA, su uso no parece justificado en esta patología.
Por otra parte, son escasas las escalas clínicas para BA que han sufrido un proceso de validación1,2,4 y aún menos las que han sido evaluadas para estimar su validez en cuanto a sensibilidad y especificidad respecto a puntos concretos de corte relacionados con la evolución clínica de la BA. Otras escalas que se han validado pretenden incluir toda la patología respiratoria infecciosa sin tener en cuenta la especificidad fisiopatológica de la BA3. En algunos casos el proceso de evaluación ha revelado la pobre adecuación de sus valoraciones8. Además, en guías de práctica clínica de nuestro medio se anima a la creación y la validación de escalas para medir la gravedad de la BA9. En revisiones sistemáticas recientes se propone la necesidad de evaluación de escalas específicas de valoración de la gravedad de la BA10.
La escala de severidad de la BA (ESBA) previamente publicada parece mostrar un fácil manejo y aplicabilidad4. Tiene valores reproducibles intra e interobservador y una adecuada consistencia interna. Se fundamenta en la evaluación de parámetros exploratorios reproducibles sin necesidad de mediciones instrumentadas como la saturación de oxígeno. La puntuación final es el sumatorio de la observación de las frecuencias respiratorias y cardiaca, el nivel de esfuerzo respiratorio, la presencia de ruidos adventicios respiratorios como los crepitantes/sibilantes y la evaluación de la relación de los tiempos inspiratorio/espiratorio. Cada uno de estos parámetros está estratificado con un valor de puntuación concreto. El sumatorio final va de 0 a 13 puntos totales.
Tras la instauración de esta escala como herramienta de valoración y seguimiento de nuestros lactantes ingresados durante los últimos 5 años, el objetivo del presente estudio fue valorar la validez de este instrumento de medida para establecer un punto de corte óptimo a la hora de clasificar los casos más graves de BA que precisan ingreso en UCIP para ventilación mecánica (VM).
Pacientes y métodoEstudio observacional prospectivo descriptivo en un hospital de referencia pediátrico, de pacientes con criterios clásicos de BA11 durante el ingreso de lactantes previamente sanos menores de un año. El tamaño de la muestra se estimó en al menos 175 pacientes para un nivel de confianza del 95% y una proporción de pacientes con BA ingresados en UCIP estimada en un 6,5% según estudios epidemiológicos previos12-14. Se excluyó a aquellos con patología crónica de base como cardiopatía, displasia broncopulmonar y enfermedades neurológicas con afectación motora. También fueron excluidos los ingresos en UCIP por causa distinta del deterioro respiratorio de la BA, como la sepsis intercurrente y/o las apneas. El periodo de estudio abarcó desde el 1 de septiembre del 2015 hasta el 31 de marzo del 2016. El estudio siguió las directrices sobre pruebas diagnósticas15 y fue sometido a la aprobación por el comité de ética de nuestro hospital.
Antes del inicio del estudio, el equipo médico investigador fue entrenado de forma uniforme en el uso de la ESBA a la hora de interpretar los parámetros de la misma. Cada uno de los integrantes de la investigación utilizó aplicación informática libre con la ESBA (integrada en la aplicación Scores Pediatría para Smartphone Android obtenida en Play Store). Los clínicos que atendían a los lactantes con BA desconocían el patrón de referencia a utilizar para la evaluación final de la validez de la escala.
Previo consentimiento informado de los tutores legales del paciente, todos los lactantes del estudio fueron evaluados mediante la ESBA al ingreso y posteriormente cada día, así como en caso de deterioro clínico del paciente. Todas las puntuaciones obtenidas se anotaron en su hoja de evolutivo. Al final del estudio se analizaron y compararon las puntuaciones ESBA inicial y máxima respecto a la necesidad de UCIP para VM incluidos los casos de ventilación no invasiva, presión positiva continua en las vías respiratorias, VM clásica o de alta frecuencia con exclusión de los casos donde solo se precisase cánulas de alto flujo. Para los casos que ingresaron en UCIP se consideró el ESBA máximo previo a dicho ingreso. Con las puntuaciones obtenidas, se construyó una curva operativa de receptor (COR) respecto de la necesidad de ingreso en UCIP para VM. Se calculó el área bajo la curva (ABC) con su intervalo de confianza del 95% y se estimó el punto óptimo de sensibilidad/especificidad en el ángulo superior-izquierdo. Con estos valores, se calcularon los cocientes de probabilidad positiva (CPP) y negativa (CPN) del punto de corte establecido.
Los parámetros evaluados en la ESBA se presentan en la tabla 1. La interpretación clínica correcta de cada parámetro de la escala se presenta en la tabla 2.
Puntuación e ítems de la escala de severidad de la bronquiolitis aguda
| Puntuación | 0 | 1 | 2 | 3 | 4 |
|---|---|---|---|---|---|
| Sibilancias | No | Sibilancias al final de la espiración | Sibilancias en toda la espiración | Sibilancias ins.-espitarorias | Hipoventilación grave |
| Crepitantes | No | Crepitantes en un campo | Crepitantes en 2 campos | Crepitantes en 3 campos | Crepitantes en 4 campos |
| Esfuerzo | Ningún esfuerzo | Tiraje subcostal o intercostal inferior | +Tiraje supraesternal o aleteo | +Aleteo nasal y supraesternal (universal) | |
| Relación i/e | Normal | Simétrica | Invertida |
| Frecuencia respiratoria | |||
|---|---|---|---|
| Meses | 0 puntos | 1 punto | 2 puntos |
| Menores de 2 meses | <57 | 57-66 | >66 |
| 2-6 m | <53 | 53-62 | >62 |
| 6-12 meses | <47 | 47-55 | >55 |
| Frecuencia cardiaca | |||
| Meses | 0 puntos | 1 puntos | 2 puntos |
| Menores de 2 meses | 125-152 | 153-180 | >180 |
| 2-12 meses | 120-140 | 140-160 | >160 |
Tomado de Ramos Fernández et al.4.
Resumen para la interpretación de los ítems de la ESBA
| Sibilanciasa | Se valora la presencia de sibilancias al final o en toda la espiración y si son audibles además en la inspiración. En la obstrucción grave se valora el hipoflujo sin sibilancias |
| Crepitantesa | Se valora la extensión por el tórax de los crepitantes claramente audibles en todos los ciclos respiratorios en cada pulmón en ambos campos anterior y posterior |
| Esfuerzo | Se valora de forma sumatoria el nivel de esfuerzo respiratorio establecido y persistente desde el tiraje subcostal hasta el tiraje universal según la tabla |
| Relación i/e | Se valora si la relación de la inspiración respecto a la espiración es normal, simétrica o invertida con el alargamiento del tiempo espiratorio |
| FR | Frecuencia a lo largo de un minuto sin interferencia con tos, llanto o apneas, según la edad |
| FC | Frecuencia cardiaca en un minuto en situación basal, según la edad |
ESBA: escala de severidad de la bronquiolitis aguda.
Sibilancias/crepitantes: puntúa solo el valor más alto de ambos.
Tomado de Ramos Fernández et al.4.
De un total de 215 ingresos por BA, 12 presentaban alguna comorbilidad crónica, 2 eran mayores de 12 meses, en 6 casos el ingreso en UCIP fue debido a pausas de apneas y en 2 casos por sepsis asociada a la bronquiolitis. Hubo además 3 pérdidas durante el estudio, uno de ellos no precisó VM tras ingreso en UCIP. No se produjeron fallecimientos en la serie. La aplicación de la escala no se asoció en ningún caso a efecto adverso alguno. Al final se reclutó a 190 lactantes que cumplían los criterios de la investigación. La relación varón/mujer fue de 59%/41%. Tenían virus sincitial respiratorio en aspirado nasofaríngeo 148 casos (77,8%). Las principales características de la muestra se presentan en la tabla 3. De la cohorte en seguimiento, precisaron ingreso en la UCIP para VM un total de 11 lactantes (5,8%).
Descripción de la muestra de lactantes ingresados con bronquiolitis aguda durante el estudio (n=190)
| Mediana | RIQ | |
|---|---|---|
| Edad (meses) | 1,83 | 1,08-3,25 |
| Peso al nacimiento (g) | 3.200 | 2.800-3.530 |
| Semanas de gestación | 39 | 37,9-40 |
| Edad de la madre (años) | 30 | 25-34 |
| Peso en ingreso (g) | 4.850 | 3.937-5.876 |
| ESBA al ingreso | 5,0 | 3-7 |
| ESBA máximo | 6,0 | 5-9 |
La puntuación media±DE de la ESBA-inicial para pacientes que precisaron ingreso en UCIP para VM fue de 6,41±2,97 y para los que no precisaron ingreso en UCIP fue de 5,25±2,48. Asimismo, la ESBA-máxima para ambos supuestos fue de 10,55±1,12 y 6,35±2,3, respectivamente. El contraste de la diferencia de medias mediante la prueba t de Student fue significativa solo para ESBA-máxima (p<0,001). La distribución de frecuencias de las puntuaciones ESBA-máximas de la muestra de lactantes con BA durante el ingreso se presenta en la tabla 4. No se registró ningún caso con la puntuación de 13 (el valor máximo de la ESBA).
Distribución de frecuencias de puntuaciones máximas de la ESBA durante el ingreso de lactantes con bronquiolitis aguda
| Puntuación ESBA | Frecuencia | Porcentaje | Porcentaje acumulado |
|---|---|---|---|
| 1 | 1 | 0,5 | 0,5 |
| 2 | 5 | 2,6 | 3,2 |
| 3 | 17 | 8,9 | 12,1 |
| 4 | 15 | 7,9 | 20,0 |
| 5 | 26 | 13,7 | 33,7 |
| 6 | 34 | 17,9 | 51,6 |
| 7 | 30 | 15,8 | 67,4 |
| 8 | 14 | 7,4 | 74,7 |
| 9 | 23 | 12,1 | 86,8 |
| 10 | 12 | 6,3 | 93,2 |
| 11 | 8 | 4,2 | 97,4 |
| 12 | 5 | 2,6 | 100,0 |
| Total | 190 | 100,0 |
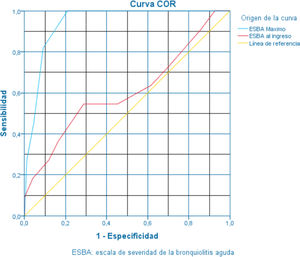
El ABC de la ESBA-inicial fue 0,61 (p=0,24; IC del 95%: 0,41-0,80) y para la ESBA-máxima fue 0,94 (p<0,001; IC del 95%: 0,90-0,98). Ambas curvas se presentan en la figura 1. El punto de corte óptimo para determinar los pacientes más graves, con necesidad de cuidados intensivos y VM, se estableció en ≥ 10 puntos. La tabla 5 muestra la distribución tetracórica de resultados. Para el punto de corte escogido, los valores de sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo se presentan en la tabla 6. El CPP se estimó en 9,15 y el CPN en 0,19.
Parámetros de la prueba para un punto de corte ≥ 10 respecto a la necesidad de ingreso en UCIP para VM
| Intervalo de confianza | ||||
|---|---|---|---|---|
| Sensibilidad | 81,8% | 52,3% | a 94,9% | |
| Especificidad | 91,1% | 86,0% | a 94,4% | |
| Valor predictivo positivo | 36,0% | 20,2% | a 55,5% | |
| Valor predictivo negativo | 98,8% | 95,7% | a 99,7% | |
| Proporción de falsos positivos | 8,9% | 5,6% | a 14,0% | |
| Proporción de falsos negativos | 18,2% | 5,1% | a 47,7% | |
| Exactitud | 90,5% | 85,5% | a 93,9% | |
| Odds ratio diagnóstica | 45,84 | 9,11 | a 230,72 | |
| Índice J de Youden | 0,7 | |||
| CPP o LR(+) | 9,15 | 5,31 | a 15,77 | Taylor Miettinen |
| CPN o LR(–) | 0,19 | 0,06 | a 0,70 | Taylor Miettinen |
CPN: cociente de probabilidad negativo; CPP: cociente de probabilidad positivo; LR: likelihood ratio.
Los resultados presentados en nuestro estudio avalan la validez de la ESBA a la hora de clasificar pacientes graves con BA. Del análisis de la curva COR se desprende un valor de corte válido para orientar la conveniencia de ingreso en UCIP. La muestra escogida es representativa de una epidemia de BA, ya que su composición es comparable, en términos epidemiológicos, con los datos publicados previamente16-18. Los valores de sensibilidad y especificidad están dentro del margen razonable de utilidad para una escala clínica. El valor del CPP y del CPN indica la validez del punto de corte escogido respecto al nivel de deterioro respiratorio grave en la BA. La probabilidad posprueba, utilizando el nomograma de Fagan19 en relación con el punto de corte establecido, resulta de utilidad clínica respecto a la probabilidad de precisar cuidados en UCIP20.
La evaluación realizada en nuestra investigación se ha restringido a menores de 12 meses, ya que la mayoría de las series tienen una media de edad de entre 2-4 meses y los casos más graves se focalizan en los menores de 6 meses21-23. Se ha tratado de incluir la cohorte de pacientes de una epidemia con la única restricción de la comorbilidad de base y la atención en UCIP para tratamiento de las apneas que pueden acompañar a la BA, pues estos casos sesgarían los resultados al centrarse la ESBA en el deterioro respiratorio.
El patrón de referencia elegido se basa en la necesidad de VM en UCIP y, aunque admite cierta variabilidad, se puede considerar un reflejo de la gravedad de un paciente con BA. El cegamiento en su elección para contrastar la gravedad garantizó la validez interna de nuestro estudio. Asimismo, la representatividad de todo el espectro de puntuación de la ESBA en nuestro estudio es prácticamente completo (tabla 4), salvo que ningún caso de nuestra muestra alcanzó el valor máximo previsto en la escala. La comparación de la ESBA con escalas no validadas como la WDF ha mostrado valores del ABC semejantes ligeramente superiores para la ESBA, aunque el patrón de referencia de gravedad se ha estimado de otra forma24.
La puntuación ESBA al ingreso no ayuda a predecir quienes acabarán precisando ingreso en UCIP, si bien el propósito de una escala es describir la situación de mayor o menor gravedad del paciente y no predecir su evolución.
Respecto de la escala, todos los parámetros que incluye están directamente relacionados con el deterioro respiratorio del paciente y evalúa variables clínicas clásicamente incluidas en diversas escalas de patología respiratoria. Debe ser aplicada por personal médico entrenado, por contraposición a otras escalas diseñadas para el uso por cualquier cuidador del paciente3. La inclusión de la saturación de oxígeno es un debate a la hora de incluir esta variable entre las evaluables para una escala de gravedad en la BA. Existen escalas para BA que incluyen este parámetro para puntuar de forma diferente a los que están con distintos grados de oxigenoterapia1. Aparte de que complica su aplicabilidad, pensamos que lo que debe valorar una escala, en este sentido, es la respuesta al tratamiento con oxígeno en los mismos términos de puntuación previa al tratamiento de oxigenoterapia. La sobrestimación de la pulsioximetría como forma de valorar la gravedad ha demostrado un incremento de las ingresos hospitalarios por BA25, por lo que pensamos que su inclusión no ofrece ventajas en una escala de BA y aparta su aplicación del medio extrahospitalario de atención primaria donde la disponibilidad tecnológica puede ser menor, y conviene utilizar un mismo lenguaje para la relación interniveles.
Las limitaciones de nuestro estudio son fundamentalmente la realización de la investigación en un único centro hospitalario. Los ingresos en UCIP de una sola temporada pueden resultar escasos para precisión del estudio. No obstante, pensamos que los resultados son reproducibles en otros hospitales dada la sencillez de los parámetros que se incluyen en la escala. Serían convenientes estudios multicéntricos prospectivos más amplios para reforzar los resultados de nuestro trabajo.
En conclusión, la ESBA puede ser de ayuda al clínico a la hora de clasificar los pacientes con mayor riesgo de precisar cuidados respiratorios en UCIP. El beneficio para el paciente en la aplicación de la ESBA es claro al poder cuantificar el deterioro clínico en una puntuación concreta y poner en alerta al clínico respecto de los pacientes con mayor riesgo. Su contraste con la prácticamente nula probabilidad de efectos adversos y la facilidad en su aplicación ponderan su eficiencia coste-efectiva y la conveniencia de su uso sistemático.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.