En las últimas décadas se ha incrementado el número de pacientes crónicos complejos (PCC). Existen pocos datos referentes a la prevalencia de PCC en población pediátrica y su impacto en los ingresos hospitalarios. Los objetivos principales de este trabajo son determinar en nuestro medio la proporción de PCC en hospitalización pediátrica y compararla con la de otros grupos de pacientes ingresados (agudos y crónicos).
Pacientes y métodosEstudio descriptivo retrospectivo realizado en un hospital materno-infantil terciario (de diciembre de 2016 a noviembre de 2017). Se incluyó a todos los pacientes ingresados en el Servicio de Pediatría con una periodicidad quincenal. Se recogieron una serie de variables demográficas, clínicas y de gestión. Para identificar el grado de complejidad de los pacientes se utilizó el sistema de clasificación Clinical Risk Group (CRG) y se crearon 3grupos: agudos, crónicos y PCC. Para el análisis estadístico se usó SPSS v24.
ResultadosSe incluyó a 1.433 pacientes. La proporción de PCC en la planta de Pediatría fue del 14,4%. Los PCC tenían mayor edad, ingresaron principalmente por descompensación o progresión de su enfermedad de base, estuvieron ingresados más tiempo y precisaron soporte en la Unidad de Cuidados Intensivos Pediátricos con mayor frecuencia que los otros subgupos. Un 44,7% de los PCC era portador de dispositivos tecnológicos. Del total de largas estancias (>1 mes), el 71,3% fue de PCC.
ConclusionesLos PCC requieren de estancias hospitalarias largas, tienen mayor necesidad de cuidados intensivos y uso de tecnología. Es necesario plantear nuevos enfoques de tratamiento y seguimiento que sean costo-eficientes y que, a la vez, disminuyan el impacto de la enfermedad en el niño y su familia.
The number of patients with complex chronic conditions (CCC) has increased in the last 20 years or so. There is limited data as regards the prevalence of CCC in the paediatric population and its impact on hospital admissions. The main objectives of this study are to determine the proportion of CCC in the paediatric hospital population and compare them with other groups of patients admitted (acute and chronic).
Patients and methodsA descriptive, retrospective study was carried out in a tertiary maternity-paediatric hospital (from December 2016 to November 2017). All patients admitted into the Paediatric Department were recruited with a fortnightly frequency. A series of demographic, clinical, and pregnancy data were collected. In order to identify the level of complexity of the patients, the Clinical Risk Group (CRG) was used, with 3groups being created: acute, chronic, and CCC. Statistics analysis was performed using SPSS v24.
ResultsA total of 1,433 patients were included. The proportion of CCC on the Paediatric Ward was 14.4%. The CCC were older patients, mainly admitted due to decompensation or progression of their underlying disease, had a longer admission time, and required support in the Paediatric Intensive Care Unit more often than that of the other sub-groups. Just under half (44.7%) of the CCC were carriers of a technological device. Of the total of long stays (>1 month), 71.3% had CCC.
ConclusionsPatients with CCC require long hospital stays, a greater need of intensive care, and use of technology. New approaches to treatment and follow-up need to be established. They should be cost-effective, and at the same time decrease the impact of the disease on the children and their family.
En las últimas décadas, gracias a la mejora de los tratamientos médicos y quirúrgicos y al avance de la tecnología, ha aumentado la supervivencia de múltiples enfermedades amenazantes para la vida en la infancia. Como consecuencia, se ha incrementado el número de niños con enfermedades crónicas, frecuentemente asociadas a discapacidad, fragilidad y complejidad médica1,2.
Los niños con necesidades especiales de salud (children with special health care needs) son aquellos que presentan o están en mayor riesgo de presentar una enfermedad crónica física, del desarrollo, del comportamiento o emocional y que, por lo tanto, consumen servicios de salud (y relacionados) en mayor cantidad que la población pediátrica general3,4. Dentro de este colectivo se define un subgrupo muy específico, el de los niños médicamente complejos o pacientes crónicos complejos (PCC) pediátricos. Los PCC se han definido como aquellos que presentan diversas enfermedades crónicas que comportan fragilidad y generan gran dependencia, con limitaciones funcionales y una elevada utilización de recursos3,5-7.
En Estados Unidos esta población supone un 10% del total de los ingresos pediátricos y genera un gasto de hasta el 40-80% del presupuesto hospitalario8,9. Esta enorme proporción del gasto se debe fundamentalmente a que precisan un mayor número de hospitalizaciones, tienen mayor índice de reingresos, estancias más prolongadas, mayor asistencia tecnológica, múltiples tratamientos y seguimiento por un mayor número de especialistas4,8-11. Se considera un fenómeno en aumento y de gran relevancia en las políticas de salud. En España ha motivado la creación de unidades hospitalarias específicas, que han aumentado su actividad en los últimos años12. De entre los PCC se define una categoría de pacientes mucho más graves, los llamados crónicos catastróficos: incluye a los pacientes dependientes de tecnología de forma permanente (diálisis, respirador, nutrición parenteral) o con enfermedades graves muy significativas que dominan el cuadro clínico (por ejemplo, estado vegetativo)13,14. Estos pacientes, además, presentan una elevada morbimortalidad, graves limitaciones funcionales y tienen un profundo impacto en las dinámicas familiares15.
Por todo ello, los PCC constituyen un subgrupo de pacientes pediátricos con frecuentes interacciones con el sistema sanitario pero, a fecha de hoy y en nuestro medio, no conocemos su importancia relativa dentro del conjunto de pacientes hospitalizados en un servicio de pediatría interna hospitalaria.
Los objetivos principales de este trabajo son: 1) determinar la proporción de pacientes con enfermedades crónicas y enfermedades crónicas complejas en un servicio de hospitalización pediátrica en España y 2) describir las principales diferencias clínicas y en uso de recursos entre pacientes con enfermedades agudas, enfermedades crónicas y enfermedades crónicas complejas. Como objetivos secundarios, describir la proporción de PCC catastróficos y la proporción anual de pacientes de larga estancia hospitalaria.
Material y métodosSe realizó un estudio descriptivo retrospectivo unicéntrico. Los datos fueron recogidos con una periodicidad quincenal durante los meses de diciembre de 2016 a noviembre de 2017, incluyendo a todos aquellos pacientes ingresados a cargo del Servicio de Hospitalización Pediátrica de un hospital materno-infantil de tercer nivel en Barcelona (Hospital Sant Joan de Déu). Este centro atiende a la población materno-infantil de un área con 964.000 habitantes y a pacientes pediátricos de toda la comunidad autónoma de Cataluña que requieran alta especialización y tecnología de tercer nivel. El servicio de Hospitalización Pediátrica es un servicio de pediatría interna hospitalaria según definición de la SEPHO16, que atiende a pacientes de los 0 a los 18 años que precisan ingreso urgente o electivo. No son ingresados en Hospitalización Pediátrica los pacientes quirúrgicos, oncológicos y de las subespecialidades de neurología, nefrología y endocrinología cuando el motivo de ingreso es el tratamiento específico de una enfermedad conocida. Sí se ingresan en Hospitalización Pediátrica los pacientes de estas 3 subespecialidades cuando presentan otras enfermedades, como infecciones, enfermedad respiratoria o síntomas de difícil diagnóstico. En el estudio se recogieron variables de 3 categorías: 1) demográficas: edad, origen inmigrante (pacientes cuyos progenitores no habían nacido en un país perteneciente a la Unión Europea); 2) clínicas: enfermedad de base, motivo de ingreso (proceso intercurrente, descompensación/progresión de una enfermedad de base, o ingreso programado para exploraciones complementarias o intervención quirúrgica), uso al alta de dispositivos tecnológicos de soporte (respiradores —ventilación invasiva y no invasiva—, gastrostomías, catéter central de larga duración —port-a-cath, Broviac, Hickman—; otros dispositivos —bomba de baclofeno, válvulas de derivación de líquido cefalorraquídeo, traqueostomía, desfibrilador implantable...—), n.° de tratamientos farmacológicos activos al alta y 3) de gestión: estancia en días, necesidad de ingreso en Unidad de Cuidados Intensivos y n.° de citas a consultas especializadas al alta. Los datos se introdujeron codificados en una base de datos electrónica elaborada para el estudio.
Para identificar el grado de complejidad de los pacientes se utilizó el sistema de clasificación Clinical Risk Group (CRG)13 (tabla 1). Este sistema proporciona una clasificación exhaustiva y mutuamente excluyente en 9 grupos según el estado de salud, de menor a mayor complejidad. Para asignar a cada paciente un grupo de riesgo clínico se revisaron de forma manual las historias clínicas y los informes de alta tras el ingreso hospitalario, usando los diagnósticos al alta para definir dicho riesgo. Los pacientes incluidos se clasificaron en 3grupos según su grupo de riesgo clínico: agudos (CRG 1 y 2), crónicos (CRG 3, 4 y 5) y PCC (CRG 6, 7 y 9). De los PCC se diferenció el subgrupo de pacientes crónicos complejos catastróficos (CCC), que corresponden al CRG 9 y son definidos como aquellos con enfermedad crónica muy significativa o dependientes de tecnología médica a largo plazo. No forman parte de este estudio los pacientes CRG 8, al tratarse de pacientes con enfermedades oncológicas que tienen unas peculiaridades clínicas muy diferenciadas respecto al resto de los pacientes pediátricos, y que no ingresan en el Servicio de Hospitalización Pediátrica en el centro donde se realizó el estudio.
Esquema de la clasificación Clinical Risk Group10
| . | No crónico (CRG 1, 2) | Crónico episódico (CRG 3, 4) | Crónico permanente (CRG 5) | Crónico complejo (CRG 6, 7, 9) | Neoplasias (CRG 8) |
|---|---|---|---|---|---|
| Descripción | Condiciones agudas<1 año | <1 añoEpisódicosPotencialmente curablePoco probable que perdure en adulto | Condición crónica más graveAfectación perdurable | Afectación crónica significativa en ≥2 sistemas, o condiciones progresivas o limitantes, o condiciones dependientes de tecnología | Neoplasias en tratamiento activo |
| Ejemplos | FracturaNeumoníaApendicitis | Sibilancias recurrentesTrastorno de conducta | Diabetes tipo ICardiopatía congénita | Parálisis cerebral infantilFibrosis quísticaEncefalopatía y enfermedad pulmonar crónica | LeucemiaTumores óseos |
Para el análisis de la proporción de pacientes agudos, crónicos y PCC solo se tuvo en cuenta a los nuevos pacientes ingresados en cada corte quincenal. Los pacientes que presentaron reingresos, así como los que continuaban ingresados en los diferentes cortes del estudio, fueron excluidos de la muestra final.
Al no disponer de una definición consensuada internacionalmente, se definió ingreso de larga estancia como aquel de más de un mes de duración. Solo para el cálculo del número de largas estancias que se producen en un año sí se tuvieron en cuenta todos los ingresos y reingresos de los pacientes, con el fin de analizar todas las estancias hospitalarias a lo largo de 12 meses.
El análisis estadístico se hizo mediante el programa estadístico SPSS versión 24.0. Las variables cuantitativas se expresaron como media y desviación estándar en caso de distribuciones simétricas, o medianas, primer (Q1) y tercer (Q3) cuartiles en distribuciones claramente asimétricas; las variables cualitativas, en forma de porcentajes. Para comparación de variables se utilizaron el test de χ2 y el análisis de la varianza. Se consideraron significativos valores con p < 0,05.
El estudio recibió la aprobación del Comité de Ética en Investigación Clínica del centro.
ResultadosProporción de enfermedades crónicas y enfermedades crónicas complejasDurante el período de estudio (12 meses) se recogieron datos de 1.515 registros de pacientes hospitalizados, que corresponden a un total de 1.433 pacientes, ya que algunos de ellos seguían ingresados en diferentes cortes del estudio o presentaron reingresos.
De acuerdo con las definiciones, el 57,1% (n = 818) de los ingresos fueron pacientes agudos y el 28,5% (n = 408) fueron crónicos. Hubo 207 PCC, lo que supone una proporción del 14,4%.
Características de los pacientesLa media de edad de los pacientes incluidos en el estudio fue de 3,6 años (DE 4,6; rango 0-19,6). La duración mediana del ingreso fue de 5 días (Q1 3,0; Q3 8,0; rango 0-767). El motivo de ingreso más frecuente fue la enfermedad respiratoria (50,4%; n = 722), seguido de la enfermedad infecciosa (27,4%; n = 392) y de la enfermedad digestiva (8%; n = 114). Casi la totalidad de los pacientes (97,9%; n = 1.403) ingresaron vía urgencias del centro donde se realizó el estudio. La mayor parte de los pacientes ingresaron por un proceso agudo intercurrente (72,8%; n = 1.043). Un 25,4% (n = 364) ingresaron por una descompensación o progresión de su enfermedad y un 1,7% (n = 25) ingresaron de forma programada. Tan solo un 7,3% de los pacientes (n = 104) eran usuarios de tecnología: 66 eran portadores de sonda nasogástrica de larga duración o gastrostomía, 33 necesitaban ventilación mecánica, 5 eran portadores de catéter central y 19 eran usuarios de otros dispositivos tecnológicos (varios pacientes eran portadores de más de un dispositivo). El 21,6% (n = 309) de los pacientes procedían de familias de origen inmigrante. El 10,5% (n = 150) ingresaron en la Unidad de Cuidados Intensivos Pediátricos (UCIP) durante el tiempo de estudio.
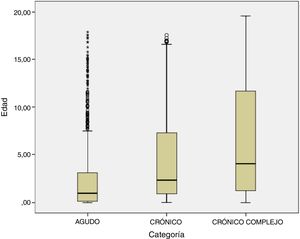
Análisis de los pacientes en función del subgrupo (agudo, crónico y crónico complejo)En la figura 1 se muestra la distribución de las edades entre los 3 grupos de pacientes. En la figura 2 se detalla la distribución de la duración de las estancias en cada grupo. En la tabla 2 se exponen las principales diferencias clínicas entre los distintos subgrupos. Destaca una media de edad significativamente inferior entre los pacientes con procesos agudos respecto a la de pacientes con enfermedades crónicas y los PCC. La duración mediana del ingreso fue superior en el grupo PCC respecto a los crónicos y agudos. Los pacientes crónicos y PCC ingresaron principalmente por descompensación o progresión de su enfermedad de base, y estos últimos precisaron UCIP con mayor frecuencia que los otros subgrupos. Así mismo, el ingreso programado fue mucho más frecuente en los PCC. Un 44,7% de los PCC eran usuarios de dispositivos tecnológicos de forma permanente para optimizar las funciones vitales. Los PCC fueron de origen inmigrante con mayor frecuencia que los otros subgrupos y al alta recibieron un mayor número de tratamientos farmacológicos y de citas de seguimiento en consultas hospitalarias.
Boxplot de la distribución de las estancias (en días) en función del grupo de pacientes: agudos (CRG 1 y 2), crónicos (CRG 3, 4 y 5) y pacientes crónicos complejos (CRG 6, 7 y 9). Dada la distribución asimétrica de los datos, con valores muy extremos, el eje Y se ha representado en escala logarítmica (Log [estancia]) para una mejor visualización de los datos.
Comparación de las características clínicas entre los diferentes subgrupos de pacientes
| Agudos | Crónicos | Pacientes crónicos complejos | p | |
|---|---|---|---|---|
| Edad (años), media (DE) | 2,6 (3,9) | 4,5 (4,8) | 6,2 (5,6) | <0,0005 |
| Estancia (días), mediana (Q1-Q3) | 4 (3-7) | 5 (3-8) | 8 (4-17) | <0,0005 |
| Causa de ingreso: | ||||
| Proceso intercurrente, n (%) | 818 (100) | 147 (36,1) | 80 (38,8) | 0,0001 |
| Descompensación o progresión, n (%) | 0 (0) | 256 (62,7) | 106 (51,5) | |
| Programado, n (%) | 0 (0) | 5 (1,2) | 20 (9,7) | |
| Circunstancia que motiva el ingreso: | ||||
| Respiratoria, n (%) | 380 (46,5) | 249 (60,0) | 93 (44,9) | <0,0001 |
| Infecciosa, n (%) | 280 (34,2) | 69 (16,9) | 43 (20,8) | <0,0001 |
| Patología neurológica, n (%) | 31 (3,8) | 18 (4,4) | 12 (5,8) | 0,435 |
| Patología digestiva, n (%) | 64 (7,8) | 33 (8,1) | 17 (8,2) | 0,976 |
| Necesidad de tratamiento hospitalario, n (%) | 4 (0,5) | 4 (1) | 7 (3,4) | 0,001 |
| Otros, n (%) | 59 (7,2) | 35 (8,6) | 35 (16,9) | <0,0001 |
| Origen inmigrante, n (%) | 161 (19,7) | 82 (20,1) | 66 (31,9) | 0,0004 |
| Ingreso en UCIP, n (%) | 70 (8,6) | 37 (9,1) | 43 (20,8) | <0,0001 |
| Portadores de tecnología, n (%) | 0 | 12 (2,9) | 92 (44,7) | <0,0001 |
| Gastrostomía o SNG de larga duración, n (%) | 0 | 6 | 60 | |
| Respirador, n (%) | 0 | 4 | 29 | |
| Catéter central de larga duración, n (%) | 0 | 0 | 5 | |
| Otros dispositivos tecnológicos, n (%) | 0 | 2 | 17 | |
| N.° de citas a consulta hospitalaria especializada al alta, media (DE) | 0,3 (0,7) | 1,3 (1,2) | 4,8 (2,4) | <0,0001 |
| N.° de tratamientos farmacológicos al alta, media (DE) | 0,06 (0,3) | 0,97 (1,09) | 3,5 (3,1) | <0,0001 |
| Total, n | 818 | 408 | 207 |
De acuerdo con las definiciones, 31 pacientes se clasificaron como CCC, lo que significa el 15% de los PCC y el 2,16% del total de los pacientes. La mediana de edad de estos pacientes fue de 3,9 años (Q1 1,4; Q3 8,5; rango 0-19,6), con una duración mediana del ingreso de 11 días (Q1 5,0; Q3 19,0; rango 2-767).
El 67,7% (n = 21) ingresaron por una descompensación o progresión de su enfermedad de base. Casi la mitad de estos pacientes fueron hijos de familias de origen inmigrante (51,6%; n = 16) y un elevado porcentaje eran usuarios de tecnología (80,6%; n = 25). Un 19,4% (n = 6) ingresaron en UCIP. Estos pacientes de media tomaban 5 tratamientos farmacológicos diarios y eran seguidos de media por 6,5 especialidades médicas o quirúrgicas.
Proporción de largas estancias hospitalariasDurante el período de estudio, hubo un total de 101 estancias superiores a un mes, con un rango de días hospitalizados que va desde un mes hasta 2,1 años (767 días). Estas estancias correspondieron a 50 pacientes (3,5% de los pacientes de la muestra). El 71,3% de las largas estancias fueron ocasionadas por PCC. De estos 50 pacientes con largas estancias, 29 (el 58%) fueron CCC.
DiscusiónSe ha realizado un estudio descriptivo de la proporción de PCC en nuestro medio. Que los autores tengan noticia, se trata del primer estudio español que describe la importancia de estos pacientes en una amplia muestra de niños y adolescentes hospitalizados. Se observa que los PCC representan un 14,4% de los ingresos en un servicio de pediatría interna hospitalaria de un hospital de tercer nivel. Este dato es sensiblemente mayor que el reportado en estudios estadounidenses previos (10%)5,8,9. Estas diferencias podrían explicarse por la dificultad para delimitar qué se considera enfermedad crónica compleja, ya que al existir múltiples definiciones sobre este término se utilizan diferentes criterios de inclusión en los trabajos publicados sobre este campo. Sin embargo, la mayoría de los autores utilizan la definición propuesta por Cohen et al.5 y el sistema de clasificación CRG13, tal y como se hizo en este estudio. La clasificación CRG categoriza la población según las características de salud y la complejidad de necesidades. La ventaja de utilizar este sistema es que tiene en cuenta la plurimorbilidad, factor que genera una mayor complejidad clínica. Al clasificar los pacientes en categorías mutuamente excluyentes y muy bien definidas, minimiza la posibilidad de sesgos en la definición de PCC.
Como limitaciones del trabajo cabe destacar que, al tratarse de un estudio unicéntrico en un hospital de tercer nivel de referencia que dispone de un programa específico de atención a PCC, las cifras podrían sobrestimar la presencia de enfermedad crónica compleja en las plantas de hospitalización.
En la población estudiada se observa que los PCC requieren estancias hospitalarias más largas, tienen mayor número de ingresos en UCIP, un gran porcentaje son portadores de tecnología, usan polifarmacia y están en seguimiento por más especialistas. También destaca el mayor número de ingresos programados en este subgrupo. Todo ello permite inferir, tal y como se ha recogido en otros estudios4,8-11, que estos pacientes requieren un mayor consumo de recursos sanitarios, lo que comporta un mayor gasto sanitario.
Es interesante señalar que, a pesar de que el centro donde se efectuó el estudio dispone de un programa de atención específica a este subgrupo de pacientes, la mayoría de ellos ingresaron por una descompensación o progresión de su enfermedad de base. Esto puede ser reflejo de la fragilidad inherente de estos pacientes, para los cuales el modelo de atención médica actual no es adecuado para satisfacer sus múltiples necesidades. Es necesario, por tanto, plantear nuevos enfoques de tratamiento y seguimiento que sean costo-eficientes y que, a la vez, disminuyan el impacto de la enfermedad en el niño y su familia. En este sentido, existe evidencia de que modelos sanitarios de hospitalización a domicilio y coordinada con Atención Primaria disminuyen el uso de recursos hospitalarios en los PCC17-19. Hasta la fecha hay pocas experiencias similares en nuestro medio y la necesidad de diseñar un modelo de atención específica para este tipo de pacientes en nuestro país ya ha sido señalada por otros autores20. Actualmente, existe en España un documento de consenso nacional que define un marco de referencia para la atención de los niños con necesidades de cuidados paliativos, entre los que podrían incluirse parte de los pacientes con enfermedad crónica compleja21. Sin embargo, el documento tampoco ha impedido que la organización de la atención a estos pacientes sea desigual en diferentes áreas geográficas del país. Se ha propuesto recientemente que las unidades de niños con enfermedad crónica compleja en hospitales terciarios de nuestro país podría ser un modelo válido de atención para esta población, en tanto que supondría una mejor calidad de vida para los pacientes y sus familias, y una mayor eficiencia para el sistema sanitario12.
Otro dato que es interesante señalar del presente estudio es el elevado porcentaje de población inmigrante en el grupo de PCC respecto a los otros 2grupos (que es todavía mayor en los CCC, que llega al 51,6%). Hasta la fecha, no es un dato reportado en nuestro medio. Probablemente múltiples factores que confluyen en determinadas poblaciones de origen extranjero (mayor presencia de consanguinidad, menor seguimiento obstétrico durante la gestación, atención médica deficiente en el país de origen, rechazo a la interrupción de la gestación en casos de grave afectación fetal, etc.), unido a la mayor supervivencia de neonatos con condiciones graves de salud puedan explicar la mayor prevalencia de enfermedad crónica compleja entre familias inmigrantes.
Por último, cabe resaltar que la presencia de niños considerados CCC ya es una realidad en España y que el consumo de recursos sanitarios de este subgrupo dentro de los PCC es aún mayor: en nuestro estudio necesitan soporte tecnológico el 80,6% de los pacientes, el 19,4% ingresan en UCIP y presentan estancias hospitalarias que han superado el mes de duración en más del 46% de los casos. Es probable que la existencia de equipos de asistencia domiciliaria para PCC en nuestro centro infraestime la tasa de hospitalizaciones de larga estancia en este subgrupo de pacientes, al permitir altas precoces en fase subaguda con seguimiento estrecho domiciliario. Nuestros datos sobre el elevado uso de recursos en el subgrupo de CCC van en la línea de los datos publicados en hospitales estadounidenses22, que analizan el coste sanitario anual de niños crónicos en función de su CRG (que abarca las categorías CRG 5, 6, 7, 8 y 9): los pacientes CCC (CRG 9), a pesar de representar menos de un tercio de los pacientes analizados, suponían el 50% del gasto anual. En estos hospitales estadounidenses, los pacientes con parálisis cerebral, seguidos de los que precisaban ventilación mecánica domiciliaria y los de nutrición parenteral domiciliaria, comprendían el 82% del gasto de pacientes crónicos catastróficos22. Por todo ello, la necesidad de reflexionar acerca de un modelo nacional de atención a estos pacientes se antoja aún más urgente.
Los datos del presente estudio indican que, efectivamente, la proporción de PCC entre los pacientes pediátricos ingresados es considerable. Estos datos constituyen un punto de partida para plantear futuros estudios sobre la prevalencia de PCC pediátricos. Si se quiere determinar la cifra real de PCC en población pediátrica general serían necesarios estudios colaborativos entre diferentes centros hospitalarios y Atención Primaria. En este sentido, la identificación de la complejidad médica a nivel poblacional en pediatría plantea una serie de problemas. En primer lugar, hay una heterogeneidad de enfermedades pediátricas que conducen a la complejidad (muchas de ellas, enfermedades raras), al contrario de lo que sucede en la población adulta, en la que un reducido número de enfermedades son causantes del gran volumen de PCC. En segundo lugar, con frecuencia los datos disponibles y analizables a nivel poblacional (básicamente códigos diagnósticos y procedimientos) no son suficientes para determinar la complejidad, ya que en los niños, en ocasiones, el diagnóstico exacto todavía no se ha podido establecer, o se da la situación de que para un mismo diagnóstico hay grandes diferencias en las limitaciones funcionales del paciente, cosa que impacta en el grado de complejidad. Por dicho motivo, en los últimos años se han estudiado múltiples formas de identificar la complejidad médica en pediatría y, probablemente, la mejor estrategia es la combinación de diferentes herramientas (sistemas de clasificación) y de tipos de datos (datos administrativos, cuestionarios…)23. En futuros estudios sería necesario validar un instrumento para conocer la prevalencia de los PCC pediátricos en nuestro país. Es destacable que el Sistema Nacional de Salud español utiliza la clasificación en Grupos Relacionados con el Diagnóstico (GRD). Esta clasificación fue creada para agrupar a los pacientes en categorías según costes y duraciones de estancia similares. Al ser una medida ya difundida en nuestro ámbito24, podría ser de utilidad para identificar los PCC en los diferentes circuitos asistenciales y facilitar la comparación de las proporciones de estos pacientes entre diferentes centros y a lo largo de los años.
En definitiva, el presente trabajo sirve para evidenciar la importancia de los pacientes pediátricos con enfermedad crónica compleja en el medio hospitalario. Es probable que estos datos sean extrapolables a otros hospitales o zonas de salud, pero son necesarios más estudios en este ámbito. Este estudio proporciona un punto de partida para conocer la situación actual en nuestro medio y las características de estos pacientes. Es necesario un debate nacional para diseñar un modelo de atención integral que cumpla con los objetivos de mejorar la calidad de vida de estos niños y sus familias, así como de optimizar la eficiencia del sistema sanitario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.






![Boxplot de la distribución de las estancias (en días) en función del grupo de pacientes: agudos (CRG 1 y 2), crónicos (CRG 3, 4 y 5) y pacientes crónicos complejos (CRG 6, 7 y 9). Dada la distribución asimétrica de los datos, con valores muy extremos, el eje Y se ha representado en escala logarítmica (Log [estancia]) para una mejor visualización de los datos. Boxplot de la distribución de las estancias (en días) en función del grupo de pacientes: agudos (CRG 1 y 2), crónicos (CRG 3, 4 y 5) y pacientes crónicos complejos (CRG 6, 7 y 9). Dada la distribución asimétrica de los datos, con valores muy extremos, el eje Y se ha representado en escala logarítmica (Log [estancia]) para una mejor visualización de los datos.](https://static.elsevier.es/multimedia/16954033/0000009500000004/v1_202110020556/S1695403320302873/v1_202110020556/es/main.assets/thumbnail/gr2.jpeg?xkr=ue/ImdikoIMrsJoerZ+w95erwEulN6Tmh1xJpRhO+VE=)



